درمان دیابت استروئیدی
توسعه و استفاده از استروئیدها در سال 1940 از بسیاری جهات به یک معجزه مدرن تبدیل شد. آنها در بهبودی سریع بسیاری از بیماران با طیف گسترده ای از بیماری ها نقش داشتند.
با این حال ، هورمون های مصنوعی به عنوان داروهای خطرناک شناخته شده اند ، که در برخی موارد باعث آسیب جدی و سایر اثرات متابولیک جانبی نامطلوب مرتبط می شود. در واقع ، درمان می تواند باعث دیابت استروئیدی شود ، زیرا باعث مقاومت به انسولین در سطح کبد ، عضله اسکلتی و بافت چربی می شوند.
استروئیدها منجر به عواقب زیر می شوند:
بدتر شدن اختلال در عملکرد لوزالمعده سلولهای تولید کننده انسولین جزایر نیز به اثبات رسیده است.
دیابت استروئیدی به عنوان افزایش غیر طبیعی قند خون همراه با استفاده از گلوکوکورتیکوئیدها در بیمار مبتلا به یا بدون سابقه اولیه بیماری وابسته به انسولین تعریف شده است. معیار تشخیص این نوع آسیب شناسی تعیین قند خون است:
- روی معده خالی - کمتر از 7.0 میلی مول در لیتر ،
- بعد از 2 ساعت با تست تحمل خوراکی - بیش از 11.1 میلی مول در لیتر ،
- برای بیماران مبتلا به علائم قند خون - کمتر از 6.5 میلی مول در لیتر
علل دیابت استروئیدی
پیام رسان های شیمیایی هورمونی به طور طبیعی توسط غدد فوق کلیوی و اندام های تولید مثل در بدن تولید می شوند. آنها سیستم ایمنی بدن را خفه می کنند و برای درمان بیماری های خود ایمنی زیر استفاده می شوند ،

برای رسیدن به هدف خود ، کورتیکواستروئیدها از اثرات کورتیزول ، هورمونی که توسط کلیه ها تولید می شود ، تقلید می کنند و در نتیجه به دلیل فشار خون بالا و گلوکز ، منجر به ایجاد شرایط استرس زا می شوند.
با این حال ، همراه با این فایده ، مواد فعال مصنوعی عوارض جانبی دارند ، به عنوان مثال افزایش وزن و نازک شدن استخوان ها هنگام مصرف برای مدت طولانی. بیماران کورتیکواستروئیدی مستعد ابتلا به یک حالت القایی هستند.
در غلظت های بالای گلیسمی ، سلول های تولید کننده انسولین هورمون بیشتری را برای جذب گلوکز آزاد می کنند. بنابراین ، برای عملکرد مناسب کل ارگانیسم ، قند را در محدوده طبیعی تعادل قرار می دهد.
در شرایط پاتولوژیک دو نوع ، استروئیدها کنترل گلوکز را پیچیده می کنند. آنها گلیسمی را از سه طریق افزایش می دهند:
- انسداد عمل انسولین.
- مقدار قند را زیاد کنید.
- تولید گلوکز اضافی توسط کبد.
مواد مصنوعی استنشاقی که برای معالجه آسم استفاده می شود روی قند تأثیر نمی گذارد. با این حال ، سطح آن طی چند روز افزایش می یابد و بسته به زمان ، دوز و نوع هورمون ها متفاوت خواهد بود:
- اثرات داروهای خوراکی ظرف 48 ساعت پس از قطع مصرف ناپدید می شوند ،
- اثرات تزریق 3 تا 10 روز طول می کشد.
 پس از متوقف کردن مصرف استروئیدها ، گلیسمی به تدریج کاهش می یابد ، با این حال ، برخی از افراد می توانند به دیابت نوع 2 مبتلا شوند ، که باید در طول زندگی درمان شود. این نوع آسیب شناسی با استفاده طولانی مدت از استروئیدها (بیش از 3 ماه) ایجاد می شود.
پس از متوقف کردن مصرف استروئیدها ، گلیسمی به تدریج کاهش می یابد ، با این حال ، برخی از افراد می توانند به دیابت نوع 2 مبتلا شوند ، که باید در طول زندگی درمان شود. این نوع آسیب شناسی با استفاده طولانی مدت از استروئیدها (بیش از 3 ماه) ایجاد می شود.
دیابت استروئیدی یک نوع ثانویه دیابت وابسته به انسولین نوع یک است. پیشرفت آن به دلیل وجود کورتیکواستروئیدهای زیاد در خون بیمارانی است که توسط قشر آدرنال تولید می شود ، یا بعد از مصرف داروها بر اساس آنها. آنها برای معالجه تعدادی از بیماری ها تجویز می شوند و فرصتی برای کاهش شدت درد فراهم می کنند. آسیب شناسی با اختلال عملکرد سلولهای β سلولهای جزایر Langerhans لوزالمعده همراه نیست.
اساس توسعه بیماری است
دیابت دارو تحت تأثیر عوامل مختلف ایجاد می شود. این موارد عبارتند از:
- مصرف بیش از حد داروهای مبتنی بر گلوکوکورتیکوئید ، که منجر به تشخیص دیابت استروئید خفیف در بیمارانی که تخطی از متابولیسم کربوهیدرات را نشان نداده اند ، می شود.
- انتقال دیابت غیر وابسته به انسولین به شکل وابسته به انسولین.
- عدم تعادل در پس زمینه هورمونی به دلیل اختلال در فعالیت هیپوتالاموس و غده هیپوفیز و کاهش مقاومت سلول ها و بافت ها به انسولین.
- تشخیص گواتر سمی ، نشانگر هیپرتروفی تیروئید و اختلال در پردازش مونوساکارید توسط بافتهای موجود در بدن بیمار.
- شناسایی عدم تعادل بین هورمون ها ، که دلیل عدم واکنش بافت های بدن به انسولین می شود.
- چاقی بیمار و همچنین تولید بیش از حد هیدروکورتیزون توسط بدن - هورمونی که توسط قشر آدرنال تولید می شود.
یک نوع آسیب شناسی خفیف ، که توسعه آن با مصرف بیش از حد گلوکوکورتیکوئیدها همراه است ، ممکن است بعد از لغو مصرف آنها به خودی خود ناپدید شود. چنین عواملی زمینه ای مناسب برای ایجاد دیابت استروئیدی ایجاد می کند ، که به دلیل انحراف در سطح مونوساکارید در خون تشخیص داده می شود.
درمان به موقع این بیماری خطر عوارضی را که تهدیدی جدی برای سلامتی و زندگی بیمار است ، از بین می برد.
داروهای گلوکوکورتیکوئید به طور گسترده استفاده می شود ، مصرف بیش از حد آنها منجر به ایجاد دیابت می شود ، اثر ضد التهابی دارند. آنها برای حل مشکلات آرتریت روماتوئید ، آسم برونش ، تعدادی از آسیب های خود ایمنی تجویز می شوند. علاوه بر گلوکوکورتیکوئیدها ، دیابت استروئیدی می تواند به دلیل استفاده از داروهای ادرارآور به شکل نفریکس ، نویدرکس ، هیپوتیازید ، دیکلوتازید و برخی از قرص های کنترل هورمون کنترل تولد ایجاد شود.
تظاهرات بیماری
دیابت استروئیدی علائم دیابت نوع 1 و نوع 2 را ترکیب می کند. این موارد عبارتند از:
- بروز احساس تشنگی و خارش بر روی لایه سطحی اپیدرم.
- دفعات زیاد ادرار.
- نقض پیشینه احساسی ، کاهش سطح فشار بدنی ، ایجاد خستگی شدید ، خستگی بیمار.
- موارد نادر تشخیص غلظت زیاد قند ، استون در خون و ادرار.
- کاهش وزن آهسته.
علائم اصلی آسیب شناسی در یک تصویر مشخص از تظاهرات تفاوت ندارد. آنها به دلیل آسیب رساندن به سلولهای β سلولهای بتنی جزایر لانگرهان لوزالمعده با تعداد زیادی کورتیکواستروئید ایجاد می شوند. حجم انسولین در بدن بیمار کاهش یافته و حساسیت بافتی به آن کاهش می یابد. در نتیجه ، به دلیل از بین رفتن سلولهای β ، تولید هورمون با منشا پروتئین تولید شده توسط پانکراس متوقف می شود. پیشرفت بیماری هیچ تفاوتی با دوره دیابت نوع 1 ندارد و علائم شایع آن را تعیین می کند.
تاکتیک هایی برای از بین بردن آسیب شناسی
درمان پیچیده دیابت بسیار شبیه به راه حل مشکل دیابت وابسته به انسولین نیست. به صورت جداگانه و مطابق با خصوصیات بدن بیمار ، شاخص های سطح مونوساکارید در خون وی تجویز می شود. دیابت استروئیدی بدون مشکل زیادی درمان می شود. پیروی دقیق از توصیه ها ، توصیه های متخصص غدد درونریز کلید دستیابی به نتایج مثبت است. درمان شامل برخی اقدامات درمانی است. این موارد عبارتند از:

برای جلوگیری از عوارضی که می تواند برای زندگی و سلامتی بیمار خطرناک باشد ، لازم است به موقع این بیماری را تشخیص داده و تحت نظارت پزشک شروع به درمان کنید!
- سازماندهی رژیم صحیح بر اساس رژیم کم کربوهیدرات.
- مصرف داروهای کاهش دهنده قند.
- معرفی انسولین درمانی در غیاب اثر هیپوگلیسمی مورد انتظار از مصرف قرص های تجویز شده برای عادی سازی قند خون.
- تصحیح اضافه وزن.
- لغو داروهای مبتنی بر کورتیکواستروئید که باعث ایجاد پاتولوژی شده است.
بعضی اوقات ممکن است برای از بین بردن بافت اضافی در غدد فوق کلیوی و کاهش تولید کورتیکواستروئیدها ، جراحی انجام شود.
درمان این بیماری اهداف مختلفی دارد. پس از اجرای آن ، می توان سطح مونوساکارید را عادی کرد ، همچنین علل تعیین کننده افزایش غلظت هورمونهای تولید شده توسط قشر آدرنال را از بین برد. این احتمال ترمیم عملکرد سلولهای β سلولهای جزایر لانگرهان لوزالمعده ، مسئول تولید انسولین طبیعی را افزایش می دهد. پیروی از توصیه های پزشک در زمینه رژیم غذایی کم کربوهیدرات ، یک شیوه زندگی فعال ، کنار گذاشتن عادت های بد فرصتی برای به دست آوردن نتیجه مثبت تضمین شده و ایجاد عوارض دیابت است.
به پزشکان حاضر اعتماد کنید و سالم باشید!
سرانجام دیابت در حالت استروئید ثانویه منتقل می شود ، در شرایطی که بیمار نمی تواند بدون انسولین انجام دهد. علائم ممکن است با بیماری زمینه ای متفاوت باشد. بیش از حد خستگی ، ضعف و سلامتی مشاهده می شود. ما در مقاله جزئیات بیشتری را در نظر می گیریم.
دیابت استروئیدی چیست؟
دیابت استروئیدی نوعی بیماری قند است که نوع ثانویه دارد. بیماری با اختلال در عملکرد کلیه ایجاد می شود و هورمون قشر فوق کلیوی بیش از حد ترشح می شود. این شکل از دیابت می تواند در اثر استفاده طولانی از داروهای هورمونی ایجاد شود.
داروهای دیابت استروئیدی
داروهای هورمونی که در درمان دیابت ثانویه تجویز می شوند ، به اختلالات متابولیکی ، به ویژه سنتز پروتئین کمک می کنند. داروهای ضروری - این پردنیزولون ، دگزامتازون ، مربوط به گروه هورمونی ، و همچنین هیپوتیازید ، Navidrex ، Dichlothiazide است - اینها دیورتیک هستند.
استفاده از چنین داروهایی به بیماران مبتلا به دیابت به شکل اولیه کمک می کند تا سطح قند خون را حفظ کرده و مایعات اضافی را از بدن خارج کنند. در عین حال ، مصرف طولانی مدت آنها می تواند یک شکل ثانویه ایجاد کند - دیابت استروئیدی. در این حالت ، بیمار قادر به انجام بدون انسولین نخواهد بود. افراد دارای اضافه وزن و همچنین ورزشکارانی که از داروهای استروئیدی برای افزایش توده عضلانی استفاده می کنند در معرض خطر هستند.
برخی داروهای دیگر نیز وجود دارند که در ایجاد دیابت ثانویه نقش دارند: قرص های ضد بارداری ، دیورتیک ها و داروهای تجویز شده برای آسم ، فشار خون و آرتروز.
در هنگام تجویز داروهای هورمونی ، برای جلوگیری از بروز اضافه وزن باید فعال تر باشید. درمان باید با نظارت دقیق پزشک معالج انجام شود.
علائم دیابت استروئیدی
به محض اینکه دیابت به شکل استروئیدی منتقل می شود ، بیمار شروع به احساس ضعف شدید ، کار بیش از حد و عدم سلامتی می کند. علائم مشخصه شکل اولیه دیابت - تشنگی مداوم و بوی استون از دهان - بسیار ضعیف است. خطر این است که چنین علائمی در هر بیماری بروز کند. بنابراین ، اگر بیمار به موقع با پزشک مشورت نکند ، این بیماری به شکل جدی دیابت استروئیدی ، همراه با حملات مکرر ، تبدیل می شود. نیاز به انسولین در حال افزایش است.
اگر دیابت استروئیدی در طول درمان بیماری هایی مانند آسم ، فشار خون بالا ، آرتروز و دیگران رخ دهد ، بیمار احساس خشکی دهان ، ادرار مکرر ، کاهش ناگهانی وزن می کند.
در برخی موارد ، مردان در زنان - بیماری های عفونی اندام تناسلی - از نظر جنسی دارای مشکلاتی هستند.
برخی از بیماران با دید ، سوزن سوزن شدن و بی حسی اندام ، احساس گرسنگی غیرطبیعی دارند.
اگر احساس ضعف مداوم دارید و به سرعت خسته می شوید ، بهتر است برای انجام قند آزمایش ادرار و خون انجام دهید. به عنوان یک قاعده ، سطح گلوکز در آنها با شروع دیابت ثانویه به شدت افزایش می یابد و از هنجارهای مجاز فراتر می رود.
تشخیص و درمان دیابت استروئیدی
با توجه به اینکه علائم دیابت استروئیدی شبیه به علائم هر بیماری دیگر است ، تنها با نتیجه ادرار و آزمایش خون برای قند قابل تشخیص است. اگر میزان گلوکز موجود در آنها از 11 میلی مول بیشتر باشد ، به احتمال زیاد این یک شکل ثانویه دیابت است.
بعلاوه ، متخصص غدد معاینه کلیه ها و غدد آدرنال را معاینه می کند. واقعیت مصرف داروهای هورمونی و دیورتیک در نظر گرفته شده است.

بر اساس این عوامل ، درمانی تجویز می شود که باید با هدف کاهش سطح قند و عادی سازی عملکرد کلیه انجام شود.
درمان به پیچیدگی بیماری بستگی دارد. در مراحل اولیه ، بیمار می تواند با یک رژیم غذایی و داروی مناسب مصرف کند. در حالت غفلت ، مداخله جراحی لازم است.
دستورالعمل های اصلی در درمان دیابت استروئیدی:
- لغو داروهایی که باعث تحریک وجود بیماری می شوند.
- یک رژیم سخت. بیمار فقط می تواند غذاهای کم کربوهیدرات کم بخورد.
- برای عادی سازی عملکرد پانکراس و تثبیت سطح قند خون ، تزریق انسولین تجویز می شود (همچنین به روش صحیح تزریق انسولین مراجعه کنید).
- داروهای دیگری که سطح قند را پایین می آورند نیز تجویز می شوند.
انسولین تنها در صورتی تجویز می شود که سایر داروها تأثیر مطلوبی در تثبیت سطح قند نداشته باشند. تزریق از عوارض جدی دیابت استروئیدی جلوگیری می کند.
در موارد نادر ، بیمار نیاز دارد عمل جراحی . این عمل با هدف از بین بردن قشر آدرنال یا بافت اضافی ، نئوپلاسم های مختلف انجام می شود. گاهی اوقات هر دو غده فوق کلیه به طور کامل برداشته می شوند. چنین عملی می تواند روند بیماری را کاهش دهد و گاهی اوقات سطح قند سرانجام ترمیم می شود.
اما روند نزولی وجود دارد. پس از عمل ، فرایندهای متابولیکی در بدن نقض می شود ، عملکرد کلیه برای مدت طولانی ترمیم می شود. همه اینها می تواند منجر به عوارض مختلفی در بدن شود. از این نظر ، مداخله جراحی بسیار بندرت استفاده می شود.
پیشگیری از دیابت استروئیدی
برای اهداف پیشگیری ، برای جلوگیری از بروز دیابت استروئیدی ، باید دائماً رعایت کنید رژیم کم کربوهیدرات . این برجسته هم برای بیماران دیابتی و هم برای بیماران بالقوه است.

اگر برای درمان بیماری های دیگر از داروهای هورمونی استفاده می کنید ، باید بیشتر اوقات ورزش کنید. در غیر این صورت ، خطر افزایش شدید وزن وجود دارد که باعث افزایش سطح قند در بدن می شود. اگر احساس خستگی مداوم ، کاهش توانایی کار دارید ، باید بلافاصله به دنبال مشاوره متخصص باشید.
فرم انسولین دیابت استروئیدی در موارد نادر کاملاً درمان می شود. درک این نکته مهم است که بیماری ارزش دویدن ندارد. تماس به موقع با متخصص در جلوگیری از عواقب جدی به شما کمک می کند. خوددرمانی ارزش آن را ندارد. درمان به علائم و خصوصیات فردی بدن بستگی دارد.
- این یک آسیب شناسی غدد درون ریز است که در نتیجه مقدار بالای پلاسما هورمونهای قشر آدرنال و اختلال در متابولیسم کربوهیدرات ایجاد می شود. این بیماری با علائم قند خون بروز می کند: خستگی سریع ، افزایش تشنگی ، تکرر ادرار بیش از حد ، کم آبی ، افزایش اشتها. تشخيص ويژه براساس تشخيص آزمايشگاهي هيپرگلليسمي ، ارزيابي سطح استروئيدها و متابوليت هاي آنها (ادرار ، خون) است. درمان دیابت استروئیدی شامل لغو یا کاهش دوز گلوکوکورتیکوئیدها ، جراحی برای کاهش تولید هورمونهای کورتیکواستروئید و درمان ضد دیابتی است.
عوارض
هایپرگلیسمی طولانی مدت منجر به آنژیوپاتی دیابتی - آسیب عروق بزرگ و کوچک می شود.اختلال در گردش خون در مویرگهای شبکیه با کاهش دید - رتینوپاتی دیابتی بروز می کند. اگر شبکه عروقی کلیه رنج می برد ، عملکرد فیلتر آنها بدتر می شود ، تورم رخ می دهد ، فشار خون بالا می رود و نفروپاتی دیابتی ایجاد می شود. تغییرات در عروق بزرگ توسط آترواسکلروز نشان داده شده است. خطرناکترین ضایعات آترواسکلروتیک شریان های قلب و اندام تحتانی. عدم تعادل الکترولیتها و خونرسانی کافی به بافت عصبی باعث ایجاد نوروپاتی دیابتی نمی شود. این بیماری می تواند با تشنج ، بی حسی پاها و انگشتان دست ها ، نقص عملکرد اندام های داخلی ، دردهای موضعی مختلف ایجاد شود.
علائم دیابت استروئیدی

همانطور که قبلاً نیز اشاره شد ، دیابت استروئیدی خود را علائم حاد جلوه نمی دهد. عطش غیرقابل حل و افزایش شکل گیری ادرار تقریباً غیرقابل توصیف است ، و همچنین نوسانات قند خون. معمولاً بیماری پایدار است. علائمی که از طریق آن می توان این نوع دیابت را مشاهده کرد: ضعف قابل توجه ، خستگی شدید و سلامتی نامناسب است. اما علائم مشابه در بسیاری از بیماری ها مشترک است. به عنوان مثال ، آنها می توانند نشانه ای از نقض عملکرد قشر آدرنال باشند.
با دیابت استروئیدی علائم کتواسیدوز عملا ظاهر نمی شود. در موارد بسیار نادر ، وقتی بیماری در حال انجام است ، می توانید بوی استون از دهان بدهید. به ندرت کتونها در ادرار تشخیص داده می شوند. علاوه بر این ، اغلب یک اثر ضد انسولین وجود دارد ، به همین دلیل انجام کامل درمان دشوار است. بنابراین ، گلیسمی با استفاده از یک رژیم غذایی دقیق و فعالیت بدنی خاص ایجاد می شود.
درمان دیابت استروئید
درمان پیچیده دیابت استروئیدی با هدف:
- عادی سازی قند خون
- دلیلی که باعث افزایش سطح هورمون ها در قشر آدرنال شده است.
اغلب مواردی وجود دارد که بیماران بدون عمل نمی توانند انجام دهند: از نظر جراحی بافت اضافی در غدد فوق کلیوی را از بین می برد. چنین عملی می تواند به طور قابل توجهی روند بیماری را بهبود ببخشد و در بعضی موارد سطح قند را به طور کامل به حالت عادی برگرداند. به خصوص اگر بیمار کاملاً به رژیم درمانی و رژیم درمانی که برای کلسترول بالا و اضافه وزن تجویز می شود ، پایبند باشد.
دارو شامل مصرف داروهایی است که قند خون را کاهش می دهد.
در مرحله اول درمان ، سولفونیل اوره ها تجویز می شوند ، اما می توانند متابولیسم کربوهیدرات ها را بدتر کنند ، که منجر به دیابت استروئیدی به شکلی کاملاً وابسته به انسولین می شود. نظارت بر وزن شما بخش مهمی از درمان است زیرا اضافه وزن باعث افزایش روند بیماری می شود و درمان را پیچیده می کند.
اول از همه ، داروهایی که به دلیل بروز این بیماری ظاهر می شوند باید لغو شوند. معمولاً پزشک آنالوگهای بی ضرر را انتخاب می کند. طبق توصیه های پزشکی ، بهتر است قرص ها را با تزریق انسولین زیر جلدی ترکیب کنید. چنین درمانی شانس بازگرداندن سلولهای لوزالمعده مسئول انتشار انسولین طبیعی را افزایش می دهد. پس از این ، روند بیماری را می توان با کمک رژیم های غذایی به راحتی کنترل کرد.
 دیابت قندی نوعی بیماری است که با قند خون بالا مشخص می شود. دلیل این امر عدم قرار گرفتن در معرض هورمون - انسولین است. با کمک سلولهای بتا جزایر لانگرهان واقع در آن توسط لوزالمعده ترشح می شود.
دیابت قندی نوعی بیماری است که با قند خون بالا مشخص می شود. دلیل این امر عدم قرار گرفتن در معرض هورمون - انسولین است. با کمک سلولهای بتا جزایر لانگرهان واقع در آن توسط لوزالمعده ترشح می شود.
یک هورمون مهم برای دیابت انسولین محلول است
برای اولین بار انسولین توسط الیزابت هیوز به عنوان پزشک بانتینگ در سال 1922 برای معالجه دیابت نوع 1 تجویز شد. تقریباً یک قرن است که انسولین مؤثرترین دارو برای حفظ سلامت بیماران است. در سال 1922 تولید انسولین محلول شد. این زیر پوست ، به رگها یا ماهیچه ها تزریق می شود. ویژگی بارز آن دو روش آخر معرفی آن است. اینها تنها داروهای مورد استفاده در این روش هستند. انسولین محلول با فاصله 15 تا 30 دقیقه شروع می شود ، 6 تا 8 ساعت به طول می انجامد.
انسولین گلارژین
این یک داروی طولانی مدت است که به تازگی تولید شده است (به عنوان یک راه حل روشن) موجود است. به صورت زیر جلدی تجویز می شود ، پس از آن ریزساختار در محل تزریق تشکیل می شود. عمل دارو 1.5 ساعت پس از تجویز رخ می دهد و یک روز طول می کشد. لازم به ذکر است که غلظت آن در خون به شدت تغییر نمی کند بلکه به شکل فلات است. اگر غلظت گلارژین را مقایسه کنیم ، با انواع سنتی انسولین که دارای اثر طولانی مدت است ، آنگاه مشابه ترشح پایه فیزیولوژیکی انسولین است.
مخلوط انواع مختلف دارو
برخی داروها مخلوط اختصاصی هستند. شکل انتشار آنها: ویال ، کارتریج - برای قلم سرنگ مخصوص. آنها رایج ترین کوکتل های دارویی هستند. برای افراد کم بینایی بسیار مناسب است.
برخی افراد نوع دیابت وابسته به انسولین را استروئید می نامند. غالباً به دلیل وجود خون زیاد از مقدار کورتیکواستروئیدها برای مدت طولانی در خون ایجاد می شود. اینها هورمونهایی هستند که توسط قشر آدرنال تولید می شوند. علائم و درمان دیابت استروئیدی باید برای همه کسانی که با این نوع بیماری روبرو بوده اند شناخته شود.
توسعه دیابت قندی
نوع بیماری وابسته به انسولین استروئیدی گاهی اوقات به دیابت ثانویه یا دیابت ملیتوس نیز گفته می شود. یکی از شایع ترین دلایل بروز آن استفاده از داروهای هورمونی است.
با استفاده از داروهای گلوکوکورتیکواستروئید ، تشکیل گلیکوژن در کبد به میزان قابل توجهی تقویت می شود. این منجر به افزایش قند خون می شود. ظاهر دیابت با استفاده از گلوکوکورتیکواستروئیدها ممکن است:
- دگزامتازون
- هیدروکورتیزون
- پردنیزون
اینها داروهای ضد التهابی هستند که در معالجه آسم برونش ، آرتریت روماتوئید و تعدادی از ضایعات خود ایمنی (لوپوس اریتماتوز ، اگزما ، پمفیگوس) تجویز می شوند. همچنین می توان برای مولتیپل اسکلروز تجویز کرد.
این بیماری همچنین می تواند به دلیل استفاده از برخی از داروهای ضد بارداری خوراکی و دیورتیک های تیازیدی ایجاد شود: نفریکس ، هیپوتیازید ، دیکلوتازید ، نویدرکس.
پس از پیوند کلیه ، درمان طولانی مدت کورتیکواستروئید ضد التهاب لازم است. از این گذشته ، پس از انجام چنین عملیاتی ، لازم است داروهایی مصرف کنند که سیستم ایمنی بدن را سرکوب کند. اما استفاده از کورتیکواستروئیدها همیشه منجر به دیابت نمی شود. به سادگی ، هنگام استفاده از بودجه فوق ، احتمال ابتلا به این بیماری افزایش می یابد.
اگر قبلاً بیماران اختلالات متابولیسم کربوهیدرات در بدن نداشته باشند ، احتمال زیاد وجود دارد که پس از برداشتن داروهایی که باعث دیابت شده اند ، این وضعیت عادی شود.
بیماری های تحریک آمیز
بسته به نوع دیابت ، بیماری براساس ICD 10 به كدی اختصاص داده می شود. اگر ما در مورد فرم وابسته به انسولین صحبت می كنیم ، کد E10 خواهد بود. با فرم مستقل از انسولین ، کد E11 اختصاص داده می شود.
در برخی بیماری ها ممکن است بیماران ظاهر شوند. یكی از شایع ترین دلایل ایجاد یك فرم استروئیدی بیماری ، اختلال هیپوتالاموس-هیپوفیز است. نقص عملکرد غده هیپوتالاموس و غده هیپوفیز علت بروز عدم تعادل هورمون ها در بدن است. در نتیجه سلولها دیگر به انسولین پاسخ نمی دهند.
شایعترین آسیب شناسی تحریک دیابت ، بیماری ایتنکو-کوشینگ است. با این بیماری در بدن ، افزایش تولید هیدروکورتیزون مشاهده می شود. دلایل توسعه این آسیب شناسی هنوز مشخص نشده است ، اما به وجود می آید:
- در درمان گلوکوکورتیکواستروئیدها ،
- برای چاقی
- در برابر زمینه مسمومیت با الکل (مزمن) ،
- در دوران بارداری
- در برابر برخی از بیماری های عصبی و روانی.
در نتیجه پیشرفت سندرم ایتنکو-کوشینگ ، سلولها از درک انسولین متوقف می شوند. اما هیچ نقص قابل توجهی در عملکرد لوزالمعده وجود ندارد. این یکی از اصلی ترین تفاوت های بین استروئید دیابت و دیگران است.
این بیماری همچنین می تواند در بیماران گواتر سمی ایجاد شود (بیماری گریوز ، بیماری بزدووا). روند پردازش گلوکز در بافتها مختل شده است. اگر در مقابل این ضایعات تیروئید ، دیابت ایجاد شود ، نیاز فرد به انسولین به طرز چشمگیری افزایش می یابد و بافت ها به انسولین مقاوم می شوند.
علائم بیماری
با دیابت استروئیدی ، بیماران از تظاهرات استاندارد دیابت شکایت ندارند. آنها عملا هیچ عطش کنترل نشده ای ندارند ، افزایش تعداد دفع ادرار. علائمی که دیابتی ها از سنبله قند شکایت می کنند نیز عملاً وجود ندارند.
همچنین در بیماران دیابتی استروئیدی عملا هیچ علائمی از کتواسیدوز مشاهده نمی شود. گاهی اوقات ، بوی مشخصه استون ممکن است از دهان ظاهر شود. اما این اتفاق به طور معمول در مواردی اتفاق می افتد که بیماری قبلاً به شکلی مغفول مانده باشد.
علائم دیابت استروئیدی می تواند به شرح زیر باشد:
- بدتر شدن سلامتی
- ظاهر ضعف
- خستگی
اما چنین تغییراتی می تواند انواع بیماری ها را نشان دهد ، بنابراین پزشکان ممکن است همه گمان نکنند که بیمار دیابت را شروع می کند. اکثر آنها حتی به پزشکان مراجعه نمی کنند و معتقدند با استفاده از ویتامین ها می توان عملکرد را بازیابی کرد.
ویژگی بیماری
با پیشرفت شکل استروئیدی بیماری ، سلولهای بتا واقع در لوزالمعده با عملکرد کورتیکواستروئیدها آسیب می بینند. مدتی است که آنها هنوز قادر به تولید انسولین هستند ، اما به تدریج تولید آن کاهش می یابد. اختلالات متابولیکی مشخصه به نظر می رسد. بافت های بدن دیگر به انسولین تولید شده پاسخ نمی دهند. اما با گذشت زمان ، تولید آن به کلی متوقف می شود.
اگر لوزالمعده تولید انسولین متوقف شود ، این بیماری علائم مشخصی از دیابت نوع 1 دارد. بیماران احساس عطش شدید ، افزایش تعداد ادرار و افزایش میزان تولید روزانه ادرار دارند. اما کاهش شدید وزن ، مانند بیماران دیابت نوع یک ، در آنها رخ نمی دهد.
هنگامی که درمان با کورتیکواستروئیدها لازم است ، لوزالمعده استرس قابل توجهی را تجربه می کند. داروها از یک طرف روی آن تأثیر می گذارند و از سوی دیگر منجر به افزایش مقاومت به انسولین می شوند. برای حفظ حالت طبیعی لوزالمعده ، باید تا حد کار کنید.
یک بیماری حتی با تجزیه و تحلیل همیشه قابل تشخیص نیست. در چنین بیمارانی ، غلظت قند در خون و بدن کتون در ادرار اغلب طبیعی است.
در برخی موارد ، در حالی که داروهای گلوکوکورتیکوئیدوئید مصرف می کنید ، دیابت تشدید می شود ، که قبلاً ضعیف بیان شده بود. در این حالت ، وخیم شدن شدید وضعیت تا حالت اغما ممکن است. بنابراین توصیه می شود قبل از شروع درمان با استروئید غلظت گلوکز را بررسی کنید. این توصیه توصیه می شود تا با افراد دارای اضافه وزن ، مشکلات فشار خون مطابقت داشته باشد. همچنین باید تمام بیماران در سن بازنشستگی بررسی شوند.
اگر زودتر مشکلی در متابولیسم وجود نداشته باشد و دوره درمان استروئید طولانی نباشد ، ممکن است بیمار از دیابت استروئیدی آگاهی نداشته باشد. پس از اتمام درمان ، متابولیسم به حالت عادی برمی گردد.
روشهای درمانی
برای درک چگونگی انجام این بیماری ، اطلاعات در مورد بیوشیمیایی فرآیندهای موجود در بدن امکان پذیر است. اگر این تغییرات به دلیل تولید بیش از حد گلوکوکورتیکواستروئیدها ایجاد شده باشد ، در نتیجه درمانی با هدف کاهش تعداد آنها انجام می شود. از بین بردن دلایل ایجاد این نوع دیابت و. برای این ، داروهای کورتونی که قبلاً تجویز شده اند ، داروهای ادرارآور و پیشگیری از بارداری خوراکی لغو می شوند.
بعضی اوقات حتی مداخله جراحی نیز لازم است. جراحان بافت اضافی آدرنال را از بین می برند. این عمل به شما این امکان را می دهد تا تعداد گلوکوکوترتواستروئیدها را در بدن کاهش داده و وضعیت بیماران را عادی کنید.
متخصصان غدد می توانند داروی درمانی را با هدف کاهش سطح گلوکز تجویز کنند. گاهی اوقات آماده سازی سولفونیل اوره تجویز می شود. اما با توجه به زمینه مصرف آنها ، ممکن است متابولیسم کربوهیدرات بدتر شود. بدن بدون تحریک اضافی کار نخواهد کرد.
اگر دیابت استروئیدی به صورت غیرمترقبه تشخیص داده شود ، اصلی ترین روش درمان ، از بین بردن داروهایی است که باعث ایجاد بیماری ، رژیم غذایی و ... می شود. با رعایت این توصیهها ، هرچه سریعتر شرایط عادی شود.
دیابت استروئیدی نیز به دیابت وابسته به انسولین دیابت نیز گفته می شود. 1 به نظر می رسد به دلیل مقدار زیاد کورتیکواستروئیدها (هورمونهای قشر آدرنال) در خون مدت طولانی است.
این اتفاق می افتد که دیابت استروئیدی به دلیل عوارض بیماری هایی که در آنها افزایش تولید هورمون ها وجود دارد ، رخ می دهد ، به عنوان مثال ، با بیماری Itenko-Cushing.
با این حال ، بیشتر این بیماری پس از طولانی شدن درمان با داروهای خاص هورمونی رخ می دهد ، بنابراین ، یکی از نام های این بیماری دیابت دارویی است.
نوع استروئیدی دیابت ، در اصل ، متعلق به گروه بیماریهای خارج از سرطان است ، در ابتدا با اختلالات لوزالمعده همراه نیست.
در افرادی که در صورت مصرف بیش از حد گلوکوکورتیکوئیدها در متابولیسم کربوهیدرات اختلال ایجاد نمی کنند ، به صورت خفیف رخ می دهد و پس از لغو آنها ترک می شود. تقریباً در 60٪ افراد بیمار ، دیابت نوع 2 انتقال یک شکل مستقل از انسولین از بیماری به یک وابسته به انسولین را تحریک می کند.
داروهای دیابت استروئیدی
داروهای گلوکوکورتیکوئیدی ، مانند دگزامتازون ، پردنیزون و هیدروکورتیزون ، به عنوان داروهای ضد التهاب برای:
- آسم برونشی ،
- آرتریت روماتوئید ،
- بیماریهای خود ایمنی: پمفیگوس ، اگزما ، لوپوس اریتماتوز.
- مولتیپل اسکلروزیس.
دیابت دارویی با استفاده از داروهای ادرارآور قابل مشاهده است:
- دیورتیکهای تیازیدی: دیکلوتازیدید ، هیپوتیازید ، نفریکس ، نویدرکس ،
- قرص های ضد بارداری
دوزهای زیادی از کورتیکواستروئیدها همچنین به عنوان بخشی از درمان ضد التهابی بعد از عمل پیوند کلیه استفاده می شود.
پس از پیوند ، بیماران باید برای سرکوب مصونیت از زندگی بودجه خود را تأمین کنند. چنین افرادی مستعد التهاب هستند که در وهله اول دقیقاً اندام پیوند شده را تهدید می کنند.
دیابت دارویی در همه بیماران شکل نمی گیرد ، با این وجود با استفاده مداوم از هورمون ها ، احتمال بروز آن بیشتر از درمان سایر بیماری ها است.
علائم دیابت ناشی از استروئیدها نشان می دهد که افراد در معرض خطر هستند.
برای اینکه بیمار نشویم ، افراد دارای اضافه وزن باید وزن خود را کاهش دهند ؛ افرادی که وزن طبیعی دارند ، باید ورزش کنند و تغییراتی در رژیم خود ایجاد کنند.
وقتی فرد از تمایل خود به دیابت اطلاع پیدا کند ، به هیچ وجه نباید داروهای هورمونی را براساس ملاحظات شخصی خود مصرف کند.
ویژگی های این بیماری و علائم
دیابت استروئیدی از آن جهت که علائم دیابت نوع 2 و دیابت نوع 1 را در خود جای داده است خاص است این بیماری از زمانی شروع می شود که تعداد زیادی از کورتیکواستروئیدها به سلولهای بتا لوزالمعده آسیب می رسانند.
این با علائم دیابت نوع 1 سازگار است. با این وجود سلول های بتا مدتی تولید انسولین را ادامه می دهند.
بعداً ، میزان انسولین کاهش می یابد ، حساسیت بافت ها به این هورمون نیز مختل می شود ، که در دیابت 2 رخ می دهد.
با گذشت زمان سلولهای بتا یا برخی از آنها نابود می شوند و این منجر به توقف تولید انسولین می شود. بنابراین ، این بیماری شروع می شود به طور مشابه به دیابت معمول وابسته به انسولین ادامه می یابد 1. نشان دادن همان علائم.
علائم اصلی دیابت قندی مانند هر نوع دیابت مشابه است:
- افزایش ادرار
- تشنگی
- خستگی
به طور معمول ، علائم ذکر شده میزان زیادی از خود نشان نمی دهند ، بنابراین به ندرت به آنها توجه می شود. بیماران به طور چشمگیری وزن کم نمی کنند ، همانطور که در دیابت نوع 1 ، آزمایش خون همیشه تشخیص بیماری را امکان پذیر نمی کند.
غلظت قند در خون و ادرار به ندرت به طور غیرمعمول زیاد است. علاوه بر این ، وجود تعداد محدودی استون در خون یا ادرار به ندرت مشاهده می شود.
مشخصات بیماری
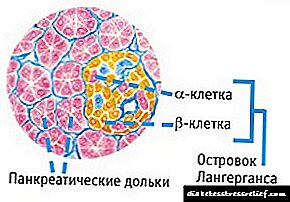 در دیابت قندی ، سلولهای بتا لوزالمعده از بین می روند. مدتی است که آنها هنوز انسولین سنتز می کنند ، اما به میزان کم.
در دیابت قندی ، سلولهای بتا لوزالمعده از بین می روند. مدتی است که آنها هنوز انسولین سنتز می کنند ، اما به میزان کم.
با پیشرفت بیماری ، تولید آن حتی بیشتر می شود. به دلیل اختلالات متابولیک ، واکنش بدن به انسولین کاهش می یابد.
هنگامی که پانکراس تولید انسولین را متوقف می کند ، این بیماری علائم دیابت نوع 1 را نشان می دهد. از مشخصه های مهم آن می توان به ویژگی هایی مانند تشنگی مداوم و تکرر ادرار اشاره کرد.
اما در عین حال ، وزن بیمار کاهش نمی یابد ، اگرچه این اتفاق اغلب در مورد نوع اول دیابت رخ می دهد.
استفاده از کورتیکواستروئیدها در طول درمان ، یک فشار اضافی بر لوزالمعده ایجاد می کند. تا حدودی آنها به او کمک می کنند ، اما عمل آنها حساسیت او به انسولین را بیشتر می کند ، به همین دلیل بدن مجبور است خیلی سخت کار کند ، که به سایش سریع آن کمک می کند.
بعضی اوقات داروها می توانند دیابت را که در مراحل اولیه توسعه بود ، تشدید کند و این منجر به یک وضعیت جدی می شود. بنابراین ، توصیه می شود قبل از تجویز دوره داروهای استروئیدی ، معاینه انجام شود. این امر در مورد بیماران مبتلا به چاقی ، فشار خون بالا و سالمندان صدق می کند.
هنگام برنامه ریزی یک درمان کوتاه مدت با استفاده از چنین داروهایی و عدم وجود اختلالات متابولیک ، خطر خاصی وجود ندارد. پس از قطع درمان ، فرایندهای متابولیک به حالت عادی برمی گردند.
فیلم های ویدیویی دیابت:
علائم آسیب شناسی
با بیان علایم آن ، وجود این آسیب شناسی می تواند وجود داشته باشد. اما با دیابت استروئیدی علائم مشخصه دیابت معمولی ظاهر نمی شود. فرد وزن را تغییر نمی دهد ، ادرار مکرر نمی شود ، تشنگی بیش از حد ظاهر نمی شود. علائم مشاهده شده با افزایش سطح قند نیز وجود ندارد.
گاهی اوقات بیمار (و بیشتر اوقات نزدیکان وی) به وجود دوره ای بوی استون از دهان توجه می کند. اما این علامت در دیابت پیشرفته دارویی مشاهده می شود.
مرحله اول توسعه بیماری با ویژگی هایی از قبیل:
- ضعف
- وخامت عمومی بهزیستی ،
- خواب آلودگی
- کاهش عملکرد
- خستگی ،
- بی تفاوتی
- بی حالی
از میان این جلوه ها ، حدس زدن در مورد توسعه آسیب شناسی مورد نظر دشوار است. آنها مشخصه تعداد زیادی بیماری دیگر و همچنین کارهای معمول هستند.
خیلی اوقات ، این تشخیص به طور تصادفی کشف می شود که بیمار با درخواست به پزشک مراجعه می کند ویتامین ها را برای او توصیه می کند تا صدای خود را بالا ببرد. این بدان معنی است که تضعیف واضح بدن می تواند بسیار خطرناک باشد و نباید این شرایط را نادیده گرفت.
دیابت به عنوان یک عامل خطر برای دیابت استروئیدی شناخته می شود
میزان هورمونهای آدرنال در همه افراد به روش های مختلف افزایش می یابد. با این حال ، همه افرادی که گلوکوکورتیکوئید مصرف می کنند مبتلا به دیابت استروئیدی نیستند.
واقعیت این است که از یک طرف ، کورتیکواستروئیدها روی لوزالمعده عمل می کنند ، و از طرف دیگر ، اثر انسولین را کاهش می دهند. برای اینکه غلظت قند خون طبیعی بماند ، لوزالمعده مجبور می شود با یک بار سنگین کار کند.
اگر فرد مبتلا به دیابت باشد ، در حال حاضر حساسیت بافتها به انسولین کاهش یافته است و غده صددرصد با وظایف خود کنار نمی آید. درمان استروئیدی فقط باید به عنوان آخرین راه حل انجام شود. خطر با افزایش می یابد:
- استفاده از استروئیدها در دوزهای زیاد ،
- استفاده طولانی مدت از استروئیدها ،
- بیمار اضافه وزن
 در تصمیم گیری با كسانی كه گاه به دلیل دلایل غیرمستقیم قند خون بالایی دارند باید احتیاط كرد.
در تصمیم گیری با كسانی كه گاه به دلیل دلایل غیرمستقیم قند خون بالایی دارند باید احتیاط كرد.
با استفاده از گلوکوکورتیکوئیدها ، علائم دیابت افزایش می یابد ، و این یک شگفتی برای فرد است ، زیرا او به سادگی نمی توانست از دیابت خود آگاهی داشته باشد.
در این حالت ، دیابت قبل از مصرف گلوکوکورتیکوئیدها خفیف بود ، به این معنی که چنین داروهای هورمونی به سرعت شرایط را بدتر می کنند و حتی می توانند باعث ایجاد بیماری مانند آن شوند.
قبل از تجویز داروهای هورمونی ، افراد مسن و زنان دارای اضافه وزن نیاز به غربالگری دیابت نهفته دارند.
درمان دیابت
اگر بدن در حال حاضر انسولین تولید نمی کند ، دیابت دارویی مانند دیابت نوع 1 ، اما ویژگی های دیابت نوع 2 ، یعنی مقاومت به انسولین بافت ها را دارد. چنین دیابت مانند دیابت 2 درمان می شود.
درمان ، از جمله موارد دیگر ، دقیقاً به چه اختلالات بیمار بستگی دارد. به عنوان مثال ، برای افراد دارای اضافه وزن که هنوز انسولین تولید می کنند ، یک رژیم غذایی و داروهای کاهش دهنده قند مانند تیازولدین دیون و گلوکوفاژ مشخص شده است. علاوه بر این:
- اگر عملکرد لوزالمعده کاهش یافته باشد ، ورود انسولین به او فرصتی برای کاهش بار می دهد.
- در مورد آتروفی ناقص سلولهای بتا ، با گذشت زمان ، عملکرد پانکراس بهبود می یابد.
- برای همین منظور ، یک رژیم کم کربوهیدرات تجویز می شود.
- برای افرادی که وزن طبیعی دارند ، رژیم غذایی شماره 9 توصیه می شود ؛ افراد دارای اضافه وزن باید به رژیم شماره 8 رعایت کنند.
اگر لوزالمعده انسولین تولید نکند ، پس از تزریق تجویز می شود و بیمار باید بداند. کنترل قند خون و درمان مشابه دیابت انجام می شود. علاوه بر این ، سلول های بتا مرده نمی توانند ترمیم شوند.
یک مورد جداگانه از درمان دیابت ناشی از دارو شرایطی است که امتناع از درمان هورمون درمانی غیرممکن است ، اما فرد به دیابت مبتلا می شود. این ممکن است بعد از پیوند کلیه یا در صورت وجود آسم شدید باشد.
سطح قند در اینجا براساس ایمنی لوزالمعده و میزان حساسیت بافت به انسولین حفظ می شود.
به عنوان پشتیبانی اضافی ، بیماران می توانند هورمونهای آنابولیک تجویز کنند که اثرات هورمونهای گلوکوکورتیکوئید را متعادل می کند.
با دیابت در بدن ، کمبود مطلق یا نسبی انسولین وجود دارد. در نتیجه در متابولیسم کربوهیدرات ها نقض می شود. دو نوع اصلی دیابت وجود دارد ، آنها به I و II تقسیم می شوند. دیابت استروئیدی از نوع دوم است. نام دوم این بیماری دیابت دارویی است.
این نوع دیابت ناشی از مقدار زیادی هورمون در قشر آدرنال در خون است. در برخی موارد ، علت ممکن است بیماری باشد که در آن تولید این هورمون ها افزایش می یابد. منشا دیابت استروئیدی غیر پانکراس است ، بدین معنی که لوزالمعده در ابتدا خوب عمل می کند. اگر در فرد مبتلا به متابولیسم کربوهیدرات طبیعی با دوزهای بالای گلوکوکورتیکوئیدها ظاهر شود ، پس از قطع شدن ، همه چیز عادی می شود.
برای بیمار مبتلا به دیابت نوع 2 ، ظاهر یک استروئید می تواند باعث تبدیل به فرم وابسته به انسولین با احتمال 60٪ شود. بنابراین ، چنین افرادی باید در مورد خطر موجود بدانند و نسبت به مصرف داروهای کورتیکواستروئید احتیاط کنند.
چه نوع داروهایی می توانند باعث ایجاد دیابت شوند؟ اینها ممکن است داروهای گلوکوکورتیکوئید باشند:
این روش ها اغلب به عنوان ضد التهاب در آسم با آرتریت برونشی یا روماتوئید استفاده می شود. آنها همچنین برای بیماران مبتلا به مولتیپل اسکلروزیس و بیماری های خود ایمنی تجویز می شوند. افراد مبتلا به کلیه پیوند یافته مجبورند از چنین داروهایی برای زندگی استفاده کنند. همه بیماران مجبور نیستند با دیابت استروئیدی روبرو شوند ، اما این احتمال وجود دارد.
موارد زیر در لیست عوامل تحریک کننده دیورتیک ها هستند:
برخی از ویژگی ها و علائم بیماری
دیابت استروئیدی خواص هر دو نوع 1 و 2 را نشان می دهد. شبیه به نوع 1 است که سلولهای بتا توسط کورتیکواستروئیدهای لوزالمعده آسیب می بینند. اما حتی در این حالت ، تولید انسولین هنوز ادامه دارد. با گذشت زمان ، مقدار آن کاهش می یابد و در همان زمان ، سلول های بدن به تدریج از درک این هورمون که معمولاً برای دیابت نوع 2 است ، متوقف می شوند. به زودی تمام سلولهای بتا آسیب دیده می میرند. و بسته به اینکه آیا آنها تا حدودی در لوزالمعده باقی مانده اند یا نه ، انسولین را می توان با دوزهای بسیار کمی تولید کرد که هنوز هم کافی نیستند. بیمار به تزریق انسولین احتیاج دارد و این در حال حاضر نوع 1 (وابسته به انسولین) است.
دیابت دارویی علائمی شبیه به انواع شناخته شده دارد:
- تشنگی
- تکرر ادرار
- خستگی غیر منطقی
اما این علائم به قدری خفیف است که ممکن است بیماران به آنها توجه نکنند. با این حال ، با این نوع بیماری ، کاهش وزن چشمگیری مشاهده نمی شود. در بعضی موارد ، می توان آن را با بیماری های قشر آدرنال اشتباه گرفت.
کتواسیدوز در چنین بیمارانی نادر است ، به جز در مرحله بسیار پیشرفته.
عوامل خطر
چطور است که دیابت دارو در هرکسی که از داروهای کورتیکواستروئید مصرف کرده باشد رخ نمی دهد؟ این داروها با عمل به لوزالمعده عملکرد انسولین را کاهش می دهند. به همین دلیل ، پانکراس برای تعادل قند خون مجبور است مقادیر زیادی انسولین تولید کند. در یک فرد سالم ، با از بین بردن گلوکوکورتیکوئیدها ، همه چیز بدون اثری عادی می شود. اما اگر قبلاً اختلالات متابولیکی وجود داشته باشد ، خطر ابتلا به بیشتر این بیماری وجود دارد.
موارد خطر ابتلا به دیابت استروئیدی:
- استروئیدها خیلی طولانی استفاده می شوند
- دوزهای بالای استروئیدها
- وجود پوندهای اضافی
این امکان وجود دارد که یک فرد مواردی از افزایش سطح گلوکز داشته باشد ، اما آنها بدون توجه به این بیماری منتقل شده اند. با شروع استفاده از کورتیکواستروئیدها ، بیمار فرآیندهای پنهان را فعال می کند ، که از آن وضعیت بهزیستی بدتر می شود. بنابراین ، استفاده از داروهای هورمونی توسط زنان چاق یا افراد مسن باید قبل از غربالگری برای دیابت نهفته انجام شود.
دیابت استروئیدی - درمان
در صورت شروع مقادیر گلوکز خون از 11.5 میلیمول بعد از خوردن ، بیماری به این شکل تشخیص داده می شود و قبل از غذا اندازه گیری ها بالاتر از 6 میلی مول است. در مرحله اول ، پزشک باید تمام بیماری های یکسان را که در این گروه هستند ، از بین ببرد. درمان می تواند سنتی یا فشرده باشد. دوم مؤثرتر است ، اما به مهارتهای خودکنترلی از طرف بیمار نیاز دارد و از نظر اقتصادی گرانتر محسوب می شود.
درمان سنتی طبق اصولی مشابه حوادث مشابه از نوع 2 انجام می شود. در صورت خرابی کامل لوزالمعده ، دوزهای کوچک انسولین تجویز می شود. از عوامل هیپوگلیسمی از کلاس تیازولیدین دیون و هورمونی ، به عنوان مثال ، گلوکوفاژ استفاده کنید. با وجود یک نوع خفیف بیماری ، استفاده از سولفونیل اوره نتایج مثبتی می دهد. اما مصرف آنها احتمال انفارکتوس میوکارد را افزایش می دهد. از زمان بدتر شدن متابولیسم کربوهیدرات شروع می شود. به همین دلیل ، دیابت می تواند به شکلی وابسته به انسولین برود.
پزشکان ترکیب داروهای خوراکی را با تزریق انسولین توصیه می کنند. خاطرنشان شد كه سلولهای بتا "استراحت" می توانند بهبود یابند و در دوزهای قبلی تولید انسولین كنند. به بیماران توصیه می شود تغییرات در وزن خود را کنترل کنند تا پوند اضافی حاصل نشود.
لازم است داروهای ایجاد شده در دیابت استروئید را فسخ کرده و در صورت امکان آنها را با داروهای کم خطرتر جایگزین کنید. این امر احتمال ابتلا به دیابت واقعی را کاهش می دهد.
گاهی اوقات برای بیماران تنها راه خارج از عمل جراحی است. در غدد فوق کلیوی ، در صورت بروز هایپرپلازی ، بافت اضافی برداشته می شود. در چنین مواردی ، دوره دیابت می تواند سطح گلوکز را بهبود بخشد و گاه عادی شود. در این حالت ، بیمار باید رژیم غذایی را برای بیماران دیابتی با بیماری خفیف یا متوسط دنبال کند.
درمان دیابت استروئیدی
درمان اتیوتروپیک از بین بردن دلایل کمبود قشر است. در عین حال ، اقدامات با هدف ترمیم و حفظ نوروگلیسمی ، افزایش حساسیت بافتها به عمل انسولین و تحریک فعالیت سلولهای β حفظ شده در حال انجام است. با یک رویکرد یکپارچه ، مراقبت های پزشکی از بیماران در مناطق زیر انجام می شود:
- سطح کورتیکواستروئید پایین تر است . با وجود قند خون درون زا ، درمان بیماری زمینه ای در درجه اول تجدید نظر می شود. اگر تنظیم دوز داروها مؤثر نباشد ، سوال از مداخله جراحی برطرف می شود - برداشتن غدد فوق کلیوی ، قسمت قشر مغز غدد فوق کلیوی ، تومورها. غلظت هورمونهای استروئیدی کاهش می یابد ، سطح قند خون عادی می شود. با وجود قند خون اگزوژن ، داروهایی که باعث تحریک دیابت استروئید می شوند ، لغو یا جایگزین می شوند. در صورت عدم امکان لغو گلوکوکورتیکوئیدها ، به عنوان مثال ، در آسم شدید برونشی ، هورمونهای آنابولیک برای خنثی کردن اثرات آنها تجویز می شود.
- تصحیح داروهای قند خون . داروها با در نظر گرفتن علت بیماری دیابت ، مرحله آن ، شدت ، به صورت جداگانه انتخاب می شوند. اگر لوزالمعده مبتلا شود ، سلولهای بتا تا حدی یا كاملاً آتروفی می شوند ، بنابراین انسولین درمانی تجویز می شود. در اشکال خفیف بیماری ، حفظ بافت غده و مقاومت برگشت پذیر سلول ها به انسولین ، داروهای هیپوگلیسمی خوراکی تجویز می شود ، به عنوان مثال ، آماده سازی سولفونیل اوره. در بعضی مواقع بیماران استفاده ترکیبی از انسولین و داروهای هیپوگلیسمی نشان داده می شوند.
- رژیم غذایی ضد دیابتی . در بیشتر بیماران رژیم درمانی شماره 9 نشان داده شده است. این رژیم به گونه ای ساخته شده است که ترکیب شیمیایی ظروف متعادل باشد ، باعث تحریک قند خون نمی شود و شامل تمام مواد مغذی لازم است. از اصول تغذیه ای کم کربوهیدرات استفاده می شود: منابع کربوهیدرات سبک از این امر مستثنا هستند - شیرینی ، شیرینی ، نوشیدنی شیرین. پروتئین و غذاهای پر فیبر در رژیم غالب هستند. شاخص گلیسمی در نظر گرفته شده است. غذا خوردن در قسمت های کوچک ، 5-6 بار در روز انجام می شود.
پیش بینی و پیشگیری
دیابت استروئیدی ، به طور معمول ، به شکلی خفیف تر پیش می رود و درمان آن آسان تر از دیابت نوع اول و دوم است. پیش آگهی بستگی به علت ایجاد فشار خون دارد ، در بیشتر موارد مطلوب است. پیشگیری شامل درمان به موقع و کافی از بیماری کوشینگ و بیماری های تومور آدرنال ، استفاده صحیح از گلوکوکورتیکوئیدها ، دیورتیک های تیازیدی و پیشگیری از بارداری خوراکی است. افراد در معرض خطر باید به طور مرتب از نظر قند خون غربالگری شوند. این امر به شما امکان می دهد اختلالات متابولیسم کربوهیدرات را در مرحله پیش دیابت تشخیص دهید ، درمان اصلی را تنظیم کنید ، شروع به پیروی از اصول تغذیه ای رژیم کنید.
دیابت استروئید (وابسته به انسولین ثانویه) در نتیجه تشخیص مقادیر بالای کورتیکواستروئیدها در خون ظاهر می شود ، که برای مدت زمان طولانی در آنجا باقی می مانند.
خیلی اوقات ، در نتیجه ظهور عوارض جدی بیماری هایی که در آنها سرعت تولید هورمون وجود دارد ، ایجاد می شود.
با این حال ، با این وجود ، اغلب پس از طولانی شدن درمان با داروهای هورمونی ظاهر می شود. به همین دلیل است که به این بیماری شکل دوز دیابت نیز گفته می شود.
دیابت استروئیدی به دلیل منشأ آن به گروه بیماری های لوزالمعده تعلق ندارد. توجه به این نکته ضروری است که در ابتدا با انواع مختلفی از اختلالات لوزالمعده همراه نیست.
افرادی که دچار اختلال در متابولیسم کربوهیدرات نیستند ، در صورت مصرف بیش از حد هورمونهای استروئیدی ، می توانند یک نوع خفیف از بیماری را دریافت کنند ، که بلافاصله پس از لغو آنها از بین می رود. نکته مهم این است که تقریبا نیمی از کلیه بیمارانی که از این بیماری رنج می برند ، انتقال از یک شکل مستقل از انسولین به یک شکل وابسته به انسولین را دریافت می کنند.
گلوکوکورتیکواستروئیدها (دگزامتازون ، پردنیزولون ، هیدروکورتیزون) به عنوان داروهای ضد التهابی موثر و قدرتمند برای چنین بیماریهایی استفاده می شوند:

- آسم برونشی ،
- آرتروز
- نقض عملکرد طبیعی عملکردهای محافظتی بدن ،
- مولتیپل اسکلروزیس
دیابت استروئیدی می تواند در نتیجه استفاده طولانی مدت از داروهایی مانند داروهای ضد بارداری خوراکی و دیورتیک های تیازید ایجاد شود.
از دوزهای بسیار قوی کورتیکواستروئیدها می توان در طول درمان استفاده کرد ، که با هدف تسکین التهاب پس از عمل انجام می شود ، در طی آن پیوند کلیه انجام شد.
پس از چنین عمل جدی ، بیماران باید در طول زندگی خود داروهای مناسب مصرف کنند تا عملکردهای محافظتی بدن را سرکوب کنند. آنها تمایل به فرآیندهای التهابی دارند که می توانند دقیقاً بر روی اندام پیوند زده اثر بگذارند.
 علائم بیماری که در نتیجه درمان طولانی مدت استروئید بوجود می آید ، تأکید می کنند که بیماران به عنوان افراد بسیار آسیب پذیر طبقه بندی می شوند.
علائم بیماری که در نتیجه درمان طولانی مدت استروئید بوجود می آید ، تأکید می کنند که بیماران به عنوان افراد بسیار آسیب پذیر طبقه بندی می شوند.
برای از بین بردن کامل ابتلا به دیابت ، افرادی که اضافه وزن دارند باید از خود مراقبت کنند و شروع به از دست دادن پوندهای اضافی کنند.
اما آنهایی که وزن طبیعی دارند ، باید ورزش را شروع کرده و رژیم غذایی روزانه خود را کمی تنظیم کنید و به آن سبزیجات ، سبزیجات و میوه های تازه بیشتری اضافه کنید.
اگر فردی از تمایل خود به این بیماری آگاهی داشته باشد ، نباید مصرف داروهای هورمونی را شروع کند.
 این بیماری از آنجا که دارای علائم دیابت در نوع اول و دوم است متفاوت است.
این بیماری از آنجا که دارای علائم دیابت در نوع اول و دوم است متفاوت است.
این بیماری از این واقعیت ناشی می شود که مقدار قابل توجهی از کورتیکواستروئیدها شروع به آسیب رساندن به سلولهای بتا لوزالمعده می کنند.
آنها همچنان به تولید هورمون لوزالمعده که تنظیم کننده متابولیسم کربوهیدرات برای مدتی است ، ادامه می دهند.
بعد از مدتی مقدار هورمون تولید شده بطور چشمگیری کاهش می یابد و حساسیت بافتی به آن مختل می شود. این ویژگی دیابت نوع 2 است. بعداً تعداد مشخصی از سلولهای بتا کاملاً نابود می شوند که منجر به توقف تولید فعال انسولین می شود. در این حالت ، بیماری شروع می شود به شکل مشخصه دیابت وابسته به انسولین نوع اول.
علائم دیابت استروئیدی موارد زیر را دارد:
- افزایش ادرار
- تشنگی شدید
- خستگی
 به عنوان یک قاعده ، علائم دیابت استروئیدی خفیف است ، بنابراین بیماران به اندازه کافی به آنها توجه نمی کنند.
به عنوان یک قاعده ، علائم دیابت استروئیدی خفیف است ، بنابراین بیماران به اندازه کافی به آنها توجه نمی کنند.
آنها درست مانند دیابت نوع 1 شروع به کاهش وزن به سرعت می کنند. آزمایش خون همیشه به شناسایی بیماری به موقع کمک نمی کند.
به ندرت ، غلظت گلوکز می تواند بسیار زیاد باشد. علاوه بر این ، میزان پروپانون در ادرار نیز در محدوده قابل قبول باقی می ماند.
شکل دوز دیابت ممکن است در تمام بیماران ظاهر نشود. اما اگر فردی دائم داروهای هورمونی مصرف کند ، خطر ابتلا به بیماری با او به میزان قابل توجهی افزایش می یابد.
پاتوژنز دیابت استروئیدی
روند تحریک گلوکز-6-فسفاتاز در کبد توسط این هورمونها به آزادسازی گلوکز از این اندام کمک می کند. از جمله موارد دیگر ، گلوکوکورتیکوئیدها فعالیت هگزوکیناز را کاهش می دهد ، که باعث کاهش جذب گلوکز می شود.
بیوشیمیایی این بیماری با بیان اینکه در مورد دیابت استروئید وجود دارد این است که فعال شدن تجزیه پروتئین می تواند منجر به پیشرفت آن شود ، در نتیجه مقدار زیادی چربی آزاد در خون تولید می شود. به همین دلیل میزان قند خون افزایش می یابد.
به عبارت دیگر ، دیابت استروئیدی نوعی بالینی از این بیماری است که در نتیجه محتوای بالای هورمونهای آدرنال در خون ایجاد می شود. این همچنین در مورد درمان با داروهای حاوی این مواد در ترکیب صدق می کند.
اگر این اتفاق افتاد که انسولین در بدن متوقف شود ، این شکل از بیماری به همان شیوه دیابت نوع اول ادامه می یابد. اما با همه اینها ، علائمی از دیابت نوع 2 دارد.
درمان مستقیماً بستگی به نوع تخلف در این بیمار دارد. برای افرادی که چاق هستند ، اما هنوز انسولین تولید می کنند ، یک رژیم غذایی خاص و داروهایی که سطح قند آنها پایین تر است مناسب است. اینها شامل گلوکوفاژ و تیازولدین دیون است. دوزهای کوچک نگهدارنده انسولین گاهی تجویز می شود.
در صورت بروز اختلالات لوزالمعده ، معرفی یک دوز انسولین باعث می شود عملکرد آن با بار کمتری انجام شود. این امر تنها درصورتی ممکن است که سلولهای بتا همچنان فعالیت خود را ادامه دهند. یک رژیم غذایی خاص می تواند به طور کامل در درمان کمک کند ، استفاده از محصولات حاوی کربوهیدرات ها را کاملاً از بین می برد.
 برای افراد با ضریب متوسط وزن بدن می توان از رژیم غذایی شماره 9 استفاده کرد و برای بیماران بزرگتر می توان از رژیم غذایی شماره 8 استفاده کرد.
برای افراد با ضریب متوسط وزن بدن می توان از رژیم غذایی شماره 9 استفاده کرد و برای بیماران بزرگتر می توان از رژیم غذایی شماره 8 استفاده کرد.
اگر فردی که از دیابت استروئیدی رنج می برد ، لوزالمعده دیگر قادر به تولید مستقل انسولین نیست ، پس از آن به صورت تزریقات اجباری تجویز می شود.
در این حالت ، نباید مانیتورینگ مداوم سطح قند خون را فراموش کرد. روند درمان باید به همان روشی انجام شود که در مورد دیابت نوع یک انجام شود. علاوه بر این ، با وجود این شکل از بیماری ، احیای سلول های بتا که قبلاً مرده بودند ، غیرممکن است.
بیماری از این فرم هنگامی تشخیص داده می شود که غلظت گلوکز خون بعد از خوردن از علامت 11.5 میلیمول شروع کند و در جلوی آن بیش از 6 میلی مول باشد. پس از تشخیص علائم هشدار دهنده ، لازم است برای کمک با پزشک خود تماس بگیرید.
برای شروع ، یک متخصص باید کلیه بیماریهای مشابه موجود در این گروه را به طور کامل حذف کند. روند خلاص شدن از بیماری می تواند هم سنتی باشد و هم یک جهت فشرده داشته باشد. حالت دوم مؤثر است ، اما همچنین نیاز به مهارتهای خودکنترلی خاصی از طرف بیمار دارد.
 روش سنتی درمان مبتنی بر یک اصل است که شبیه به اقدامات مشابه از نوع دوم است.
روش سنتی درمان مبتنی بر یک اصل است که شبیه به اقدامات مشابه از نوع دوم است.
در صورت اختلال در لوزالمعده ، حداقل دوز انسولین تجویز می شود. برای درمان از داروهای هیپوگلیسمی و هورمونی مانند مثلاً گلوکوفاژ استفاده می شود.
اگر بیمار فقط نوع خفیف بیماری داشته باشد ، می توان از سولفونیل اوره استفاده کرد که می تواند به خلاص شدن از شر آن کمک کند. اما این روش عوارض جانبی دارد که خطرناک ترین و غیر منتظره ترین آن وقوع انفارکتوس میوکارد است.
این در شرایطی است که متابولیسم کربوهیدرات به میزان قابل توجهی رو به زوال است ، در نتیجه تخلفات خطرناک در عملکرد اندام ها و سیستم ها رخ می دهد. به همین دلیل است که این بیماری می تواند به تدریج به شکل به اصطلاح وابسته به انسولین تبدیل شود.
 در برخی موارد خاص ، صحیح ترین راه حل ، جراحی است. در صورت تشخیص هیپرپلازی ، بافت غیرضروری از غده فوق کلیه خارج می شود.
در برخی موارد خاص ، صحیح ترین راه حل ، جراحی است. در صورت تشخیص هیپرپلازی ، بافت غیرضروری از غده فوق کلیه خارج می شود.
بعد از عمل ، وضعیت بیمار بطور چشمگیری بهبود می یابد ، و او در حال بهبود است. با این وجود لازم است به توصیه های پزشک معالج پیروی کنید تا شرایط پایدار بماند.
در معرض خطر افرادی هستند که مقدار زیادی چربی زیر جلدی دارند. برای این که احتمال ابتلا به این بیماری را به طور کامل از بین ببرید ، باید با نظارت دقیق بر تغذیه خود شروع کنید.
فیلم های مرتبط
دیابت استروئیدی چیست و چگونه درمان می شود؟ پاسخ در این ویدئو:
درمان دیابت استروئیدی تنها در صورتی موفقیت آمیز خواهد بود که بیمار از توصیه های فوری متخصص که در وی مشاهده می شود غفلت نکند. مهم است که اولین علائم به موقع ظاهر شود که برای انجام معاینه و یافتن تشخیص خود ، با یک موسسه پزشکی تماس بگیرید. پس از آن ، پزشک معالجه مناسب را برای شما تجویز می کند ، که تنها در صورت رعایت دقیق تمام شرایط به شما کمک می کند.
فراموش نکنید که دیابت استروئید در نتیجه استفاده طولانی مدت از داروهای ضد بارداری هورمونی و سایر داروهای مشابه رخ می دهد. همچنین افراد دارای اضافه وزن در معرض خطر هستند. بنابراین ، برای جلوگیری از این بیماری ، باید از مصرف تصادفی داروهای هورمونی (در صورتی که توسط پزشک تجویز نشده باشند) خودداری کنید و شروع به نظارت بر تغذیه خود کنید. لازم است رژیم غذایی خود را با محصولات مفید ، به ویژه سبزیجات ، میوه ها ، گیاهان دارویی ، حبوبات غنی کنید و همچنین قند مضر را کاملاً از بین ببرید ، که مطلقاً هیچ فایده ای ندارد.