اقدامات قابل قبول برای دیابت ، عوارض و خطرات احتمالی
دیابت نوعی بیماری مزمن است که دارای برخی از عوارض است که بعضی اوقات نیاز به مداخله جراحی دارد. بنابراین ، جراحی برای دیابت (DM) نیاز به توجه بیشتر و آماده سازی دقیق دارد ، زیرا هر عمل جراحی روی قند خون تأثیر می گذارد. اما دیابت منع مصرف مطلق برای جراحی محسوب نمی شود. هدف اصلی دستیابی به جبران بیماری است.
مهم برای دانستن! حتی دیابت پیشرفته را می توان در خانه ، بدون عمل جراحی یا بیمارستان درمان کرد. فقط آنچه را که مارینا ولادیمیرونا می گوید بخوانید. توصیه را بخوانید.

اصول مداخله جراحی در دیابت
- هرچه سریعتر بیمار را در طی یک عمل برنامه ریزی شده انجام دهید.
- در صورت امکان ، آنها در دوره سرما عمل می کنند.
- جمع آوری هرچه بیشتر اطلاعات در مورد دوره دیابت در بیمار خاص لازم است.
- برای جلوگیری از ایجاد عفونت ثانویه ، درمان آنتی بیوتیکی ضروری است.
فرآیندهای چرمی و نکروز بافت به خصوص کنترل می شوند ، که باعث تحریک دیابت می شود. همچنین ، چنین شرایطی به عنوان سندرم بار متقابل شناخته می شود. کمبود هورمون انسولین منجر به تجمع استون ، کمبود آب بدن و ایسکمی می شود که دلیل گسترش سریع میکروارگانیسم های بیماری زا و افزایش ناحیه گانگرن یا نکروز است. چنین بیمارانی بلافاصله در بیمارستان بستری می شوند. هرچه سریعتر عملیات را انجام دهید.
فوراً شکر کاهش می یابد! دیابت به مرور زمان می تواند منجر به یک دسته کامل از بیماری ها مانند مشکلات بینایی ، شرایط پوست و مو ، زخم ها ، گانگرن و حتی تومورهای سرطانی شود! مردم برای عادی سازی میزان قند خود ، تجربه تلخ را آموزش داده اند. ادامه مطلب
آماده سازی
آماده سازی برای جراحی برای دیابت با سایر بیماریهای احتمالی همراه است. تعدادی مورد نیاز و جبران DM مورد نیاز است.
مراحل چرخه مقدماتی به شرح زیر است:
- تعیین قند خون به منظور تعیین دوزهای خاص داروهای تزریقی.
- رژیم غذایی:
- محرومیت از رژیم غذایی غذاهای سرشار از چربیهای اشباع و کلسترول.
- محدودیت کربوهیدرات.
- محرومیت از مشروبات الکلی.
- افزایش روزانه فیبر.
 قبل از عمل باید سطح گلوکز خون را بازیابی کنید.
قبل از عمل باید سطح گلوکز خون را بازیابی کنید.
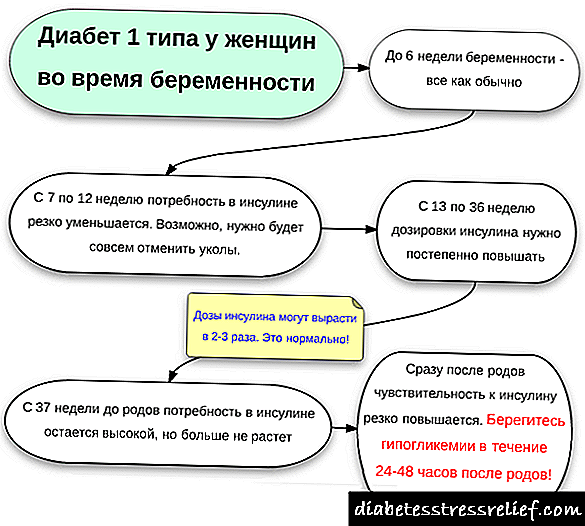
- در دیابت نوع 1 ، درمان با انسولین درمان اصلی است. برنامه استاندارد استاندارد 4-5 بار در روز با نظارت مداوم بر میزان قند است.
- در دیابت نوع 2 ، درمان بر اساس انسولین یا فقط با کمک قرص ها انجام می شود تا سطح قند کاهش یابد. اما آماده سازی برای جراحی مستلزم معرفی انسولین است ، صرف نظر از روش درمانی که قبلاً تعریف شده بود.
عملکرد و سطح قند
قبل از عمل پیچیدگی کم ، انسولین تزریق نسبت به داروهای قرص ترجیح داده می شود. هنگام برنامه ریزی برای جراحی شدید ، توصیه می شود دوزهای استاندارد هورمون ساده افزایش یابد ، اما بیشتر از 6-8 واحد در ساعت نباشد. عمل 2 ساعت پس از معرفی هورمون آغاز می شود ، زیرا در این صورت اثر آن بیشترین تلفظ را نشان می دهد. اگر بیمار قبل از عمل خوردن غذا ممنوع باشد ، نصف انسولین به او داده می شود و پس از مدتی (30 دقیقه) محلول گلوکز با غلظت 40٪ ، اما بیشتر از 20-40 میلی لیتر نیست.
بیهوشی برای دیابت دارای ویژگی هایی است. بیهوشی باید با کنترل دقیق سطح گلیسمی و همودینامیک انجام شود. نگه داشتن سطح قند در شاخص های ثابت غیرممکن است ، اما لازم است از ابتلا به قند خون (پرش) یا هیپوگلیسمی (افت) جلوگیری شود. بیشتر اوقات من از بیهوشی عمومی استفاده می کنم ، زیرا استنشاق باعث افزایش قند خون می شود. علاوه بر این ، مداخلات جراحی طولانی مدت با استفاده از بی حسی مولکولی انجام می شود ، از خصوصیات مثبت آن عدم تأثیر در سطح قند است.
دوره بهبود دیابتی
بعد از عمل روش های مختلفی از انسولین درمانی وجود دارد ، اما قانون اصلی این است که صرف نظر از نوع دیابت یا رژیم درمانی قبلی ، بیمار باید به مدت 6 روز از این هورمون استفاده کند. بعد از عمل جراحی بر روی لوزالمعده ، بیمار کاملاً بدون قرص به انسولین منتقل می شود.
همچنین در دوره بعد از عمل که در تغذیه بیمار نقش دارد نیز مهم است. روزهای اول رژیم شامل غلات (جو دوسر ، برنج) ، ژله ، آب میوه است. معرفی دوزهای اصلی انسولین درست قبل از غذا انجام می شود. دوز به صورت جداگانه انتخاب می شود. علاوه بر نظارت دقیق سطح قند در اوایل دوره بعد از عمل ، تعیین سطح استون ادرار چندین بار در روز هر روز مهم است. انسولین درمانی فشرده با نتایج زیر پایان می یابد:
- جبران دیابت
- سطح قند پایدار
- عدم التهاب و میزان طبیعی تر بخیه.
دوره بعد از عمل با فرآیندهای چرکی
بیماران مبتلا به دیابت بعد از عمل با فرآیندهای چرکی در مدت توانبخشی در حالت فشرده مشاهده می شوند. گلیسمی هر ساعت به مدت 3 روز کنترل می شود. انسولین درمانی با رژیم معمول متفاوت است:
- هورمون نه تنها به صورت زیر جلدی بلکه به صورت داخل وریدی نیز تجویز می شود ،
- دوز روزانه 60-70 واحد است.
عمل با حداقل خطرات در برابر زمینه جبران مداوم دیابت امکان پذیر است. اگر مداخله با جبران ناقص ضروری باشد ، اقدامات اضافی برای از بین بردن کتواسیدوز به دلیل دوزهای کاملاً تعریف شده انسولین انجام می شود. قلیاها به دلیل افزایش خطر عوارض شدید تجویز نمی شوند.
قبل و بعد از جراحی ، دوزهای شوک آنتی بیوتیک ها تجویز می شوند. درمان تزریق سم زدایی و استفاده از داروهای ضد ترومبوتیک مهم است. وجود عفونت همیشه وضعیت بیمار را وخیم تر می کند ، که نیاز به مصرف داروهای قوی و نظارت دقیق قند با کتون ها است. با از بین بردن روند التهاب و درمان صحیح بعد از عمل ، بهبودی سریع متابولیسم کربوهیدرات و جبران دیابت اتفاق می افتد.
آیا هنوز به نظر می رسد که دیابت قابل درمان نیست؟
با قضاوت این واقعیت که اکنون این خطوط را می خوانید ، پیروزی در مبارزه با قند خون بالا هنوز در دست شما نیست.
و آیا قبلاً در مورد معالجه بیمارستان فکر کرده اید؟ این قابل درک است ، زیرا دیابت یک بیماری بسیار خطرناک است ، که در صورت عدم درمان ممکن است منجر به مرگ شود. تشنگی مداوم ، ادرار سریع ، تاری دید. همه این علائم دست اول برای شما آشناست.
اما آیا می توان علت را به جای اثر درمان کرد؟ توصیه می کنیم مقاله ای در مورد درمان های فعلی دیابت بخوانید. مقاله را بخوانید >>
بیماری های چرکی و التهابی
ویژگی های دوره دیابت منجر به ظهور مکرر در بیماران از فرآیندهای چرکی - جوش ، کاربنک ، آبسه های بافت نرم می شود. این به دلیل پایین بودن سطح سیستم ایمنی بدن ، تغذیه ناکافی بافت ها ، آسیب عروق است.
یکی از ویژگی های درمان چنین بیماری هایی ، نیاز به جراحی در بخش جراحی است. حتی مداخلات حداقل برای دیابت (باز کردن آبسه ، پاناریتیم ، غافلگیری از یک ناخن رشد یافته) می تواند منجر به شیوع عفونت ، تشکیل زخم ها با بهبودی طولانی شود.
با استفاده از كشت زخم و آزمايش خون ، بيماران مبتلا به آنتي بيوتيك آنتي بيوتيك را با داروهاي طيف گسترده تاييد مي كنند.
و در اینجا بیشتر در مورد آب مروارید در دیابت ذکر شده است.
با آب مروارید و رتینوپاتی
کاهش حدت بینایی ناشی از پوشاندن لنز اغلب در بیماران دیابتی مشاهده می شود. او عملیاتی را برای تخریب مافوق صوت آن (phacoemulsification) با جایگزینی برای لنز نشان می دهد. درمان جراحی در اسرع وقت تجویز می شود ، زیرا آب مروارید در بیماران دیابتی به سرعت پیشرفت می کند.
به علت تغییر در رگهای فوندوس ممکن است خونریزی کانونی به داخل شبکیه رخ دهد و رشد فشرده شریان های ضعیف جدید ایجاد شود. آنها شفافیت رسانه های نوری را کاهش می دهند. در موارد شدید ، با رتینوپاتی پیچیده ، جداشدگی شبکیه اتفاق می افتد. در چنین مواردی ، عمل جراحی vitctomy (برداشتن زجاجیه) مورد نیاز است. این شامل احتیاط عروق خونریزی ، تثبیت شبکیه ، استخراج خون است.
جراحی عروقی ترمیمی
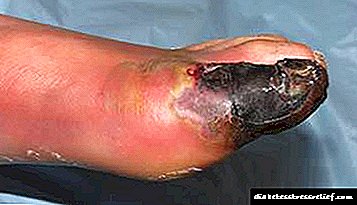
جدی ترین عارضه دیابت ، که نیاز به جراحی دارد ، آسیب به اندام تحتانی است. در موارد پیشرفته ، نارسایی گردش خون به گانگرن ، نیاز به قطع عضو منجر می شود. اگر این روند متوقف نشود ، برش بالایی در سطح لگن انجام می شود. به منظور حفظ پا در حد امکان و ایجاد شرایطی برای پروتز موفقیت آمیز ، مداخلات جراحی ترمیمی تجویز می شود:
- از بین بردن پلاک آترواسکلروتیک (اندارترکتومی) ،
- آنژیوپلاستی (معرفی یک بالون در حال گسترش و نصب استنت) ،
- ایجاد یک مسیر بای پس از جریان خون با استفاده از پیوند ورید (جراحی بای پس) ،
- روشهای ترکیبی
نیاز به آنژیوپلاستی و پیوند زدن نیز با اختلالات حاد گردش خون در میوکارد ، مغز رخ می دهد. اگرچه نیاز به تجدید عروق (احیاء جریان خون) بسیار زیاد است ، اما این عمل به ندرت در عمل تجویز می شود. نتایج طولانی مدت آنها در بیماران دیابتی به دلیل تمایل زیاد به ترومبوز ، آسیب گسترده به شریان ها و عروق کوچکتر و یک دوره بهبودی طولانی مدت به طور قابل توجهی بدتر است.
اگر روشی برای جراحی عروق خونی انتخاب می کنید ، دستیابی به جبران پایدار دیابت بسیار مهم است. پس از عمل ، داروهای ضد ترومبوتیک تجویز می شوند (آسپرین ، وارفارین ، پلاویکس). ضروری به رژیم غذایی با محدودیت شدید چربی های حیوانی و قند ، داروها برای کاهش کلسترول (Krestor ، Atoris ، Ezetrol) نیاز دارید. مهم است که بیماران وزن بدن را عادی کنند ، سیگار نکشند و مشروبات الکلی را ترک کنند و روزانه درگیر تمرینات فیزیوتراپی شوند.
ارتوپدی روی مفاصل
تعویض مفصل ران برای آرتروز شدید ، عواقب شکستگی گردن استخوان ران نشان داده شده است. در صورت عدم تسکین درد و بهبود تحرک با روشهای پزشکی و فیزیوتراپی تجویز می شود. این عمل نیاز به برشی عمیق و نسبتاً گسترده دارد.
در افراد دیابتی ، حتی زخم های سطحی مدت زیادی بهبود می یابند ، عملکرد ترکیبات به طور کامل ترمیم نمی شود. با تصحیح ارتوپدی ، خستگی ، یک واکنش رد ، ثابت کردن ناپایدار پروتز ، جابجایی ها اغلب اتفاق می افتد. درمان گسترده ضد باکتری و کنترل شدید قند خون لازم است.
تعویض مفصل ران
عوارض احتمالی بعد از عمل
علاوه بر احتمال بروز عوارض شایع - خونریزی ، عدم تناسب بخیه ها و واگرایی لبه های زخم ها ، التهاب بافت ها در ناحیه عمل ، برای بیماران مبتلا به دیابت مشخصه:
- نارسایی حاد عروق کرونر یا قلب (حمله قلبی ، ورم ریوی ، شوک کاردیوژنیک) ،
- اختلال شدید ریتم ،
- نارسایی کلیه
- افت شدید قند خون - کما هیپوگلیسمی.
آنها در اثر واکنش به بیهوشی ، ریزش خون ایجاد می شوند. آنها می توانند هم در حین عمل و هم در روزهای اول پس از اتمام آن رخ دهند.
در دوره اولیه بعد از عمل موارد زیر وجود دارد:
- پنومونی
- پر کردن زخم با پخش میکروبها از طریق جریان خون ،
- مسمومیت با خون (سپسیس) ،
- عفونت ادراری
دلیل پیشرفت مکرر عوارض ، تغییر در عروق دیابتی ها (کلان و میکروآنژیوپاتی) ، کاهش ذخیره عملکردی (حاشیه ایمنی) در قلب ، ریه ها ، کبد و کلیه ها است.
با استراحت طولانی مدت در تختخواب ، در برابر پس زمینه جریان خون پایین در پاها و افزایش تشکیل لخته های خون ، ترومبوز ورید عمقی ظاهر می شود. با پیشرفت ترومبوز در امتداد بستر عروقی ، انسداد شاخه های شریان ریوی رخ می دهد. ترومبوآمبولی ریوی یک بیماری خطرناک برای زندگی است.
اختلال در جریان خون با میکروآنژیوپاتی
نوروپاتی اتونوم دیابتی (آسیب به الیاف عصبی اندامها) منجر به ضعیف شدن عضلات مثانه و روده می شود. این می تواند تهدیدی برای جلوگیری از خروج ادرار ، انسداد روده باشد.
تصحیح گلوکز
غذاهای دارای محدودیت شدید کربوهیدرات های ساده (شکر ، محصولات آرد ، میوه های شیرین) ، غذاهای چرب ، پر کالری و غذاهای دارای کلسترول (گوشت ، غذای دریایی ، غذاهای راحتی) توصیه می شود. ممنوع الکل. برای دستیابی به شاخص های قند خون نزدیک به حد طبیعی لازم است. در موارد شدید بیماری ، کافی است که دفع آن در ادرار از 5 درصد از کل دوز کربوهیدراتهای مصرف شده در روز تجاوز نکند.
در دیابت نوع 2 ، انسولین می تواند علاوه بر قرص ها اضافه شود. اگر یک مداخله گسترده برنامه ریزی شده باشد ، در طی 3 روز تمام بیماران به مصرف مکرر کسری انسولین تا 4 تا 5 بار در روز منتقل می شوند. اهداف - 4/4-6 میلیمول در لیتر گلوکز در خون.
تحریک عملکرد کلیه
برای محافظت از بافت کلیوی در دیابت ، از مهارکننده های آنزیم تبدیل کننده آنژیوتانسین (Kapoten ، Hartil) استفاده می شود. با کمک آنها ، آنها به حفظ پایدار فشار خون طبیعی در گلومرول کلیه ها می رسند ، و از بین رفتن پروتئین را کاهش می دهند. آنها برای نفروپاتی حتی در غیاب فشار خون بالا مشخص می شوند. برای کاهش نفوذپذیری مویرگهای کلیوی از Wessel-Douay F. استفاده می شود. رژیم غذایی نمک را به 5 گرم در روز محدود می کند.
درمان پلی نوروپاتی
برای بهبود عملکرد سیستم عصبی از اسید تیوکتیک (Tiogamma، Espa-lipon) استفاده می شود. این داروها جلوگیری می کنند:
- نقض تن عروق ، غش در هنگام تغییر موقعیت بدن ،
- نوسانات شدید فشار خون ،
- کاهش انقباض میوکارد ،
- آتونی (ضعف عضلانی) مثانه ، روده ها ، ماهیچه های اسکلتی.
درمان دیابت بعد از عمل
اگر بیمار بیهوشی عمومی تجویز کند ، پس از گذشت 10-15 دقیقه از او ، دوز نیم انسولین صبحگاهی تجویز می شود ، و پس از 30 دقیقه - 20 میلی لیتر 20٪ گلوکز به صورت داخل وریدی. در حین و بعد از عمل بیمار 5٪ گلوکز زیر قطره چکان دارد. هر 2 ساعت یکبار قند خون تعیین می شود ، تزریق هورمون مطابق با شاخص های آن انجام می شود.
بعد از اینکه خود تغذیه امکان پذیر شد ، آنها به تجویز زیر پوستی هورمون تغییر می کنند. برای تعیین دوز ، میزان کربوهیدرات موجود در مواد غذایی محاسبه می شود. به طور معمول ، تزریق کوتاه مدت 2-3 بار در دو روز اول تجویز می شود.
به مدت 3-5 روز ، با توجه به شرایط رضایت بخش و یک رژیم غذایی استاندارد ، امکان بازگشت به طرح معمول وجود دارد. برای انسولین درمانی ، ترکیبی از یک داروی طولانی و کوتاه استفاده می شود. در مورد دیابت نوع 2 ، مصرف قرص برای کاهش سطح قند می تواند در حدود یک ماه انجام شود. ملاک لغو تزریقات ، بهبودی کامل زخم ، عدم وجود خستگی ، نرمال شدن سطح قند است.
انتخاب بیهوشی دیابت
هنگام انجام بی حسی عمومی ، از کاهش قند خون و افت شدید فشار می ترسند. بنابراین ، درست قبل از عمل ، افزایش متوسط در شاخص ها امکان پذیر است. استفاده از اتر و فلوئوروتان توصیه نمی شود ، و Drereridol ، سدیم oxybutyrate ، مورفین تأثیر منفی کمتری در متابولیسم کربوهیدرات دارند.
بیشتر اوقات ، بی حسی داخل وریدی در ترکیب با مسکن های موضعی استفاده می شود.آخرین گروه از داروها را می توان با انجام داروهای ضد روانپزشکی در اقدامات کوچک تکمیل کرد.
درمان جراحی اندام های لگن (به عنوان مثال در زنان و زایمان) با وارد کردن بی حسی در مایع مغزی نخاعی (بی حسی نخاعی ، اپیدورال) انجام می شود.
چگونه زخم ها بعد از بهبود می یابند
با دیابت ، بهبود زخم یکی از جدی ترین مشکلات است. گاهی اوقات فرایند 1-2 ماه طول می کشد. ترمیم طولانی مدت یکپارچگی بافت اغلب در حضور عوامل خطر اضافی وجود دارد:
- بیماران سالخورده
- رژیم غذایی ناکافی و توصیه هایی برای درمان دیابت قبل از عمل ،
- کاهش جریان خون در عروق (آنژیوپاتی) ،
- چاقی
- مصونیت کم
- جراحی اورژانس (بدون آمادگی) ،
- کاهش زودرس دوز انسولین یا برداشت آن.
زخم ها نه تنها به مدت طولانی برای بهبودی نیاز دارند ، بلکه می توانند با تشکیل آبسه (آبسه) یا خلط (تراکم گسترده) ، خونریزی ، واگرایی درز و تخریب بافتهای اطراف (نکروز) ، زخمهای استوایی نیز ممکن باشند.
برای تحریک بهبودی ، تجویز می شود:
- انسولین درمانی شدید ،
- معرفی مخلوط پروتئین در قطره چکان ، Actovegin ،
- محرک های میکروسیرکولاسیون - Trental ، Ditsinon ،
- پاکسازی آنزیم - تریپسین ، کیموتریپسین ،
- برداشتن بخیه های بعدی - در 12-14 روز ،
- آنتی بیوتیک های طیف گسترده.
تغذیه و بهبودی بیمار
روزهای اول بعد از جراحی شکم ، تغذیه با معرفی مخلوط های غذایی ویژه دیابتی - دیازون ، دیابت نوترومپ انجام می شود. سپس غذاهای نیمه مایع و پوره توصیه می شود:
- سوپ سبزیجات
- فرنی
- سبزیجات ، گوشت ، پوره ماهی یا سوفله ،
- کفیر کم چرب ، پنیر کلم با قوام ظریف ،
- موس سیب پخته شده ،
- املت بخار ،
- تزریق گلاب ،
- آب بدون قند
- ژله با استویا.
به آنها می توان بیش از 50-100 گرم کراکر ، یک قاشق چایخوری کره اضافه کرد. قبل از معرفی انسولین ، باید مقدار کربوهیدرات های واحد نان و قند خون را به طور دقیق تعیین کنید. این به محاسبه دوز مورد نیاز هورمون کمک می کند.
و در اینجا بیشتر در مورد درمان پای دیابتی صحبت شده است.
دارو درمانی (علاوه بر انسولین) شامل مسکن های ضد درد (کتانوف ، ترامادول ، نلبوفین) ، آنتی بیوتیک ها ، راه حل هایی برای تصحیح سطح عناصر کمیاب ، عوامل عروقی است. برای بهبود پاکسازی بدن ، پلاسمافرس ، جذب خون ، اشعه ماوراء بنفش یا لیزر از خون تجویز می شود.
عملیات دیابت منوط به جبران شاخص های آن است. به طور برنامه ریزی شده ، بیماران اغلب به دلیل عوارض خاص دیابت - آب مروارید ، رتینوپاتی و بیماری های عروقی انجام می شوند.
قبل از عمل جراحی انجام می شود. به دلیل اختلالات متابولیک و گردش خون ، افراد دیابتی اغلب عوارض مربوط به دوره بعد از عمل را دارند. یکی از آنها ترمیم زخم ضعیف است. برای پیشگیری و درمان ، انسولین درمانی شدید ، رژیم غذایی ، آنتی بیوتیک ها و سایر داروها در صورت وجود تجویز می شوند.
فیلم مفید
این ویدئو را در مورد روش های زیبایی برای دیابت مشاهده کنید:
اگر پای دیابتی ایجاد شود ، باید هر چه سریعتر درمان شروع شود. در مرحله اولیه ، پمادها ، طب سنتی و لیزر برای بهبود گردش خون ، وضعیت عروق خونی مورد استفاده قرار می گیرد. درمان جراحی و برخی داروهای مدرن برای زخم مناسب است.
اگر بیمار به طور هم زمان مبتلا به کوله سیستیت و دیابت باشد ، در صورتی که اولین بیماری فقط به وجود آمده باشد ، مجبور است در رژیم غذایی تجدید نظر کند. دلایل بروز آن در افزایش انسولین ، الکلی و سایر موارد نهفته است. اگر کوله سیستیت حاد کلوزال با دیابت قندی ایجاد شده باشد ، ممکن است نیاز به عمل جراحی باشد.
ظن دیابت می تواند در صورت وجود علائم همزمان بوجود آید - تشنگی ، تولید بیش از حد ادرار. سوء ظن دیابت در کودک فقط با اغما ممکن است رخ دهد. معاینات عمومی و آزمایش خون به شما کمک می کند تصمیم بگیرید چه کاری انجام دهید. اما در هر صورت ، رژیم غذایی لازم است.
در صورت ایجاد دیابت نوع 1 ، درمان شامل تجویز انسولین با مدت زمان مختلف خواهد بود. با این حال ، امروز یک جهت جدید در درمان دیابت وجود دارد - پمپ های بهبود یافته ، لکه ها ، اسپری ها و سایر موارد.
به دلیل تأثیر گلوکز بر روی لنزهای چشم و همچنین آسیب رساندن به رگ های خونی کوچک ، آب مروارید اغلب در دیابت ایجاد می شود. در این حالت می توان یک عمل یا استفاده از داروها را برای مهار روند انجام داد. بهینه ترین راه حل برای دیابت نوع 1 و نوع 2 ، فسفو امولسیون است.
7. معاینه بیمار قبل از عمل. طبقه بندی خطر بی حسی توسط aaa.
در طول معاینه قبل از عمل ، به طور معمول ، متخصص بیهوشی و بیمار با یکدیگر آشنا می شوند و همکاری بیشتر و نتایج درمانی تا حد زیادی به کیفیت تماس اول بستگی دارد. معاینه قبل از عمل شامل: مطالعه تاریخچه پزشکی ، انجام آنامز ، معاینه جسمی ، تفسیر نتایج از معاینات و تحلیل های موجود ، ارزیابی خطر بی حسی ، تجویز روش های معاینه اضافی ، تهیه یک برنامه مدیریت بیهوشی از جمله ارزیابی مشکلات احتمالی و راه های غلبه بر آنها است. پیشنهاد به بیمار نتیجه مطلوب از عمل از مهمترین وظایف معاینه قبل از عمل بیهوشی است. بعضی اوقات آماده سازی روان درمانی خوب از بیمار ، که در آستانه عمل توسط یک متخصص بسیار حرفه ای انجام می شود ، نسبت به تعیین قرص های خواب آور و داروهای آرام بخش ، اثر آرام بخش بهتری دارد.
طبقه بندی AAA از خطر بیهوشی 1. بیمارانی که بیماری ندارند و یا فقط بیماری خفیفی دارند که منجر به ایجاد اختلال در وضعیت عمومی آنها نمی شود ، 2. بیمارانی که دارای اختلالات خفیف یا متوسط از وضعیت عمومی همراه با یک بیماری جراحی هستند که فقط خفیف عملکردهای عادی را مختل می کنند و تعادل فیزیولوژیکی (کم خونی خفیف ، آمفیزم آغازین ، فشار خون خفیف) ، 3. بیماران مبتلا به اختلالات شدید وضعیت عمومی که با بیماری های جراحی همراه هستند و می توانند بطور قابل توجهی اما عملکردهای طبیعی را بدتر کنید (به عنوان مثال نارسایی قلبی یا اختلال در عملکرد تنفسی به دلیل آمفیزم ریوی یا فرآیندهای نفوذی) ، 4. بیمارانی که اختلالات بسیار شدید از وضعیت عمومی دارند ، که می تواند ناشی از رنج جراحی و آسیب دیدن عملکردهای حیاتی یا تهدید کننده زندگی باشد (قلب جبران خسارت ، انسداد ، و غیره - اگر بیمار متعلق به گروه N7 نباشد) ، 5. بیمار که طبق علائم اورژانس تحت عمل جراحی قرار می گیرند و برای عملکرد مختل ، به گروه 1 یا 2 تعلق دارند ، 6. بیمار که توسط نشانه های اضطراری و متعلق به گروه 3 یا 4 عمل، 7. بیماران در حال مرگ در عرض 24 ساعت هر دو در طول عمل جراحی و بیهوشی و بدون آنها.
جراحی و اصول آن در مورد بیماری
 بلافاصله می توان گفت که آسیب شناسی به خودی خود هیچ منع مصرف مداخله جراحی نیست. مهمترین شرطی که باید قبل از عمل مشاهده شود ، جبران بیماری است.
بلافاصله می توان گفت که آسیب شناسی به خودی خود هیچ منع مصرف مداخله جراحی نیست. مهمترین شرطی که باید قبل از عمل مشاهده شود ، جبران بیماری است.
توصیه می شود توجه داشته باشید که می توان عملیات را به صورت مشروط به پیچیده و آسان تقسیم کرد. به عنوان مثال می توان به ریه ها گفت: برداشتن ناخن درشت بر روی انگشت یا باز شدن جوش. با این حال ، حتی ساده ترین عمل برای بیماران دیابتی نیز باید در بخش جراحی انجام شود و آنها نمی توانند به صورت سرپایی انجام شوند.
در صورت جبران ضعف دیابت جراحی برنامه ریزی شده ممنوع است. در ابتدا لازم است کلیه فعالیت هایی که با هدف جبران بیماری زمینه ای انجام می شود را انجام دهد. قطعاً این امر در مورد مواردی که مسئله حل زندگی و مرگ برطرف شود صدق نمی کند.
منع مصرف مطلق برای جراحی ، كما دیابتی است. ابتدا باید بیمار از وضعیت جدی خارج شود و تنها پس از آن عمل انجام شود.
اصول جراحی درمانی دیابت قندی نکات زیر است:
- با دیابت در اسرع وقت عمل کنید. یعنی اگر فردی به دیابت مبتلا باشد ، به طور معمول ، آنها با جراحی تا مدت طولانی به تأخیر نمی اندازند.
- در صورت امکان ، دوره عملیاتی را به فصل سرما تغییر دهید.
- شرح مفصلی از آسیب شناسی یک بیمار خاص را گردآوری می کند.
- از آنجا که خطر فرآیندهای عفونی افزایش می یابد ، تمام مداخلات تحت حمایت از آنتی بیوتیک ها انجام می شوند.
ویژگی این بیماری قبل از عمل ، تهیه پروفایل گلیسمی است.
جراحی لوزالمعده برای دیابت
برای بهبود وضعیت عمومی وی می توان یک عمل جراحی را برای یک بیمار دیابتی تجویز کرد. چنین تصمیمی هنگامی اتخاذ می شود که سایر روش های درمان این بیماری بی اثر یا غیرممکن باشد. و دقیقاً رادیکال درمانی است که امروزه مدرن ترین و مؤثرترین آن به حساب می آید.

برای این که پزشک معالج در مورد انتقال از درمان محافظه کار به رادیکال درمانی تصمیم بگیرد ، باید علائم واضحی داشته باشد. دلایل جراحی عبارتند از:
- یک اختلال متابولیک پاتولوژیک که تهدیدی مستقیم برای زندگی بیمار دارد ،
- شناسایی عوارض جدی دیابت ،
- اثر کم در درمان محافظه کارانه ،
- موارد منع مصرف برای تزریق زیر جلدی هورمون.
مشروط بر اینکه سایر ارگان ها و سیستم های بیمار دچار آسیب شناسی جدی نشوند ، در حال حاضر یک روز پس از عمل ، لوزالمعده به طور طبیعی کار می کند. یک دوره توانبخشی کامل حدود دو ماه طول می کشد.
عملیات چشم پزشکی
جراحی از بین رفتن بینایی در دیابت نیز از این قاعده مستثنی نیست ، زیرا آسیب رساندن به کوچکترین رگ های چشم یکی از عوارض این بیماری است. خطر از بین رفتن جزئی یا کاملاً بینایی ، بیمارانی که تجربه بیشتری از "بیماری شیرین" دارند ، بیشتر مستعد هستند.
بنابراین ، بسیار مهم است که مرتباً معاینات برنامه ریزی شده را توسط یک اپتومتریست انجام دهید. معاینه کامل چشم شامل معاینه فوندوس ، تست بینایی بینایی و اندازه گیری فشار چشم است.

اما همیشه یک افت چشم بینایی به طور مستقیم با یک بیماری مزمن مرتبط نیست. دلایل دیگری وجود دارد که برای حفظ توانایی دیدن ، مداخله جراحی لازم است.
چنین چیزی به عنوان آب مروارید دیابتی وجود دارد - پوشاندن لنز چشم در برابر پیش زمینه دوره بیماری. برای بیماران فاقد تشخیص دیابت ، درمان آب مروارید می تواند به صورت سرپایی انجام شود.
اما افراد مبتلا به اختلالات متابولیک قطعاً باید تحت معاینه پزشکی کامل ، آماده سازی قبل از عمل قرار بگیرند و مطابق با افزایش احتیاط عمل را انجام دهند. مجوز عمل توسط پزشک معالج صادر می شود که خطر از بین رفتن بینایی را با خطر از بین رفتن زندگی مقایسه می کند.
پروستاتیت و دیابت
دیابت قندی و پروستاتیت بیماری هایی هستند که کاملاً ارتباط نزدیکی با یکدیگر دارند. اولی بر سیستم ایمنی بدن انسان تأثیر منفی می گذارد و دوم در مقابل زمینه کاهش ایمنی موضعی آشکار می شود. با توجه به روند التهابی مداوم در غده پروستات ، که بومی سازی به دلیل محدودیت در درمان آنتی بیوتیکی دشوار است ، اغلب هر دو بیماری شروع به پیشرفت می کنند.

موارد نادری وجود ندارد که پروستاتیت عامل بیماری جدی تر شود - نئوپلاسم بدخیم. با ابتلا به سرطان پروستات در دیابت ، جراحی خطرات زیادی را شامل می شود و تنها در صورت دستیابی به جبران کامل دیابت ، جراحی قابل انجام است.
جراحی ستون فقرات برای بیماران دیابتی
جراحی ستون فقرات برای دیابت ، حتی در سطح فعلی توسعه علم و پزشکی ، بسیار مشکل ساز است. علاوه بر این ، مشکلات نه در طول عملیات بلکه در دوره توانبخشی پدید می آیند. دشوارترین مسئله برای بیماران مبتلا به دیابت وابسته به انسولین است - در 78٪ از بیماران تحت درمان ، عوارض یک یا شکل دیگر شدت آن آشکار شد.
در نتیجه ، می توان گفت که هر عمل جراحی برای بیماران مبتلا به دیابت کاملاً ممکن است. و موفقیت در درمان رادیکال تا حد زیادی به صحت تنظیم پزشکی وضعیت بیمار و نتایج جبران دیابت بستگی دارد.
علاوه بر این ، هم تیم جراح و هم متخصص بیهوشی باید از حرفه ای کافی برای کار با دیابتی برخوردار باشند.
شرایط برای عملکرد موفقیت آمیز یک بیمار مبتلا به دیابت ، نشانه ها و موارد منع مصرف
طبق آمار ، هر شخص دوم مبتلا به دیابت حداقل یک بار در زندگی خود جراحی را تجربه کرده است.
بیماری مورد بررسی هیچ عارضه ای برای جراحی نیست ، با این حال ، در بیماران با آسیب شناسی مشابه به طور قابل توجهی است افزایش خطر عوارض در آینده
- جبران بیماری. اگر بیماری جبران نشود ، ابتدا اقدامات برای جبران آن انجام می شود و فقط در این صورت مداخلات تهاجمی تجویز می شود.
- انجام هرگونه عمل ، حتی ناچیز از نظر حجم مراحل در بخش جراحی. این به پزشک این امکان را می دهد که به سرعت و به اندازه کافی به هر پدیده ای منفی که ممکن است در طول دستکاری رخ دهد پاسخ دهد.
برنامه آماده سازی جراحی برای دیابت نوع 1 یا 2
آماده سازی برای عمل در بیماران مبتلا به بیماری مورد نظر می تواند به طرق مختلف ادامه یابد: از دو ساعت - تا چند هفته. همه اینها به وضعیت عمومی فرد بستگی دارد ، وجود بیماریهای همزمان ، سن و برخی عوامل دیگر.
- آزمایش خون برای مقدار قند موجود در آن. این امر برای تعیین قسمت دقیق داروهایی که برای بیمار تجویز می شود ، مفید است. هیچ برنامه استاندارد وجود ندارد - پزشک باید در هر مورد یک دوز را انتخاب کند. به عنوان مثال ، دوز روزانه انسولین متفاوتی برای بیماران مسن و جوان با سطح قند خون یکسان تجویز می شود.
- انسولین درمانی. در اشکال شدید دیابت ، انسولین به شکل تزریق 4-5 بار در روز تجویز می شود. در موارد دیگر ، آنها به سه برابر تجویز هورمون آنابولیک نشان داده شده محدود می شوند. در دوره بعد از عمل ، انسولین درمانی برای جلوگیری از تشدید ادامه می یابد. انجام روشهای حداقل تهاجمی نیازی به استفاده از تزریقات ندارد.
- ویتامین درمانی. با استفاده از این آسیب شناسی ، بیماران اغلب از کمبود ویتامین ها رنج می برند ، که باید به طور مرتب دوباره پر شود. این امر به ویژه در مورد اسید اسکوربیک و نیکوتینیک صادق است.
- شناسایی و از بین بردن آسیب شناسی های اضافی. اغلب با دیابت ، بیماران با فشار خون ناپایدار مشکل دارند. قبل از عمل باید اقدامات لازم برای اصلاح آن انجام شود. همچنین باید ماهیت متابولیسم چربی را مطالعه کرده و در صورت وجود هرگونه انحراف از هنجار ، اقدامات درمانی را انجام دهید.
- رژیم غذایی چندین جنبه را شامل می شود:
- مواد غذایی باید کم کالری باشند. شما باید در بخش های کوچک و غالباً (حداکثر 6 بار در روز) غذا بخورید.
- چربی های اشباع شده ، ساکارید و نوشیدنی های الکلی را از رژیم غذایی خودداری کنید.
- مقدار غذاهای حاوی کلسترول را به حداقل برسانید.
- منوی روزانه باید با محصولات حاوی فیبر رژیم غذایی متفاوت باشد.

این عملیات تحت شرایط زیر قابل انجام است:
- سطح گلوکز را عادی کنید. محتوای آن در خون نباید از 9/9 میلی مول در لیتر تجاوز کند. در شرایط خاص ، بیمار با میزان بیشتری از این ماده عمل می کند ، با این حال این امر مملو از کم آبی بدن بیماران و ایجاد تشدید های شدید بعدی است.
- کمبود گلوکز و استون در ادرار.
- رفع کمبود حاد گلوکز در خون. این حالت کتواسیدوز نامیده می شود و در برخی موارد باعث کما دیابت بیمار می شود. بنابراین ، قبل از عمل ، انجام تعدادی اقدامات پزشکی با هدف از بین بردن وضعیت پاتولوژیک مشخص شده بسیار مهم است.
- عادی سازی فشار خون.
علاوه بر این ، برخی از تفاوت های ظریف وجود دارد که لزوما توسط متخصص بیهوشی مورد توجه قرار می گیرد:
- بیهوشی استنشاق باعث افزایش قند خون می شود. بنابراین ، اغلب انتخاب به نفع بیهوشی عمومی انجام می شود. اگر عمل تهاجمی طولانی باشد ، ترجیحا به بیهوشی چند مولفه - اثر آن بر قند خون حداقل است. انواع بیهوشی قبل از عمل چیست - روش های انجام بیهوشی
- اگر دستکاری جراحی کوتاه مدت باشدمجاز به استفاده از بی حسی موضعی در قالب تزریق داروهای خاص است.
- قبل از عمل جراحی ، بیمار نیز به انسولین تزریق می شود. به عنوان یک قاعده ، این نیمی از دوز صبح است. در زمان عمل ، پزشکان مرتباً سطح قند خون را تحت نظر دارند: جلوگیری از افزایش ناگهانی سطح گلوکز ، مهم است. تصحیح قند خون با استفاده از تزریق کسری انسولین انجام می شود. اپراتور همچنین این واقعیت را در نظر می گیرد که هیپوگلیسمی برای بیمار بسیار خطرناک تر از هایپرگلیسمی است. کاهش شدید گلوکز می تواند باعث کما دیابتی شود ، بنابراین دستیابی به عادی سازی مطلق سطح گلوکز در زمان دستکاری آنچنان مهم نیست ، افزایش اندک مجاز است.
- در زمان عمل ، کنترل مداوم بر سطح فشار خون انجام می شود.

ویژگی های عملیات با دیابت جبران نشده جبران نوع 1 یا 2
در شرایط خاص ، بیمار وقتی به آسیب شناسی مورد نظر جبران شود ، نیاز به عمل جراحی فوری دارد.
هدف اصلی اقدامات پزشکی در این مورد مقدماتی است از بین بردن کتواسیدوز. تجویز منظم انسولین به مقابله با این کار کمک می کند.
هر دو ساعت یکبار آزمایش خون برای سطح قند انجام می شود.
اگر بیمار تب داشته باشد ، وی نیز تجویز می شود درمان آنتی بیوتیکی (قبل و بعد از دستکاری)
- کاهش فشار خون.
- کاهش سطح پتاسیم خون ، که منجر به حفظ نمک و مایعات در سلولهای بدن می شود.
- خطر تورم بافت مغز.
- کمبود کلسیم.

عوارض دیابت و جراحی
یکی از جدی ترین عوارض دیابت است نفروپاتی. این وضعیت پاتولوژیک قادر به غیرفعال کردن دائمی کلیه ها است و باعث ناتوانی یا فوت بیمار می شود.
قبل از دستکاری جراحی ، بیماران مبتلا به مشکلات کلیوی اقدامات مختلفی را با هدف عادی سازی کار خود انجام می دهند.
جنبه های اصلی درمان به شرح زیر است:
- اصلاح متابولیسم چربی. از طریق دارو حاصل شد.
- اقدامات برای تنظیم متابولیسم کربوهیدرات. نقش اصلی در این وضعیت به انسولین داده می شود.
- رژیم غذایی ، به معنای به حداقل رساندن غذای حیوانات است.
- مبارزه با فشار خون بالا کلیه. به عنوان یک قاعده ، این انتخاب به نفع مهار کننده های ACE انجام می شود.
ویژگی تشدیدهای بعد از عمل در بیماران تحت درمان با دیابت ، این است که علاوه بر عوارض استاندارد ، شرایط آسیب شناسی خاصی نیز می تواند ایجاد شود.
به گروه اول شامل واکنشهای التهابی در ریه ها ، پدیده های چرکی در محل جراحی ، خطاهای جدی در کار سیستم قلبی عروقی ، تشکیل لخته های خون و غیره است.
- کما قند خون. اگر بیمار از دیابت اطلاع داشته باشد ، شرایط مشابه می تواند ایجاد شود ، اما به پزشک اطلاع نداده است. یا وقتی مداخله تهاجمی به صورت شدید انجام شد و بیمار وقت لازم برای آزمایش خون و ادرار گلوکز را نداشت. وضعیت مورد نظر منجر به نقض تعادل آب و نمک و همچنین افزایش شدید اجسام کتون می شود. اینها همه بر عملکرد مغز تأثیر منفی می گذارد.
- کما هیپوگلیسمی. این نتیجه از مقادیر زیاد انسولین در صورت عدم درمان گلوکز است. همچنین ، این بیمار هنگامی که بیمار از کما قند خون بدون کنترل قند خون خارج شود ، می تواند بروز کند. تظاهرات معمولی از شرایط هیپوگلیسمی عبارتند از: تشنج ، غش ناگهانی ، دانش آموزان گشاد شده و افت فشار خون. خوردن غذاهای قندی به طور قابل توجهی شرایط را بهبود می بخشد. نبود اقدامات درمانی کافی می تواند منجر به ایجاد سکته مغزی ، انفارکتوس میوکارد و همچنین باعث بروز نارسایی قلبی شود.
- کما Hyperosmolar. این بیماری اغلب در افراد چاق بزرگتر تشخیص داده می شود. علائم معمول آن عبارتند از تب ، ضربان قلب نامنظم ، از بین رفتن قدرت ، حرکات نوسان ناخواسته چشم. مرگ و میر ناشی از وضعیت آسیب شناختی در نظر گرفته شده بسیار زیاد است - 40-50. علت آن اغلب تورم مغز ، ترومبوآمبولی و همچنین شوک هیپوولمی است.

بهبودی بیماران مبتلا به دیابت بعد از عمل و پیشگیری از عوارض
- معرفی انسولین. فواصل بین معرفی داروی مشخص شده و مقدار دوز آن با سطح گلوکز خون مشخص می شود. در موارد بسیار نادری که آزمایش خون پس از دستکاری جراحی ، سطح گلوکز نرمال را تأیید می کند ، انسولین هنوز تجویز می شود ، اما در دوزهای پایین تر. به طور متوسط ، یک هفته پس از عمل ، با عادی سازی وضعیت ، فرد تحت عمل جراحی به دوز انسولین قبل از عمل منتقل می شود.
- آزمایش ادرار روزانه در آزمایشگاه برای حضور استون در آن وجود دارد. برخی از پزشکان توصیه می کنند بیشتر از اینها چنین معایناتی انجام شود.
- کنترل قند خون. روز اول بعد از عمل ، این روش هر 2-3 ساعت تکرار می شود ، سپس - سه بار در روز به مدت 5 روز.
- 5٪ تزریق داخل وریدی گلوکز و برخی از داروهای دیگر
در سایر موارد ، بعد از عمل ، بیمار نیاز به تغییر دارد غذای معمولی. دریافت همه ویتامین ها و مواد معدنی لازم به کاهش دوز تزریق شده گلوکز کمک می کند.
بارگیری

 قبل از عمل باید سطح گلوکز خون را بازیابی کنید.
قبل از عمل باید سطح گلوکز خون را بازیابی کنید.