آترواسکلروز و طب داخلی
| با توجه به حجم زیاد این ماده در چندین صفحه قرار داده شده است: 1 2 3 4 |

وزارت آموزش عالی و میانه ویژه جمهوری ازبکستان
وزارت بهداشت ، رئیس جمهور ازبکستان
آکادمی پزشکی TASHKENT
بخش دانشکده پزشکي و بيمارستاني دانشکده پزشکي و بيماري هاي داخلي دانشکده پيش بيني پزشکي
متن سخنرانی در مورد عملكرد دانشكده
هسته
دانش آموزان دوره چهارم دانشکده پزشکي
هدف از سخنرانی:آشنایی دانشجویان با درمانگاه ، تشخیص ، تشخیص افتراقی ، عارضه و درمان آترواسکلروز ، بیماری عروق کرونر قلب ، آنژین صدری.
اهداف آموزشی: اصول تفکر بالینی ، منطق پزشکی ، مسائل مربوط به بیولوژی ، اخلاق و زیبایی شناسی را با توجه به الزامات آموزش پزشک در سطح استانداردهای بین المللی به دانش آموزان آموزش دهد.
دلیل مختصر برای موضوع:این موضوع یکی از اصلی ترین موارد درمانی است. این به دلیل شیوع بالای آترواسکلروز در جمعیت ، اهمیت شدید تشخیص به موقع بیماری است. ارزش علائم اصلی بیماری ها ، اصول درمان مدرن در زندگی روزمره پزشک بسیار مهم است.
هدف و اهداف سخنرانی - 5 دقیقه
علت و پاتوژنز - 15 دقیقه
طبقه بندی و درمانگاه - 25 دقیقه
استراحت - 5 دقیقه
تظاهرات بیمار - 10 دقیقه
تشخیص آزمایشگاهی و ابزاری - 10 دقیقه
تشخیص افتراقی - 5 دقیقه
درمان - 15 دقیقه
نتیجه گیری پاسخ به سوالات - 5 دقیقه
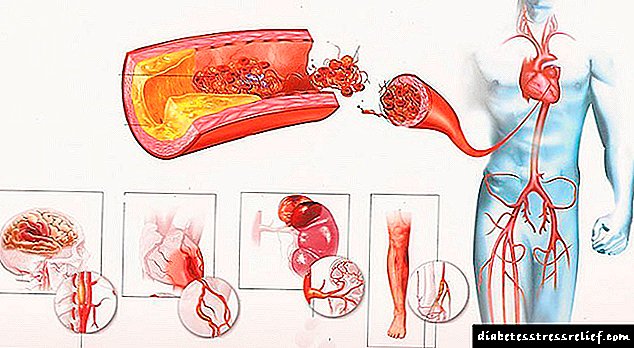
آترواسکلروز یک بیماری مزمن عروق از نوع الاستیک و عضلانی- الاستیک است که با رسوب و تجمع لیپوپروتئینهای پلاسما و کلسترول در داخل دهان مشخص می شود و منجر به تغییرات ساختاری و سلولی پیچیده می شود و به دنبال آن تکثیر واکنشی بافت همبند و تشکیل پلاک های فیبر در دیواره شریانی انجام می شود. در نتیجه ، باریک شدن محلی لومن شریان ها و از بین رفتن خاصیت ارتجاعی آنها وجود دارد.
ضایعات عروقی آترواسکلروتیک مناطق مختلف یکی از دلایل عمده عوارض و مرگ و میر در کشورهای توسعه یافته است. مردان 4-6 بار بیشتر از خانمها آترواسکلروز می کنند.
اتیولوژی آترواسکلروز پیچیده و چند وجهی است. تا به امروز ، عوامل خطر اصلی ایجاد آترواسکلروز عبارتند از: فشار خون بالا شریانی ، دیس لیپوپروتئینمی (افزایش سطح سرمی لیپوپروتئینهای با چگالی بسیار کم و کم و کاهش لیپوپروتئینهای با چگالی بالا) ، سیگار کشیدن ، دیابت قندی ، چاقی ، نرها ، تمایل ژنتیکی به آترواسکلروز زودرس. عوامل پیشگویی کننده نیز فعالیت بدنی کم و پیری است.
پاتوژنز آترواسکلروز کاملاً درک نشده است. 2 فرضیه اصلی مطرح شده است: لیپید و اندوتلیال. مطابق فرضیه لیپیدها ، افزایش سطح لیپوپروتئینهای پلاسما با چگالی کم (LDL) سرشار از کلسترول به ورود دومی به دیواره عروق کمک می کند. بعلاوه ، LDL باعث افزایش فشار خون سلولهای عضلانی عروقی می شود و باعث تغییر در تکثیر سلولی اندوتلیوم و زیراندلیوم می شود. گزارشهایی در مورد اثرات احتمالی LDL بر تشکیل سلولهای بنیادی ، فعال سازی فاکتور رشد و نهایتا در شکل گیری فیبروز موضعی وجود دارد.
مطابق فرضیه اندوتلیال ، آسیب رساندن به لایه اندوتلیال (پوشش داخلی رگها) باعث ایجاد آبشار واکنشهای ایمونولوژیک سلولی می شود که منجر به تشکیل پلاک فیبر در محل آسیب می شود. این شامل تجمع پلاکت ها ، شیمیاییوز مونوسیت ها و لنفوسیت های T با آزاد شدن پلاکت ها و عوامل تولید کننده مونوسیت ها است که باعث مهاجرت سلول های عضله صاف از رسانه به انتیما ، و تبدیل سلول های دیگر (ماکروفاژ ، اندوتلیال) می شود که باعث افزایش فشار خون و رشد بافت عضله می شوند. تبدیل سلولها ، به ویژه تشکیل سلولهای اندوتلیال غول پیکر (چند هسته ای) منجر به عدم شناسایی آنها توسط سیستم ایمنی بدن خود می شود و به دنبال آن وارونگی واکنش آنتی بادی-آنتی بادی ، تشکیل یک مرحله التهاب ، که با تشکیل پلاک به پایان می رسد. هر دو فرضیه از هم نزدیک هستند و از یکدیگر متمایز نیستند بلکه مکمل یکدیگر هستند.
در سال های اخیر فرضیه های ویروسی و تبخال ویروسی از علت آترواسکلروز مطرح شده است و به طور گسترده مورد بررسی قرار می گیرد. مشخص شده است که ویروس Epstein-Barr ، ویروس های Coxsackie و سایرین منجر به آسیب به غشای سلول های اندوتلیال ، اختلال در متابولیسم چربی و اختلال در سیستم ایمنی می شود. پلاک آترواسکلروتیک به آرامی در طی سالهای متمادی رشد می کند و در نهایت منجر به تنگی لومن یا به طور کامل انسداد رگ می شود. با گذشت زمان ، این پلاک خالی می شود. در هر مرحله از رشد ، می تواند به صورت خودبخود یا با افزایش شدید فشار خون (شکافت یا پارگی) آسیب ببیند و این منجر به تشکیل لخته خون و بر همین اساس به وخیم تر شدن جریان خون می شود.
با توجه به اهمیت زیادی که در واکنشهای سلولی و ایمنی در پاتوژنز آترواسکلروز وجود دارد ، بیماری با یک دوره چرخه ای که به آرامی پیش می رود مشخص می شود: دوره های فعالیت فرآیند با دوره های آرام جایگزین می شوند.
تصویر کلینیکی این بیماری نه به میزان و میزان شیوع تغییرات در عروق ، بلکه بومی سازی آنها مشخص می شود. قسمتهای قفسه سینه و نزولی آئورت ، کرونر ، کاروتید مشترک ، مغزی ، کلیوی ، مزانتر و شریان های فمورال بیش از همه مبتلا می شوند. با توجه به بومی سازی غالب فرآیند آترواسکلروتیک ، علائم بالینی به خط مقدم مرتبط با ارگان که در آن گردش خون بیشترین اختلال را دارد (به بخش های مربوط مراجعه کنید) به دست می آید.
صرف نظر از بومی سازی روند ، وی پیشنهاد کرد که 2 دوره در پیشرفت بیماری متمایز شود: دوره اولیه (پیش بالینی) و دوره تظاهرات بالینی. در دوره اولیه هیچ تغییری در اندام ها ایجاد نمی شود. این بیماری با اختلالات غیرعادی خاص عصبی مانند وازواسپاسم ، کلسترولینمی و دیس لیپیدمی مشخص می شود.
در دوره دوم ، در ابتدا ، علائم و نشانه ها عدم تطابق بین میزان اکسیژن ارگان ها و بافت های آسیب دیده و احتمال تحویل آن از طریق عروق تغییر یافته در فرآیند آترواسکلروتیک را نشان می دهد. در ابتدا ، این اختلاف تنها با فشار بدنی شدید آشکار می شود ، هنگامی که میزان تقاضای اکسیژن-متابولیک به شدت افزایش می یابد (برای مثال با آنژین صدری ، گرفتگی متناوب) و متعاقباً با پیشرفت آترواسکلروز و کاهش لومن رگ ، این عدم تعادل با اندکی بار و حتی در حالت استراحت ظاهر می شود. دوره نهفته (بدون علامت) بیماری تا زمانی که لومن شریان تا 70-75 ases کاهش یابد امکان پذیر است.
در صورت نقض یکپارچگی پلاک ، هنگامی که روند ترومبوز شروع می شود ، به عنوان یک قاعده ، تشدید شدید بیماری رخ می دهد ، بیان شده در توسعه آنژین بی ثبات یا انفارکتوس میوکارد ، اگر بیماری قلبی قلب را به عنوان نمونه در نظر بگیریم (مراجعه کنید به بیماری قلب ایسکمیک).
ATOROSCLEROSIS AORTA زودتر از سایر مناطق عروقی ایجاد می شود و کاملاً شایع است (به خصوص در ناحیه سینه) ، با این حال ، تظاهرات بالینی آن در ابتدا اندکی بیان شده یا کاملاً وجود ندارد. بعضی اوقات بوجود می آید
درد پشتی (آئورتالژی) که به ناحیه بین متقاطع تابیده می شود. با آتروفی لایه ماهیچه ای ، آنوریسم در بخش های آئورت که با آترواسکلروز تحت تأثیر آترواسکلروز قرار گرفته و با ایجاد پسوندهای ساکولار یا منتشر تشکیل می شود. افزایش اندازه آنوریسم منجر به افزایش فشار روی بافتهای مجاور و اختلال در همودینامیک می شود. با آنوریسم آئورت ، درد رخ می دهد ، محلی سازی آن بستگی به محل تشکیل آن دارد (با آنوریسم آئورت صعودی - دردهای قفسه سینه ، قوس آئورت - دردهای قفسه سینه که به گردن ، شانه ، عقب ، نزول آئورت - درد کمر) بستگی دارد. علائم دیگر آنوریسم آئورت ذکر شده است - سردرد ، تورم صورت (به دلیل فشار زیاد فشار ضخیم ونا) ، کوفتگی ، سرفه ، تنگی نفس ، دیسفاژی (به دلیل فشرده سازی عصب راجعه و فشار روی نای).
به طور عینی گسترش مرزهای بسته نرم افزاری عروقی ، سوفل سیستولیک در فضای بین دومین شکمی در سمت راست ساق پا را نشان داد.
در صورت نارسایی آئورت (اسکلروتیک در طبیعت) ، در سومین فضای بین قشر در سمت راست ساق پا ، سوفل سیستولودیاستولیک بازدم می شود. در موارد ضایعه آترواسکلروتیک آئورت شکمی یا ایجاد آنوریسم در آن ، درد شکم ، احساس سنگینی و اختلالات سوء هاضمه ظاهر می شود. در حفره شکمی ، تشکیل پالس می تواند با لمس مشخص شود ، که بر روی آن ، سوفل سیستولیک شنیده می شود.
آنوریسم حاصل به تدریج در اندازه افزایش می یابد. در طول مشاهده پویا ، افزایش سالانه آنوریسم 0.5 سانتی متر مشاهده شد.
یک عارضه جدی آنوریسم لایه برداری از دیواره و پارگی آن با نتیجه ای مهلک است. خطر پارگی با آنوریسم های آئورت قفسه سینه بیش از 6 سانتی متر قطر (به خصوص در مقابل زمینه فشار خون بالا) ، منطقه شکم - بیش از 5 سانتی متر افزایش می یابد. احتمال پارگی در این اندازه ها در طول سال 30-40٪ است و با افزایش بیشتر آنها به شدت افزایش می یابد ( قطر 7-10 سانتی متر - 45٪ ، قطر 10 سانتی متر - 60٪).
ATHEROSCLEROSIS عروق مغز مغز در ایجاد نارسایی مزمن خون رسانی به مغز ، ایسکمی آن کمک می کند. تظاهرات بالینی این بیماری به دلیل کمبود خون در مناطق خاصی از مغز است. ایسکمی گذرا - کاهش ناگهانی و قابل توجه در خونرسانی - معمولاً با اسپاسم عروق مغزی همراه است و یکی از مهمترین عارضه ها - سکته مغزی است.
خستگی ، حواس پرتی ، مشکل در تمرکز بسیار مشخص است. حافظه رویدادهای جاری در حالی که حافظه حرفه ای ذخیره می شود کاهش می یابد. نگران سردردهای مداوم ، سر و صدا در سر ، گاهی سرگیجه ، خواب بدتر می شود ، تحریک پذیری ، سرکوب
روحیه با گذشت زمان ، علائم پیشرفت می کنند ، این اختلالات تشدید می شوند. در مرحله آخر ، مرحله سوم ، انسفالوپاتی تلفظ می شود ، هوش کاهش می یابد ، اختلالات بین دنده ای ، علائم پارکینسونیسم (سفتی ، آمیمی) رخ می دهد.
آترواسکلروز شریانی کلیوی ، که منجر به ایسکمی مداوم کلیوی می شود ، علت فشار خون بالا و پایدار شریانی است. در محل باریک شدن شریان کلیوی سوفل سیستولیک شنیده می شود. در ادرار ، پروتئینوریای متوسط ، تغییرات اندکی در رسوب ادرار (گلبولهای قرمز قرمز ، سیلندرهای هیالین) وجود دارد.
علل آترواسکلروز
لازم به ذکر است که آترواسکلروز و بیماریهای داخلی دست به دست هم می دهند. به عنوان مثال ، می تواند توسعه یک بیماری را برانگیزد دیابت قندیاز بیماری عروقی و دلها در سنین بالاتر رخ می دهد و میزان تجمع کلسترول در رگ ها بیشتر است. همچنین دلایل بروز این بیماری شامل فشار خون بالا و وجود عادت های بد (سیگار کشیدن) است. اما کف دست هنوز هم نقض متابولیسم کلسترول است.
عوامل خطر در ایجاد بیماری را در نظر بگیرید:
- سن هر چه فرد مسن تر شود ، خطر تشدید تظاهرات آترواسکلروتیک بیشتر می شود. به ویژه افراد بالای 50 سال باید به سلامتی آنها توجه کنند ،
- جنسیت دانشمندان دریافته اند که مردان بیشتر مستعد ابتلا به تصلب شرایین هستند. تظاهرات اولین علائم از سن 45 سالگی و در بعضی موارد زودتر امکان پذیر است. در حالی که در زنان علائم بیماری فقط از سن 55 سالگی شروع می شود ،
- وراثت تمایل ژنتیکی تقریباً نقش اصلی را در شکل گیری آترواسکلروز بازی می کند. مطالعات نشان می دهد ، کسانی که بستگانشان از بیماری عروق کرونر رنج می برند ، در حال حاضر مستعد ابتلا به این بیماری در سنین میانسالی هستند ،
- سوء تغذیه استفاده از غذاهای چرب و ناخواسته و همچنین اشتیاق به رژیم های غذایی می تواند باعث ایجاد آسیب شناسی شود. بنابراین ، درست و به موقع خوردن بسیار مهم است. اساس رژیم باید سبزیجات ، محصولات زراعی ، حبوبات و ماهی باشد ،
- اضافه وزن این بدان معنی نیست که مستقیماً منجر به ایجاد این بیماری مزمن می شود ، بلکه چاقی می تواند باعث دیابت شود ، که به نوبه خود باعث آترواسکلروز می شود ،
- عادات بد سیگار کشیدن دشمن اصلی رگ های خونی و یکی از دلایل آترواسکلروز است.
انواع و علائم آترواسکلروز
انواع مختلفی از این آسیب شناسی وجود دارد که در آن آسیب مشاهده می شود:
- عروق کرونر (کاردیواسکلروز آترواسکلروتیک) ، که باعث ایجاد سکته قلبی ، بیماری عروق کرونر قلب و آنژین صدری می شود ،
- آئورت ، که بر تمام سیستم ها و اندام های داخلی تأثیر می گذارد ،
- رگ های خونی که مسئول خون رسانی به مغز هستند ،
- عروق کلیوی ، که منجر به نقص می شود کلیه و فشار خون شریانی ،
- رگهای اندام فوقانی و تحتانی ، این بیماری آترواسکلروز از بین بردن نامیده می شود.
این بیماری چگونه خود را نشان می دهد ، چه علائمی را باید جستجو کنم و با دکتر مشورت کنم؟
در مرحله اولیه ، بیماری بلافاصله ظاهر نمی شود ، بنابراین ، حضور آن تنها با مشخص می شود تجزیه و تحلیل. با گذشت زمان ، ممکن است به اصطلاح "علائم کرم" (شریان های گیجگاهی موقتی) متجلی شود.
در آینده علائم این بیماری بسته به محل ضایعه ظاهر می شود. بنابراین ، با آسیب به آئورت ، درد می تواند در پشت استرنوم قوت های مختلف ایجاد شود ، تا در پشت ، گردن یا شکم فوقانی گسترش یابد و همچنین فشار خون عروقی ثانویه ایجاد شود. هنگامی که این بیماری در عروق کرونر تأثیر می گذارد ، این علائم بیماری عروق کرونر را می توان تشخیص داد. دلها - آنژین صدری ، تاکی کاردی ، نارسایی قلبی ، گیجی و غیره با صدمه به شریان های مغزی فرد ، سر و صدایی در گوش ها، سرگیجه ، سردردهای مکرر ، خستگی ، مشکلات خواب ظاهر می شود ، حافظه بدتر می شود.
اگر شریان ها تحت تأثیر قرار بگیرند کلیه، به صورت نارسایی مزمن کلیوی و فشار خون بالا وازورنال تجلی پیدا می کند. آسیب به رگهای اندام تحتانی (که به آن سندرم لریش نیز گفته می شود) با خستگی سریع ، دردهای ناگهانی که هنگام راه رفتن رخ می دهد ، کمرنگ شدن پوست روی پاها ، سرماخوردگی ، اختلالات پوستی پوستی رخ می دهد. اگر آترواسکلروز به عروق مزانتر رسیده باشد ، این امر با دردی که به طور ناگهانی پس از خوردن غذا ایجاد می شود و همراه با حالت تهوع، و گاهی اوقات استفراغ ، اختلال مدفوع ، ترومبوز ، که به دلیل آن نکروز روده ایجاد می شود. آسیب شناسی رگهای ریوی را می توان با تورم پاها ، تورم رگهای گردن ، هموپتیزی ، سوفل سیستولیک بر روی شریان ریوی نشان داد.
تشخیص آترواسکلروز
برای اینکه بدانید که یک فرد آترواسکلروز ایجاد کرده است ، فقط می توانید با آن تماس بگیرید درمانگرکه مبلغ قابل توجهی را از قبل اختصاص می دهد تجزیه و تحلیل. هر بیماری می تواند به روش های مختلفی خود را نشان دهد ، بنابراین شما باید همه چیز را با جزئیات بررسی کنید ، ماهیت آسیب شناسی را تعیین کنید. در طی تشخیص چند مرحله ای ، باید پیچیدگی دوره آترواسکلروز و خطر عوارض ایجاد شود که قطعاً در تشخیص مشخص شده است. فقط در این صورت درمان به درستی تجویز می شود و نتایج مثبتی به همراه خواهد داشت.
تشخیص پاتولوژی معمولاً شامل مطالعات بالینی و استفاده از روشهای اضافی برای تشخیص بیماری است.روش اول تشخیص شامل جمع آوری شکایات بیمار ، معاینه و آزمایش است که به متخصص این امکان را می دهد تا ماهیت نبض ، چگونگی پیچ خوردگی و سفت شدن عروق را مشخص کند. بسیار مهم است که در مورد عادات بد موجود و سبک زندگی ، تغذیه خود به متخصص بگویید. تشخیص اضافی با انجام آنالیزها و همچنین با مشارکت دستگاههای پزشکی انجام می شود. این ممکن است مطالعاتی مانند الکتروکاردیوگرافی ، اسکن سونوگرافی رگ های خونی ، اشعه ایکس رگ های خونی و قفسه سینه ، تجزیه و تحلیل بیوشیمیایی خون.
درمان آترواسکلروز
درمان آترواسکلروز باید ترکیب شود - مواد مخدر و غیر دارویی. مورد دوم از بین بردن عوامل خطر اصلاح پذیر است. به بیمار توصیه می شود که یک شیوه زندگی فعال داشته باشد ، از عادت های بد از جمله نوشیدن الکل ، کنترل وزن ، جلوگیری از فشار عصبی و موقعیتهای استرس زا خودداری کند.
ضد پوستی خاص رژیم. این مبتنی بر استفاده از غذاهایی با حداقل کالری و محتوای کم چربی های حیوانی است. غذاهایی که حاوی کربوهیدرات های قابل هضم هستند به بهترین وجه از منوی به حداقل می رسند یا از بین می روند. همین مورد در مورد غذاهای کلسترول بالا نیز وجود دارد.
دارویی درمان باید شامل ویتامین های B3 و PP باشد.
درمان رادیکال آترواسکلروز ، یعنی درمان جراحی به ندرت مورد استفاده قرار می گیرد ، به طور عمده در مواردی که عروق آسیب دیده دیگر به روش های محافظه کارانه درمان پاسخ نمی دهند. درمان جراحی برای صدمه به شریان های اندام داخلی استفاده می شود ، شامل پروتز عروق یا برداشتن ترومبوز تشکیل شده است.
آترواسکلروز یک بیماری نسبتاً خطرناک است ، بنابراین باید از هر راه ممکن پیشگیری کرد ، زیرا پیشگیری همیشه بهتر از درمان است. اقدامات پیشگیرانه شامل: مطابقت با ضد آترواسکلروتیک است رژیم های غذایی (این بهترین گزینه است) یا حداقل یک رژیم غذایی منطقی ، سالم ، ترک عادت های بد ، حفظ یک سبک زندگی فعال و سالم و همچنین عادی سازی وزن بدن.
اگر مشکوک به آترواسکلروز هستید ، سریعاً با متخصصان مرکز ما تماس بگیرید که مطمئناً به شما کمک خواهد کرد!
آترواسکلروز و بیماریهای داخلی: رابطه
- سطح قند را برای مدت طولانی تثبیت می کند
- تولید انسولین لوزالمعده را بازیابی می کند
خوانندگان ما با موفقیت از Aterol برای کاهش کلسترول استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
آترواسکلروز و بیماریهای داخلی مرتبط با سیستم قلبی عروقی اغلب بلافاصله تشخیص داده می شوند.
این پدیده با این واقعیت توضیح داده می شود که نقض متابولیسم لیپید و پروتئین غالباً پیامد یا علت اصلی هر بیماری قلبی عروقی است.
بنابراین ، تشخیص زودرس آترواسکلروز نقش مهمی ایفا می کند - یک روند نسبتاً پیچیده ، زیرا آسیب شناسی در ابتدا تقریباً خود را نشان نمی دهد.
مراحل توسعه و دلایل آترواسکلروز
با تصلب شرایین ، تجمع کلسترول و کسری لیپیدها بر روی کر داخلی داخلی و داخلی وجود دارد ، در نتیجه ، نمک های کلسیم در شریان های کالیبر متوسط و بزرگ جمع می شوند و بافت همبند رشد می کند.
اولین علائم آترواسکلروز هنگامی ظاهر می شود که شریان بیش از نیمی از آن مسدود شود.
علائم بیماری به ناحیه عروق آسیب دیده بستگی دارد.
مرسوم است که سه مرحله از توسعه آسیب شناسی را از هم جدا کنیم.
اولین مورد ، ایجاد نوارهای چربی است - تجلی اولیه این بیماری. در نتیجه تجمع ماکروفاژها و سلولهای عضلانی صاف بوجود می آید ، که به نوبه خود لیپیدها را جمع می کنند. با گذشت زمان ، یک نوار چربی ایجاد می شود ، اما حضور آن همیشه بدان معنی نیست که فرد مبتلا به آترواسکلروز است. حتی در نوزادان ، لکه های چربی در عروق با قطر 1-2 میلی متر مشاهده می شود.
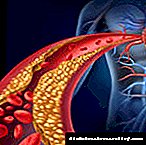 دوم رشد پلاک فیبری است که در پوشش داخلی رگ قرار دارد. این ماده از استرها و کریستالهای کلسترول تشکیل شده است ، که یک هسته نرم و فراکسیون های چربی است - یک کپسول متراکم. تکثیر پلاکهای فیبری باعث باریک شدن لومن شریان می شود. کلسترول از خون می آید و در دیواره رگ جمع می شود.
دوم رشد پلاک فیبری است که در پوشش داخلی رگ قرار دارد. این ماده از استرها و کریستالهای کلسترول تشکیل شده است ، که یک هسته نرم و فراکسیون های چربی است - یک کپسول متراکم. تکثیر پلاکهای فیبری باعث باریک شدن لومن شریان می شود. کلسترول از خون می آید و در دیواره رگ جمع می شود.
سوم - وجود اختلالات پیچیده - مرحله آخر در توسعه آترواسکلروز. با کاهش ضخامت کپسول رسوبات فیبری کمتر از 65 میکرون ، و همچنین بروز میکروکلک ها و زخم در سطح آن ظاهر می شود. این امر مستلزم اتصال پلاکت ها به کپسول است که باعث ترومبوز ، سکته مغزی ، حمله قلبی و سایر آسیب شناسی های مرتبط با اختلال در گردش خون یا قطع کامل آن در شریان آسیب دیده می شود.
تشکیل رسوبات آتروماتوز یک فرایند طبیعی محسوب می شود ، با این وجود عوامل زیادی وجود دارد که می توانند آن را کند یا سرعت بخشند.
Pathanatomy شامل چنین دلایلی است:
- جنسیت و سن. این بیماری در مردان 3-4 بار بیشتر از زنان مشاهده می شود. علاوه بر این ، اولین علائم در مردان در سن 45 سالگی و برای زنان - از 55 سالگی - ظاهر می شود.
- ژنتیک این شامل عواملی از قبیل فعالیت سیستم ایمنی ، وجود دیس لیپوپروتئینمی ارثی و سطح هورمونی است.
- عادت های بد خطرناک ترین سیستم قلبی و عروقی سیگار کشیدن است هر سیگار حاوی مقدار زیادی نیکوتین و تار مضر است. نمی توانید از مصرف آن با الکل زیاده روی کنید ، اگرچه 100 گرم شراب قرمز خشک هنگام شام یک پیشگیری عالی از فشار خون بالا است.
علاوه بر این ، ممکن است علت تغییرات پاتولوژیک وجود اضافه وزن باشد.
چاقی باعث بسیاری از بیماری ها - آترواسکلروز ، دیابت و ... می شود ، بنابراین باید وزن بدن را تنظیم کنید.
انواع اصلی آترواسکلروز
چندین نوع اصلی بیماری وجود دارد.
شایع ترین آن طبقه بندی آترواسکلروز است ، بسته به محل ضایعه پلاک های آتروماتوز رگ های خونی.
اشکال این بیماری هم به صورت مستقل و هم از نظر سیستمیک ظاهر می شود.
انواع آترواسکلروز:
- آترواسکلروز عروق کرونر ، که اغلب با درد قلب بروز می یابد. به دلیل آسیب به شریان های قلب ، جریان اکسیژن به میوکارد مختل می شود. در نتیجه ، پیشرفت پاتولوژی منجر به آنژین صدری ، سکته قلبی ، بیماری عروق کرونر قلب و حتی مرگ ناگهانی قلبی می شود.
- فرم آئورت ضایعه ای از بزرگترین شریان بدن است - آئورت. ایجاد پلاک های کلسترول بر کار همه ارگان ها و سیستم ها تأثیر می گذارد.
- آترواسکلروز رگهای کلیوی. از جمله علائم بیماری ، درد هنگام ادرار ، وجود خون در ادرار ، حملات استفراغ و حالت تهوع باید پررنگ باشد. ابتلا به این بیماری مستلزم فشار خون بالا و نارسایی کلیوی است.
- آترواسکلروز عروق مغزی. مغز یکی از بخش های اصلی سیستم عصبی مرکزی است ، بنابراین گرسنگی اکسیژن این اندام منجر به عواقب جدی می شود ، به عنوان مثال سکته مغزی یا حملات ایسکمیک گذرا.
- کاهش آترواسکلروز در اندام تحتانی و فوقانی. در ابتدا علائمی مانند ریزش مو روی پاها و بازوها ، قرمزی انگشتان ، درد ، اندامهای مرمر و غیره قابل توجه است. خطرناک ترین مظهر این شکل آترواسکلروز لنگه متناوب و نکروز بافت اندام ها (گانگرن) است.
- آترواسکلروز شریان های مزنتریک که روده ها را تغذیه می کنند. تظاهرات اصلی این بیماری حملات وزغ شکمی است - درد شکمی مانند قولنج. خطر ترومبوز شاخه های رگ های خونی با نکروز دیواره روده و ماسوره است.
صرف نظر از نوع آسیب شناسی ، علائم خارجی ضایعات عروقی آتروماتوز ممکن است ظاهر شود:
- زانتوماس - سازندهایی شبیه "سل" که در ناحیه مفاصل و تاندونها قرار دارند ،
- قوس پیری - ظاهر نوارهای زرد مایل به زرد در امتداد لبه قرنیه.
علاوه بر این ، زانتلسم ها می توانند ظاهر شوند - تشکیل لکه های زرد رنگ روی پوست ، که اغلب دارای خصوصیات غده ای هستند ، در نتیجه رسوب کلسترول و تری گلیسیرید.
انواع هایپرلیپیدمی توسط فردریکسون
هایپرلیپیدمی بیش از حد آسیب شناختی از سطح طبیعی لیپیدها و لیپوپروتئین ها در پلاسمای خون است.
این بیماری عامل اصلی در بروز بیماریهای قلبی عروقی از جمله آترواسکلروز است.
| نوع و فرکانس نسبی | شاخص ها | لیپیدهائی که باعث هیپرلیپیدمی می شوند | هایپرلیپیدمی اولیه | هایپرلیپیدمی ثانویه |
| І (1%) | کمبود لیپوپروتئین لیپاز (LPLase) ، هیپرکیلومیکرونمی | بیشتر تری گلیسیریدها هستند | کمبود ژنتیکی LPL | ابتلا به پانکراتیت ، اریتماتوز لوپوس سیستمیک (SLE) ، دیابت |
| IIa (10٪) | LDL بالا | کلسترول | هایپرکلسترولمی خانوادگی | بروز نفروز ، کم کاری تیروئید ، پورفیری حاد ، هیپرکلسمی ایدیوپاتیک |
| ІІb (40٪) | غلظت بالای LDL و VLDL | کلسترول و تری گلیسیرید | هایپرکلسترولمی خانوادگی و هایپرلیپیدمی | توسعه دیابت ، سندرم نفروتیک |
| III (1٪) | STD بالا | کلسترول و تری گلیسیرید | dysbetalipoproteinemia خانوادگی | بروز کم کاری تیروئید ، دیس گلوبولینمی ، دیابت |
| IV (45٪) | افزایش غلظت VLDL | تری گلیسیریدها | هایپرتریگلیسیریدمی خانوادگی و همچنین هایپرلیپیدمی ترکیبی و خانوادگی | بروز SLE ، نارسایی کلیه ، دیابت قندی ، سندرم نفروتیک ، گلیکوژنوز |
| V (5٪) | مقادیر بالای VLDLP و کیلو میکرون ها | بیشتر کلسترول و تری گلیسیرید هستند | هایپرتریگلیسیریدمی خانوادگی ، هایپرلیپیدمی ترکیبی و خانوادگی | ایجاد دیابت ، گلیکوژنوز ، سندرم نفروتیک ، کم کاری تیروئید ، دیس گلوبولینمی |
هایپرکلسترولمی - بیماری های همزمان
 هایپرکلسترولمی به یک معنا یک سندرم است که بیماری نیست. در عوض ، این یک پیش شرط برای توسعه بیماریهای خاص است.
هایپرکلسترولمی به یک معنا یک سندرم است که بیماری نیست. در عوض ، این یک پیش شرط برای توسعه بیماریهای خاص است.
هایپر کلسترول خون با کلسترول بالای پلاسما مشخص می شود. اشکال اولیه و ثانویه این سندرم متمایز است.
هایپرکلسترولمی اولیه به چند نوع مختلف تقسیم می شود:
- خانواده در قلب توسعه آن نقص در عملکرد گیرنده های LDL است. علاوه بر این ، هموزیگوت ها با فرکانس 1 در 1 میلیون مشاهده می شوند. در بیماران غلظت کلسترول از 15 تا 31 میلی مول در لیتر متغیر است. در بیشتر موارد ، بیماری عروق کرونر قلب تا 20 سالگی بروز می کند.
- پلی اکسیژن. این خود را در نتیجه عادتهای نادرست غذا خوردن یا چاقی در برابر سوء اعتیاد ارثی بروز می دهد. غلظت کلسترول خون در پلاسما از 6 تا 8 میلی مول در لیتر است. در بیمارانی که بیماری قلبی عروق کرونر دارند زودتر از 60 سال رخ می دهد.
- خانواده ترکیبی. این زیرگونه ها فقط در 1-2٪ بشریت بروز می کند.
هایپرکلسترول ثانویه یک سندرم است که با آسیب شناسی کلیوی ، دیابت قندی (انواع I و II) ، کم کاری تیروئید ، پانکراس ، بیماری های کبدی ، چاقی و بیماری های مجاری صفراوی بروز می کند.
این شکل بسیار بیشتر از حالت اول رخ می دهد.
درمان و پیشگیری از بیماری
 آترواسکلروز را نمی توان به طور کامل درمان کرد ، اما می توان با تشخیص به موقع و درمان رسوب پلاکت های کلسترول را متوقف کرد.
آترواسکلروز را نمی توان به طور کامل درمان کرد ، اما می توان با تشخیص به موقع و درمان رسوب پلاکت های کلسترول را متوقف کرد.
اقدامات تشخیصی برای مشکوک به آترواسکلروز شامل سابقه پزشکی ، معاینه اولیه بیمار ، روشهای آزمایشگاهی و ابزار تحقیق است. از بین آزمایش های اصلی آزمایشگاهی ، کلسترول تام و ضریب آتروژنیزیت از هم تفکیک شده است. روشهای تشخیصی ابزار شامل آنژیوگرافی ، کرونوگرافی ، آئورتوگرافی ، سونوگرافی شریان های کلیوی ، رزواسوگرافی و سونوگرافی است.
در 80٪ موارد ، دارو درمانی به از بین بردن علائم بیماری و جلوگیری از عواقب جدی کمک می کند. پزشک داروهای زیر را تجویز می کند:
- استاتین ها محبوب ترین داروها در درمان آترواسکلروز هستند. اقدام آنها با هدف کاهش عملکرد کبد در تولید کلسترول انجام شده است. نمونه هایی از چنین داروهایی عبارتند از روزواستاتین و آتورواستاتین.
- گیرنده های LCD که مانع سنتز اسیدهای صفراوی در کبد می شوند. داروهای موثر Colesevelam و Colestyramine هستند. در نتیجه استفاده از گیرنده های LCD ، مصرف کلسترول برای اطمینان از روند هضم طبیعی افزایش می یابد.
- فیبرها داروهایی هستند که تری گلیسیریدها را از بین می برند و بدین ترتیب متابولیسم چربی ها را تثبیت می کنند. در داروخانه می توانید به عنوان مثال Trikor یا Atromid خریداری کنید.
- نیاسین دارویی است که نقش مهمی در معالجه آترواسکلروز دارد. این ماده ضد اسپاسم و گشاد کننده عروق ایجاد می کند اما کلسترول را کاهش نمی دهد. داروهایی که حاوی نیکوتین اسید هستند ، در دیابت قند ، بیماری های کیسه صفرا و کبد منع مصرف دارند.
در موارد پیشرفته ، جراحی تجویز می شود. به آنژیوپلاستی به روشهای حداقل تهاجمی گفته می شود و پروتزهای عروقی و شنت زدن به روشهای بسیار تهاجمی گفته می شود.
برای درمان و پیشگیری از تصلب شرایین ، باید تغذیه خاصی رعایت شود. بهتر است رژیم غذایی کم کربوهیدرات با کلسترول بالا را دنبال کنید. مصرف اینگونه محصولات را حذف می کند:
- غذاهای گوشتی و ماهی های چرب ،
- شکلات ، کلوچه ، شیرینی و نان سفید ،
- غذاهای ترشی ، ترشی و دودی ،
- محصولات شیر چرب ،
- غذاهای راحتی ، فست فود ، چربیهای ترانس ،
- قهوه قوی و چای سیاه ، سودا.
در عوض ، رژیم غذایی با انواع کم چربی گوشت و ماهی ، گیاهان ، سبزیجات و میوه ها ، محصولات اسید لاکتیک کم چرب ، نان قهوه ای و غلات مختلف غنی شده است.
در این مقاله تأثیر آترواسکلروز بر روی اندامهای داخلی توضیح داده شده است.
- سطح قند را برای مدت طولانی تثبیت می کند
- تولید انسولین لوزالمعده را بازیابی می کند
ضریب بالای آتروژنی
آترواسکلروز نوعی بیماری است که اخیراً درباره عواقب خطرناک آن صحبت شده است. مشخص شده است که مبتلایان به آترواسکلروز ضریب آتروژنیک افزایش یافته اند. آنها 6-8 برابر بیشتر از پزشک مبتلا به علائم بیماری عروق کرونر قلب مراجعه می کنند و 4 برابر بیشتر احتمال دارد که با مشکوک به انفارکتوس میوکارد یا سکته مغزی بستری شوند. مکانیسم بیماری زای توسعه بیماری شامل اختلال در متابولیسم چربی و تشکیل به اصطلاح پلاک های کلسترول بر روی سطح داخلی رگ ها است که بطور قابل توجهی لومن رگ ها را باریک می کند ، خونرسانی به همه ارگان ها را مختل می کند و می تواند خطر ابتلا به بیماری های حاد قلبی و مغزی را افزایش دهد.
ضریب آتروژنیسم - یک شاخص اصلی مشخصات لیپیدها
ضریب آتروژنیسم - یک فرمول انتگرال برای نسبت لیپوپروتئینهای با چگالی بالا و پایین ، که نشان دهنده میزان پیشرفت آترواسکلروز است.
تمام چربی های بدن یا با غذا همراه می شوند یا در کبد سنتز می شوند. از آنجا که چربی ها از نظر طبیعت آبگریز هستند ، نمی توانند آزادانه در خون گردش کنند. برای حرکت آنها ، پروتئین های ویژه حمل کننده آپوپروتئین مورد نیاز است. به ترکیب شیمیایی لیپیدها و پروتئین ها لیپوپروتئین گفته می شود.
ساختار مولکولی چربی ها می تواند تراکم متفاوتی داشته باشد. بنابراین ، تمام چربی های موجود در خون به لیپوپروتئین های با چگالی بالا (HDL) ، لیپوپروتئین های کم (LDL) و تراکم بسیار کم (VLDL) تقسیم می شوند. LDL و VLDL چربی های "مضر" محسوب می شوند. علاوه بر این ، آنها بر روی دیواره شریانها مستقر می شوند ، توسط بافت همبند تقویت می شوند ، کلسیفیکاسیون ها را تشکیل می دهند و پلاک های آترواسکلروتیک (کلسترول) را تشکیل می دهند. چنین پلاکهایی بطور قابل توجهی لومن رگ ها را باریک می کند و خونرسانی به اندام ها و بافت ها را مختل می کند. قلب و مغز به ویژه تحت تأثیر قرار گرفته و دائماً به حجم زیادی از اکسیژن و مواد مغذی نیاز دارند.در عوض ، لیپوپروتئینهای با چگالی بالا لیپیدهای "مفید" نامیده می شوند ، زیرا چربی ها را به سلولهای بدن منتقل می کنند و بنابراین ، غلظت آن را در خون کاهش می دهند و رگهای خونی رسوبات چربی تازه را تمیز می کنند.

ضریب آتروژنیک نشانگر نسبت چربی های "سالم" و "مضر" است. پس از بدست آوردن نتایج آزمایش خون بیوشیمیایی لیپیدها مشخص می شود و با فرمول محاسبه می شود:
KA = (کلسترول تام - HDL) / HDL
KA = (LDL + VLDL) / HDL (فرمول برای مطالعه نه تنها لیپوپروتئینهای با چگالی بالا بلکه پایین ، به پروفایل لیپیدها نیاز دارد).
هنجار آن به تجهیزات آزمایشگاه خاص بستگی دارد ، اما به طور متوسط 2-3 است. با سطح کافی HDL ، افزایش می یابد. در بعضی موارد ، ممکن است به 7-8 برسد و اقدامات جدی پزشکی را می طلبد. کاهش ضریب آتروژنیک در تمرین پزشکی نادر است.
خوانندگان ما با موفقیت از Aterol برای کاهش کلسترول استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
شاخص آتروژنیک بالا به چه معنی است؟
افزایش سطح ضریب آتروژنیک یک علامت نامطلوب است. از آنجا که این یک مقدار انتگرال است ، می تواند در طول زندگی نوسان داشته باشد و حتی در بیمارانی که سطح کلسترول یکسانی دارند ، متفاوت باشد. به عنوان مثال ، شاخص کلسترول خون در هر دو مراجعه کننده به کلینیک 5.5 میلیمول در لیتر است. در یکی از آنها ، عمدتا توسط لیپوپروتئینهای با چگالی بالا نشان داده می شود ، بنابراین ، شاخص آتروژنیک در حد طبیعی خواهد بود و خطر ابتلا به آترواسکلروز پایین خواهد بود. در مقابل ، اگر LDL بر HDL غلبه کند ، حتی با کلسترول طبیعی ، ضریب افزایش می یابد ، و به بیمار توصیه می شود که با هدف پایین آوردن آن درمان شود.
بنابراین ، شاخص آتروژنیک را می توان یک شاخص پیش آگهی نامید: خطر بروز عوارض آترواسکلروز (انفارکتوس حاد میوکارد ، سکته مغزی) را در بیمار مبتلا به کلسترول بالا ارزیابی می کند. افزایش کلسترول همیشه نشانه آترواسکلروز نیست. اگر عمدتاً به دلیل HDL تشکیل شود ، خطر ابتلا به بیماری عروقی اندک است. شیوع LDL در ساختار چربی های موجود در بدن خطرناک تر است. اگر شاخص آتروژنیک افزایش یابد ، برای تهیه برنامه درمانی و اقدامات پیشگیرانه باید با پزشک خود مشورت کنید.
دلایل افزایش ضریب
شاخص آتروژنیک بالا اغلب توسط بیمار مورد توجه قرار نمی گیرد. عامل اصلی خطر یک شیوه زندگی است که در کودکی شکل می گیرد و فرد در طول زندگی از آن پیروی می کند. بنابراین ، هنگام تشخیص سطح لیپید خون بالا در بیمار ، توصیه می شود اعضای خانواده وی بررسی شوند.
دلایل افزایش ضریب آتروژنیک:
- عادات غذایی اشتباه. البته چربی ها ماده ای مهم و لازم برای انجام بسیاری از عملکردها در بدن هستند (به عنوان مثال ، کلسترول یک ماده ساختاری برای غشای سلولی و هورمون های آدرنال است ، LDL شکل حمل و نقل چربی ها است که آنها را از روده کوچک برای تبدیل های بیوشیمیایی بیشتر به کبد ، HDL - لیپوپروتئین ، که چربی ها را از کبد به سلول های کل ارگانیسم منتقل می کند). بنابراین ، شما می توانید و حتی باید چربی ها را در رژیم غذایی روزانه خود بگنجانید. اما همه چربی ها به همان اندازه سالم نیستند. دلیل افزایش ضریب آتروژنیک ، مصرف بیش از حد چربی های حیوانی است که در گوشتهای چرب ، چربی ، چربی ، آفات (کلیه ها ، مغزها) ، کالباس ها ، کره ، شیرهای چرب و لبنیات ، زرده تخم مرغ یافت می شود.
- فشار خون شریانی همچنین می تواند ضریب آتروژنیکی را افزایش دهد. طبق آمار ، فشار خون بالا مشکل 35-40 درصد ساکنان کشورهای توسعه یافته بالای 45 سال است. فشار بیش از 140/90 میلی متر جیوه. هنر باعث افزایش لحن عروقی می شود که این امر بر خون رسانی به اندام ها و بافت ها تأثیر منفی می گذارد. واقعیت این است که شریان ها برای فشار خاصی طراحی شده اند: باریک شدن کوتاه مدت آنها در هنگام ورزش یا شرایط استرس زا ممکن است ، چنین بار "ذخیره" های داخلی بدن را مجبور می کند و جریان خون را مجددا توزیع می کند. با فشار خون شریانی ، یک لحن عروقی به طور مداوم افزایش می یابد و به آسیب آنها آسیب می رساند و مولکول های لیپوپروتئین با چگالی کم به سرعت روی میکروتراومها مستقر می شوند.
- سیگار کشیدن همچنین می تواند ضریب آتروژنیکی را افزایش دهد. استنشاق منظم دود دخانیات منجر به کاهش اشباع اکسیژن خون و ریزگرداندن دائمی رگ های خونی می شود. لیپیدها به همراه پلاکت ها به سرعت این ضایعات را پر می کنند و پلاک آترواسکلروتیک (کلسترول) تشکیل می شود.
- سوء مصرف الکل منجر به توزیع مجدد پاتولوژیک فشار عروق می شود. شریانهای محیطی (سطحی) گسترش می یابند ، و احشایی ، تغذیه کننده قلب ، مغز و سایر اندامهای داخلی ، باریک است. بنابراین ، خون رسانی به اندام ها و سیستم ها مختل می شود ، ریزگردها در عروق باریک شکل می گیرند و پلاک های کلسترول تشکیل می شوند.
- یکی دیگر از دلایل افزایش نرخ ، دیابت نوع II است. این بیماری متابولیک با اضافه شدن گلوکز (قند) در خون مشخص می شود. مولکول های آن به دیواره داخلی شریان ها آسیب می رسانند ، و تعداد زیادی پلاک کلسترول تشکیل می شود. علاوه بر این ، با دیابت ، نه تنها کربوهیدرات ، بلکه متابولیسم چربی نیز مختل می شود: بیماران مبتلا به این بیماری مستعد ابتلا به چاقی ، حتی با یک رژیم غذایی هستند. لیپیدهای اضافی در بدن مبتلا به دیابت نیز می تواند منجر به افزایش ضریب شود.
- چاقی دلیل دیگری است که می تواند ضریب آتروژنیکی را افزایش دهد. عوامل مختلفی که منجر به چاقی می شود ، وجود دارد که مهمترین آنها عبارتند از: مواد مغذی (مصرف منظم غذاهای پر کالری ، اشباع چربی) و غدد درون ریز (اختلالات مختلف تنظیم هورمونی فرآیندهای حیاتی). با چاقی ، سطح لیپیدها در خون افزایش می یابد ، خطر تشکیل یک شاخص افزایش یافته و ایجاد آترواسکلروز افزایش می یابد.
- تاریخچه خانوادگی پزشکان خاطرنشان می کنند که بیشتر اوقات ضریب آتروژنیک در افرادی افزایش می یابد که خویشاوندان خون نزدیک آنها دچار آترواسکلروز ، بیماری قلبی عروقی بوده و دچار یک یا چند حمله قلبی یا سکته مغزی شده اند. بنابراین توصیه می شود همه افراد دارای سابقه خانوادگی از معاینات و تست های منظم کلسترول و پروفایل لیپیدی استفاده کنند.
- یک سبک زندگی بی تحرک نسبتاً اخیراً به عواملی گفته می شود که می توانند ضریب آتروژنیکی را افزایش دهند. ثابت شده است که افرادی که دارای یک سبک زندگی فعال هستند ، کمتر احتمال افزایش سطح آتروژنیکی را دارند.
همه این دلایل برای مدت طولانی بر بدن تأثیر می گذارد ، بنابراین افزایش ضریب آتروژنیک در سن بالای 40 سال متداول است. با این حال ، در دهه گذشته ، یک افزایش شاخص آتروژنیزایی در نوجوانان 13-15 ساله نیز یافت می شود ، بنابراین ، مطالعه الگوهای چربی به طور فزاینده ای رایج می شود.
خطر افزایش ضریب
با گذشت سالها ، افزایش سطح آتروژنیسم بدون علامت بوده است ، بنابراین بسیاری تصور می کنند که این بیماری خطرناک نیست و نیازی به درمان ندارد. برای چنین سفسلی است که آترواسکلروز را "قاتل آرام" می نامند ، زیرا خطر پلاک های کلسترول و ضریب آتروژنیک بالا عوارض جدی است که می تواند منجر به مرگ شود.
عوارض افزایش ضریب آتروژنیک:
- انفارکتوس حاد میوکارد. عضله قلب ماندگارترین در بدن است. او کار شگرفی در پمپ کردن مقدار زیادی خون در طول زندگی یک شخص انجام می دهد. بنابراین ، خون رسانی به بافت قلب باید بدون تأخیر صورت گیرد. خون غنی از اکسیژن از طریق عروق کرونر وارد قلب می شود.

با افزایش ضریب آتروژنیک ، احتمال ایجاد پلاک های کلسترول در سطح داخلی کلیه رگ های بدن از جمله کرونر خطر زیادی دارد. حتی باریک شدن اندک لومن شریان ها که قلب را تغذیه می کنند منجر به نقض جدی در خونرسانی آن می شود. آنها با کشیدن ، سوزش دردها در پشت ساق پا ، تشدید شده توسط فشارهای بدنی آشکار می شوند. اگر لومن عروق کرونر به معنای واقعی کلمه با رسوبات چربی "گرفتگی" داشته باشد ، دیر یا زود ممکن است یک بیماری جدی مانند انفارکتوس میوکارد رخ دهد.
بهبودی بیماران پس از انفارکتوس میوکارد طولانی و دشوار است. چنین بیمارانی نیاز به نظارت مادام العمر توسط متخصص قلب و توانبخشی منظم دارند.
- سکته مغزی یا حادثه حاد مغزی. مغز عضو دیگری است که نیاز به جذب منظم اکسیژن ، گلوکز و مواد مغذی دارد. خونرسانی ناکافی به بافت عصبی در هنگام آترواسکلروز می تواند منجر به چنین شرایط حاد مانند سکته مغزی شود - مرگ بخشی از بافت مغز با بروز علائم عصبی - فلج ، از دست دادن هوشیاری ، بلع و مشکلات تنفسی ، تا حالت اغما و مرگ.
چگونه می توان ضریب آتروژنیک را کاهش داد: اصول درمانی
در صورت افزایش سطح HDL در آزمایش خون ، ضریب آتروژنیک نیز بالاتر از حد طبیعی است. بنابراین ، هدف اصلی درمان با یک شاخص آتروژنیایی بالا کاهش غلظت LP "مضر" و کلسترول تام در خون با افزایش HDL "مفید" است.
با استفاده از اقدامات کلی زیر می توان ضریب آتروژنیک را کاهش داد:
- رژیم غذایی کاهش کلسترول بالا یک روند طولانی است. مرحله اول همیشه درمان بدون دارو و به ویژه رژیم غذایی است. درمانگران توصیه می کنند غذاهای سرشار از کلسترول را از رژیم غذایی محدود یا کاملاً از بین ببرید - گوشت چرب گوشت خوک و گوشت گوسفند ، شیرین ، بیکن ، سوسیس و کالباس ، خامه سنگین و سایر محصولات لبنی ، زرده تخم مرغ. همه این مواد منبعی هستند که کلسترول زیادی دارند و با ضریب بالایی از آتروژن زایی نامطلوب هستند. در مقابل ، غذاهای سرشار از اسیدهای چرب سالم ، اشباع نشده و HDL باید در رژیم غذایی قرار بگیرند. این موارد عبارتند از: روغنهای گیاهی (پزشکان توصیه می کنند روزانه سالادهای گیاهی درست کنند ، آنها را با روغن آفتابگردان یا روغن زیتون چاشنی بزنند) ، ماهی قرمز ، آجیل.
- تغییر سبک زندگی برای کاهش نرخ ، شما باید سیگار کشیدن و نوشیدن الکل را متوقف کنید. توصیه می شود روزانه پیاده روی را در هوای تازه ، ورزش های سبک انجام دهید ، ورزش هایی را که با پزشک موافقت کرده اید (شنا ، پیاده روی ، پیاده روی ، اسب سواری و غیره) انجام دهید.
- درمان بیماریهای همزمان. مصرف منظم داروهای ضد فشار خون (کاهش فشار) برای فشار خون بالا: مقادیر فشار هدف برای بیماران فشار خون بالا باید در سطح 130-140 / 80 میلی متر جیوه باقی بماند. هنر و در زیر همچنین ، بیماران مبتلا به دیابت قندی ، که دارای افزایش شاخص تصلب شرایین هستند ، نشان داده می شود که نه تنها با محدودیت چربی های حیوانات ، بلکه کربوهیدرات ها و قند به راحتی قابل هضم هستند. اغلب غلظت مورد نظر گلوکز در خون با مصرف داروهای کاهش دهنده قند حاصل می شود.
- کاهش اضافه وزن در چاقی. مشاوره متخصص تغذیه.
- در صورت امکان ، موقعیتهای استرس زا را در محل کار و خانه از بین ببرید یا به حداقل برسانید.
درمان دارویی با افزایش سطح ضریب آتروژنیز در کاهش غلظت لیپوپروتئینهای با چگالی کم و کلسترول تام در خون ، از بین بردن عوامل خطرزای بیماریزای ایجاد پلاک آترواسکلروتیک است. داروهای کاهش ضریب آتروژنیزاسیون عبارتند از: 
- استاتین ها (آتورووستاتین ، روزوواستاتین ، سیمواستاتین) مؤثرترین داروهایی هستند که می توانند ضریب آتروژنیک را کاهش دهند. آنها سنتز کلسترول موجود در کبد را به میزان 30 درصد کاهش می دهند ، غلظت لیپوپروتئین های با چگالی کم را کاهش داده و زیاد می کنند. طبق آمار ، استفاده منظم از استاتین به مدت 5 سال یا بیشتر خطر ابتلا به عوارض قلبی عروقی آترواسکلروز را تا 40 درصد کاهش می دهد.
- فیبرات (سیپروفیباتات ، فنوفیبات) - گروه دیگری از داروها برای کاهش کلسترول کل و ضریب آتروژنیک است. فیبرات مانند استاتین ها سطح LDL را پایین آورده و سطح HDL را افزایش می دهد.
- گیرنده اسیدهای صفراوی (کلستیرامین) - وسیله ای برای اتصال اسیدهای چرب در روده و جلوگیری از جذب آنها در خون. قبلاً به عنوان دارویی برای کاهش وزن استفاده می شد. معمولاً علاوه بر استاتین و فیبرات ، برای تقویت عملكرد آنها تجویز می شود.
چه کسی برای کاهش ضریب آتروژنی توصیه می شود
کاهش این شاخص معمولاً به عنوان بخشی از درمان پیچیده آترواسکلروز اتفاق می افتد. به طور معمول ، چنین بیمارانی قبلاً نزد پزشک ثبت شده اند و به دلیل بیماری عروق کرونر قلب یا انسفالوپاتی دیسکچرال (پلاک های کلسترول در رگ های مغز) مشاهده می شوند. ممکن است آنها از کشش مکرر ، درد در قفسه سینه ، تنگی نفس ، عدم تحمل ورزش ، سردرد ، از دست دادن حافظه شکایت کنند. به طور معمول ، در تجزیه و تحلیل چنین بیمارانی ، افزایش قابل توجهی در کلسترول کل و دیس لیپیدمی قابل توجه وجود دارد.
بنابراین ، توجه به افزایش ضریب آتروژنیک در همان ابتدای بیماری ، هنگامی که پدیده های متابولیسم چربی مختصری بیان می شود ، باید توجه داشته باشیم. حتی به افراد کاملاً سالم که شکایتی هم ندارند توصیه می شود هر 5 تا 5 سال یک بار برای کلسترول و لیپوپروتئین ها آنالیز کنند. نگرش توجه به سلامتی و معاینات منظم پیشگیرانه به حفظ سلامتی و ماندگاری کمک می کند.
آترواسکلروز آئورت شکمی ، علائم و روشهای درمانی چیست؟
آترواسکلروز آئورت شکمی - چیست؟ آیا این بیماری دلایل خاص و علائمی به همان اندازه واضح دارد که باعث می شود در مراحل اولیه بتوان آن را تشخیص داد؟ خطر چنین آسیب شناسی چیست؟
مکانیسم توسعه بیماری را در نظر بگیرید که از کدام روش درمانی توسط پزشکی مدرن استفاده می شود و چگونه می توان از خود جلوگیری کرد ، اگر نه خود بیماری باشد ، پیشرفت آن است.
آترواسکلروز آئورت شکمی و مکانیسم رشد آن

آترواسکلروز یک آسیب شناسی است که به طور فزاینده در افراد در سنین مختلف ، صرف نظر از جنسیت ، شایع است. با توسعه آن ، عروق کل بدن انسان تحت تأثیر قرار می گیرد. دلیل اصلی افزایش سطح کلسترول و بروز پلاکهای کلسترول (آترواسکلروتیک) است که باعث کاهش لومن رگ ها می شود.
آئورت شکمی نماینده بزرگترین عروق است. او "اجداد" شریان ها است ، که خونرسانی می کند به اندام های داخلی با اندام تحتانی. آترواسکلروز آئورت شکمی یک آسیب شناسی نسبتاً جدی است که منجر به تعدادی از عوارض بسیار ناخوشایند می شود.
مراحل پیشرفت تغییرات پاتولوژیک در آئورت شکمی به شرح زیر است:

- آترواسکلروز آئورت شکمی با تشکیل و رسوب پلاک های کلسترول در این رگ شروع می شود ،
- بتدریج پلاک ها را می بندد و باعث تنگ تر شدن لامپ می شود. در یک نقطه خاص ، حرکت خون از طریق چنین رگ بسیار سخت تر است ،
- در نتیجه ، اندام های داخلی بدن تحتانی از کمبود مواد مغذی با اکسیژن رنج می برند. عملکرد آنها به طور مستقیم به خون بستگی دارد ، که آئورت شکمی را تأمین می کند ،
- تغییرات ایسکمیک در بافت ها آغاز می شود ، به دنبال آن اسکلروز و نکروز می شود.
درمان به موقع این آسیب شناسی باعث می شود از عوارض ناشی از پیش زمینه اختلال در گردش خون جلوگیری شود.اما حرمت بیماری این است که تشخیص زود هنگام به دلیل تار شدن یا عدم وجود کامل علائم کاملاً مشکل ساز است.
علائم و علل
 آترواسکلروز آئورت شکمی علائم آترواسکلروز عمومی را نشان می دهد اما در عین حال ، علائم با محل بیشترین آسیب همراه است. یعنی اینکه کدام ارگان بیشتر از کمبود اکسیژن با مواد مغذی متضرر می شود. کلیه ها و روده ها مستعد چنین تأثیراتی هستند.
آترواسکلروز آئورت شکمی علائم آترواسکلروز عمومی را نشان می دهد اما در عین حال ، علائم با محل بیشترین آسیب همراه است. یعنی اینکه کدام ارگان بیشتر از کمبود اکسیژن با مواد مغذی متضرر می شود. کلیه ها و روده ها مستعد چنین تأثیراتی هستند.
در نتیجه ، علائم با این ارگان ها همراه خواهد بود:
- کاهش وزن بدون دلیل مشخص. رژیم یکسان است ، اما فرد در حال از دست دادن وزن است. وزن به سرعت از بین نمی رود بلکه به تدریج کاهش می یابد.
- پدیده های سوء هاضمه ابتدا به صورت دوره ای و سپس به تدریج رخ می دهد. نفخ شکم افزایش یافته است ، گاهی اوقات احساس سوزش قلب وجود دارد. مدفوع شکسته است ، غالباً اسهال است ، در موارد کمتری - یبوست.
- بعد از خوردن غذا ، درد شکمی ایجاد می شود. آنها شدید نیستند ، دردناک ، طبیعت کسل کننده هستند و به زودی کاهش می یابند.
- همچنین ، بعد از خوردن غذا ، احساس شکایت و سنگینی شدید در شکم ، معمولاً در قسمت تحتانی وجود دارد.
- مقدار ادرار در برابر زمینه افزایش ادرار کاهش می یابد. احساس خالی کردن کامل مثانه وجود دارد.
- ضعف عمومی ، خستگی بی علت حتی در ابتدای روز.
- در نتیجه مسمومیت مداوم بدن ، افزایش درجه حرارت بدن به شاخص های فرعی مشاهده می شود.
- تورم انگشتان اندامها به دلیل اختلال در عملکرد کلیه ، تورم صورت. این علائم به ویژه در صبح بروز می شود.
از مهمترین دلایل بیماری آئورت شکمی موارد زیر است:

- وراثت سنگین علاوه بر این ، این ممکن است به دلیل ویژگی های فرآیندهای متابولیکی یا اختلالات مادرزادی آنها ، مستعد ابتلا به آترواسکلروز باشد.
- عدم ورزش به عنوان یک نتیجه از پیشرفت های علمی و فناوری و ویژگی های فعالیت حرفه ای ،
- تأثیر عوامل محیطی ، به ویژه در پاسخ ایمنی بدن ،
- قرار گرفتن در معرض مداوم در شرایط استرس زا ،
- دیابت قندی
- بیماری های عفونی ، مسمومیت بدن ،
- اضافه وزن
- عادات بد
اشکال آسیب شناسی و روش های درمانی
سیر بیماری می تواند شدت متفاوتی داشته باشد.
با توجه به این شاخص ها ، اشکال آسیب شناسی وجود دارد:
- دوره بالینی این بیماری با عدم وجود کامل علائم مشخص می شود. حتی روشهای تشخیصی ابزار نیز وجود تغییرات پاتولوژیک در آئورت شکمی را نشان نمی دهد. تنها تظاهرات نگران کننده این بیماری افزایش کلسترول و وجود کسری بتا-لیپوپروتئین در بیوشیمی خون است. درمان این بیماری در این مرحله ساده ترین است. بعضی اوقات فقط اقدامات پیشگیرانه و اصلاح پزشکی کلسترول مورد نیاز است.

- دوره پنهان (نهان). ممکن است بیمار هنوز علائم بیماری تهدیدآمیز را احساس نکند ، اما مطالعات ابزاری نشان دهنده تغییر در وضعیت آئورت شکمی است. متابولیسم چربی را مختل می کند.
- دوره علائم غیر اختصاصی. اغلب علائم رایج ایسکمی وجود دارد که با تظاهرات فشار خون اشتباه گرفته می شود. در این مرحله ، متخصص پس از یک سری اقدامات تشخیصی قادر به شناسایی بیماری خواهد بود. درمان معمولاً محافظه کارانه است.
- توسعه انسداد مزمن شریانی (انسداد). تغییرات الیافی در بافت اندامهای درگیر ایجاد می شود. تشخیص به خصوص دشوار نیست. درمان در این مرحله می تواند محافظه کارانه یا جراحی باشد.
با آترواسکلروز آئورت شکمی از روشهای مختلف تشخیصی استفاده می شود. درمان به شدت بیماری ، وضعیت عمومی بیمار ، وجود بیماریهای مزمن مزمن و ویژگیهای فردی بستگی دارد.
درمان محافظه کارانه شامل یک رویکرد یکپارچه برای حل مسئله است. یک دوره از داروها تجویز می شود ، عمل آن با هدف کاهش کلسترول خون ، بهبود وضعیت رگ های خونی ، تقویت ایمنی انجام می شود. در هر حالت ، داروها به طور جداگانه و با در نظر گرفتن ویژگی های بیمار و شکل بیماری وی تجویز می شوند.
کمک به موقع کمک به جلوگیری از عوارضی مانند ایسکمی اندام های داخلی و اندام تحتانی ، نکروز و فیبروز بافت ها کمک می کند. در شدیدترین موارد ، نتیجه ای مهلک ممکن است.