عوارض جانبی انسولین درمانی
انسولین یک هورمون پپتیدی است که در جزایر لانگرهان لوزالمعده تولید می شود. ترشح این هورمون در بدن انسان ارتباط نزدیکی با میزان قند خون دارد ، اگرچه تعدادی از عوامل دیگر نیز در این سطوح تأثیر می گذارد از جمله فعالیت هورمون های پانکراس و هورمون های دستگاه گوارش ، اسیدهای آمینه ، اسیدهای چرب و بدن کتون. نقش بیولوژیکی اصلی انسولین ترویج استفاده داخل سلولی و حفظ اسیدهای آمینه ، گلوکز و اسیدهای چرب و در عین حال مهار تجزیه گلیکوژن ، پروتئین ها و چربی ها است. انسولین به کنترل قند خون کمک می کند ، بنابراین محصولات انسولین معمولاً برای بیماران مبتلا به دیابت قند تجویز می شود ، یک اختلال متابولیک که با قند خون (قند خون بالا) مشخص می شود. در بافت عضله اسکلتی ، این هورمون به عنوان آنابولیک و ضد کاتابولیک عمل می کند ، به همین دلیل از انسولین دارویی در دو و میدانی و بدن سازی استفاده می شود. انسولین هورمونی است که از لوزالمعده در بدن ترشح می شود و به عنوان ابزاری برای تنظیم متابولیسم کربوهیدرات شناخته می شود. به منظور تنظیم سطح قند خون بدن و محافظت در برابر قند بیش از حد (هایپرگلیسمی) یا قند خیلی کم (هیپوگلیسمی) به همراه هورمون خواهرش ، گلوکاگون و همچنین با بسیاری از هورمونهای دیگر کار می کند. در بیشتر موارد ، این یک هورمون آنابولیک است ، به این معنی که در شکل گیری مولکول ها و بافت ها عمل می کند. دارای برخی از خصوصیات کاتابولیک است (کاتابولیسم مکانیسم عملی است که با هدف از بین بردن مولکول ها و بافت ها به منظور تولید انرژی انجام می شود). هنگامی که فعال ، انسولین و پروتئین های فعال آن را کنترل می کند با داشتن دو اثر اصلی قابل تعمیم است:
در پاسخ به غذا افزایش می یابد. کربوهیدرات ها و پروتئین های کمتری از آنها قابل توجه است. برخلاف بسیاری از هورمون ها ، انسولین بیشتر مستعد ابتلا به مواد غذایی و سبک زندگی است ، دستکاری سطح انسولین از طریق غذا و شیوه زندگی در استراتژی های رژیم غذایی بسیار گسترده است. برای بقا ضروری است ، بنابراین ، مواردی که انسولین در آنها تولید نمی شود یا در مقادیر کمی وجود دارد ، ورود به آن ضروری است (دیابت نوع I). انسولین پدیده ای دارد به نام "حساسیت به انسولین" ، که به طور کلی می توان آن را "مقدار عملکرد یک مولکول انسولین فردی که می تواند در داخل سلول اعمال کند" تعریف کرد. هرچه حساسیت به انسولین بیشتر باشد ، میزان کل انسولین مورد نیاز برای تأمین همان میزان عمل پایین می آید. در دیابت نوع II (در بین سایر بیماریهای همزمان) مقیاس وسیع و طولانی تر عدم حساسیت به انسولین مشاهده می شود. انسولین از نظر سلامتی و ترکیب بدن از نظر بد و خوب نیست. نقش خاصی در بدن دارد و فعال شدن آن ممکن است برای افراد منفرد یا مفید نباشد ، همچنین ممکن است برای دیگران غیرمعمول باشد. معمولاً افراد چاق و کم تحرک ترشح انسولین محدودی نشان می دهند ، در حالی که ورزشکاران قوی یا افراد ورزشکار نسبتاً نازک از راهکارهای کنترل کربوهیدرات برای به حداکثر رساندن تأثیر انسولین استفاده می کنند.
اطلاعات هورمون اضافی
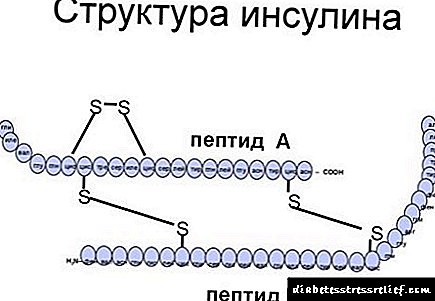
mRNA برای زنجیره پلی پپتیدی معروف به پروپروئینولین رمزگذاری می شود ، که به دلیل وابستگی اسیدهای آمینه در انسولین پیچیده می شود. 1) انسولین یک هورمون پپتید (هورمونی متشکل از اسیدهای آمینه) است که از دو زنجیره تشکیل شده است ، یک زنجیره آلفا به طول 21 اسید آمینه و یک زنجیره بتا با طول 30 اسید آمینه. این وسیله توسط پلهای سولفید بین زنجیرها (A7-B7 ، A20-B19) و در زنجیره آلفا (A6-A11) متصل شده است ، که به یک هسته آبگریز می دهد. این ساختار پروتئین سوم به خودی خود می تواند به عنوان یک مونومر و همچنین در کنار دیگران به عنوان کمرنگ و هگزامر وجود داشته باشد. 2) این اشکال انسولین از نظر متابولیکی بی اثر هستند و با ایجاد پیوند به گیرنده انسولین ، تغییرات ساختاری (ساختاری) فعال می شوند.
در داخل بدن سنتز ، پوسیدگی و تنظیم
انسولین در لوزالمعده ، در زیر فضایی معروف به "جزایر لانگرهان" ساخته می شود که در سلول های بتا واقع شده و تنها تولید کننده انسولین است. بعد از سنتز ، انسولین در خون آزاد می شود. به محض اینکه عمل آن تمام شد ، توسط آنزیم نابودکننده انسولین (انسولین) که در همه جا بیان می شود و با افزایش سن کاهش می یابد ، تجزیه می شود.
آبشار سیگنالینگ گیرنده انسولین
برای سهولت ، واسطه های فردی که در آبشار سیگنالینگ مهم هستند با ضخامت نشان داده می شوند. تحریک انسولین از طریق عمل انسولین بر روی سطح بیرونی گیرنده انسولین (که در غشای سلولی تعبیه شده است ، در بیرون و داخل آن قرار دارد) رخ می دهد ، که باعث ایجاد تغییرات ساختاری (کنفورماسیونی) می شود که باعث تحریک تیروزین کیناز در قسمت داخلی گیرنده شده و باعث فسفوریلاسیون متعدد می شود. ترکیباتی که به طور مستقیم در داخل گیرنده انسولین فسفریله شده اند شامل چهار بستر تعیین شده (بستر گیرنده انسولین ، IRS ، 1-4) و همچنین تعدادی پروتئین دیگر با نام های Gab1 ، Shc ، Cbl ، APD و SIRP می باشد. فسفوریلاسیون این واسطه ها باعث ایجاد تغییرات ساختاری در آنها می شود و این باعث ایجاد آبشار سیگنالینگ پس گیرنده می شود. PI3K (توسط واسطه های IRS1-4 فعال شده است) در بعضی موارد به عنوان واسطه اصلی سطح دوم 3 در نظر گرفته می شود) و با استفاده از فسفوینوزیت ها برای فعال کردن یک واسطه معروف به Akt فعالیت می کند ، که فعالیت آن با حرکت GLUT4 ارتباط زیادی دارد. مهار PI3k توسط wortmannin به طور کامل جذب گلوکز واسطه انسولین را از بین می برد ، که نشان دهنده اهمیت این مسیر است. حرکت GLUT4 (توانایی انتقال قند به سلول) به فعال شدن PI3K (همانطور که در بالا نشان داده شده است) و همچنین در آبشار CAP / Cbl بستگی دارد. در شرایط آزمایشگاهی فعال سازی PI3K برای توضیح میزان جذب گلوکز ناشی از انسولین کافی نیست. فعال شدن واسطه اولیه APS CAP و c-Cbl را به گیرنده انسولین جذب می کند ، جایی که آنها یک مجتمع دیمر (به هم پیوسته) تشکیل می دهند و سپس از طریق راف های لیپیدی به وزیکول های GLUT4 حرکت می کنند ، جایی که پروتئین اتصال دهنده GTP را به سطح سلول ترویج می کنند. 4) برای تجسم موارد فوق ، به مسیر متابولیک انسولین انسولین ژن ها و ژنوم های انستیتوی تحقیقات شیمیایی در کیوتو مراجعه کنید.
تأثیر بر متابولیسم کربوهیدرات
انسولین تنظیم کننده اصلی متابولیک قند خون است (همچنین به عنوان قند خون نیز شناخته می شود). او برای حفظ سطح متعادل گلوکز خون ، با هورمون خواهرش ، گلوکاگون ، به طور هماهنگ عمل می کند. انسولین نقش افزایش و کاهش سطح گلوکز خون را دارد ، یعنی با افزایش سنتز گلوکز و رسوب گلوکز در سلولها ، هر دو واکنش آنابولیک (تشکیل بافت) هستند ، که معمولاً بر خلاف اثرات کاتابولیک گلوکاگون (از بین بردن بافت) است.
تنظیم سنتز و تجزیه گلوکز
گلوکز می تواند از منابع غیر گلوکز در کبد و کلیه ها تشکیل شود. کلیه ها تقریباً به همان مقدار گلوکز جذب می شوند و سنتز می شوند و این نشان می دهد که می توانند خود پایدار باشند. به همین دلیل کبد به عنوان مرکز اصلی گلوکونوژنز در نظر گرفته می شود (گلوکز = گلوکز ، نئو = جدید ، پیدایش = ایجاد ، ایجاد گلوکز جدید). 5) انسولین در پاسخ به افزایش قند خون تشخیص داده شده توسط سلولهای بتا از لوزالمعده ترشح می شود. همچنین سنسورهای عصبی نیز وجود دارند که به دلیل لوزالمعده می توانند به طور مستقیم عمل کنند. هنگامی که سطح قند خون بالا می رود ، انسولین (و عوامل دیگر) باعث (در کل بدن) حذف گلوکز از خون به کبد و سایر بافت ها (مانند چربی و ماهیچه) می شوند. با وجود وجود مقدار معینی از GLUT2 در روده بزرگ ، قند را می توان از طریق GLUT2 که از نظر كافی مستقل از تنظیم هورمون است از كبد وارد و خارج كرد. 6) به طور خاص ، یک طعم شیرین می تواند فعالیت GLUT2 در روده را افزایش دهد. ورود گلوکز به کبد ، تشکیل گلوکز را تضعیف می کند و از طریق گلیکوژنز کبدی تشکیل گلیکوژن را ترویج می کند (گلیکو = گلیکوژن ، پیدایش = ایجاد ، ایجاد گلیکوژن). 7)
جذب گلوکز توسط سلول ها
انسولین برای انتقال گلوکز از خون به سلولهای عضلانی و چربی از طریق حامل موسوم به GLUT4 عمل می کند. 6 GLUT در بدن وجود دارد (1-7 که از این تعداد 6 مورد شبه زخم است) ، اما GLUT4 بیشتر بیان شده و برای عضلات و بافت چربی مهم است ، در حالی که GLUT5 مسئولیت فروکتوز را بر عهده دارد. GLUT4 یک حامل سطحی نیست ، اما در وزیکولهای کوچک داخل سلول یافت می شود. این وزیکول ها می توانند با تحریک انسولین به گیرنده آن یا با آزاد کردن کلسیم از شبکه شبکه سارکوپلاسمی (انقباض عضلات) به سطح سلول (غشای سیتوپلاسمی) منتقل شوند. 8) همانطور که قبلاً ذکر شد ، تعامل نزدیک از فعال سازی PI3K (از طریق انتقال سیگنال انسولین) و انتقال سیگنال CAP / Cbl (بخشی از طریق انسولین) برای فعال سازی موثر GLUT4 و جذب گلوکز توسط سلول های ماهیچه ای و چربی (جایی که GLUT4 برجسته است) ضروری است.
حساسیت به انسولین و مقاومت به انسولین
مقاومت به انسولین در هنگام خوردن غذاهای پر چربی (معمولاً 60٪ از کل کالری دریافتی یا بالاتر) مشاهده می شود ، که ممکن است به دلیل تعامل نامطلوب با آبشار سیگنالینگ CAP / Cbl لازم برای حرکت GLUT4 باشد ، زیرا فسفوریلاسیون گیرنده انسولین مؤثر نیست ، و فسفوریلاسیون واسطه های IRS به طور قابل توجهی تحت تأثیر قرار نمی گیرد. 9)
انسولین بدن سازی
استفاده از انسولین برای بهبود عملکرد و ظاهر بدن یک نکته نسبتاً بحث برانگیز است ، زیرا این هورمون تمایل به تجمع مواد مغذی در سلولهای چربی دارد. اما ، این انباشت تا حدی توسط کاربر قابل کنترل است. یک رژیم دقیق از تمرینات با وزنه های شدید به همراه رژیم غذایی بدون چربی اضافی ، حفظ پروتئین و گلوکز در سلول های ماهیچه ای (به جای حفظ اسیدهای چرب در سلولهای چربی) را تضمین می کند. این امر به ویژه در دوره بلافاصله بعد از تمرین ، هنگامی که قدرت جذب بدن افزایش می یابد ، اهمیت دارد و حساسیت به انسولین در عضلات اسکلتی در مقایسه با زمان استراحت به میزان قابل توجهی افزایش می یابد.
این هورمون بلافاصله پس از آموزش ، رشد سریع و قابل توجه عضله را تقویت می کند. به زودی پس از شروع انسولین درمانی ، می توان تغییری در ظاهر عضلات مشاهده کرد (ماهیچه ها شروع به ظاهر کامل تر و بعضا برجسته تر می کنند).
این واقعیت که انسولین در آزمایشات ادرار یافت نمی شود ، باعث محبوبیت آن در بین بسیاری از ورزشکاران حرفه ای و بدنسازان می شود. لطفاً توجه داشته باشید که با وجود پیشرفت هایی در تست های تشخیص دارو به ویژه اگر در مورد آنالوگ صحبت کنیم ، امروزه انسولین اصلی هنوز یک داروی "ایمن" محسوب می شود. انسولین غالباً در ترکیب با داروهای دیگری که در کنترل دوپینگ از آن استفاده می کنند ، مانند "هورمون رشد انسان" ، داروهای تیروئید و دوزهای کم تزریق تستوسترون استفاده می شود ، استفاده می شود که در کنار هم می توانند ظاهر و عملکرد کاربر را به میزان قابل توجهی تحت تأثیر قرار دهند. هنگام تجزیه و تحلیل ادرار از نتیجه مثبت هراس داشته باشید. کاربرانی که تحت آزمایش دوپینگ قرار نمی گیرند ، اغلب دریافتند که انسولین بهمراه استروئیدهای آنابولیک / آندروژنی به صورت هم افزایی عمل می کند. این امر به این دلیل است که AAS از طریق مکانیسم های مختلف از حالت آنابولیکی به طور فعال پشتیبانی می کند. انسولین به طور قابل توجهی حمل و نقل مواد مغذی به سلول های ماهیچه ای را بهبود می بخشد و از تجزیه پروتئین ها جلوگیری می کند ، و استروئیدهای آنابولیک (از جمله موارد دیگر) میزان سنتز پروتئین را به میزان قابل توجهی افزایش می دهند.
همانطور که قبلاً نیز گفته شد ، در پزشکی معمولاً از انسولین برای درمان اشکال مختلف دیابت استفاده می شود (در صورتی که بدن انسان قادر به تولید انسولین در سطح کافی (دیابت نوع I) نباشد ، یا قادر به شناسایی انسولین در نواحی سلولی با سطح معینی در خون نیست (قند دیابت نوع دوم)). بنابراین افراد دیابتی نوع I نیاز به انسولین منظم دارند ، زیرا سطح کافی از این هورمون در بدن چنین افرادی وجود ندارد. علاوه بر نیاز به درمان مداوم ، بیماران همچنین نیاز دارند که مرتباً قند خون را کنترل کرده و میزان قند خون را نیز کنترل کنند. افراد وابسته به انسولین با تغییر سبک زندگی ، مشغول انجام تمرینات بدنی منظم و ایجاد یک رژیم غذایی متعادل ، می توانند یک زندگی کامل و سالم را تجربه کنند. اما اگر درمان نشود ، دیابت می تواند یک بیماری کشنده باشد.
انسولین برای اولین بار در دهه 1920 به عنوان دارو در دسترس بود. کشف انسولین با نام پزشک کانادایی فرد بانتینگ و فیزیولوژیست کانادایی چارلز بهترین ، که به طور مشترک اولین داروهای انسولین را به عنوان اولین درمان مؤثر در جهان برای دیابت تولید می کنند ، همراه است. کار آنها با ایده ای که در ابتدا توسط بانتینگ مطرح شده است ، هدایت می شود ، که به عنوان یک پزشک جوان شجاعت این را داشت که عصاره فعال را از لوزالمعده حیوانات استخراج کند و این به تنظیم قند خون انسان کمک می کند. وی برای تحقق ایده خود از فیزیولوژیست مشهور جهان J.J.R. مک لئود از دانشگاه تورنتو. مک لئود ، که در ابتدا از این مفهوم غیرمعمول بسیار تحت تأثیر قرار نگرفت (اما باید با اعتقاد و قاطعیت بونینگ شگفت زده شد) ، یک جفت دانشجوی فارغ التحصیل را منصوب کرد تا در کار خود به او کمک کنند. برای تعیین اینکه چه کسی با Bunting کار خواهد کرد ، دانشجویان قرعه کشی می کنند ، و انتخاب بر روی بهترین فارغ التحصیل قرار می گیرد.
باهم و بنتینگ و برست تاریخ پزشکی را تغییر دادند.
اولین داروهای انسولین تولید شده توسط دانشمندان از عصاره خام پانکراس سگ استخراج شدند. با این حال ، در برخی مقطع ، عرضه حیوانات آزمایشگاهی به پایان رسید و در یک تلاش ناامیدانه برای ادامه تحقیقات ، یک زن و شوهر از دانشمندان شروع به جستجوی سگهای ولگرد برای اهداف خود کردند. دانشمندان دریافتند که آنها می توانند با لوزالمعده گاوها و خوکهای ذبح شده کار کنند ، که کار آنها را بسیار تسهیل کرده است (و باعث شده این امر از نظر اخلاقی نیز قابل قبول تر باشد). اولین درمان موفق دیابت با انسولین در ژانویه سال 1922 بود. در آگوست همان سال ، دانشمندان با موفقیت گروهی از بیماران بالینی را روی پاهای خود قرار دادند ، از جمله الیزابت 15 ساله 15 ساله دختر نامزد ریاست جمهوری چارلز اوانز هیوز. در سال 1918 ، الیزابت به دیابت مبتلا شد و مبارزه چشمگیر او برای زندگی تبلیغات عمومی در سراسر کشور به دست آورد.
انسولین الیزابت را از گرسنگی نجات داد ، زیرا در آن زمان تنها راه شناخته شده برای کند شدن رشد این بیماری محدودیت شدید کالری بود. یک سال بعد ، در سال 1923 ، بانینگ و مک لئود جایزه نوبل را برای کشف خود دریافت کردند. به زودی پس از آن ، اختلافات در مورد اینکه چه کسی مؤلف این کشف است ، آغاز می شود و در نهایت بانتینگ جایزه خود را با بهترین و مک لئود - با JB به اشتراک می گذارد. کولیپ ، یک شیمیدان که در تولید و تصفیه انسولین همکاری دارد.
پس از اینکه امید به تولید انسولین خود فروپاشید ، بانتینگ و تیمش همکاری با الی لیلی و شرکت را آغاز کردند. همکاری منجر به توسعه اولین داروهای انسولین توده ای شد. این داروها موفقیت سریع و بیش از حد کسب کردند و در سال 1923 ، انسولین به تجارت گسترده ای دست یافت ، در همان سالی که بونینگ و مک لئود جایزه نوبل را دریافت کردند. در همان سال ، آگوست کروگ ، دانشمند دانمارکی ، Nordisk Insulinlaboratorium را تأسیس کرد ، ناامید شد تا فناوری تولید انسولین را به دانمارک بازگرداند تا به همسرش در دیابت کمک کند. این شرکت که متعاقباً نام خود را به Novo Nordisk تغییر می دهد ، سرانجام به همراه Eli Lilly & Co.
طبق استانداردهای امروز ، اولین داروهای انسولین به اندازه کافی خالص نبودند. آنها معمولاً حاوی 40 واحد انسولین حیوانات در میلی لیتر بودند ، برخلاف غلظت استاندارد 100 واحد مورد قبول امروز. دوزهای زیاد مورد نیاز این داروها ، که در ابتدا غلظت کمی داشتند ، برای بیماران بسیار مناسب نبودند و اغلب عوارض جانبی در محل های تزریق مشاهده می شد. این آماده سازی همچنین حاوی ناخالصی های قابل توجهی از پروتئین ها است که می تواند باعث ایجاد واکنش های آلرژیک در کاربران شود. با وجود این ، این دارو جان افراد بی شماری را نجات داد که پس از تشخیص دیابت ، به معنای واقعی کلمه با حکم اعدام روبرو شدند. در سالهای بعد ، الی لیلی و نوو نوردیسک خلوص محصولات خود را بهبود بخشیدند ، اما تا اواسط دهه 1930 ، هنگامی که اولین آماده سازی انسولین طولانی مدت تولید شد ، پیشرفت چشمگیری در فناوری تولید انسولین وجود نداشت.
در اولین چنین دارویی از پروتامین و روی برای تأخیر در عملکرد انسولین در بدن ، گسترش منحنی فعالیت و کاهش تعداد تزریق های مورد نیاز روزانه استفاده شد. این دارو پروتامین پروتئین روی انسولین (PTsI) نامیده شد. اثر آن 24-36 ساعت به طول انجامید. پس از این ، تا سال 1950 ، پروتئین نوتری پروتئین هاژورن (NPH) انسولین ، همچنین به عنوان ایزوفان انسولین معروف شد ، آزاد شد. این دارو بسیار شبیه به انسولین PCI بود ، با این تفاوت که می تواند با انسولین منظم و بدون ایجاد اختلال در منحنی رهاسازی انسولین مربوطه مخلوط شود. به عبارت دیگر ، انسولین معمولی می تواند در همان سرنگ با انسولین NPH مخلوط شود و یک نسخه دو فاز را فراهم کند ، که با اثر اوج اولیه انسولین معمولی و عملکرد طولانی مدت ناشی از NPH با عملکرد طولانی ایجاد می شود.
در سال 1951 ، انسولین لنت ظاهر شد ، از جمله داروهای Semilente ، Lente و Ultra-Lente.
مقادیر روی مورد استفاده در آماده سازی ها در هر مورد متفاوت است ، که از نظر طول مدت عمل و فارماکوکینتیک متغیر بودن بیشتر آنها را تضمین می کند. این دارو مانند انسولین های قبلی نیز بدون استفاده از پروتامین تولید می شود. به زودی پس از آن ، بسیاری از پزشکان شروع به تغییر موفقیت آمیز بیماران خود از انسولین NPH به نوار می کنند ، که فقط به یک دوز صبحگاهی احتیاج دارد (اگرچه هنوز برخی از بیماران از دوزهای عصرانه انسولین لنت برای حفظ کنترل کامل قند خون به مدت 24 ساعت استفاده می کردند). طی 23 سال آینده ، هیچ تغییر مهمی در توسعه فناوریهای جدید برای استفاده از انسولین ایجاد نشده است.
در سال 1974 ، فن آوری های تصفیه کروماتوگرافی تولید انسولین با منشأ حیوانی با سطح بسیار ناخالصی ناخالصی (کمتر از 1 مایعول در لیتر از ناخالصی های پروتئین) را مجاز ساخت.
نوو اولین شرکتی بود که با استفاده از این فناوری انسولین تک مایع را تولید کرد.
الی لیلی همچنین نسخه دارویی به نام انسولین "تنها قله" را راه اندازی کرد ، که با یک اوج سطح پروتئین مشاهده شده در آنالیز شیمیایی همراه است. این پیشرفت ، اگرچه قابل توجه بود ، اما دوام چندانی نداشت. در سال 1975 ، Ciba-Geigy اولین آماده سازی انسولین مصنوعی (CGP 12831) را راه اندازی کرد. و تنها سه سال بعد ، دانشمندان Genentech با استفاده از باکتری E. coli E. coli اصلاح شده ، اولین انسولین مصنوعی با توالی اسید آمینه با انسولین انسانی انسولین ایجاد کردند (با این حال ، انسولین های حیوانات در انسان بسیار خوب کار می کنند ، اگرچه ساختار آنها کمی متفاوت است) . ایالات متحده FDA اولین داروهای ارائه شده توسط Humulin R (منظم) و Humulin NPH را از Eli Lilly & Co در سال 1982 تصویب کرد. نام هومولین مخفف کلمات "انسان" و "انسولین" است.
به زودی ، نوو انسولین نیمه سنتتیک Actrapid HM و Monotard HM را راه اندازی می کند.
برای چندین سال ، FDA تعدادی از داروهای دیگر انسولین را تصویب کرده است ، از جمله داروهای مختلف بیفازی که مقادیر مختلفی از انسولین های سریع و کند عمل را ترکیب می کنند. اخیراً ، FDA تصحیح سریع انسولین با عملکرد سریع الی لیلی هامالو را تایید کرده است. آنالوگهای انسولین دیگری در حال حاضر تحت بررسی قرار می گیرند ، از جمله Lantus و Apidra از Aventis ، و Levemir و NovoRapid از Novo Nordisk. طیف گسترده ای از محصولات مختلف انسولین در ایالات متحده و سایر کشورها مورد تأیید و فروش قرار می گیرند ، و درک این نکته که "انسولین" طبقه بسیار گسترده ای از داروها است ، بسیار مهم است. احتمالاً این کلاس همچنان گسترش می یابد زیرا داروهای جدید قبلاً تولید و با موفقیت آزمایش شده اند. امروزه تقریباً 55 میلیون نفر به طور مرتب از نوعی انسولین تزریقی برای کنترل دیابت خود استفاده می کنند که این منطقه از دارو را بسیار مهم و سودآور می کند.
انواع انسولین
دو نوع انسولین دارویی وجود دارد - منشأ حیوانی و مصنوعی. انسولین حیوانات از لوزالمعده خوک ها یا گاوها (یا هر دو) ترشح می شود. انسولین های تولید شده از حیوانات بسته به میزان خلوص و محتوای سایر مواد ، به دو دسته انسولین استاندارد و تمیز تقسیم می شوند. هنگام استفاده از چنین محصولاتی ، به دلیل احتمال وجود آلاینده ها در آماده سازی ، همیشه احتمال کمی از بروز سرطان لوزالمعده وجود دارد.
انسولین بیوسنتتیک یا مصنوعی با استفاده از فناوری DNA نوترکیب تولید می شود ، یک روش مشابه در تولید هورمون رشد انسانی استفاده می شود. نتیجه یک هورمون پلی پپتیدی با یک "زنجیره" حاوی 21 اسید آمینه است که توسط دو پیوند دی سولفید به "زنجیره B" حاوی 30 اسید آمینه متصل می شوند. در نتیجه فرایند بیوسنتز ، دارویی عاری از پروتئین ایجاد می شود که لوزالمعده را آلوده می کند ، که اغلب در هنگام مصرف انسولین با منشأ حیوانی ، از نظر ساختاری و بیولوژیکی با انسولین لوزالمعده انسان مشاهده می شود. به دلیل وجود احتمال آلودگی در انسولین حیوانات و همچنین با توجه به اینکه ساختار آن (بسیار اندک) با ساختار انسولین انسانی متفاوت است ، انسولین مصنوعی در حال حاضر در بازار داروسازی غالب است. انسولین انسانی بیوسنتتیک / آنالوگهای آن نیز در بین ورزشکاران مشهور است.
تعدادی انسولین مصنوعی در دسترس است که هر کدام با توجه به شروع عمل ، اوج و مدت زمان فعالیت و غلظت دوز دارای ویژگی های منحصر به فردی هستند. این تنوع درمانی به پزشکان این امکان را می دهد تا برنامه های درمانی را برای بیماران وابسته به انسولین مبتلا به دیابت قند و همچنین تعداد تزریق روزانه کاهش دهند و حداکثر راحتی را در اختیار بیماران قرار دهند. بیماران قبل از استفاده از آن باید از تمام ویژگیهای دارو آگاه باشند. به دلیل اختلاف بین داروها ، جابجایی از یک شکل انسولین به شکل دیگر باید با احتیاط شدید انجام شود.
انسولین کوتاه بازیگری
Humalog Hum (انسولین Lizpro) Humalog ® یک آنالوگ انسولین کوتاه مدت انسان است ، به ویژه آنالوگ انسولین Lys (B28) Pro (B29) که با جایگزین کردن سایت های اسید آمینه در موقعیت های 28 و 29 ایجاد شده است. واحد به واحد ، با این حال ، فعالیت سریعتر دارد. دارو تقریباً 15 دقیقه پس از تجویز زیر جلدی شروع به عمل می کند و حداکثر تأثیر آن پس از 30 تا 30 دقیقه حاصل می شود. کل مدت زمان مصرف دارو 3-5 ساعت است. انسولین لیسپرو معمولاً به عنوان مکمل انسولین های با مصرف طولانی تر مورد استفاده قرار می گیرد و می توان قبل یا بلافاصله بعد از غذا برای تقلید از پاسخ طبیعی انسولین مصرف کرد. بسیاری از ورزشکاران بر این باورند که اثر کوتاه مدت این انسولین ، آن را به یک داروی ایده آل برای اهداف ورزشی تبدیل می کند ، زیرا بیشترین فعالیت آن در مرحله بعد از تمرین متمرکز است که با افزایش حساسیت به جذب مواد مغذی مشخص می شود.
Novolog ® (انسولین آسپارت) یک آنالوگ انسولین کوتاه مدت انسان است که با جایگزین کردن اسید آمینه پرولین در موقعیت B28 با اسید آسپارتیک ایجاد می شود. شروع دارو تقریباً 15 دقیقه پس از تجویز زیر جلدی مشاهده می شود و حداکثر اثر بعد از 1-3 ساعت حاصل می شود. کل زمان عمل 3-5 ساعت است. انسولین لیسپرو معمولاً به عنوان مکمل انسولین های با مصرف طولانی تر مورد استفاده قرار می گیرد و می توان قبل یا بلافاصله بعد از غذا برای تقلید از پاسخ طبیعی انسولین مصرف کرد. بسیاری از ورزشکاران معتقدند که عمل کوتاه مدت آن ، آن را به ابزاری ایده آل برای اهداف ورزشی تبدیل می کند ، زیرا فعالیت بزرگ آن می تواند در مرحله بعد از تمرین تمرکز کند ، که با افزایش حساسیت به جذب مواد مغذی مشخص می شود.
هومولین ® R "منظم" (انسولین اینج). مشابه انسولین انسانی است. همچنین به عنوان Humulin-S® (محلول) فروخته می شود. این محصول حاوی کریستال های روی-انسولین است که در یک مایع روشن حل می شود. هیچ ماده افزودنی در محصول برای کاهش انتشار این محصول وجود ندارد ، به همین دلیل معمولاً به آن "انسولین محلول انسانی" گفته می شود. پس از تجویز زیر جلدی ، دارو پس از 20 تا 30 دقیقه شروع به فعالیت می کند و حداکثر اثر بعد از 1-3 ساعت حاصل می شود. کل زمان عمل 5-8 ساعت است. Humulin-S و Humalog دو شکل محبوب انسولین در بین بدنسازان و ورزشکاران هستند.
انسولین های متوسط و طولانی
هومولین ® N ، NPH (انسولین ایزوفان). تعلیق کریستالی انسولین با پروتئین و روی برای تأخیر در انتشار و گسترش عمل. انسولین ایزوفان به عنوان یک انسولین میانی در نظر گرفته می شود. شروع دارو تقریباً 1-2 ساعت پس از تجویز زیر جلدی مشاهده می شود و پس از 4-10 ساعت به اوج خود می رسد. کل زمان عمل بیش از 14 ساعت است. این نوع انسولین معمولاً برای اهداف ورزشی استفاده نمی شود.
Humulin ® L Tape (سوسپانسیون روی تعلیق متوسط). یک تعلیق کریستالی انسولین با روی برای تأخیر در انتشار آن و گسترش عملکرد آن. هومولین- L به عنوان یک انسولین میانی در نظر گرفته می شود. شروع دارو پس از حدود 1-3 ساعت مشاهده می شود و پس از 6-14 ساعت به اوج خود می رسد.
کل مدت زمان مصرف دارو بیش از 20 ساعت است.
این نوع انسولین معمولاً در ورزش استفاده نمی شود.
Humulin ® U Ultralente (تعلیق طولانی مدت روی)
یک تعلیق کریستالی انسولین با روی برای تأخیر در انتشار آن و گسترش عملکرد آن. هومولین- L به عنوان یک انسولین طولانی مدت در نظر گرفته می شود. شروع دارو تقریباً 6 ساعت پس از تجویز مشاهده می شود و پس از 14-18 ساعت به اوج خود می رسد. کل مدت زمان مصرف دارو 18-24 ساعت است. این نوع انسولین معمولاً برای اهداف ورزشی استفاده نمی شود.
لانتوس (انسولین انسولین). انسولین انسانی طولانی مدت آنالوگ. در این نوع انسولین ، اسید آمینه آسپاراگین در موقعیت A21 با گلیسین جایگزین می شود و دو آرژنین به C- پایانه انسولین اضافه می شوند. شروع عمل دارو تقریباً 1-2 ساعت پس از تجویز مشاهده می شود ، و دارو به نظر می رسد که اوج قابل توجهی نداشته باشد (در کل مدت زمان فعالیت خود دارای الگوی انتشار بسیار پایدار است). کل مدت زمان مصرف دارو 20-24 ساعت پس از تزریق زیر جلدی است. این نوع انسولین معمولاً برای اهداف ورزشی استفاده نمی شود.
انسولین دو قطبی
مخلوط هومولین. اینها مخلوطی از انسولین محلول به طور منظم با شروع سریع عمل با انسولین با فعالیت طولانی یا متوسط هستند تا اثر طولانی تری داشته باشند. آنها با درصد مخلوط ، معمولاً 10/90 ، 20/80 ، 30/70 ، 40/60 و 50/50 مشخص می شوند. مخلوط سریع انسولین سریع عمل Humalog نیز موجود است.
هشدار: انسولین غلیظ
شایع ترین اشکال انسولین با غلظت 100 IU هورمون در میلی لیتر آزاد می شود. آنها در ایالات متحده و بسیاری از مناطق دیگر به عنوان محصولات U-100 شناخته می شوند. علاوه بر این ، با این حال ، اشکال متمرکز انسولین نیز وجود دارد که برای بیماران نیاز به دوزهای بالاتر و گزینه های اقتصادی تر یا راحت تر از داروهای U-100 وجود دارد. در ایالات متحده نیز می توانید محصولاتی پیدا کنید که در غلظت 5 برابر از هنجار باشد ، یعنی 500 IU در هر میلی لیتر. این داروها با عنوان "U-500" شناخته می شوند و فقط با نسخه در دسترس هستند. چنین محصولات می توانند هنگام جایگزینی محصولات انسولین U-100 بدون تنظیمات تنظیم دوز ، بسیار خطرناک باشند. با توجه به مقدار کل اندازه گیری دقیق دوز (2-15 IU) با دارویی با چنین غلظت بالایی ، برای اهداف ورزشی ، داروهای U-100 تقریباً به طور انحصاری استفاده می شوند.
هیپوگلیسمی
هیپوگلیسمی عارضه اصلی در استفاده از انسولین است. این یک بیماری بسیار خطرناک است که اگر سطح گلوکز خون خیلی پایین بیاید ، بروز می کند. این یک واکنش نسبتاً معمول و بالقوه کشنده در مورد استفاده پزشکی و غیر پزشکی از انسولین است و باید جدی گرفت. بنابراین ، شناختن همه علائم هیپوگلیسمی بسیار مهم است.
در زیر لیستی از علائم وجود دارد که ممکن است نشانگر درجه خفیف یا متوسط هیپوگلیسمی باشد: گرسنگی ، خواب آلودگی ، تاری دید ، افسردگی ، سرگیجه ، عرق کردن ، تپش قلب ، لرزش ، اضطراب ، احساس سوزن سوزن شدن در دست ، پا ، لب ، یا زبان ، سرگیجه ، عدم توانایی در تمرکز ، سردرد ، اختلالات خواب ، اضطراب ، گفتار کمبود ، تحریک پذیری ، رفتار غیرطبیعی ، حرکات ناپایدار و تغییر شخصیت. در صورت بروز چنین سیگنال هایی ، شما باید فوراً غذا یا نوشیدنی هایی حاوی قندهای ساده مانند آب نبات یا نوشیدنی های کربوهیدرات مصرف کنید. این امر باعث افزایش قند خون می شود و بدن را از هیپوگلیسمی خفیف یا متوسط محافظت می کند. همیشه خطر ابتلا به هیپوگلیسمی شدید وجود دارد ، یک بیماری بسیار جدی که نیاز به یک تماس اضطراری مستقیم دارد. علائم آن شامل بی نظمی ، تشنج ، از دست دادن هوشیاری و مرگ است. لطفا توجه داشته باشید که در بعضی موارد ، علائم کمبود قند خون به دلیل الکل اشتباه گرفته می شود.
همچنین توجه به خواب آلودگی پس از تزریق انسولین بسیار حائز اهمیت است. این یک علائم اولیه هیپوگلیسمی است و یک نشانه واضح است که کاربر باید کربوهیدرات بیشتری مصرف کند.
در چنین مواقعی ، خوابیدن توصیه نمی شود ، زیرا انسولین می تواند هنگام استراحت به اوج خود برسد ، و سطح قند خون می تواند به میزان قابل توجهی کاهش یابد. بدون دانستن این موضوع ، برخی از ورزشکاران در معرض خطر شدید هیپوگلیسمی هستند. خطر این وضعیت قبلاً مورد بحث قرار گرفته است. متاسفانه ، مصرف کربوهیدرات بالاتر قبل از خواب هیچ فایده ای ندارد.کاربرانی که با انسولین آزمایش می کنند باید به مدت مصرف دارو بیدار شوند و همچنین از استفاده از انسولین در اوایل عصر برای جلوگیری از فعالیت احتمالی دارو در شب خودداری کنند. مهم است که در مورد مصرف دارو به عزیزان بگویید تا در صورت از دست دادن هوشیاری بتوانند آمبولانس را مطلع کنند. این اطلاعات با کمک به ارائه دهندگان مراقبت های بهداشتی می توانند در تشخیص و معالجه به صرفه جویی در وقت با ارزش (احتمالاً حیاتی) کمک کنند.
حساسیت به انسولین
در درصد کمی از کاربران ، استفاده از انسولین می تواند باعث ایجاد آلرژی موضعی از جمله سوزش ، تورم ، خارش و یا قرمزی در محل تزریق شود. با درمان طولانی مدت ، پدیده های آلرژیک کاهش می یابد. در بعضی موارد ، این ممکن است به دلیل حساسیت به یک ماده یا در صورت انسولین منشأ حیوانی به آلودگی پروتئین باشد. یک پدیده کمتر شایع اما به طور جدی جدی تر یک واکنش آلرژیک سیستمیک به انسولین است ، که شامل بثور در بدن ، تنگی نفس ، تنگی نفس ، افزایش ضربان قلب ، افزایش عرق کردن و / یا کاهش فشار خون است. در موارد نادر ، این پدیده می تواند تهدید کننده زندگی باشد. در صورت بروز هرگونه عارضه جانبی ، کاربر باید به مرکز پزشکی گزارش شود.
تجویز انسولین
با توجه به اینکه اشکال مختلف انسولین برای مصارف پزشکی با مدلهای مختلف دارویی و همچنین محصولاتی با غلظت های مختلف دارو وجود دارد ، بسیار مهم است که کاربر در مورد دوز و عملکرد انسولین در هر مورد به منظور کنترل اوج اثربخشی ، کل مدت عمل ، دوز و میزان مصرف کربوهیدرات ها بسیار مهم باشد. . در ورزش ، محبوب ترین داروهای سریع و سریع انسولین (Novolog ، Humalog و Humulin-R) هستند. تأکید بر این نکته ضروری است که قبل از استفاده از انسولین ، لازم است که با عملکرد گلوکومتر آشنا شوید. این یک وسیله پزشکی است که می تواند به سرعت و به طور دقیق میزان گلوکز خون را تعیین کند. این دستگاه به کنترل و بهینه سازی مصرف انسولین / کربوهیدرات کمک می کند.
انسولین کوتاه مدت
فرم های انسولین کوتاه مدت (Novolog ، Humalog ، Humulin-R) برای تزریق زیر جلدی در نظر گرفته شده اند. پس از تزریق زیر جلدی ، محل تزریق باید به حال خود رها شود و به هیچ وجه نباید مالیده شود و از انتشار سریع این دارو در خون جلوگیری می کند. همچنین برای جلوگیری از تجمع موضعی چربی زیر جلدی به دلیل خاصیت لیپوژنیک این هورمون ، باید محل تزریق زیر جلدی را تغییر دهید. دوز پزشکی بسته به ویژگی های فردی بیمار متفاوت خواهد بود. علاوه بر این ، تغییر در رژیم غذایی ، سطح فعالیت یا برنامه کاری و خواب ممکن است بر دوز مورد نیاز انسولین تأثیر بگذارد. اگرچه توسط پزشکان توصیه نمی شود ، اما توصیه می شود مقادیر زیادی انسولین کوتاه مدت را به صورت عضلانی تجویز کنید. با این حال ، این می تواند باعث افزایش خطر احتمالی در رابطه با اتلاف دارو و اثرات قند خون آن شود.
دوز انسولین ورزشکار ممکن است کمی متفاوت باشد و اغلب به عواملی از جمله وزن بدن ، حساسیت به انسولین ، سطح فعالیت ، رژیم غذایی و استفاده از داروهای دیگر بستگی دارد.
اکثر کاربران ترجیح می دهند بلافاصله بعد از آموزش انسولین مصرف کنند ، که موثرترین زمان برای استفاده از این دارو است. در بین بدنسازان ، از دوزهای منظم انسولین (Humulin-R) به مقدار 1 IU در هر 15-20 پوند از وزن بدن استفاده می شود و شایع ترین دوز آن 10 IU است. این دوز را می توان در کاربرانی که از داروهای با سرعت بالاتر Humalog و Novolog استفاده می کنند اندکی کاهش یافت ، که تأثیر حداکثر و قدرتمند تری دارند. کاربران تازه کار معمولاً با افزایش تدریجی به دوزهای پایین ، مصرف دارو را در دوزهای پایین شروع می کنند. به عنوان مثال ، در روز اول انسولین درمانی ، ممکن است یک کاربر با دوز 2 IU شروع شود. پس از هر جلسه تمرینی ، میزان دوز را می توان 1ME افزایش داد و این افزایش می تواند تا حد تعیین شده توسط کاربر ادامه یابد. بسیاری از افراد بر این باورند که این استفاده بی خطرتر است و به در نظر گرفتن خصوصیات فردی بدن کمک می کند ، زیرا کاربران تحمل انسولین متفاوتی دارند.
ورزشکارانی که از هورمون رشد استفاده می کنند اغلب از دوز کمی بالاتر انسولین استفاده می کنند ، زیرا هورمون رشد ترشح انسولین را کاهش می دهد و مقاومت سلولی در برابر انسولین را تحریک می کند.
لازم به یادآوری است که طی چند ساعت پس از استفاده از انسولین لازم است کربوهیدرات مصرف کنید. مصرف حداقل 10-10 گرم کربوهیدرات ساده در هر واحد IU انسولین ضروری است (با حداقل مصرف مستقیم 100 گرم بدون در نظر گرفتن دوز). این کار باید 10 تا 30 دقیقه پس از تجویز زیر جلدی Humulin-R یا بلافاصله پس از استفاده از Novolog یا Humalog انجام شود. نوشیدنی های کربوهیدرات اغلب به عنوان منبع سریع کربوهیدرات ها استفاده می شوند. به دلایل ایمنی ، کاربران در صورت افت غیر منتظره قند خون ، همیشه باید یک قطعه شکر را در دست داشته باشند. بسیاری از ورزشکاران کراتین مونوهیدرات را با نوشیدنی کربوهیدرات مصرف می کنند ، زیرا انسولین می تواند به افزایش تولید کراتین ماهیچه کمک کند. 30-60 دقیقه پس از تزریق انسولین ، کاربر نیاز به خوردن خوب و مصرف لرزش پروتئین دارد. نوشیدنی کربوهیدرات و لرزش پروتئین کاملاً ضروری است ، زیرا بدون این ، سطح قند خون می تواند به حد خطرناکی پایین بیاید و یک ورزشکار بتواند وارد وضعیت هیپوگلیسمی شود. مقادیر کافی کربوهیدرات و پروتئین در هنگام استفاده از انسولین یک وضعیت ثابت است.
استفاده از انسولین متوسط ، طولانی مدت و انسولین دو فازی
انسولین های متوسط ، با عملکرد طولانی و دو فازی برای تزریق زیر جلدی هستند. تزریق عضلانی به انتشار سریع دارو کمک می کند ، که به طور بالقوه می تواند به خطر ابتلا به هیپوگلیسمی منجر شود. پس از تزریق زیر جلدی ، محل تزریق باید به حال خود رها شود ، نباید آن را مالش داد تا از انتشار سریع مواد مخدر در خون جلوگیری شود. همچنین به منظور جلوگیری از تجمع موضعی چربی زیر جلدی به دلیل خاصیت لیپوژنیک این هورمون ، توصیه می شود به طور مرتب محل تزریق زیر جلدی را تغییر دهید. دوز بسته به ویژگی های فردی هر بیمار متفاوت است.
علاوه بر این ، تغییر در رژیم ، سطح فعالیت یا برنامه کاری و خواب ممکن است بر دوز انسولین تأثیر بگذارد. انسولین های متوسط ، طولانی مدت و دو قطبی به دلیل ماهیت طولانی مدت در ورزش مورد استفاده گسترده نیستند و همین امر باعث می شود در مدت زمان کوتاهی پس از آموزش ، از نظر کمتری برای استفاده استفاده شوند که این امر با افزایش سطح جذب مواد مغذی مشخص می شود.
در دسترس بودن:
انسولین U-100 از داروخانه های بدون نسخه در ایالات متحده موجود است. بنابراین ، افراد دیابتی وابسته به انسولین به این داروی نجات دهنده زندگی دسترسی آسان دارند. انسولین غلیظ (U-500) فقط با نسخه فروخته می شود. در اکثر مناطق جهان ، استفاده زیاد از دارو از دارو منجر به دسترسی آسان آن و قیمت پایین در بازار سیاه می شود. در روسیه ، این دارو به صورت نسخه موجود است.