پیوند لوزالمعده در دیابت: نشانه ها ، ویژگی های عمل ، نتایج
دیابت نوع 1 (وابسته به انسولین) شایعترین بیماری در سراسر جهان است. براساس آمارهای سازمان بهداشت جهانی ، امروز حدود 80 میلیون نفر از این بیماری رنج می برند و تمایل خاصی برای افزایش این شاخص وجود دارد.
علیرغم این واقعیت که پزشکان با استفاده از روشهای کلاسیک درمان ، می توانند با چنین بیماریهایی کاملاً با موفقیت کنار بیایند ، مشکلاتی وجود دارد که با شروع عوارض دیابت قندی همراه است و ممکن است در اینجا پیوند لوزالمعده لازم باشد. بیماران با دیابت وابسته به انسولین صحبت می کنند:
- 25 بار بیشتر از دیگران کور می شوند
- 17 بار بیشتر از نارسایی کلیه رنج می برند
- 5 بار بیشتر در معرض گنگن قرار دارند ،
- مشکلات قلبی 2 برابر بیشتر از افراد دیگر دارند.
علاوه بر این ، متوسط امید به زندگی افراد دیابتی تقریباً یک سوم از کسانی که به قند خون وابسته نیستند کوتاهتر است.
درمان پانکراس
در هنگام استفاده از جایگزینی درمانی ، اثر آن ممکن است در همه بیماران نباشد و هرکسی قادر به پرداخت هزینه چنین درمانی نیست. این به راحتی می توان این واقعیت را توضیح داد که داروهای مورد نیاز برای درمان و دوز صحیح آن بسیار دشوار است ، به ویژه که تولید آن به صورت جداگانه ضروری است.
پزشکان تحت فشار قرار دادند تا روشهای جدید درمانی را جستجو کنند:
- شدت دیابت
- ماهیت نتیجه بیماری ،
- مشکل اصلاح عوارض متابولیسم کربوهیدرات.
روش های مدرن تر برای خلاص شدن از بیماری شامل موارد زیر است:
- روش های سخت افزاری برای درمان ،
- پیوند لوزالمعده ،
- پیوند لوزالمعده
- پیوند سلول جزایر
با توجه به اینکه در دیابت قندی ، شیفت های متابولیکی که به دلیل نقص سلول های بتا ظاهر می شوند ، قابل تشخیص است ، ممکن است درمان این بیماری به دلیل پیوند جزایر لانگرهانس باشد.
 چنین مداخلات جراحی می تواند به تنظیم انحراف در فرایندهای متابولیکی کمک کند یا به ضمانت جلوگیری از بروز عوارض جدی ثانویه دوره دیابت قند ، وابسته به انسولین ، با وجود هزینه بالای جراحی ، با داشتن دیابت این تصمیم موجه است.
چنین مداخلات جراحی می تواند به تنظیم انحراف در فرایندهای متابولیکی کمک کند یا به ضمانت جلوگیری از بروز عوارض جدی ثانویه دوره دیابت قند ، وابسته به انسولین ، با وجود هزینه بالای جراحی ، با داشتن دیابت این تصمیم موجه است.
سلول های جزایر قادر به مدت طولانی قادر به مسئولیت تنظیم متابولیسم کربوهیدرات در بیماران نیستند. به همین دلیل بهتر است به عمل جراحی لوزالمعده اهدا کننده ، که وظایف خود را به حداکثر رسانده است ، متوسل شوید. یک فرآیند مشابه شامل فراهم کردن شرایط برای نورموگلیسمی و مسدود شدن متعاقب آن از خرابی های مکانیسم های متابولیکی است.
در برخی موارد ، فرصتی واقعی برای معکوس کردن پیشرفت عوارض دیابت که آغاز شده یا متوقف کردن آنها وجود دارد.
دستاوردهای پیوند
اولین پیوند پانکراس عملیاتی بود که در دسامبر 1966 انجام شد. دريافت كننده موفق شد به نورموگليسمي و استقلال از انسولين دست يابد ، اما اين امر باعث نمي شود كه اين عمل را موفق بناميم ، زيرا اين زن پس از 2 ماه در اثر رد بدن و مسموميت با خون درگذشت.
با وجود این ، نتایج کلیه پیوندهای لوزالمعده متعاقب آن بیش از موفقیت انجام شد. در حال حاضر ، پیوند این عضو مهم از نظر بازده پیوند نمی تواند پایین باشد:
در سالهای اخیر ، پزشکی توانسته است در این زمینه قدم به قدم بردارد. با استفاده از سیکلوسپورین A (CyA) با استروئیدها در دوزهای کوچک ، بقای بیماران و پیوندها افزایش یافت.
 بیماران مبتلا به دیابت در هنگام پیوند عضو در معرض خطر قابل توجهی قرار دارند. احتمال عوارض نسبتاً بالایی از نظر ماهیت ایمنی و غیر ایمنی وجود دارد. آنها می توانند منجر به متوقف شدن عملکرد عضو پیوند شده و حتی مرگ شوند.
بیماران مبتلا به دیابت در هنگام پیوند عضو در معرض خطر قابل توجهی قرار دارند. احتمال عوارض نسبتاً بالایی از نظر ماهیت ایمنی و غیر ایمنی وجود دارد. آنها می توانند منجر به متوقف شدن عملکرد عضو پیوند شده و حتی مرگ شوند.
یک نکته مهم اطلاعاتی خواهد بود که با توجه به میزان بالای مرگ و میر بیماران مبتلا به دیابت در حین عمل ، این بیماری تهدیدی برای زندگی آنها محسوب نمی شود. اگر پیوند کبد یا قلب به تأخیر نیفتد ، پیوند لوزالمعده به دلایل سلامتی مداخله جراحی نیست.
برای رفع معضل نیاز به پیوند عضو ، قبل از هر چیز ضروری است:
- کیفیت زندگی بیمار را بهبود بخشید ،
- مقایسه میزان عوارض ثانویه با خطرات جراحی ،
- برای ارزیابی وضعیت ایمنی بیمار
به هر شکلی که ممکن است ، پیوند لوزالمعده برای شخصی بیمار که در مرحله نارسایی ترمینال کلیه است ، انتخاب شخصی است. بیشتر این افراد علائم دیابت دارند ، به عنوان مثال نفروپاتی یا رتینوپاتی.
فقط با نتیجه موفقیت آمیز در عمل جراحی می توان در مورد تسکین عوارض ثانویه دیابت و تظاهرات نفروپاتی صحبت کرد. در این حالت ، پیوند باید همزمان یا متوالی باشد. گزینه اول شامل برداشتن اندام از یک اهدا کننده ، و دوم - پیوند کلیه ، و سپس لوزالمعده است.
مرحله پایانی نارسایی کلیه معمولاً در افرادی که از 20 تا 30 سال پیش به دیابت وابسته به انسولین مبتلا می شوند ، رشد می کند و میانگین سن بیماران تحت عمل جراحی از 25 تا 45 سالگی است.
چه نوع پیوندی بهتر است انتخاب شود؟
سؤال در مورد روش بهینه مداخله جراحی هنوز در جهت مشخص حل نشده است ، زیرا اختلافات در مورد پیوند همزمان یا پی در پی برای مدت طولانی ادامه دارد. طبق آمار و تحقیقات پزشکی ، در صورت انجام یک پیوند همزمان ، عمل پیوند لوزالمعده پس از عمل بسیار بهتر است. این به دلیل کمترین احتمال رد کردن اندام است. اما ، اگر درصد بقا را در نظر بگیریم ، در این حالت پیوند پی در پی غالب خواهد شد ، که با انتخاب نسبتاً دقیق بیماران تعیین می شود.
 پیوند لوزالمعده به منظور جلوگیری از ایجاد پاتولوژی های ثانویه دیابت قند باید در سریعترین مراحل توسعه بیماری انجام شود. با توجه به اینکه نشانه اصلی برای پیوند تنها می تواند یک تهدید جدی از عوارض ثانویه ملموس باشد ، برجسته کردن برخی پیش بینی ها مهم است. اولین مورد این پروتئینوری است. با وقوع پروتئینوری پایدار ، عملکرد کلیه به سرعت رو به زوال می رود ، با این حال ، یک روند مشابه می تواند سرعت رشد متفاوتی داشته باشد.
پیوند لوزالمعده به منظور جلوگیری از ایجاد پاتولوژی های ثانویه دیابت قند باید در سریعترین مراحل توسعه بیماری انجام شود. با توجه به اینکه نشانه اصلی برای پیوند تنها می تواند یک تهدید جدی از عوارض ثانویه ملموس باشد ، برجسته کردن برخی پیش بینی ها مهم است. اولین مورد این پروتئینوری است. با وقوع پروتئینوری پایدار ، عملکرد کلیه به سرعت رو به زوال می رود ، با این حال ، یک روند مشابه می تواند سرعت رشد متفاوتی داشته باشد.
به طور معمول ، در نیمی از آن دسته از بیمارانی که در مرحله اولیه پروتئینوری پایدار تشخیص داده شده اند ، پس از گذشت حدود 7 سال ، نارسایی کلیه ، به ویژه ، در مرحله ترمینال ، شروع می شود. اگر فردی که مبتلا به دیابت قندی بدون پروتئینوری است ، 2 برابر بیشتر از سطح پیش زمینه نتیجه کشنده داشته باشد ، در افرادی که پروتئینوری پایدار دارند ، این شاخص 100 درصد افزایش می یابد. براساس همین اصل ، آن نفروپاتی که فقط در حال پیشرفت است ، باید به عنوان پیوند موزون لوزالمعده در نظر گرفته شود.
در مراحل بعدی توسعه دیابت ، که به مصرف انسولین وابسته است ، پیوند عضو بسیار نامطلوب است. اگر عملکرد کلیوی به میزان قابل توجهی کاهش یافته باشد ، از بین بردن روند پاتولوژیک در بافتهای این ارگان تقریباً غیرممکن است. به همین دلیل ، چنین بیمارانی دیگر نمی توانند از وضعیت نفروتیک جان سالم به در ببرند ، که در اثر سرکوب سیستم ایمنی SuA پس از پیوند عضو ایجاد می شود.
از ویژگیهای پایین تر حالت عملکردی کلیه یک دیابتی باید آن را با میزان فیلتراسیون گلومرولی 60 میلی لیتر در دقیقه در نظر گرفت. اگر شاخص مشخص شده زیر این علامت باشد ، در چنین مواردی می توان در مورد احتمال آماده سازی برای پیوند ترکیبی کلیه و لوزالمعده صحبت کرد. با ضریب فیلتراسیون گلومرولی بیش از 60 میلی لیتر در دقیقه ، بیمار شانس نسبتاً قابل توجهی برای تثبیت نسبتاً سریع عملکرد کلیه دارد. در این حالت ، تنها یک پیوند لوزالمعده بهینه خواهد بود.
موارد پیوند
در سال های اخیر ، پیوند لوزالمعده برای عوارض دیابت وابسته به انسولین مورد استفاده قرار گرفته است. در چنین مواردی ، ما در مورد بیماران صحبت می کنیم:
- کسانی که دیابت قند خون دارند
- دیابت قندی با عدم وجود یا نقض تعویض هورمونی از هیپوگلیسمی ،
- کسانی که در برابر تزریق زیر جلدی انسولین در درجات مختلف جذب مقاومت دارند.
حتی با توجه به خطرناک بودن عوارض و ناراحتی های جدی که باعث ایجاد آنها می شود ، بیماران می توانند عملکرد کلیه را کاملاً حفظ کرده و تحت درمان با SuA قرار گیرند.
 در حال حاضر ، درمان از این طریق قبلاً توسط چندین بیمار از هر گروه مشخص شده انجام شده است. در هر یک از شرایط ، تغییرات مثبت معنی داری در وضعیت سلامتی آنها مشاهده شد. همچنین مواردی از پیوند لوزالمعده پس از پانکراتکتومی کامل که ناشی از پانکراتیت مزمن است وجود دارد. عملکردهای برون زا و غدد درون ریز ترمیم شده است.
در حال حاضر ، درمان از این طریق قبلاً توسط چندین بیمار از هر گروه مشخص شده انجام شده است. در هر یک از شرایط ، تغییرات مثبت معنی داری در وضعیت سلامتی آنها مشاهده شد. همچنین مواردی از پیوند لوزالمعده پس از پانکراتکتومی کامل که ناشی از پانکراتیت مزمن است وجود دارد. عملکردهای برون زا و غدد درون ریز ترمیم شده است.
كسانی كه به دلیل عمل جراحی رتینوپاتی پیشرونده از پیوند لوزالمعده جان سالم به در بردند ، نتوانستند پیشرفت چشمگیری در وضعیت خود تجربه كنند. در برخی شرایط ، رگرسیون نیز مشاهده شد. مهم است که به این مسئله اضافه كنیم كه پیوند اعضای بدن در پس زمینه تغییرات كاملاً جدی در بدن انجام شد. اعتقاد بر این است که اگر عمل جراحی در مراحل اولیه دوره دیابت انجام شود ، می توان بهره وری بیشتری را بدست آورد ، زیرا ، به عنوان مثال ، علائم دیابت یک زن به راحتی قابل تشخیص است.
موارد منع مصرف اصلی در مورد پیوند عضو
ممنوعیت اصلی انجام چنین عملی مواردی است که تومورهای بدخیم در بدن وجود دارد که قابل اصلاح نیستند ، و همچنین روانپزشکی. هر بیماری به شکل حاد باید قبل از عمل از بین برود. این امر در مواردی اعمال می شود که بیماری نه تنها به دیابت وابسته به انسولین ایجاد می شود بلکه در مورد بیماری هایی با طبیعت عفونی نیز صحبت می کنیم.
لوزالمعده کار نمی کند: عواقب
اگر یک عضو به دلیل بیماری به طور عادی نتواند عملکرد کند ، عواقب آن حتی شدیدتر از آن است که شدیدتر باشد. در موارد شدید ، احتمال مرگ وجود دارد. به منظور جلوگیری از بروز چنین پیشرفت منفی ، پیوند لوزالمعده در صورت ابتلا به دیابت ، پانکراس و سایر بیماریهای جدی انجام می شود.
این عمل از نظر فنی بسیار پیچیده است ، بنابراین در هیچ کلینیکی موجود نیست. به مدرن ترین تجهیزات نیاز دارد و پزشک باید ماهر باشد.
عملیات: کجا و چگونه؟
چند دهه پیش ، پیوند لوزالمعده در روسیه در تعداد بسیار کمی از کلینیک ها انجام شد - شما می توانید روی انگشتان یک دست حساب کنید. اینها موارد تجربی بودند که باعث می شدند تجربیات جمع شود ، اما بدون سیستم سازی مؤثر و توسعه پایگاه نظری و عملی.
مهمترین و مفیدترین اطلاعات در مورد ویژگی های پیوند سلول جزایر در جریان تحقیقات و آزمایش های انجام شده در بهترین کلینیک های آمریکایی و اروپایی بود. توجه به سهم پزشکان اسرائیلی در این زمینه حائز اهمیت است. آمارها می گویند در زمان ما شیوع جراحی حدود هزار مورد در سال است. جراحی پیوند لوزالمعده برای دیابت در روسیه و برخی دیگر از کشورهای CIS وجود دارد.
نشانه های جراحی
در دیابت قندی ، پیوند لوزالمعده فقط با اجازه پزشک معالج انجام می شود ، که قبلاً آزمایش های بیمار را انجام می داد تا ویژگی های آسیب شناسی را مشخص کند. قبل از مداخله ، مهم است که کاملترین معاینه را انجام دهید تا این عمل منجر به وخیم تر شدن اوضاع نشود. باید درک کرد که گاهی اوقات چنین روشی در اصل کاربرد ندارد. چیزی به ویژگی های یک بیماری بهداشتی بستگی دارد ، اما تعداد زیادی با توجه به سن ، شرایط عمومی مشخص می شود.

قبل از پیوند لوزالمعده ، ابتدا آزمایشگاه ، تشخیص ابزار انجام می شود. بیمار به یک متخصص گوارش ، درمانگر مراجعه می کند و همچنین با پزشکان متخصص در مناطق باریک مشورت می کند. نتیجه گیری از متخصص قلب و عروق ، دندانپزشک ضروری است ، زنان مجبورند از متخصص زنان و زایمان بروند.
آماده شدن برای عمل جراحی: چه و چگونه اکتشاف کنیم؟
قبل از انجام عمل پیوند لوزالمعده ، باید یک تصویر کاملی از نقص در بدن بیمار دریافت کنید. سونوگرافی به نجات می رسد. سیستم گردش خون ، حفره شکمی را بررسی کنید. به صورت جداگانه می تواند کنترل اجساد دیگر را تعیین کند.
برای ارزیابی وضعیت بدن ، ادرار ، آزمایش خون از جمله سرولوژی ، بیوشیمیایی انجام می شود ، گروه خون مشخص می شود. لازم است که یک ECG و پرتونگاری قفسه سینه مصرف کنید. بلافاصله قبل از پیوند لوزالمعده ، میزان سازگاری بافتهای اهدا کننده و گیرنده مشخص می شود.
جراحی و دیابت
براساس نشانه ها ، آنها هنگام پیگیری دیابت ثانویه می توانند پیوند لوزالمعده را انجام دهند. این بیماری توسط عوامل مختلفی برانگیخته می شود ، اما متداول ترین آنها:
- پانکراس
- انکولوژی
- هموکروماتوز ،
- سندرم کوشینگ.

این اتفاق می افتد که عملکرد پانکراس به دلیل نکروز بافت تحت تأثیر قرار می گیرد. این می تواند باعث تورم ، التهاب شود. با این حال ، آنها به ندرت به پیوند متوسل می شوند. دلیل این امر نه تنها مشکل فنی است ، بلکه به این دلیل است که قیمت پیوند لوزالمعده برای دیابت بسیار بالاست.
و چه موقع نیست؟
موارد زیادی وجود داشت که بیماران با منابع مالی لازم هنوز قادر به جراحی نبودند. دلیل آن منع مصرف است. به عنوان مثال ، پیوند برای بعضی از اشکال ایسکمی قلبی ، آترواسکلروز و همچنین برای کاردیومیوپاتی به صورت قاطع انجام نمی شود. در برخی از بیماران ، دیابت عوارض جبران ناپذیری ایجاد می کند که احتمال پیوند را مسدود می کند.
اگر فرد به اعتیاد به مواد مخدر یا الکل اعتیاد پیدا کند ، نمی توان لوزالمعده را پیوند زد. تعدادی از بیماریهای روانی نیز منع مصرف اساسی برای جراحی هستند.
پیوند: چه اتفاقی می افتد؟
اگرچه این روش نسبتاً جوان است ، اما چندین نوع پیوند شناخته شده است. در بعضی موارد ، پیوند عضو کاملاً ضروری است ، اما بعضی اوقات برای پیوند دم یا عنصر دیگر بدن غده کافی است. در بعضی موارد ، پیوند پیچیده هنگامی انجام می شود که علاوه بر لوزالمعده ، مداخله بر روی اثنی عشر انجام شود. تعدادی از بیماران به سلولهای بتا نیاز دارند که کشت آنها به رگها (جزایر لانگرهانس) تزریق می شود. نوع صحیح عمل و اجرای با کیفیت بالا در تمام مراحل ، احتمال ترمیم کلیه عملکردهای پانکراس را ایجاد می کند.

انتخاب به نفع یک گزینه خاص با انجام تحلیل ها و مطالعه دقیق نتایج انجام می شود. خیلی بستگی به این دارد که غده قبلاً از دیابت رنج می برد ، و چیزی توسط وضعیت بدن انسان به عنوان یک کل مشخص می شود.
این چطور پیش می رود؟
پیوند از مرحله مقدماتی شروع می شود. بیهوشی عمومی لازم است. در برخی موارد به خصوص دشوار ، این عمل برای مدت طولانی به تأخیر می افتد ، اما خیلی به مهارت های جراح و کار هماهنگ تیم متخصصین بیهوشی بستگی دارد. دشوارترین موارد در مواردی است که یک عمل فوراً مورد نیاز است.
برای پیوند ، اندامهایی از افراد درگذشته اخیر گرفته می شود. اهدا کنندگان باید جوان باشند ، تنها علت قابل قبول مرگ مغز است. می توانید آهن را از بدن فردی که بیش از 55 سال زنده مانده ، سالم و در هنگام مرگ زنده نگه دارید. اگر فرد در طی زندگی با برخی از انواع آترواسکلروز ، دیابت مبتلا باشد ، گرفتن عضو غیرقابل قبول است. همچنين در صورت تشخيص عفونت در ناحيه شكم دهنده اهداكننده ، مواد پيوندي به دست نمي آيد ، مشخص شد كه لوزالمعده زخمي ، التهابي شده است.
ویژگی های عملیات
با به دست آوردن اندام ، کبد ، روده را برداشته و سپس عناصر لازم را ترشح می کنند ، بافت های دیگر را حفظ می کنند. پزشکان از مواد تخصصی "DuPont" ، "Vispan" استفاده می کنند. اندام و محلول در یک ظرف پزشکی قرار داده شده و در دمای نسبتاً کم نگهداری می شود. مدت استفاده 30 ساعت است.

در بین مبتلایان به دیابت ، بهترین تشخیص برای کسانی که همزمان پیوند کلیه و لوزالمعده دارند. درست است ، بسیار گران و وقت گیر است. قبل از عمل ، یک تجزیه و تحلیل سازگاری انجام می شود ، بررسی می کند که احتمال وجود بافت اهدا کننده در گیرنده چقدر احتمال دارد. هنگام انتخاب بافت های ناسازگار ، احتمال رد زیاد وجود دارد ، که می تواند منجر به عواقب جدی تا مرگ شود.
مسائل سازمانی و مالی
بهترین گزینه این است که از قبل پیوند خود را با دقت برنامه ریزی کنید. در صورت سازماندهی یک عمل اورژانس ، احتمال بروز عوارض زیاد است ، زیرا تهیه درست بیمار ، تجهیزات ، اندام ها برای پیوند امکان پذیر نخواهد بود.
در صورت وجود بودجه زیادی ، جنبه های پیچیده مداخله پزشکی می تواند به حداقل برسد. این امر به شما امکان می دهد تا به حرفه ای ترین و با تجربه ترین جراحان روی آورده و همچنین خود را از یک توانبخشی با کیفیت بالا تضمین کنید. بهترین راه حل کار با یک مرکز تخصصی پیوند بافت است. طی چند سال گذشته ، چنین مراکزی در روسیه و کشورهای CIS افتتاح شده است. به طور سنتی ، سطح بالایی از کیفیت در عملکردهایی که در کلینیک های تخصصی در آمریکا ، اسرائیل ، اروپا انجام می شود.
توانبخشی ، پیش آگهی
دوره توانبخشی بعد از هر عمل جراحی پیوند مدت زمان بسیار زیادی طول می کشد ، لوزالمعده نیز از این قاعده مستثنی نیست. در حین عمل جراحی برای تشخیص دیابت ، وضعیت نامناسب بدن عامل دیگری است که روند بازسازی را کند می کند. یک دوره حمایت از دارو از جمله داروهای مؤثر بر ایمنی و همچنین تعدادی از داروهای ضد علائم که با در نظر گرفتن مورد خاص انتخاب شده است ، برای بیمار تجویز می شود. پزشکان داروهایی را انتخاب می کنند تا در ریشه ریشه در ارگان دخالت نکند. بعد از مدتی در کلینیک ، دوره توان بخشی در خانه ادامه می یابد.

آمار اعلام می کند که میزان بقای 2 ساله به 83 درصد می رسد. نتیجه تا حد زیادی به وضعیت اندام پیوند شده ، سن ، سلامتی اهدا کننده قبل از مرگ و میزان سازگاری بافت بستگی دارد. وضعیت همودینامیک تأثیر زیادی دارد ، یعنی پالس ، فشار ، هموگلوبین و سایر شاخص ها چقدر بزرگ هستند.
روش های جایگزین جراحی
در سال های اخیر ، تئوری امکان پیوند بافت از اهدا کنندگان زنده به طور فعال توسعه یافته است. تجربه چنین مداخلات جراحی بسیار اندک است ، اما نتایج موجود نشان می دهد که این روش بسیار امیدوار کننده است. بیماران بقای سالانه 68 درصد و میزان بقای ده ساله 38 درصد دارند.
گزینه دیگر ورود سلولهای بتا به داخل رگ ، یعنی جزایر لانگرهانس است. این فناوری نسبتاً کمی شناخته شده است ، به پالایش نیاز دارد. مزیت اصلی آن یک تهاجم کوچک است ، اما در عمل با وجود امکانات فنی موجود ، اجرای مداخله بسیار پیچیده است. یک اهدا کننده ممکن است منبع تعداد کمی سلول باشد.
روش پیوند سلولهای بدست آمده از جنین بسیار امیدوارکننده به نظر می رسد. احتمالاً ، در هفته 16-20 جنین جنین کافی خواهد بود. این نظریه در حال توسعه است. قبلاً با اطمینان شناخته شده است که غده به مرور زمان رشد می کند ، انسولین را در حجم مورد نیاز بدن تولید می کند. البته این بلافاصله اتفاق نمی افتد ، اما دوره رشد نسبتاً کوتاه است.
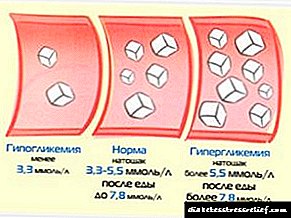
دیابت قندی: ویژگی های بیماری
نوع اول دیابت ناشی از عدم توانایی لوزالمعده در تولید انسولین است. این به دلیل فرآیندهای مخرب در بافتهای اندام بوده و منجر به نارسایی مطلق می شود. مدرن ترین فن آوری ها به شما امکان می دهند خون را به طور مرتب بررسی کرده و انسولین را تزریق کنید ، که زندگی بیماران را در مقایسه با روش هایی که می تواند فقدان انسولین را از یک دهه قبل جبران کند ، بسیار ساده می کند. با این وجود ، این بیماری با مشکلات بزرگی همراه است ، نیاز به توجه دقیق به خود و نظارت منظم بر کیفیت خون دارد.

برای کاهش شرایط ، بیمار باید بر تغذیه ، به ویژه میزان کربوهیدراتهای جذب شده نظارت کند. همچنین نظارت بر کیفیت متابولیسم لیپیدها ، بررسی فشار هر روز مهم است. بیمار مبتلا به دیابت همیشه تحت "شمشیر دوموكلووی" هیپوگلیسمی قرار دارد كه حملات آن تهدیدكننده زندگی است. مشخص است که در روسیه حداقل 300000 بیمار مبتلا به دیابت نوع 1 هستند و تعداد بیماران در آمریکا از مدت ها قبل از یک میلیون نفر فراتر رفته است.
پیوند: این همه چطور آغاز شد؟
لوزالمعده برای اولین بار در سال 1967 پیوند شد. از آن زمان تا به امروز ، میزان بقا با چنین مداخلات جراحی کاملاً کم است ، اگرچه در طول سال ها بهتر می شود. یکی از پیشرفت های این منطقه استفاده از داروهای سرکوب کننده سیستم ایمنی بود که باعث کاهش دفعات رد بافت می شود. تقریباً مهمترین سلاح پزشکان در برابر رد یک عضو پیوند یافته ، سرم ضد لنفوسیت ها است که اثربخشی آن بطور رسمی اثبات شده است. برخی از تکنیک های دیگر نیز اختراع شده اند که قرار است نتایج خوبی به دست آورند ، اما هنوز اطلاعات دقیقی تا به امروز در دست نیست.