هایپر کلسترول خون (کلسترول بالا): وقوع ، تظاهرات ، قوانین تغذیه ای و درمانی
تمام مطالب iLive توسط متخصصان پزشکی بررسی می شود تا از بالاترین دقت و سازگاری با حقایق اطمینان حاصل شود.
ما برای انتخاب منابع اطلاعات قواعد دقیق داریم و فقط به سایتهای معتبر ، مؤسسات تحقیقاتی دانشگاهی و در صورت امکان تحقیقات پزشکی اثبات شده مراجعه می کنیم. لطفاً توجه داشته باشید که اعداد موجود در براکت ها (، و غیره) پیوندهای تعاملی با چنین مطالعاتی هستند.
اگر فکر می کنید که هیچ یک از مواد ما نادرست ، منسوخ یا غیرقابل سؤال است ، آن را انتخاب کرده و Ctrl + Enter را بزنید.
انحراف آسیب شناختی که در این مقاله مورد بررسی قرار می گیرد بیماری نیست بلکه انحراف از هنجار ، یک انحراف جدی است. فکر می کنم کلسترول بالای پلاسما در ابتدا به نظر نمی رسد که فشارخون کلسترول بسیار خطرناک به نظر برسد. اما با مشاهده طولانی مدت چنین ارزشهایی ، اوضاع فقط بدتر می شود و منجر به آسیب شناسی شدید می شود.
کد ICD-10
همانطور که قبلاً نیز بیان شد ، ضعف مورد بحث یک بیماری نیست بلکه فقط یک انحراف است. اما جدی بودن تغییراتی که در آنها ایجاد می شود با نگرش جدی پزشکان به این مشکل تأیید می شود. در واقع ، کلسترول خون در طبقه بندی بین المللی بیماری ها کد شخصی خاص خود را دارد. طبق ICD 10 - کلسترول خون خالص - با عنوان E78.0 رمزگذاری می شود و در دسته بیماری هایی است که بر متابولیسم لیپوپروتئین ها تأثیر می گذارند (زیر کد E78).
علل قند خون
یک سندرم پاتولوژیک خاص به نام هایپر کلسترول خون ، پیشگویی در ایجاد آسیب به رگ های خونی کل سیستم گردش خون بدن انسان است. چنین تغییراتی بر تغذیه قلب و سایر اندامهای داخلی ، مویرگهای مغز ، اندامهای فوقانی و تحتانی تأثیر می گذارد. نقص در نظر گرفته شده یکی از عوامل مهم ایجاد آترواسکلروز است ، عارضه ای که می تواند بر روی هر بخشی از بدن انسان تأثیر بگذارد ، به عنوان انگیزه ای برای پیشرفت سایر بیماری های جدی تر.
دلایل کمبود کلسترول خون مختلف است و ماهیت متنوعی دارد.
- شخص با تولد قادر به دریافت این انحراف است. منبع تغییر یافته ژن می تواند یک یا هر دو والدین باشند. تغییرات نقص در ژن با نقض اطلاعات مسئول تولید کلسترول همراه است.
- در صورت سوءاستفاده از مواد غذایی حاوی مقدار زیادی از چربی های حیوانی ، از بروز اختلالات عملا قابل پیشگیری نیست.
- اگر در آستانه بیمار مقدار زیادی غذای چرب بخورید ، می توان تظاهرات زودرس بیماری مورد نظر را مشاهده کرد.
- در صورت وجود چربی زیاد محصولات ، هنجاری برای رژیم غذایی بیمار می باشد.
- منبع نقص در عملکرد طبیعی بدن ، منجر به تصویر بالینی مورد بررسی می شود:
- کم کاری تیروئید وضعیتی است که در پس زمینه فقدان هورمون ها در غده تیروئید ایجاد می شود ، که در نتیجه جراحی یا یک روند التهابی مداوم به دست می آید.
- دیابت قندی بیماری است که در آن توانایی نفوذ گلوکز به درون ساختارهای سلولی کاهش می یابد. مقادیر قند بالاتر از 6 میلی مول در لیتر با مقادیر طبیعی 3/3 تا 5/5 میلیمول در لیتر است.
- تغییرات انسدادی موثر بر کبد. این آسیب شناسی به دلیل وخامت خروج صفرا از کبد که در آن تولید می شود. به عنوان مثال ، ممکن است بیماری سنگ کیسه صفرا باشد.
- مصرف طولانی مدت برخی داروهای خاص می تواند باعث ایجاد تغییر مشابه در بدن شود. اینها شامل سرکوب کننده های سیستم ایمنی ، داروهای ادرار آور ، مسدود کننده های بتا و برخی دیگر است.
- دلایل قابل تغییر در ایجاد اختلالات پاتولوژیک مواردی هستند که هنگام بررسی شیوه زندگی بیماران اصلاح می شوند.
- حفظ سبک زندگی بی تحرک ، بیان شده در فعالیت بدنی.
- غذا
- وجود عادت های بد: سوء استفاده از الکل ، مواد مخدر ، مصرف نیکوتین.
- فشار خون بالا فشار خون مداوم است.
- عوامل غیر قابل اصلاح در توسعه این آسیب شناسی تأثیر می گذارد:
- تمایل غالب مردان مسن تر از 45 سال است.
- اگر در خانواده بیمار نزدیکترین خویشاوندان مرد (قبل از 55 سالگی) قبلاً با آترواسکلروز زودرس تشخیص داده شده باشند ، با سابقه خانوادگی تشدید می شود.
- بیمار سابقه انفارکتوس میوکارد را دارد که عواقب آن مسدود کردن جریان خون به ناحیه خاصی از عضله قلب است و پس از آن می میرد.
- سکته مغزی از ماهیت ایسکمیک و برانگیختن فرآیندهای نکروتیک مؤثر بر بخشی از مغز.
, , , , , , , , , ,
چه موقع پرفشاری خون بروز می کند؟
در بیشتر موارد ، کلسترول خون بیش از حد را تحریک می کند:
- دیابت
- بیماری کبد
- کم کاری تیروئید ،
- سندرم نفروتیک (NS) ،
- استفاده منظم از داروهای خاص.
عوامل خطر شامل موارد زیر است:
- ژنتیکی (SG) ،
- فشار خون شریانی ،
- اضافه وزن ، که بیشتر اوقات نتیجه هوس غذایی و اختلالات متابولیکی است ،
- عدم ورزش ،
- استرس مداوم
- عادات غذایی ناسالم ، مصرف بیش از حد غذاهایی که کلسترول را افزایش می دهد ، مانند تخم مرغ سرخ شده در گوشت خوک ،
- استفاده مداوم از الکل ، در جایی که الکل به خودی خود منجر به رسوب پلاک ها نشود ، زیرا حاوی لیپیدها نیست ، بلکه یک "میان وعده" است که لازم دارد.
در صورتی که چندین شرط فوق با هم هماهنگ باشند ، شما باید به سلامتی خود توجه ویژه ای داشته باشید و در صورت امکان مشکلات موجود را از بین ببرید.
علائم و نشانه های خارجی
به عنوان یک شاخص خاص که با استفاده از روشهای تشخیصی آزمایشگاهی (لیپیدوگرام) تشخیص داده می شود ، میزان کلسترول خون باعث افزایش کلسترول خون در خون می شود ، که شاخص کلی آن به طور کلی ناخوشایند است ، زیرا از لیپوپروتئین ها و تری گلیسیریدها با چگالی بالا و کم برخوردار است. وظیفه تشخیص آزمایشگاهی تقسیم کلسترول کل به اجزاء و محاسبه تأثیر لیپوپروتئینهای با چگالی کم و بسیار کم در دیواره رگهای شریانی است.
در برخی موارد (دور از دسترس) ، این بیماری تظاهرات خارجی دارد که براساس آن ، یک متخصص می تواند یک تشخیص نسبتاً دقیق را انجام دهد. علائم خاصی وجود دارد که نشان دهنده هایپر کلسترول خون ثانویه یا ارثی است:
- اگر بیمار زیر 50 سال سن داشته باشد ، قوس قرنیه قرنیه شواهدی از فشار خون در نظر گرفته می شود ،
- زانتلماس گره های زرد کثیفی در زیر لایه فوقانی اپیتلیوم پلک هستند ، اما ممکن است با چشم بی تجربه قابل رویت نباشند ،
- زانتوماس گره های کلسترول واقع در بالای تاندون ها است.
بخش عمده این علائم فقط به عنوان نتیجه پیشرفت بیماری ظاهر می شود ، که به تدریج شخصیت شدید و بسیاری از بیماری های همزمان را به دست می آورد.

زانتوماس (سمت چپ) و زانتلسم (در وسط و راست) می توانند درجات و شدت و درخشندگی تظاهرات مختلف داشته باشند. نمونه هایی نسبتاً بی ضرر آورده شده است.
روشهای تشخیصی
تشخیص صحیح و قابل اعتماد می تواند پس از مطالعه انجام شود. طیف چربی، که در آن کلسترول تام با محاسبه ضریب آتروژن زایی به کسری (مفید و مضر) تقسیم می شود. و برای تعیین نوع فشار خون بالا ، مطالعات اضافی ممکن است تجویز شود:
- تجزیه و تحلیل کامل از بیهوشی (با در نظر گرفتن شکایات فعلی درباره بهزیستی) ، شناختن نظر بیمار در مورد علت بروز علائم خاص (زانتیوما ، زانتلسم) به همان اندازه مهم است.
- ایجاد فشار خون بالا (فشار خون بالا خانوادگی) و سایر مشکلات بهداشتی که قبلاً در نظر گرفته نشده بود ،
- بازرسی ، که شامل سلولی و اندازه گیری فشار خون است ،
- آزمایش استاندارد خون و ادرار احتمال التهاب را از بین می برد ،
- آزمایش خون عمیق (بیوشیمیایی) که سطح کراتینین ، قند و اسید اوریک را تعیین می کند ،
- پروفایل لیپیدها برای ایجاد وجود هایپرلیپیدمی (لیپوپروتئین های زیاد) ،
- تجزیه و تحلیل ایمنی
- یک آزمایش خون ژنتیکی اضافی در بین اعضای خانواده برای شناسایی نقص ژنتیکی.
عواقب و عوارض احتمالی
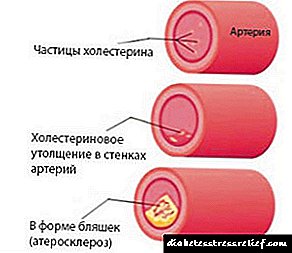
ناخوشایندترین نتیجه چربی خون ، آترواسکلروز است - رسوب پلاک های کلسترول بر روی دیواره رگ های خونی ، که در صورت انباشت ، منجر به تغییرات پاتولوژیک در دیواره می شود ، خاصیت ارتجاعی خود را از دست می دهد ، که این امر بر عملکرد کل سیستم قلبی عروقی تأثیر می گذارد. در نهایت ، پلاکهای آترواسکلروتیک باعث تنگ شدن رگ و انسداد آن می شود که ممکن است منجر به حمله قلبی یا سکته مغزی شود.
ماهیت مزمن عوارض با عواقب مشخصی از بیماری با عملکرد سیستم گردش خون توضیح داده می شود ، در نتیجه ایسکمی اعضا یا رگ های خونی ایجاد می شود.
کمبود عروق خطرناکترین عارضه است و ماهیت حاد آن با اسپاسم رگ مشخص می شود. حمله قلبی و پارگی رگ های کوچک یا بزرگ علائم بارز عواقب و فشار خون همزمان بیماری ها هستند.

اگر یک آزمایش خون کلسترول بالا را نشان دهد (کلسترول خون کمتر از 5.2 میلی مول در لیتر یا 200 میلی گرم در لیتر است) ، منطقی است که کل طیف لیپیدی بررسی شود. و هنگامی که کلسترول تام به دلیل کسری "مضر" (لیپوپروتئین های با چگالی کم و بسیار کم) بالا می رود ، متعاقباً مجبور خواهید بود دوباره در شیوه زندگی خود تجدید نظر کنید ، به طور اساسی تغییر شیوه زندگی معمول خود را به سمت سالم و سالم تری تغییر دهید.
تعریف بیماری. علل بیماری
هایپرکلسترولمی - این موارد نقض ترکیب چربی خون است که با افزایش غلظت کلسترول موجود در آن همراه است. این یک مورد خاص از دیس لیپیدمی است و افزایش کلسترول خون فقط یک علامت است و یک بیماری جداگانه نیست. بنابراین پزشک باید بفهمد که در هر مورد چه چیزی باعث بروز فشار خون بالا می شود ، اگرچه این امر همیشه ممکن نیست و در بیشتر موارد افزایش متوسط کلسترول خون به دلیل ویژگی های سبک زندگی مدرن "غربی" است.

لیپیدها - اینها موادی با منشأ بیولوژیکی هستند که به دلیل خصوصیات ساختار آنها ، در آب غیر محلول و در محلولهای آلی محلول هستند. معروف ترین (اما به هیچ وجه تنها) چربی ها نیستند. لیپیدها همچنین شامل کلسترول ، استرهای آن ، فسفولیپیدها ، مومها و برخی مواد دیگر هستند.
سوخت و ساز چربی چیست؟؟ اینها فرآیندهای جذب چربی از مواد غذایی و جذب آنها در دستگاه گوارش ، انتقال خون ، ورود آنها به سلولها ، تمام تحولات شیمیایی همراه این مواد و همچنین دفع مواد شیمیایی آنها و محصولات شیمیایی آنها از بدن است. همه این فرایندها در کل با مفهوم "تبادل"، و هرگونه تخلف در هر یک از این مراحل بسیاری به ترتیب ، اختلالات متابولیسم چربی، و اختلالات متابولیسم کلسترول یکی از انواع چنین اختلالات است ، اما شاید شایع ترین.
دو دلیل اصلی فشار خون بالا - سوء تغذیه و خصوصیات ژنتیکی / ناهنجاری ها. علاوه بر این ، برخی از بیماری ها (به عنوان مثال ، دیابت قندی ، کم کاری تیروئید ، گلومرولونفریت) با افزایش غلظت کلسترول خون همراه هستند. مصرف تعدادی از داروها (گلوکوکورتیکوئیدها ، قرصهای ضد بارداری هورمونی ، بتا بلاکرها) همچنین می تواند منجر به فشار خون بالا شود.
مشخص شده است که دقیقاً چنین ویژگیهای تغذیه ای در چارچوب به اصطلاح "سبک زندگی غربی" در صد سال گذشته مشخصه ای از ویژگی های مهم مواد غذایی است که منجر به اختلالات متابولیسم کلسترول به ویژه در ترکیب با بی تحرکی و سیگار کشیدن می شود. به طور خاص ، این یک رژیم غذایی با کالری بیش از حد ، محتوای بالای گوشتهای چرب ، لبنیات چرب ، محصولات نیمه تمام ، کالاهای پخته شده ، مارگارین ، روغن نخل ، شیرینی ، شیرینی سازی و برعکس ، کاهش مصرف سبزیجات ، میوه ها ، حبوبات ، غلات کامل است.
علائم قند خون
تحریک چربی خون در این واقعیت نهفته است که سالهاست که به هیچ وجه خود را نشان نمی دهد و فرد می تواند کاملاً سالم باشد. تخلفات فقط با تغییر در پارامترهای بیوشیمیایی خون قابل تشخیص است - اغلب آنها توسط شاخص هایی مانند کلسترول تام ، کلسترول لیپوپروتئین با چگالی کم ، کلسترول لیپوپروتئین با چگالی بالا و تری گلیسیریدها تعیین می شوند.
از تظاهرات احتمالی هیپرکلسترولمی تلفظ شده می توان نام برد:
- پلاک های آترواسکلروتیک در عروق ،
- xanthelasma - زرد رنگ کمی بیرون زده از پوست پلک ها ،

- زانتوماس - رسوبات زرد یا نارنجی چربی ها / کلسترول در پوست یا تاندون ها ، اغلب آشیل ، که باعث ضخیم شدن تاندون ها می شود ،

- قوس لیپوئیدی قرنیه که از نظر تشخیصی فقط در افراد زیر 45 سال وجود دارد و قوس سفید یا لبه ای در اطراف عنبیه چشم است.

مهم: عدم وجود زانتانام و زانتلاسم به معنای عدم وجود بیماری یا سطح کلسترول طبیعی نیست.
پاتوژنز پرکاری کلسترول خون
برای فرآیندهای مرتبط با جذب ، حرکات ، تحولات شیمیایی و دفع کلسترول ، تعداد زیادی از ژنهای مختلف مسئول هستند. در مورد "خرابی" (جهش) یک ژن خاص ، در پیوند مربوط به این "نقاله شیمیایی" تخلف رخ می دهد.
به عنوان مثال ، لیپوپروتئینهای با چگالی کم ، کلسترول خون و ترکیبات آن (استرها) را با اسیدهای چرب اشباع نشده اشباع شده (از جمله امگا 3 که به طور گسترده ای شناخته شده است) به سلولهایی که به این مواد احتیاج دارند انتقال می دهد. به منظور جذب لیپوپروتئینهای با چگالی کم از خون به همراه مواد موجود در آن ، سلولها "تله" های عجیب و غریب - گیرنده هایی را روی سطح خود قرار می دهند. اگر گیرنده مطابق اصل "کلید قفل" به یک محل خاص روی سطح ذرات لیپوپروتئین متصل شود ، این ذره توسط سلول اسیر شده و وارد آن می شود و لیپیدهای موجود در ذره لیپوپروتئین توسط سلول برای نیازهای خود استفاده می شوند.

در صورتی که این تعامل ، به قیاس با "قفل کلید" نقض شود ، سرعت و کارآیی جذب ذرات لیپوپروتئین کاهش می یابد و میزان کلسترول موجود در خون به همین ترتیب افزایش می یابد. چنین نقض تعامل می تواند به عنوان مثال با نقص ساختاری در گیرنده برای لیپوپروتئین های با چگالی کم رخ دهد. این نقص در حضور یک ژن جهش یافته رخ می دهد که به نوبه خود خود نقص را نیز به همراه دارد.
ژن پاتولوژیک می تواند برای بسیاری از نسل ها از والدین به کودکان منتقل شود. بنابراین ، چنین بیماری نامیده می شود فشار خون بالا خانوادگی. در همین زمان ، تعداد زیادی از ذرات لیپوپروتئین حاوی کلسترول در خون گردش می کنند و با گذشت زمان در دیواره عروقی شریان ها جمع می شوند و باعث ایجاد پلاک های آترواسکلروتیک می شوند.
کمبود کلسترول خانوادگی تنها و به دور از شایع ترین نوع اختلال متابولیسم کلسترول نیست. بیشتر اوقات ، اختلالات متابولیسم کلسترول به دلیل تأثیر عوامل شیوه زندگی ایجاد می شود: سوء تغذیه ، سیگار کشیدن و بی تحرکی.به عنوان مثال ، مصرف بیش از حد مواد غذایی حاوی اسیدهای چرب اشباع شده اشباع و چربی های ترانس (که در گوشتهای چرب ، لبنیات ، مارگارین ، روغن پالم و سایر محصولات موجود است) منجر به تشکیل چنین ذرات لیپوپروتئین می شود که بدن "استفاده از آنها" در این فرآیند دشوار است. تحولات بیوشیمیایی. در نتیجه این ، آنها مدت طولانی در خون گردش می کنند و سرانجام در دیواره عروق خاتمه می یابند و باعث ایجاد پلاک های آترواسکلروتیک می شوند (این یک نمایش ساده از روند است).

استعمال دخانیات ، قند خون بالا ، بیماریهای التهابی مزمن - همه اینها باعث ایجاد تغییرات شیمیایی در ذرات لیپوپروتئین می شود ، در نتیجه آنها با موفقیت توسط سلول های مورد نیاز آنها جذب نمی شوند و توسط بدن به عنوان ماده خارجی قابل درک هستند.
طبقه بندی و مراحل رشد فشار خون بالا
طبقه بندی های موجود از اختلالات متابولیسم لیپید بعید است که برای بیمار مفید باشد ، زیرا آنها با توجه به خصوصیات ارتباط پارامترهای بیوشیمیایی خون ساخته می شوند.
در یک تقریب اول ، راحت است که همه دیس لیپیدمی را به:
- فشار خون بالا - افزایش سطح کلسترول تام و کلسترول لیپوپروتئینهای کم چگالی ("کلسترول بد") ،
- هیپرتریگلیسیریدمی - افزایش غلظت تری گلیسیریدها (چربی ها) در خون ، که با این حال ، به خودی خود در خون وجود ندارند ، اما به طور عمده در ترکیب لیپوپروتئین های با چگالی بسیار کم است.
هایپرکلسترولمی خطر ابتلا به بیماریهای مرتبط با آترواسکلروز را افزایش می دهد. اگر غلظت کلسترول لیپوپروتئین با چگالی بالا ("کلسترول خوب") کاهش یابد - در مردان کمتر از 1.0 میلی مول در لیتر و کمتر از 1.2 میلی مول در لیتر در خانم ها - این نیز بد است ، زیرا باعث تسریع در پیشرفت آترواسکلروز می شود.
هایپرتریگلیسیریدمی شدید مملو از توسعه لوزالمعده حاد (آسیب التهابی و مخرب لوزالمعده) ، و هیپرتریگلیسیریدمی متوسط توسعه آترواسکلروز را تسریع می کند.
عوارض کمبود کلسترول خون
اگر افزایش سطح کلسترول خون به مدت طولانی ادامه یابد (ما در مورد مقیاس های زمانی مانند سال ها صحبت می کنیم) ، به خصوص اگر سایر عوامل جانبی مانند فشار خون بالا ، سیگار کشیدن ، دیابت قندی به طور موازی عمل کنند ، پس از آن آترواسکلروتیک پلاک هایی در کشتی هایی که لومن آنها را باریک می کند ، و گاهی اوقات حتی به طور کامل عروق را مسدود می کند.

پلاک ممکن است کوچک باشد ، اما اگر یکپارچگی آن نقض شود ، تماس با محتوای داخلی پلاک با خون منجر به تشکیل خیلی سریع لخته خون در این مکان می شود و ممکن است لامپ عروق ظرف ظرف چند دقیقه کاملاً مسدود شود. در این حالت ، این مورد ممکن است منجر به انفارکتوس میوکارد (در صورت مسدود شدن یکی از رگ های قلب تأمین کننده قلب) یا سکته مغزی (در صورت بروز هر یک از عروق تأمین کننده مغز).
معمولاً این منظم صحیح است: هرچه سطح کلسترول خون در خون بالاتر باشد (به خصوص اگر کسری کلسترول لیپوپروتئین با چگالی کم افزایش یابد) ، سطح داخلی رگها به شدت با پلاک های آترواسکلروتیک تحت تأثیر قرار می گیرند ، خطر ابتلا به سکته قلبی و سکته مغزی بیشتر می شود و خطر ابتلا به بیماری های مرتبط با محدودیت وجود دارد. به عنوان مثال: جریان خون در یک اندام خاص:
- آنژین صدری - در اثر فشار / ناراحتی در قفسه سینه در هنگام اعمال فشارهای بدنی (راه رفتن یا دویدن) ،
- آترواسکلروز obliterans از شریان های اندام تحتانی - که با درد / سوزش یا خستگی سریع عضلات پا هنگام راه رفتن آشکار می شود.
تشخیص کمبود کلسترول خون
ارزیابی جامع از تغییرات پارامترهای بیوشیمیایی خون که متابولیسم لیپیدها را مشخص می کند ، کلید اصلی تشخیص متابولیسم لیپیدها و متابولیسم کلسترول به عنوان یک مورد خاص از دیس لیپیدمی است. بیشتر اوقات ، چهار شاخص ارزیابی می شوند:
- کلسترول تام
- کلسترول لیپوپروتئین با چگالی کم ،
- کلسترول لیپوپروتئین با چگالی بالا ،
- تری گلیسیرید
زیر "کلسترول تاموی گفت: "در اینجا ما غلظت کل آن را در نظر داریم ، در حالی که تمام این کلسترول موجود در خون در بخش های مختلفی توزیع می شود - چگالی کم ، لیپوپروتئین های با چگالی بالا و برخی دیگر.
برای ساده کردن موارد کمی ، پزشکان کلسترول موجود در لیپوپروتئین های با چگالی کم را "بد" می نامند ، و آنچه که در لیپوپروتئین های با چگالی بالا یافت می شود "خوب" است. چنین ویژگی کمی توصیفی کودکان به دلیل این واقعیت است که افزایش غلظت لیپوپروتئینهای با چگالی کم در خون با رشد سریع آترواسکلروز (ظهور و رشد پلاکهای آترواسکلروتیک در رگها) همراه است و لیپوپروتئینهای با چگالی بالا برعکس مانع این روند می شوند.
تعیین مستقیم غلظت لیپوپروتئین های خاص در یک آزمایشگاه بیوشیمیایی غیرممکن است ، بنابراین غلظت آنها به طور غیر مستقیم با غلظت کلسترول موجود در بخش خاصی از لیپوپروتئین ها قضاوت می شود.
به عنوان بخشی از معاینه بالینی ، غلظت کلسترول کل خون در کل جمعیت بزرگسال تعیین می شود. اگر به نظر می رسد که زیاد شده است (بیش از 5 میلی مول در لیتر برای افرادی که هنوز بیماری قلبی عروقی ندارند) ، می توان غلظت کلسترول "بد" و "خوب" و همچنین تری گلیسیرید را اندازه گیری کرد. با به دست آوردن چنین تصویری کامل از طیف چربی خون ، معمولاً با احتمال زیاد می توان تشخیص داد که چه نوع اختلال متابولیکی چربی در فرد وجود دارد. این تا حد زیادی مشخص خواهد کرد که پزشک چه نوع درمانی را تجویز خواهد کرد.
با این وجود ، یک پزشک خوب آزمایشات بیوشیمیایی را تشخیص و درمان نمی کند ، بلکه شخص به عنوان یک کل است. بنابراین نکته اصلی که پزشک باید در بیمار مبتلا به اختلالات متابولیسم لیپید ارزیابی کند ، خطر بروز عوارض جانبی قلبی عروقی مانند انفارکتوس میوکارد ، سکته مغزی ، مرگ بر اثر دلایل قلبی و عروقی ، ایجاد آنژین صدری و خطر ابتلا به لوزالمعده حاد است که به شدت با افزایش می یابد غلظت تری گلیسیرید بیش از 10 میلی مول در لیتر. بنابراین ، پزشک مهمترین عوامل خطر در ایجاد آترواسکلروز را در نظر می گیرد: سن ، سیگار کشیدن ، فشار خون بالا ، دیابت و دیگران. برای محاسبه خطر می توان از مقیاس ها و ماشین حساب های ویژه استفاده کرد.
پزشک معالج بیمار را مورد بررسی قرار می دهد ، از جمله ، به پوست و تاندون ها توجه دارد (ممکن است در غلظت های زیاد آنها در خون رسوب لیپید وجود داشته باشد) ، وضعیت قرنیه چشم (به دلیل رسوب چربی ها ، ممکن است یک قوس مشخص در امتداد لبه قرنیه ظاهر شود).
بعضی اوقات ، جستجوی پلاكهای آترواسكلروتیك در عروق انجام می شود كه بیشترین دسترسی را برای مطالعات غیر تهاجمی (همراه با نقض صحت پوست و غشاهای مخاطی) ندارند - در شریان های كاروتید كه با استفاده از سونوگرافی مورد بررسی قرار می گیرند.

اگر براساس آنالیز تصویر کلینیکی ، دلیل وجود شک بر ضایعات آترواسکلروتیک عروق دیگر (قلب ، مغز ، اندام تحتانی ، کلیه ها) وجود داشته باشد ، برای بررسی وجود چنین ضایعه مطالعات مناسبی انجام می شود.
درمان فشار خون بالا
چالش اصلی در درمان فشار خون بالا - از عوارض جدی جلوگیری کرده یا حداقل خطر آنها را کاهش می دهد. این کار از طریق یک هدف متوسط - تصحیح کلسترول در خون و همچنین در معرض قرار گرفتن در معرض سایر عوامل خطرناک شناخته شده برای تصلب شرایین حاصل می شود.
با عادی سازی کلسترول در خون و با طولانی نگه داشتن غلظت آن در دامنه بهینه ، به تدریج کاهش خطر انفارکتوس میوکارد ، سکته مغزی ، مرگ بر اثر دلایل قلبی عروقی رخ می دهد. بنابراین ، حفظ غلظت بهینه کلسترول در خون (قبل از هر چیز "بد") تا حد ممکن ، به طور ایده آل - برای زندگی بسیار مهم است.
البته ، در بسیاری موارد ، تغییر سبک زندگی به تنهایی برای این امر کافی نیست ، به خصوص که تعداد کمی از افراد موفق به حفظ یک سبک زندگی سالم برای مدت طولانی می شوند - وسوسه های زیادی نیز در این راه نهفته است.
با ریسک بالای عوارض قلبی عروقی ، داروهایی که سطح کلسترول "بد" را کاهش می دهند ، باید بدون توجه به روحیه بیمار برای بهبود سبک زندگی ، تجویز شوند.
در حال حاضر ، در قلب شناسی ، مفهوم "کلسترول طبیعیدر عوض ، از اصطلاح "کلسترول بهینه"و آنچه در آن خواهد بود ، به کل خطر قلبی عروقی بستگی دارد. بر اساس اطلاعات بدست آمده از بیمار ، پزشک این خطر را محاسبه می کند:
- اگر خطر بسیار زیاد باشد (و این ، برای مثال ، تمام بیمارانی که قبلاً دچار بیماری قلبی عروق کرونر شده اند یا دچار سکته مغزی ایسکمیک ، دیابت و تعدادی دیگر از گروه های دیگر شده اند) ، آنگاه سطح بهینه برای کلسترول "بد" کمتر از 1.8 میلی مول باشد / ل
- در معرض خطر بالا (اگر بیمار هنوز بیماری قلبی عروقی آترواسکلروتیک نداشته باشد ، اما او چندین عامل خطر دارد ، به عنوان مثال ، سیگار کشیدن یک بیمار فشار خون بالا مرد 50 ساله با سطح کلسترول 6 میلی مول در لیتر خطر قلبی عروقی بالایی دارد) ، مقدار بهینه برای " کلسترول بد "کمتر از 2.6 میلی مول در لیتر خواهد بود.
- برای هر کس دیگری که خطر قلبی عروقی زیاد یا خیلی زیاد نداشته باشد ، کلسترول بهینه لیپوپروتئینهای با چگالی کم (کلسترول "بد") کمتر از 3.0 میلی مول در لیتر خواهد بود.
اگر یک "شکست" ژنتیکی در پشت پردردی کلسترول خون وجود داشته باشد ، تغییر در شیوه زندگی (رژیم غذایی ، فعالیت حرکتی ، ترک سیگار) فقط می تواند ترکیبات بیوشیمیایی خون را تا حد محدودی بهبود بخشد ، بنابراین ، شما همیشه باید به نسخه های اضافی دارو درمانی متوسل شوید.
چه تغییراتی در شیوه زندگی می تواند کلسترول را کاهش داده و خطر ابتلا به بیماری های قلبی را کاهش دهد؟
اول از همه ، این موارد است:
- کاهش مصرف غذاهایی مانند گوشت چرب ، لبنیات چرب ، شیرینی و شیرینی ،
- قطع کامل سیگار کشیدن ،
- اگر اضافه وزن و چاقی وجود داشته باشد ، حداقل 10٪ وزن اصلی کاهش می یابد
- افزایش فعالیت حرکتی - یک فعالیت بدنی نسبتاً شدید حداقل 4-5 بار در هفته به مدت 30-40 دقیقه ، که نیاز به تلاش (برای مثال دویدن ، دوچرخه سواری ، ورزش در فضای باز ، شنا و موارد دیگر) و کارهای خانه در این زمینه دارد فعالیت بدنی مناسبی محسوب نمی شود.
همه این اقدامات نه تنها باعث بهبود ترکیب چربی خون می شوند ، بلکه می توانند خطر بیماریهای قلبی عروقی مرتبط با آترواسکلروز را نیز کاهش دهند (انفارکتوس میوکارد ، سکته مغزی ، آنژین صدری و دیگران).
دارو درمانی
داروهای اصلی برای کاهش کلسترول و خطرهای قلبی عروقی مرتبط با آن ، استاتین ها هستند. اولین استاتین ها ، مانند اولین آنتی بیوتیک ها ، از کشت قالب به دست آمد. نسل های بعدی استاتین ها به دلیل سنتز شیمیایی ظاهر شدند.
استاتین ها - شاید بهترین داروهای مورد مطالعه در تاریخ پزشکی و در عین حال یکی از بی خطرترین ها باشد. این گروه از داروها سنتز کلسترول موجود در کبد را مهار می کنند (بله ، بیشتر کلسترول در داخل ما تشکیل می شود ، اما از خارج نیست). کبد ، به کلسترول نیاز دارد ، در درجه اول برای سنتز اسیدهای صفراوی ، به عنوان بخشی از لیپوپروتئین های با چگالی کم ، به طور فعال تر کلسترول را از خون بیرون می کشد ، در نتیجه ، به تدریج ، طی یک یا دو ماه ، غلظت کلسترول در خون کاهش می یابد و می تواند 50٪ کاهش یابد. از سطح قبلی با دوز کافی از استاتین. نتایج مطالعات بالینی بیشماری که با مشارکت هزاران بیمار انجام شده است ، به طرز قانع کننده ای توانایی این گروه از داروها را نه تنها در کاهش کلسترول خون نشان می دهد ، بلکه مهمتر از همه ، کاهش جدی انفارکتوس میوکارد و سکته مغزی و از همه مهمتر افزایش امید به زندگی بیماران است. با بیماریهای قلبی عروقی (خصوصاً افرادی که دچار انفارکتوس میوکارد و همچنین افراد با اشکال دیگر بیماری قلبی عروقی) هستند.
با کمک سونوگرافی داخل عروقی ، توانایی استاتین ها با مصرف منظم حداقل به مدت دو سال برای متوقف کردن پیشرفت آترواسکلروز و حتی کاهش اندازه پلاک های آترواسکلروز ثابت شد.
این مهم است که اگر نشانه هایی برای مصرف آنها وجود داشته باشد ، درمان با استاتین باید در دوزهای کافی و برای مدت طولانی - برای چند سال انجام شود. دوزهای معمول در قلب شناسی مدرن 40-80 میلی گرم است آتورواستاتین و 20-40 میلی گرم روزواستاتین. این دو داروی مؤثر و مدرن این کلاس هستند.
استاندارد طلا داروهای اصلی شرکتهای توسعه - Krestor (روزواستاتین از AstraZeneca) و Liprimar (آتورواستاتین از Pfizer) هستند. آماده سازی استاتین باقیمانده حاوی روزواواستاتین یا آتورواستاتین کپی (تولید شده) تکثیر می شوند و باید در کارآزمایی های بالینی ، برابری آنها را با داروهای اصلی نشان دهند. بسیاری از ژنرال ها چنین شواهدی در مورد اثربخشی و ایمنی خود ندارند و استفاده از آنها گاهی می تواند ناامید کننده باشد. مزیت ژنریک هزینه کمتری آنهاست.
داروی دیگری که باعث کاهش سطح کلسترول "بد" در خون می شود ، اتی بییم است. این ماده مانع از جذب کلسترول در لومن روده می شود و معمولاً علاوه بر استاتین ، در صورت عدم اجازه مونوتراپی ، به حد مطلوب کلسترول تجویز می شوند. به خودی خود ، ezetimibe می تواند سطح کلسترول "بد" را تا 20-20٪ از اصلی ، یعنی کاهش دهد. از این نظر نسبت به استاتین پایین تر است.
کلاس جدیدی از داروهایی که در توانایی آنها در کاهش سطح کلسترول بد از حد استاتین فراتر رفته است ، به اصطلاح کومبا نامیده می شوند که آنتی بادی پروتئین تنظیم کننده هستند که وظیفه تنظیم میزان جذب کلسترول از خون را دارند. درست است ، این داروها بسیار گران هستند (هزینه درمان 30-40 هزار روبل در ماه). اما موقعیت هایی وجود دارد که به معنای واقعی کلمه برای نجات زندگی ضروری است ، در غیر این صورت ممکن است بیمار به مدت 5 سال بعد به دلیل انفارکتوس میوکارد یا سکته مغزی زنده نماند. علاوه بر این ، این کلاس جدید از داروها برای معالجه بیماران مبتلا به فشار خون بالا در خانواده در مواردی استفاده می شود که با حداکثر دوز استاتین ها به همراه ترکیب اتی بییم ، سطح کلسترول هنوز بسیار از حد مطلوب فاصله دارد.
پیش بینی پیشگیری
به طور کلی می توان گفت که هرچه سطح کلسترول خون پایین تر باشد ، بهتر می شود. در نوزادان و در بسیاری از پستانداران ، سطح کلسترول "بد" در خون 0 / 0-1 / 0 میلی مول در لیتر است. بنابراین ، از "کلسترول بیش از حد پایین" نترسید.
اگر بیماری قلبی و عروقی مرتبط با آترواسکلروز وجود نداشته باشد ، می توانید پیش بینی را ارزیابی کرده و با استفاده از یک ماشین حساب ویژه SCORE که فاکتورهای خطر از جمله کلسترول خون ، جنس ، سن ، سیگار کشیدن و فشار خون را در نظر می گیرد ، خطر را محاسبه کنید. بیمار ماشین حساب احتمال مرگ در اثر بیماری های قلبی عروقی را طی 10 سال آینده می دهد.
لازم به ذکر است که خطر عوارض غیر کشنده (ایجاد انفارکتوس میوکارد یا سکته مغزی ، در صورتی که منجر به مرگ نشوند ، همچنین آنژین صدری و سایر بیماری ها) تقریباً 3-4 برابر بیشتر از ارزش احتمال مرگ نشان داده شده توسط ماشین حساب SCORE است (آسان است یافت شده در اینترنت).
اگر به کمک یک ماشین حساب که 5 درصد پوند دریافت کرده اید ، خطر آن زیاد یا بسیار زیاد است ، و اقدامات فشرده ای برای کاهش آن با بهبود شیوه زندگی و احتمالاً مصرف برخی از داروهای خاص (به احتمال زیاد استاتین و / یا داروهای معالجه فشار خون بالا) لازم است.
بنابراین ، کلسترول خون در درجه اول با ریسک بسیار واقعی ابتلا به بیماری های قلبی عروقی و عوارض خطرناک است ، به خصوص اگر همراه با فشار خون بالا ، استعمال سیگار ، بی تحرکی و دیابت قندی باشد. بنابراین ، درمان چنین بیمار مستلزم نه تنها تصحیح کلسترول بلکه کاهش حداکثر در خطر بیماری قلبی عروقی به دلیل تأثیرگذاری بر سایر عوامل پیش آگهی نامطلوب ذکر شده در بالا است.
ویژگی های تغذیه ای در پرکاری کلسترول خون
رژیم غذایی برای افزایش کلسترول خون به گونه ای طراحی شده است که خاصیت ضد اسکلروتیکی دارد و کلسترول اضافی بدن را با مجموعه خاصی از محصولات از بین می برد.
قوانین کلی تغذیه در جهت عادی سازی متابولیسم و ایجاد عادات غذایی سالم است.
اصول تغذیه ای برای پرکاری کلسترول خون:
- میزان چربی در رژیم غذایی روزانه خود را کاهش دهید.
- محرومیت جزئی یا کامل از محصولات کلسترول بالا.
- محدود کردن میزان مصرف تمام اسیدهای چرب اشباع شده.
- افزایش نسبت اسیدهای چرب اشباع نشده در رژیم غذایی روزانه.
- مصرف تعداد زیادی کربوهیدرات آهسته (پیچیده) و فیبر.
- مقدار نمک را محدود کنید - بیشتر از 3-4 گرم در روز.
- جایگزینی چربی های حیوانی با چربی های گیاهی.
برای کاهش کلسترول خون ، مواد مغذی ، عناصر کمیاب و ویتامین ها باید پایه و اساس رژیم را تشکیل دهند. اما این روند بسیار طولانی است ، و رژیم رژیم غذایی باید بیش از یک ماه رعایت شود. متخصصان و پزشکان تغذیه بر انواع غذاها و ظروف اصرار دارند تا بدن بتواند به طور عادی کار کند.
از چه غذایی رژیم تهیه کنیم؟
در بین محصولات مفید می توانید جداگانه تهیه کنید ماهیاز آنجا که حتی کمترین انواع آن فقط فایده ای به همراه خواهد داشت ، اما دریافت روغن ماهی فقط باید پس از مشورت با پزشک شما شروع شود.
گوشت برای پخت و پز ، بهتر است لاغر را انتخاب کنید ، در غیر این صورت ارزش جدا کردن لایه چربی از یک قطعه است. فیله و تاندونین مناسب ترین قسمت ها برای تغذیه بالینی هستند. کالباس ، کالباس و محصولات مشابه باید کاملاً از فهرست حذف شوند.
تقریباً همه محصولات لبنی توصیه نمی شودفقط مقدار کمی شیر بدون چربی مجاز است.
محصولاتی که باعث کاهش کلسترول خون می شوند ، در برخی موارد می توانند باعث اضافه وزن شوند. نمونه بارز آن است آجیل، که ، اگرچه در مبارزه با پلاک های کلسترول مفید به نظر می رسند ، اما هنوز هم کالری بیش از حد بالایی دارند. چای سبز همچنین به پاکسازی رگ های خونی کمک می کند ، اما به افزایش وزن بدن منجر نمی شود.
در هنگام رژیم غذایی از نوشیدنی های قوی سوء استفاده نکنید ، زیرا حتی فشار خون بالا (کلسترول خون بیش از 6.5 میلی مول در لیتر یا 300 میلی گرم در دسی لیتر نیست) نیاز به پیروی از یک رژیم درمانی دارد ، که این امر توسط الکل مانع می شود. اعتقاد بر این است که میزان الکل در روز نباید از 20 میلی لیتر تجاوز کند. در بیماری های قلب و گردش خون ، الکل باید از این قاعده مستثنی شود.
سبوس و آرد درشت در برنامه رژیم غذایی ، آرد پریمیوم کاملاً جایگزین شده است و این قانون باید با انتخاب محصولات نانوایی هدایت شود. رول کره ، کوکی ها و شیرینی های دیگر توصیه نمی شود ، زیرا اساس بیشتر دستور العمل ها محصولات کلسترول بالا است.
غلات و حبوبات - یک مؤلفه اساسی رژیم ، پزشکان و متخصصان تغذیه اجازه تهیه غلات با شیر بدون چربی را می دهند.

فیبر سبزیجات و میوه ستون سوم رژیم است ، از آنجایی که این ماده فعالیت دستگاه گوارش را عادی می کند ، حاوی تعداد زیادی میکروالژن بوده و با پاک کردن کلسترول به پاکسازی رگ های خونی کمک می کند.
تمام اشکال و انواع فشار خون بالا که در بالا ذکر شد فاقد ویژگی های رژیم غذایی هستند. مجموعه ظروف و مجموعه غذاهای رژیمی درمانی نیز همانند روشهای پردازش آشپزی محصولات یکسان است.
بهتر است بخار بخورید ، و همچنین آشپزی ، خورش یا پخت هر محصول را انجام دهید. برای مشکلات با وزن ، پزشکان توصیه می کنند شاخص گلیسمی ظروف را کنترل کنند.
روشهای استاندارد درمان
مبانی غیر دارویی در مورد درمان هیپوکلسترولمی:
- کاهش وزن
- توزیع فعالیت بدنی بسته به میزان جریان اکسیژن (انتخاب فردی برنامه با در نظر گرفتن کلیه بیماریهای همزمان و شدت آنها) ،
- عادی سازی رژیم ، کنترل دقیق میزان مواد دریافتی متناسب با حجم بارها (رد چربی و سرخ شده ، جایگزینی پروتئین های چرب با کالری های کم کالری ، افزایش روزانه میوه و سبزیجات) ،
- امتناع از مصرف الکل (به کاهش سرعت افزایش وزن ، متابولیسم اسید اوریک عادی می شود ، احتمال عوارض جانبی هنگام مصرف دارو کاهش می یابد) ،
- محدودیت در مصرف سیگار (به شما امکان می دهد خطر ابتلا به پاتولوژی های سیستم قلبی عروقی را کاهش دهید ، غلظت مواد گروه آنتی بیوتیک افزایش می یابد) ،
عزتیمیب و مانند آن
این گروه باید از جذب کلسترول در روده جلوگیری کند ، اما تنها یک اثر جزئی دارد. واقعیت این است که تنها 20٪ کلسترول از مواد غذایی حاصل می شود ، بقیه آن در بافتهای کبد تشکیل می شود.

گیرندگان اسید کلولیک
این گروه از مواد به از بین بردن کلسترول ، که بخشی از اسیدهای چرب است ، کمک می کند. عوارض جانبی مصرف آنها عمدتا به میزان مراحل فرآیند هضم مربوط می شود ، اما جوانه های چشایی نیز می توانند تحت تأثیر قرار گیرند.
عمل این داروها با هدف کاهش سطح تری گلیسیرید و افزایش غلظت لیپوپروتئینهای با چگالی بالا انجام می شود.
داروهای مردمی
طب سنتی نیز آماده ارائه کمکهای خود است و درمان با داروهای مردمی با هدف کاهش کلسترول خون انجام می شود. اگر این روش هنوز هم می تواند به مقابله با شکل اکتسابی از بیماری کمک کند ، پس با یک جهش ژنی ، انواع جوشانده ها و تنتور ها قطعاً تأثیر مثبتی نخواهند داشت. به هر حال دریافت داروهای مردمی فقط پس از هماهنگی موضوع با پزشک قابل انجام است.نمونه هایی از دستور العمل های مناسب را می توان در ماده پاکسازی رگ های خونی از کلسترول یافت.
کلسترول خون: طبقه بندی و درمان کلسترول بالا
- سطح قند را برای مدت طولانی تثبیت می کند
- تولید انسولین لوزالمعده را بازیابی می کند
خوانندگان ما با موفقیت از Aterol برای کاهش کلسترول استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
کلسترولمی به کلسترول خون موجود در خون فرد اطلاق می شود.
همچنین ، این اصطلاح می تواند به معنای انحراف از هنجار باشد ، که اغلب آنها به آسیب شناسی مراجعه می کنند. بعضی اوقات این اصطلاح فقط به خطر ابتلا به بیماری اطلاق می شود.
آنها برای پدیده ای مانند کلسترول ، کد E 78 را طبق طبقه بندی بین المللی بیماری ها اختصاص دادند. چنین طبقه بندی نشان دهنده اختلالات متابولیسم چربی ، سیستم غدد درون ریز است.
کلسترول اگرچه یک ماده مهم است ، اما کمبود یا کمبود آن می تواند باعث بیماریهای مختلفی شود.
او قادر است تأثیر بگذارد:
- عملکرد سیستم هورمونی و تولید آنها بدون شکست ،
- محافظت از غشای سلولی ، زیرا آنتی اکسیدان قدرتمندی است ،
- جذب ویتامین D
- هضم کامل و جذب تمام چربی های مهم.
پدیده سطح کلسترول می تواند باعث دو آسیب شناسی شود. - پرکاری کلسترول خون و هیپوکلسترولمی. آنها به دلیل عدم کسب دلایل بیشتر در بزرگسالان متاثر می شوند.
چربی خون با افزایش کلسترول خون همراه است. این عامل بیماری های قلبی عروقی است. این به معنای آسیب شناسی جداگانه نیست ، بلکه تعدادی از بیماریهای همزمان همراه با سطح بالای ماده است.
هیپوکلسترولمی در بیماریهای مختلف مشاهده می شود و با کمبود کلسترول تام مشخص می شود. بسیار نادر است ، با بیماری های دستگاه تناسلی ، اختلال در عملکرد کبد ، کولیت ، مشکلات گوارشی و اختلالات خوردن مشاهده می شود.
برای تشخیص چنین پدیده ها ، باید همه چیز را در مورد علائم و روش های پیشگیری بدانید.
علل کلسترول
بیشتر اوقات ، کلسترول به معنای احتمال افزایش سطح لیپیدهاست.
فقط به این دلیل که چنین تخلفاتی رخ نمی دهد.
این امر به شرایطی نیاز دارد که برای تجمع کلسترول مفید باشد.
این موارد عبارتند از:
- گرایش ژنتیکی به اختلالات چربی.
- اختلال متابولیک.
- استفاده از محصولات مضر و سبک زندگی نادرست.
- افزایش وزن بدن.
- فشار خون بالا.
- قرار گرفتن در معرض طولانی مدت در معرض استرس و بی ثباتی عاطفی.
- افراد رده سنی 60+ سال.
- غذاهای چرب و سرخ شده بیش از حد در رژیم غذایی.
- سوء مصرف الکل.
- عدم فعالیت بدنی ، سبک زندگی بی تحرک.
 علاوه بر چنین عواملی ، می توان تمایل به کلسترول بالا را در افراد مبتلا به بیماری های خاص مشاهده کرد.
علاوه بر چنین عواملی ، می توان تمایل به کلسترول بالا را در افراد مبتلا به بیماری های خاص مشاهده کرد.
آنها خودشان با ماشه ای شروع می شوند که روند تجمع چربی را شروع می کند. این بیماری های همزمان هستند که اغلب باعث این آسیب شناسی می شوند. این موارد شامل دیابت نوع 2 ، اختلال در عملکرد کبد و کلیه ، اختلال در عملکرد تیروئید ، استفاده طولانی مدت از داروهای تهاجمی است.
این عوامل نه تنها در سطح لیپیدها تأثیر دارند بلکه علل بیماریهای جدی نیز هستند.
دلایل مختلفی برای کاهش کلسترول وجود دارد. از آنجایی که کلسترول بر عملکرد کل ارگانیسم تأثیر می گذارد ، کمبود آن همچنین می تواند باعث تعدادی بیماری شود. با کلسترول پایین ، نقص کلیه سیستم های بدن رخ می دهد.
به طور کلی ، این پدیده می تواند باعث شود:
- نقض پیش زمینه هورمونی ، که منجر به بی ثباتی در صفحه روانشناختی خواهد شد.
- به دلیل کمبود هورمونهای جنسی ، ناباروری ، کاهش میل جنسی ممکن است رخ دهد.
- ویتامین های کافی نیست.
- ناراحتی گوارشی.
- دیابت قندی.
- خونریزی مغزی با پارگی رگ های خونی.
بر این اساس ، می توان نتیجه گرفت که سکته مغزی بیشتر در افراد مبتلا به هیپوکلسترول ایجاد می شود. همین حالت را می توان در مورد حالات افسردگی نیز گفت. علاوه بر این ، کارشناسان خاطرنشان كردند كه چنین افرادی مستعد ابتلا به سرطان كبد هستند و بیشتر مستعد ابتلا به الكلیسم و اعتیاد به مواد مخدر هستند.
علل پایین بودن کلسترول:
- بیماری کبد
- سوء تغذیه ، انواع گرسنگی ،
- استرس روانی مداوم ،
- وراثت
علاوه بر این ، وجود کم خونی و عفونت ها بر کلسترول تأثیر می گذارد.
علائم اختلالات کلسترول
اگر به موقع تشخیص داده نشود و درمان شروع نشود ، ممکن است تعدادی آسیب شناسی جدی ایجاد شود. همچنین می تواند دلیل توسعه آنها باشد.
برای نظارت مداوم بر سلامتی ، باید مرتباً معاینه جامع انجام دهید.
برای تشخیص تخلف در مراحل اولیه ، باید به بدن خود توجه کنید.
برای بالا رفتن سطح کلسترول بد ، علائم زیر مشخص است:
- برهم زدن ضربان قلب.
- ناراحتی یا درد قفسه سینه.
- سرگیجه مکرر.
- تغییر رنگ پوست.
- تهوع اندام و احساس درد در هنگام تحرک بدنی.
- با لخته شدن خون ، هنگام راه رفتن می توانید از لنگ بودن رنج ببرید.
 این آسیب شناسی در علائم بیماریهای قلبی عروقی مشابه است. این تصادفی نیست ، زیرا کلسترول یک عامل مستقیم در رشد آنهاست. اگر این بیماری برای مدت طولانی کافی بر بدن تأثیر بگذارد ، می توان علائم آشکار مشاهده کرد. تعیین وجود این بیماری به خودی خود مشکل ساز است ، احتمال ابتلا به آن را با عوامل غیرمستقیم مانند تغذیه و سبک زندگی متصل نکنید. تشخیص دقیق فقط پس از یک سری تکنیک های تشخیصی توسط متخصص قابل تشخیص است.
این آسیب شناسی در علائم بیماریهای قلبی عروقی مشابه است. این تصادفی نیست ، زیرا کلسترول یک عامل مستقیم در رشد آنهاست. اگر این بیماری برای مدت طولانی کافی بر بدن تأثیر بگذارد ، می توان علائم آشکار مشاهده کرد. تعیین وجود این بیماری به خودی خود مشکل ساز است ، احتمال ابتلا به آن را با عوامل غیرمستقیم مانند تغذیه و سبک زندگی متصل نکنید. تشخیص دقیق فقط پس از یک سری تکنیک های تشخیصی توسط متخصص قابل تشخیص است.
علائم کمبود کلسترول چندان وجود ندارد. همه آنها غیرمستقیم هستند و نشان از نقض جدی دارند. آنها هنگامی که بدن نیاز به یک روش پزشکی جدی دارد ، خود را نشان می دهند. برخی از علائم ممکن است به شکل:
- خستگی بعد از بارهای سبک ،
- افزایش اندازه غدد لنفاوی ،
- افسردگی طولانی همراه با پرخاشگری ،
- کاهش میل جنسی
- عدم تعادل هورمونی ،
- مشکلات گوارشی.
هر یک از موارد ممکن است منشاء متفاوتی داشته باشد ، کاملاً بی ارتباط با هیپوکلسترول باشد. در هر صورت ، اگر علائم متعددی وجود دارد ، باید با پزشک مشورت کنید ، زیرا این شرایط نیاز به درمان دارد.
اختلالات بیوشیمیایی
برای درک دلایل و پیامدهای بروز و بروز بیماری خاص ، لازم است مکانیسم مسیر تغییرات متفاوت با هنجار را بهتر بشناسیم. بیوشیمی پرکلسترول خون نوعی اختلال است که بر روی روند متابولیسم لیپید تأثیر می گذارد.
ساختارهای چربی از طبقه بندی های مختلف به بدن انسان تعلق دارند: سازندهای لیپید پیچیده ، استرهای گلیسرول ، کلسترول آزاد ، تری اسیل گلیسیریدها و دیگران.
پس از ورود غذا به دستگاه گوارش ، بدن شروع به پردازش آن می کند. محصول غذایی به اجزای "تجزیه" می شود ، که هر یک از آنزیم های خاص پردازش می شوند. تجزیه چربی ها اتفاق می افتد. علاوه بر این ، هر نوع ساختار چربی توسط آنزیم خاص خود پردازش می شود. به عنوان مثال ، تری اسیل گلیسیریدها تحت تأثیر بیوکاتالیست های کبد و لوزالمعده (اسید صفراوی و لوزالمعده) به ترکیبات کوچکتر تقسیم می شوند. فرآیندی مشابه با لیپیدهای دیگر رخ می دهد.
کلسترول آزاد بدون تغییر جذب می شود ، در حالی که مشتقات آن با داشتن ساختار پیچیده تر ، در درجه اول اصلاح می شوند. تنها پس از این اتفاق می افتد که جذب آنها توسط انتروسیت ها ، سلول هایی که مخاط روده کوچک را تشکیل می دهند ، رخ می دهد.
در این سلول ها ، چربی ها تحت اصلاح بیشتری قرار می گیرند و به فرم های مناسب برای حمل و نقل تبدیل می شوند ، که نام خود را دارند - کلیومایکرون ها. آنها توسط قطره چربی از ابعاد میکروسکوپی نشان داده می شوند و دارای یک پوشش به شکل یک پوسته محافظ نازک از فسفولیپیدها و پروتئین های فعال هستند.
در این شکل ، چربیهای قبلی از طریق سد انتروسیت و سپس از طریق آن به رگهای خونی محیطی وارد سیستم لنفاوی می شوند.
لازم به ذکر است که بدون پشتیبانی سایر مؤلفه ها ، کلیومکرون ها نمی توانند به طور مستقل در سیستم ها و اندام های لازم بدن انسان نفوذ کنند. آنها چنین پشتیبانی در لیپوپروتئین های خون (ترکیبات کامل لیپیدها و سازندهای پروتئین) پیدا می کنند. چنین ترکیباتی اجازه می دهد تا chylomicrons بدون رسیدن به مایعات خونی به اندام مورد نظر برسد.
این لیپوپروتئین ها هستند که نقش مهمی در ایجاد آسیب شناسی به نام هایپرلیپیدمی دارند. این علائم پس از بروز نقض در عملکرد طبیعی لیپوپروتئین ها شروع به شکل می دهد.
طبقه بندی این سازندهای آنزیمی بسته به تراکم آنها وجود دارد. این لیپوپروتئین های سبک و ماوراء بنفش هستند که عامل ایجاد بیماری هستند. آنها توسط کبد تولید می شوند و پس از آن به انتروسیت ها منتقل می شوند ، که در آنها به کلیومایکرون ها متصل می شوند. در چنین بسته نرم افزاری ، این پشت سر هم وارد لایه های بافتی می شود.
لیپوپروتئینهای با چگالی کم (LDL) "ارگان انتقال دهنده" کلسترول هستند و آن را به اندام ها و سیستم ها تحویل می دهند.
ویژگی عملکردی لیپوپروتئینهای با چگالی بالا (HDL) از بین بردن پلاک های اضافی کلسترول از ساختارهای سلولی است ، که آنها را به رتبه نگهبان اصلی بدن ، که دارای ویژگی های ضد اتوژنیک است ، بالا می برد.
یعنی لیپوپروتئینهای با چگالی کم حمل و نقل هستند و لیپوپروتئینهای با چگالی بالا محافظت می شوند.
بر این اساس ، می توان درک کرد که در صورت وجود تخلف در عملکرد طبیعی لیپوپروتئین های با چگالی کم ، فشار خون کلسترول شروع می شود و به دلایلی مانع حمل کلیومایکرون ها به اندام های لازم می شود.
, , , , , ,
تشخیص و درمان کلسترولمی
 پزشک پس از تماس با موسسه پزشکی ، اقدامات تشخیصی را برای شما تجویز می کند.
پزشک پس از تماس با موسسه پزشکی ، اقدامات تشخیصی را برای شما تجویز می کند.
تشخیص به مطالعه و پیشرفت بیشتر بیماری بستگی دارد.
معمولاً ، یک مطالعه جامع شامل تعدادی تحلیل است.
اگر به کلسترول شک دارید ، متخصصان به بیمار نیاز دارند:
- برای کلسترول تام خون اهدا کنید.
- تجزیه و تحلیل برای لیپوپروتئینهای با چگالی کم.
- تجزیه و تحلیل لیپوپروتئین با چگالی بالا.
- لیپیدوگرام.
- آزمایش خون ژنتیکی در بستگان نزدیک.
- آزمایش خون بیوشیمیایی.
- مطالعات ایمونولوژیک.
- معاینه عمومی ، اندازه گیری فشار خون.
- تجزیه و تحلیل کلی ادرار و خون.
لازم به یادآوری است که کلسترول بالا ممکن است با بارداری همراه باشد. هر پزشک این موضوع را تأیید خواهد کرد. این روشها به شما امکان می دهند تشخیص را با حداکثر دقت تعیین کنید. پزشک پس از تشخیص ، یک درمان جامع را تجویز می کند.
اگر آسیب شناسی شروع نشود ، ممکن است درمان بدون دارو باشد. این شامل:
- با وجود اضافه وزن ، فرم را در حالت عادی قرار دهید ،
- تدوین برنامه منحصر به فرد فعالیت بدنی ،
- پیروی از تغذیه مناسب ، رژیم غذایی پزشکی ، افزایش کلسترول می تواند میزان کربوهیدراتهای مصرفی را کاهش دهد ،
- ممنوعیت الکل به هر مقدار ،
- سیگار کشیدن در مقادیر محدود.
هنگامی که آسیب شناسی در ترکیب با نکات فوق در درمان نادیده گرفته می شود ، از داروهای مخصوص استفاده می شود.
اطلاعات مربوط به کلسترول و کلسترول خون در این مقاله در ویدیو ارائه شده است.
- سطح قند را برای مدت طولانی تثبیت می کند
- تولید انسولین لوزالمعده را بازیابی می کند
هایپرکلسترولمی چیست - علل و علائم بیماری
- اختلالات بیوشیمیایی
- انواع قند خون
- علائم آسیب شناسی
- علل سندرم پاتولوژیک
- هایپرکلسترولمی درمانی
- داروهای مردمی
- رژیم غذایی برای فشار خون بالا
- از منوی یک روزه نمونه بگیرید
- پیشگیری از فشار خون بالا
هایپرکلسترولمی - چیست؟ ترجمه شده از یونانی - کلسترول بالا در خون. این ویژگی بیماری است. به طور دقیق ، پرکلسترول خون حتی یک بیماری نیست - یک سندرم پاتولوژیک ، یک علامت.
اما در واقع - علت بسیاری از اختلالات در فعالیت قلب و عروق خونی. برای ارزیابی شدت علائم بیماری ، باید منشأ و ویژگیهای رشد آن را درک کنید. این امر به جلوگیری از بروز فشار خون بالا و در صورت بروز ، به موقع برای شناسایی و تعیین روشهای بهینه درمانی کمک خواهد کرد.
انواع قند خون
سندرم پاتولوژیک بر اساس دلایل توسعه آن طبقه بندی می شود ، اما گونه های آن ویژگی های خاصی از این دوره یا مظاهر خارجی ندارند. سه نوع قند خون وجود دارد:
- اولیه - به فرزندان "توسط وراثت" از والدین منتقل می شود. این بیماری به دلیل نقص ژن ایجاد می شود:
- هموزیگوت (ژنهای آسیب دیده حاصل از پدر و مادر) ،
- Heterozygous (ژن دارای نقصی که توسط یکی از والدین منتقل شده است).
- ثانویه - نتیجه بیماریهای خاص ، شرایط بدن ،
- آلایشی - با مصرف بیش از حد چربی های حیوانی رخ می دهد.
تشخیص "هایپر کلسترول خون خالص" به بیمار با سطح کلسترول بالای 5.18 میلی مول در لیتر انجام می شود. این یک مشخصه بارز آترواسکلروز است.
خوانندگان ما با موفقیت از Aterol برای کاهش کلسترول استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
طبقه بندی قند خون
با داشتن منابع مختلف تجلی ، آسیب شناسی به گروه های مختلفی تقسیم می شود. طبقه بندی فشار خون بالا چند نکته است:
اولیه - تغییرات پاتولوژیک که ماهیت مادرزادی دارند.
- یک آسیب شناسی ثانویه نسبت داده می شود ، که عامل تحریک کننده آن یکی از بیماری ها است. یعنی فردی مطابق فاکتور در نظر گرفته شده سالم به دنیا آمد ، اما آن را در روند زندگی به دست آورد.
- شکل غذایی این بیماری یک سطح فرعی است ، اما به دلیل اینکه انگیزه پیشرفت بیماری مورد نظر یک بیماری خاص نیست ، به نوعی جداگانه از آن خارج می شود ، اما روش زندگی که فرد منجر می شود - عادات او. این موارد عبارتند از:
- سیگار کشیدن
- سوء مصرف الکل.
- اعتیاد به غذاهای چرب.
- "عشق" به محصولات فست فود ، محصولات غذایی ، که شامل همه مواد افزودنی شیمیایی است: تثبیت کننده ها ، رنگ ها و غیره.
- یک سبک زندگی بی تحرک پیش می رود.
- و دیگری
دقیق ترین و گسترده ترین طبقه بندی توسط فردریکسون انجام شده است. این بسته به دلایلی که باعث برانگیختن ظاهر آن می شود ، یک تمایز پاتولوژی به طور کلی پذیرفته شده است. اگرچه ویژگی های تفاوت در نقص در متابولیسم چربی فقط توسط یک پزشک واجد شرایط درک می شود.
, , , , , ,
علائم آسیب شناسی
علائم واضحی از پرکاری کلسترول خون وجود ندارد ؛ در حال حاضر ، این تاثیری در سبک زندگی و وضعیت فرد ندارد.
با روند آسیب شناسی می توان پیشرفت آن را با موارد زیر نشان داد:
- لکه های نارنجی یا زرد روی پلک ها ،
- نوار خاکستری در امتداد حاشیه قرنیه چشم ها ،
- تورم و توبرکلها (زانتیوما) در انگشتان ، آرنج ، مچ پا ، زانوها ،
- تظاهرات آنژین صدری.
متعاقباً ، کلسترول ذخیره شده بر روی دیواره شریانها پلاکهایی را تشکیل می دهد. معابر رگها باریک می شوند ، خاصیت ارتجاعی آنها از بین می رود ، جریان خون رو به وخامت می رود. پلاک های کلسترول باعث ترومبوز می شوند.
علائم کمبود کلسترول خون به آرامی در جریان علائم بیماریهای قلبی عروقی قرار می گیرد.
انواع قند خون
طبقه بندی این بیماری طبق گفته فردریکسون شامل تجزیه و تحلیل مشکل مورد بررسی توسط علت و تعیین نوع آن است.
انواع کلسترول خون بالا در زیر مشخص می شود:
- آسیب شناسی نوع I - اولیه ، ارثی. به ندرت روبرو می شوند. با کمبود لیپوپروتئین لیپاز و همچنین در صورت نقض ساختار پروتئین فعال لیپوپروتئین لیپاز - apoC2 پیشرفت می کند. از نظر علامتی به عنوان غلظت بالایی از کیلو میکرون تعریف می شود. فراوانی تظاهرات 0.1٪ است.
- آسیب شناسی نوع II - چند ژن یا مادرزادی. سهام:
- نوع IIa - عدم وجود لیپوپروتئین با چگالی کم لیپازها. ممکن است نتیجه سوء تغذیه باشد یا یک عامل مادرزادی کار کرده باشد. فراوانی تظاهرات 0.2٪ است.
- من>
برای درک تفاوت ، لازم است که حداقل با متداول ترین منابع تغییراتی که منجر به بیماری مورد نظر می شوند ، بیشتر آشنا شوید. اصطلاح هیپرلیپیدمی اولیه نقض شده است که عمدهترین علل آن عبارتند از:
- نقض ساختار ساختاری پروتئین لیپوپروتئین ها ، که منجر به نقص در عملکرد زنده بودن لیپوپروتئین های با چگالی کم ، می شود که توانایی اتصال به سلول های بافتی را از دست می دهند و بنابراین ، کلیومایکرون هایی که آنها با کلسترول حمل می کنند ، نمی توانند در سلول نفوذ کنند.
- مهار تولید آنزیم های حمل و نقل ، که وظیفه تسخیر شیلومیکرون ها توسط لیپوپروتئین ها را دارند ، برای انتقال بیشتر از طریق سیستم های بدن. چنین نارسایی منجر به این واقعیت می شود که کمبود کلسترول در یک مکان ایجاد می شود و در جایی که لازم نیست به تجمع بیش از حد انباشته می شوند ، جمع می شوند.
- تغییرات ساختاری مؤثر بر خود سلول بافت است و منجر به از بین رفتن تماس آن با لیپوپروتئین ها می شود. در اینجا وضعیتی شبیه به بند 1 داریم ، اما با این تفاوت که دلیل عدم تعامل ناموفق ناشی از آنزیم یا نمایندگان لیپوپروتئین ها نیست ، بلکه از طرف سلول "فرود" است.
علل سندرم پاتولوژیک
هیپرکولیستینمی اولیه (خانوادگی) یک آسیب شناسی است که هنوز به طور کامل مورد بررسی قرار نگرفته است. بنابراین ، هیچ ابزاری وجود ندارد که بتواند از وقوع آن جلوگیری کند.
دلایل اصلی ظهور هیپرکللیستینمی اولیه در نظر گرفته می شود:
- نقص در ساختار ساختاری پروتئین لیپوپروتئین. آنها قادر به تعامل با سلول های اندام نیستند ، کلسترول نمی تواند وارد آنها شود ،
- کاهش تولید آنزیم های "حمل و نقل". کمبود کلسترول در یک مکان و مقدار اضافی آن در مکان دیگر ،
- اختلالات در سلول های بافتی. آنها توانایی تماس با لیپوپروتئین ها را از دست می دهند.
دلایل کمبود کلسترول ثانویه می تواند موارد زیر باشد:
- کم کاری تیروئید (اختلالات در غده تیروئید) ،
- دیابت قندی (اختلالات در "تحویل" گلوکز به سلولهای بدن) ،
- آسیب شناسی انسداد کبدی (نقض مجرای صفراوی از کبد) ،
- استفاده از برخی داروهای خاص (دیورتیک ها ، بتا بلاکرها).
مصرف بیش از حد چربی های حیوانی دلیل اصلی بروز فشار خون بالا در اکثر قریب به اتفاق بیماران است.
پرکاری کلسترول خون ثانویه
یکی دیگر از انواع ، شایع ترین علل تشخیص داده شده ، فشار خون بالا ثانویه است که در طول زندگی به ارث نرسیده بلکه به دست آمده است. در صورتی که بیمار از اقدامات لازم برای استفاده ، شیوه زندگی بی تحرک و بسیاری از عوامل دیگر که به طور مستقیم به خود فرد بستگی دارد ، علت تصویر بالینی مورد نظر ، می تواند تبدیل به الکل شود.
اختلالاتی که در سیستم غدد درون ریز اتفاق می افتد ، تغییرات پاتولوژیک مؤثر در کار اندام های داخلی نیز می تواند مشکلی را ایجاد کند. از این گذشته ، بدن یک مکانیسم واحد است و نقص یک سیستم همواره مستلزم تغییرات دیگری است.
اگر فرآیندهای مؤثر در انتقال ساختارهای چربی از انتروسیتها به سلولها تحت تأثیر قرار بگیرند ، یا اختلالات باعث ایجاد سنتز لیپوپروتئین شوند یا استفاده از آنها مهار شود ، هیپرلیپیدمی شروع به پیشرفت می کند.
هایپرکلسترولمی درمانی
کاهش غلظت کلسترول در خون می تواند با تغییر شیوه زندگی و استفاده از داروها به دست آید. اصلاح روش معمول زندگی با فشار خون بالا در واقع اقدامات پیشگیرانه برای حفظ سطح کلسترول قابل قبول است.
اگر آنها کمکی نکردند ، پزشک دارو می کند ،
- اسیدهای امگا 3 - خطر ابتلا به تغییرات پاتولوژیک در ریتم قلب را کاهش می دهد ، امید به زندگی بیماران را بعد از حمله قلبی افزایش می دهد. کلسترول طبیعی را حفظ کنید ، از لخته شدن خون جلوگیری کنید ، باعث می شود رگ های خونی الاستیک و قوی تر شوند.
- فیبرها - تصحیح متابولیسم چربی در بدن ، فعال کردن آنزیم لیپوپروتئید لیپاز ، تسریع در متابولیسم چربی ها. آنها به افزایش سطح کلسترول "خوب" کمک می کنند و از ایجاد آترواسکلروز جلوگیری می کنند. از آنها می توان همزمان با استاتین استفاده کرد.
- گیرنده اسیدهای صفراوی - از کلسترول تولید شده توسط کبد برای سنتز آنها استفاده کنید. آنها احتمال بروز آسیب شناسی قلب از جمله ایسکمی را کاهش می دهند و تعداد موارد کشنده ناشی از انفارکتوس میوکارد را کاهش می دهند.
- مهارکننده ها - آنها کلسترول را از روده جذب کرده و محتوای آن را در خون کاهش می دهند. نسبتاً بی ضرر ، می تواند توسط بیمارانی که از بیماری های جدی (به عنوان مثال کبد) رنج می برند ، گرفته شود. می توان آن را با استاتین گرفت.
- استاتین ها - تولید کلسترول توسط کبد را مهار می کنند و غلظت آن را درون سلول ها کاهش می دهند. در از بین بردن چربی ها ، افزایش عمر بیماران ، کاهش تعداد عواقب احتمالی آترواسکلروز و شدت اختلالات عروقی کمک کنید. آنها می توانند تغییرات منفی در بافت عضلانی و کبد ایجاد کنند و بنابراین ، استفاده از آنها نیاز به نظارت منظم آزمایش خون برای علائم آسیب کبدی دارد. با بیماری کبد تجویز نمی شود.
فشار خون کلسترول ارثی
آسیب شناسی غالب اتوزومال مربوط به بیماریهای گروه یکنواخت ، که فقط توسط یک ژن تعیین می شود. نقض موثر در نقص لیپوئیدهای با چگالی کم. در این حالت ، تخلف در سطح ژن رخ می دهد و به ارث می رسد ، مادرزادی است.
فرد می تواند در صورت داشتن سابقه بیماری مورد نظر ، چنین ژنی معیوب را از هر یک از والدین و هر دو دریافت کند.
عوامل خطر کلسترول بالا شامل موارد زیر است:
- تاریخچه خانواده که با این انحراف روبرو شده است.
- تشخیص حملات قلبی زودرس ، هم در خود بیمار و هم در بستگانش.
- یک شاخص بزرگ در لیپوپروتئینهای با چگالی کم حداقل در یکی از والدین. بار آنامیز ممکن است در مقاومت وضعیت بیماری زا در برابر دارو درمانی باشد.
کلسترول یک جزء آنزیمی طبیعی بسیاری از فرآیندهای بیوشیمیایی و یک عنصر اساسی غشای سلولی است. کمبود کلسترول منجر به نقص در سنتز هورمونهای مختلف می شود. بیشتر آنها با چربی حیوان وارد بدن انسان می شوند ، مقدار مشخصی توسط کبد تولید می شود.
کلسترول اغراق آمیز را می توان به دسته ای تقسیم کرد که منجر به ایجاد آترواسکلروز می شود - لیپوپروتئین های با چگالی کم (LDL) ، و یکی که مقدار آن را تحت کنترل نگه می دارد ، برعکس ، از ابتدای و پیشرفت بیماری - لیپوپروتئین های با چگالی بالا (HDL) محافظت می کند. این لیپوپروتئین با چگالی بالا است که احتمال ناهنجاری های قلبی عروقی را کاهش می دهد.
هایپرکلسترولمی خانوادگی
ضعف خانوادگی به بیماریهای ارثی نسبت داده می شود که یکی از زیرگونه های آن است. امروز مسئولیت 10٪ از نقص های موثر بر عروق کرونر است که در جوانانی که به 55 سال نرسیده اند تشخیص داده می شود. منبع چنین اختلالات یک ژن جهش یافته است. این آسیب شناسی بخصوص در خانواده هایی که در شهرهای صنعتی آلوده زندگی می کنند بسیار رایج است. برای 200-300 ژن سالم ، یک جهش یافته است.
هایپر کلسترول خون خانوادگی طبق طبقه بندی فردریکسون متعلق به نوع 2 است. اصل این بیماری این است که به دلیل نقص در ژنتیک ، لیپوپروتئین ها توانایی اتصال به کلسترول و انتقال آن به اندام مورد نظر را از دست می دهند. به موازات این ، افزایش تعداد پلاک های کلسترول سنتز شده اتفاق می افتد ، که این هم یک تخلف است.
و در نتیجه پلاک ها در مکان هایی که نباید باشند جمع می شوند و این منجر به بروز بیماری های قلبی عروقی ، اختلالات عروق کرونر می شود. این یکی از دلایل تشخیص حملات قلبی "زودهنگام" است.
, , , ,
فشار خون کلسترول هموزیگوت خانوادگی
اگر در حین تشخیص ، دو ژن آللی جهش یافته لیپوپروتئین با چگالی کم تشخیص داده شود و این بیماری ارثی باشد ، پزشکان یک بیماری ارثی را بیان می کنند ، که با این اصطلاح مشخص شده است.
این جهش باعث نقض سریع تجزیه چربی ها و همچنین عدم وجود کامل گیرنده ها می شود. جای تاسف نیست که این صدا به گوش می رسد ، اما تغییرات جهشی چنین طرحی اغلب مشاهده می شود ، یک تظاهرات بالینی در هر صد هزار نفر.
فراوانی آسیب شناسی روبرو نیز با نوع "تخریب" تقسیم می شود:
- در بیماران با کمبود کامل گیرنده ها ، چنین فعالیتی فقط 2٪ از کار عادی نشان داده می شود ، و سطح لیپوپروتئین های با چگالی کم به شدت افزایش می یابد.
- هنگامی که گیرنده ها ناقص هستند ، فعالیت آنها در محدوده 2-25٪ از هنجار قرار می گیرد ، میزان لیپوپروتئین های با چگالی کم کمی پایین تر از حد طبیعی است.
جهش ،،،، ،،، ،،، ، A (ص Asp492Asn): لب بالینی> 39
فشار خون کلسترول خانوادگی هتروزیگوس
يكي از شايع ترين انواع بيماري مورد بحث ، فراواني آن در پانصد مورد سالم به عنوان يك تصوير باليني تشخيص داده شده است.
ماهیت پاتولوژی جهش یک ژن است و منجر به ضایعه ناقص آن می شود. علائم این تظاهرات بیماری عبارتند از:
- افزایش کلسترول تام.
- افزایش LDL.
- تری گلیسیریدها نزدیک به حالت طبیعی هستند.
- تشخیص بیماری اولیه قلب.
- سابقه خانوادگی سنگین.
- وجود تاندون زانتیوما ، اگرچه عدم وجود آنها در بدن ، دلیلی بر سلامتی نیست. این به ویژه در مورد بدن کودکان صادق است. این نمونه ها در ناحیه تاندون های آشیل گرفته می شوند. از نظر بصری ، این وضعیت در تورم و سازندهای غده تجلی پیدا می کند. منطقه دیگری از ظاهر ضخیم شدن و توبرکلها ، قسمت پشت کف دستهای اندام فوقانی و تاندونهای خمشی فالانژها است.
تشخیص بیماری احتمال ابتلا به بیماریهای قلبی عروقی (به عنوان مثال بیماری عروق کرونر قلب) را حتی در سن جوانی به میزان قابل توجهی افزایش می دهد.
مطلوب است که حتی در دوران کودکی چنین تصویری بالینی را بشناسید ، این به شما امکان می دهد تا از جهت جهت گیری نشانگر شاخص را کنترل کنید ، از تغییرات پاتولوژیک در بدن جلوگیری می کنید.
هایپرکلسترولمی خالص
این بیماری با افزایش مقدار کمی کلسترول خون ایجاد می شود. اگر این معیار با رقمی بیش از 5.18 میلی مول در لیتر تعیین شود ، چنین تشخیصی در بیمار ایجاد می شود. این در حال حاضر یک آسیب شناسی است ، که نشانه اصلی توسعه آترواسکلروز است.
آمار پزشکی می گوید که حدود 120 میلیون نفر در کره زمین سطح کلسترول سرمی حدود 5.18 میلی مول در لیتر یا بالاتر دارند و برای 60 میلیون این شاخص در حال حاضر با شکل 6.22 میلی مول در لیتر یا بیشتر تعیین می شود.
رژیم غذایی برای فشار خون بالا
دستورالعملهای کلی در مورد رژیم غذایی برای پرکاری کلسترولمی را می توان در چند قانون ساده بیان کرد:
- کالری مصرفی را کاهش دهید ، به خصوص با یک سبک زندگی بی تحرک ،
- در شب بیش از حد میل نکنید ، وزن بدن را کنترل کنید ،
- با جایگزین کردن آن با روغن های گیاهی ، میزان چربی حیوانات مصرفی را کاهش دهید ،
- در رژیم های غذایی حاوی ویتامین ها و مواد معدنی ،
- از خوردن گوشت بدون چربی خودداری کنید ،
- مصرف نمک را محدود کنید ،
- هنگام انتخاب یک میز رژیم غذایی ، اعتیاد به مواد غذایی را به خاطر بسپارید و پیشگیری را تا درجه مجازات بالا نبرید.
در جدول یک لیست تقریبی از محصولات توصیه شده و منع مصرف رژیم غذایی برای پرکاری کلسترول نشان داده شده است.

با وجود کلسترول خون ، تمام ظروف بخارپز ، جوشانده یا پخته می شوند.
از منوی یک روزه نمونه بگیرید
رژیم غذایی کمبود کلسترول خون متنوع و ساده است. این منو نباید مشکلات خاصی ایجاد کند. بیمار بدون گوشت نمی تواند انجام دهد ، بگذارید با لذت بخورد. نکته اصلی این است که نباید چرب و سرخ شود.
به عنوان مثال یک وعده غذایی یک روزه برای او شامل موارد زیر است:
- صبحانه: جو دوسر با کشمش ، چای سبز ،

- ناهار: گریپ فروت ،
- ناهار: سوپ سبزیجات ، برنج آب پز با یک تکه گوشت جوشانده کم چرب ، آب سیب ،
- میان وعده: جوشانده باسن گل رز ، میوه های تازه ،
- شام: کاستر پنیر ، چای گیاهی ،
- شب ها می توانید یک لیوان کفیر بنوشید. مقدار کل نان در روز نباید بیش از 120 گرم باشد.
پیشگیری از فشار خون بالا
برای حفظ سطح قابل قبول کلسترول در خون ، باید اقدامات پیشگیرانه خاصی انجام شود.
طبق قوانین پیشگیری اولیه از فشار خون بالا (قبل از بروز) ، بیمار نیاز دارد:
- وزن بدن را به حالت طبیعی برسانید

- رژیم غذایی توصیه شده را دنبال کنید
- عادت های بد را رها کنید ،
- به طور منظم ورزش کنید
- محرکهای روحی - عاطفی را محدود کنید ،
- قند خون را عادی کنید
- فشار خون را تثبیت کنید ،
- به موقع بیماری هایی را درمان کنید که می توانند باعث افزایش فشار خون شوند.
پیشگیری ثانویه (با هایپر کلسترول خون موجود) به منظور جلوگیری از بروز پاتولوژی عروقی و ایجاد عوارض احتمالی طراحی شده است. در اصل ، این در آسیب شناسی محافظه کارانه از فشار خون بالا است.
محرومیت از عوامل خطر قابل اصلاح و درمان به موقع با کیفیت می تواند طول عمر بیمار را افزایش داده و بر کیفیت آن تأثیر مفیدی داشته باشد.