جنسولین P (جنسولین R)
ماده فعال: 1 میلی لیتر از محلول حاوی ایزوفان-انسولین 100 PIECES نوترکیب انسانی است
تركیبات: متر كرسول ، فنل ، گلیسیرین پروتامین اکسید سولفات روی ، سدیم دی هیدروژن فسفات دی هیدرات ، اسید هیدروکلریک (رقیق شده) آب برای تزریق.
تعلیق تزریق
خصوصیات بدنی و شیمیایی:
یک سیستم تعلیق سفید ، که هنگام ایستادن ، به یک رسوب سفید و یک مایع بی رنگ یا تقریبا بی رنگ جدا می شود. ویال یا کارتریج قابل استفاده نیست اگر پس از هم بزنید ، سیستم تعلیق روشن باقی بماند یا اینکه رسوب سفید در قسمت پایین تشکیل شده باشد. شما نمی توانید از دارو استفاده كنید اگر بعد از مخلوط كردن در بطری یا كارتریج ها تخته های مشكل شناور یا ذرات سفید روی دیواره های ظرف باقی بمانند ، در نتیجه این دارو مانند یخ زده به نظر می رسد.
خواص دارویی.
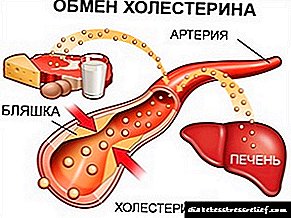
جنسولین H آماده سازی ایزوفان انسولین نوترکیب انسانی است که توسط مهندسی ژنتیک با استفاده از یک سویه E. coli اصلاح شده ژنتیکی ، اما نه بیماری زا به دست می آید. انسولین هورمونی است که توسط سلولهای لوزالمعده تولید می شود. انسولین در متابولیسم کربوهیدرات ها ، پروتئین ها و چربی ها دخیل است ، به ویژه در کاهش غلظت گلوکز در خون نقش دارد. کمبود انسولین در بدن باعث دیابت می شود. انسولین که با تزریق تجویز می شود ، به همان روش هورمونی که توسط بدن تولید می شود عمل می کند.
جنسولین N در طی 30 دقیقه پس از تجویز شروع به عمل می کند ، حداکثر اثر از 2 تا 8:00 مشاهده می شود ، و مدت زمان عمل تا 24 ساعت است و بستگی به دوز دارد. در افراد سالم تا 5٪ انسولین با پروتئین های خون همراه است. حضور انسولین در مایع مغزی نخاعی در غلظتهای حدود 25٪ از غلظتهای شناسایی شده در سرم خون مشخص شد.
انسولین در کبد و کلیه متابولیزه می شود. مقادیر جزئی در بافت ماهیچه و عضله متابولیزه می شود. در بیماران مبتلا به دیابت ، متابولیسم مانند افراد سالم نیز منتقل می شود. انسولین توسط کلیه ها دفع می شود. آثار در صفرا دفع می شوند. نیمه عمر انسولین انسان تقریبا 4 دقیقه است. بیماری های کلیه و کبد می تواند باعث آزاد شدن انسولین شود. در افراد مسن ترشح انسولین کندتر است و زمان اثر هیپوگلیسمی دارو افزایش می یابد.
مشخصات بالینی
درمان بیماران مبتلا به دیابت ، که نیاز به استفاده از انسولین دارد.
هیپوگلیسمی. حساسیت به دارو جنسولین N و هر یک از اجزای آن به استثنای موارد حساس کننده درمانی. به صورت داخل وریدی تجویز نشود.
اقدامات امنیتی ویژه
از جنسولین H استفاده نکنید:
- اگر کارتریج یا قلم سرنگ افت کرده یا فشار خارجی را تجربه کرده باشد ، زیرا خطر آسیب رسیدن به آنها و نشت انسولین وجود دارد ،
- اگر نادرست ذخیره شود یا یخ زده باشد ،
- اگر مایع موجود در آن به طور یکنواخت مات نباشد.
نوشیدن الکل می تواند به کاهش خطرناک قند خون منجر شود.
تعامل با سایر داروها و انواع دیگر تعامل.
پزشک باید از هرگونه درمان همزمان که با مصرف انسولین انسانی انجام می شود ، مطلع شود.
جنسولین N نباید با انسولین با منشأ حیوانی و همچنین با انسولین های بیوسنتتیک سایر تولید کنندگان مخلوط شود. بسیاری از داروها (به ویژه برخی از داروهای ضد فشار خون و داروهای قلبی ، داروهایی که باعث کاهش لیپیدهای سرم ، داروهای مورد استفاده در بیماری های پانکراس ، برخی داروهای ضد افسردگی ، داروهای ضد صرع ، سالیسیلات ها ، داروهای ضد باکتری ، ضد بارداری خوراکی) می توانند بر اثر انسولین و اثربخشی انسولین درمانی.
داروها و موادی که باعث افزایش عملکرد انسولین ب آدرنولیتیک ، کلروکین ، مهارکننده های آنژیوتانسین تبدیل ، مهار کننده های MAO (داروهای ضد افسردگی) ، متیلدوپا ، کلونیدین ، پنتامیدین ، سالیسیلات ها ، استروئیدهای آنابولیک ، سیکلوفسفامید ، سولفانیل آمیدها ، تتراسایکلین ، اتانول آنتی بیوتیک ها می شوند.
داروهایی که اثرات انسولین ، دیلتیازم ، دبوتامین ، استروژن ها (همچنین داروهای ضد بارداری خوراکی) را کاهش می دهند ، فنوتیازین ها ، فنیتوئین ، هورمونهای پانکراس ، هپارین ، کلسی تونین ، کورتیکواستروئیدها ، داروهای ضد ویروسی که در درمان عفونت HIV ، نیاسین ، ادرارآور تیازید استفاده می شود.
نیاز به انسولین ممکن است با استفاده از داروهایی با فعالیت قند خون افزایش یابد ، به عنوان مثال ، گلوکوکورتیکوئیدها ، هورمونهای تیروئید و هورمون رشد ، دانازول ، ب 2 سمپاتومیمتیک (به عنوان مثال ، ریتودرین ، سالبوتامول ، تربوتالین) ، تیازیدها.
نیاز به انسولین ممکن است با استفاده از داروهای دارای فعالیت هیپوگلیسمی ، مانند داروهای هیپوگلیسمی خوراکی ، سالیسیلات (به عنوان مثال اسید استیل سالسیلیک اسید) ، برخی از داروهای ضد افسردگی (مهارکننده MAO) ، برخی از داروهای مهار کننده ACE (کاپتوپریل ، آنالاپریل) ، بتا بلاکرها یا الکل کاهش یابد.
در صورت استفاده ترکیبی از جنسولین MZ0 با پیوگلیتازون ، تظاهرات نارسایی قلبی به ویژه در بیمارانی که عوامل خطر نارسایی قلبی دارند ممکن است. در صورت استفاده از این ترکیب ، بیمار باید از نظر علائم و علائم نارسایی قلبی ، افزایش وزن و ورم رعایت شود. در صورت بدتر شدن علائم قلب ، درمان با پیوگلیتازون باید قطع شود.
ویژگی های برنامه.
فقط پزشک می تواند در مورد تغییر رژیم دوز ، مخلوط کردن داروهای انسولین و همچنین سوئیچینگ از یکی دیگر از داروهای انسولین تصمیم بگیرد. چنین تصمیمی تحت نظارت مستقیم پزشکی گرفته می شود و ممکن است در تغییر دوز مورد استفاده تأثیر بگذارد. در صورت نیاز به تنظیم دوز ، چنین تنظیماتی می تواند از اولین دوز یا بعد از آن به مدت چند هفته یا ماه انجام شود. بیماران باید قبل از شروع درمان با داروی جدید ، از جمله افرادی که واکنشهای کلی نسبت به انسولین قبلی دارند ، آزمایشات پوستی را انجام دهند. هنگام استفاده از انسولین ، غلظت گلوکز در سرم و ادرار ، غلظت هموگلوبین گلیکوزیله (HLA1c) و فروکتوزامین را کنترل کنید. باید به بیماران آموخته شود که به طور مستقل غلظت گلوکز در خون و ادرار را با استفاده از آزمایشات ساده (به عنوان مثال نوارهای تست) بررسی کنند. در افراد مختلف ، علائم کاهش قند خون (هیپوگلیسمی) ممکن است در زمان های مختلف ظاهر شود و ممکن است شدت های مختلفی داشته باشد. بنابراین ، باید به بیماران آموزش داده شود تا علائم مشخصه هیپوگلیسمی را تشخیص دهند. در بیمارانی که نوع انسولین مورد استفاده را تغییر می دهند ، یعنی از انسولین با منشأ حیوانی به انسولین انسانی منتقل می شوند ، ممکن است لازم باشد که دوز انسولین کاهش یابد (به دلیل احتمال هیپوگلیسمی). در برخی از بیماران ، علائم اولیه هیپوگلیسمی بعد از جابجایی به انسولین نوترکیب انسانی ممکن است کمی ضعیف تر از مصرف انسولین با منشاء حیوانی باشد.
نیاز به انسولین به دلیل تب بالا ، عفونت شدید (نیاز به انسولین می تواند به میزان قابل توجهی افزایش یابد) ، تجربیات عاطفی ، بیماری ها و اختلالات دستگاه گوارش ، همراه با تهوع و استفراغ ، اسهال ، یبوست و سوء جذب می تواند تغییر کند. وجود چنین شرایطی همیشه مستلزم مداخله پزشک است. در چنین مواردی ، غلظت گلوکز در خون و ادرار اغلب باید کنترل شود. در نارسایی کلیوی ، ترشح انسولین کاهش می یابد و مدت زمان آن افزایش می یابد.
بیماران مبتلا به دیابت مبتلا به بیماری لوزالمعده یا همزیستی با بیماری آدیسون یا نارسایی غده هیپوفیز نسبت به انسولین بسیار حساس هستند و به طور معمول باید دوزهای بسیار کمی از دارو تجویز شوند.
با اختلال در عملکرد غده هیپوفیز ، لوزالمعده ، غدد فوق کلیوی ، غده تیروئید یا نارسایی کبد یا کلیه ، ممکن است نیاز بدن به انسولین تغییر کند.
آنتی بادی ها می توانند در درمان انسولین انسانی تولید شوند ، البته در غلظت های پایین تر از انسولین تمیز شده حیوانات.
در طول درمان طولانی مدت با انسولین ، مقاومت به انسولین ممکن است ایجاد شود. در صورت مقاومت به انسولین باید از دوزهای زیادی انسولین استفاده شود.
دوز نادرست یا تعلیق درستی از درمان (به ویژه برای بیماران مبتلا به دیابت وابسته به انسولین) می تواند منجر به هایپرگلیسمی و کتواستز دیابت بالقوه کشنده شود. در صورت تغییر در شدت فعالیت بدنی یا رژیم معمول ، ممکن است نیاز به تنظیم دوز ایجاد شود.
افرادی که قصد دارند با تغییر چندین منطقه زمانی ، سفرهای طولانی انجام دهند ، باید در مورد تنظیم برنامه مصرف انسولین با پزشک خود مشورت کنند.
در دوران بارداری یا شیردهی استفاده کنید.
انسولین از سد جفت عبور نمی کند.
برای بیمارانی که دیابت قبل از بارداری یا در دوران بارداری ایجاد شده است (دیابت بارداری) ، کنترل صحیح متابولیسم کربوهیدرات در طول بارداری بسیار مهم است.
محدودیتی در استفاده از داروی جنسولین N در دوران شیردهی وجود ندارد. با این حال ، زنان در دوران شیردهی ممکن است نیاز به تنظیم دوز و رژیم داشته باشند.
توانایی تأثیر در میزان واکنش هنگام رانندگی وسایل نقلیه یا مکانیسم های دیگر
توانایی رانندگی وسایل نقلیه از طریق کمبود قند خون کاهش می یابد ، که منجر به اختلالات سیستم عصبی محیطی می شود و همراه با سردرد ، اضطراب ، دیپوپیا ، اختلال در انجمن و تخمین فاصله است. در دوره اولیه درمان انسولین ، هنگام تعویض دارو (در صورت استرس یا فشار بیش از حد بدنی ، هنگامی که نوسانات زیادی در غلظت گلوکز در خون وجود دارد) ، ممکن است تضعیف توانایی رانندگی وسایل نقلیه و حفظ وسایل در حال حرکت باشد. توصیه می شود طی یک سفر طولانی ، غلظت گلوکز در خون را کنترل کنید.
مقدار مصرف و تجویز.
در عمل بالینی ، بسیاری از رژیمهای درمانی انسولین انسانی شناخته شده است. انتخاب در بین آنها ، طرح فردی مناسب برای یک بیمار خاص ، باید براساس نیاز به انسولین توسط پزشک انجام شود. بر اساس غلظت تعیین شده گلوکز خون ، پزشک مقدار لازم و نوع آماده سازی انسولین را برای یک بیمار خاص تعیین می کند.
جنسولین N برای تزریق زیر جلدی است. در موارد استثنایی ، می توان آن را به صورت عضلانی تجویز کرد. جنسولین N 15-30 دقیقه قبل از غذا تجویز می شود. 10-20 دقیقه قبل از تجویز برنامه ریزی شده ، انسولین را باید از یخچال بدست آورید تا در دمای اتاق گرم شود.
قبل از تجویز ، باید ویال یا کارتریج را با انسولین بررسی کنید. تعلیق جنسولین H باید به طور یکنواخت مات (از نظر ظاهری یکنواخت ابری یا شیری) باشد. ویال یا کارتریج قابل استفاده نیست اگر پس از هم بزنید ، سیستم تعلیق کاملاً روشن بماند یا رسوب سفید در انتهای آن شکل بگیرد. شما نمی توانید از دارو نیز استفاده کنید در صورتی که پس از مخلوط کردن در یک بطری یا کارتریج ، تکه های سفید شناور یا ذرات سفید روی دیواره های ظرف بمانند ، در نتیجه به نظر می رسد که این دارو منجمد است. باید توجه ویژه ای صورت گیرد تا اطمینان حاصل شود که در هنگام تزریق انسولین سوزن در لومن رگ قرار نمی گیرد.
معرفی دارو با استفاده از سرنگ.
برای معرفی انسولین ، سرنگ های مخصوصی وجود دارد که روی آنها علامت دوز وجود دارد. در صورت عدم استفاده از سرنگ و سوزن های یکبار مصرف ، می توان از سرنگ و سوزن های چند منظوره استفاده کرد که باید قبل از تزریق استریل شوند. توصیه می شود از سرنگ های مشابه و تولید کننده استفاده شود. همیشه لازم است که سرنگ فارغ التحصیل شده مورد استفاده ، مطابق با دوز آماده سازی انسولین مورد استفاده ، بررسی شود.
لازم است یک بطری جنسولین N را در کف دست ها بکشید تا زمانی که سیستم تعلیق از نظر ظاهری یکنواخت ، ابری یا شیری شود.
ترتیب تزریق:
- حلقه محافظ واقع در مرکز درپوش را بردارید ،
- با حجمی برابر با دوز انتخابی انسولین ، وارد سرنگ هوا شوید ،
- درپوش لاستیکی را سوراخ کرده و هوا را داخل ویال معرفی کنید
- بطری را با سرنگ وارونه ،
- اطمینان حاصل کنید که پایان سوزن در انسولین است ،
- حجم مورد نیاز محلول انسولین را درون سرنگ بکشید ،
- با تزریق انسولین حباب های هوا را از داخل سرنگ داخل ویال بیرون آورید ،
- صحت دوز را دوباره بررسی کنید و سوزن را از ویال خارج کنید ،
- ضد عفونی پوست در محل تزریق برنامه ریزی شده ،
- با یک دست پوست را تثبیت کنید ،
- از طرف دیگر سرنگ را بگیرید و مانند مداد نگه دارید. سوزن را با زاویه مناسب (زاویه 90 درجه) در پوست قرار دهید.
مخلوط تعلیق جنسولین N با محلول جنسولین آر.
تصمیم به مخلوط جنسولین H با محلول فوق و تعلیق آن فقط توسط پزشک قابل انجام است.
استفاده از جنسولین N در کارتریج برای قلم سرنگ.
از کارتریج های جنسولین H با سرنگ قابل استفاده مجدد استفاده می شود. هنگام پر کردن قلم سرنگ ، اتصال سوزن و روش تزریق دارو ، دستورالعمل سازنده قلم سرنگ باید به شدت رعایت شود. در صورت لزوم ، می توانید انسولین را از کارتریج داخل یک سرنگ انسولین منظم بکشید و مطابق آنچه در بالا توضیح داده شد عمل کنید (بسته به غلظت انسولین و نوع دارو).
Gensulin N تعلیق باید قبل از هر تزریق با تکان دادن 10 بار بالا و پایین یا چرخش در کف دستها مخلوط شود تا اینکه سیستم تعلیق یکنواخت ، ابری یا شیری ظاهر شود.
تجربه كافی با دارو در كودكان وجود ندارد.
مصرف بیش از حد.
در صورت مصرف بیش از حد انسولین ، علائم هیپوگلیسمی به ویژه احساس گرسنگی ، بی اشتهایی ، سرگیجه ، لرزش عضلات ، بی نظمی ، اضطراب ، تپش قلب ، افزایش عرق کردن ، استفراغ ، سردرد و سردرگمی ظاهر می شود.
شکل شدید هیپوگلیسمی می تواند منجر به تشنج و از بین رفتن هوشیاری و حتی مرگ شود. اگر بیمار در حالت اغما قرار دارد ، لازم است گلوکز به صورت داخل وریدی تجویز شود. پس از مصرف بیش از حد انسولین به هیپوگلیسمی ، علائم هیپوکالمی (کاهش غلظت پتاسیم در خون) ممکن است بپیوندد و به دنبال آن میوپاتی باشد. با وجود هیپوکالمی قابل توجه ، وقتی بیمار دیگر نمی تواند از طریق دهان غذا بخورد ، باید 1 میلی گرم گلوکاگون به صورت عضلانی و / یا محلول گلوکز داخل وریدی تجویز شود. پس از بازیابی مجدد هوشیاری ، باید غذا مصرف کرد. همچنین ممکن است ادامه دادن کربوهیدرات به بیمار و انجام نظارت بعدی بر میزان گلوکز خون ضروری باشد ، زیرا ممکن است هیپوگلیسمی بعد از بهبودی بالینی ظاهر شود.
واکنشهای جانبی
هیپوگلیسمی. هیپوگلیسمی معمولاً شایعترین عارضه جانبی است که با انسولین درمانی رخ می دهد.این اتفاق می افتد که دوز انسولین تجویز شده بیش از نیاز به آن باشد. حملات شدید هیپوگلیسمی ، به ویژه اگر به طور مکرر اتفاق بیفتد ، می تواند باعث آسیب به سیستم عصبی شود. هیپوگلیسمی طولانی مدت یا شدید می تواند تهدیدی برای زندگی بیمار باشد.
علائم هیپوگلیسمی متوسط: تعریق بیش از حد ، سرگیجه ، لرزیدن ، گرسنگی ، بیقراری ، احساس سوزن سوزن شدن در کف دست ، پا ، لب و زبان ، اختلال در توجه ، خواب آلودگی ، اختلالات خواب ، گیجی ، میرادیازیس ، تاری دید ، اختلال در گفتار ، افسردگی ، تحریک پذیری علائم هیپوگلیسمی شدید: نابسامانی ، از دست دادن هوشیاری ، تشنج.
در بسیاری از بیماران ، شروع علائم حاکی از تأمین کافی گلوکز به بافت مغز (نوروگلیکوپنی) توسط علائم تنظیم مقررات آدرنرژیک مقدم است.
از طرف اندام بینایی. تغییر قابل توجه قند خون می تواند به دلیل تغییر موقتی در تورور و اختلال در عدسی لنز باعث اختلال در بینایی موقتی شود.
خطر پیشرفت رتینوپاتی دیابتی با دستیابی به کنترل طولانی مدت قند خون کاهش می یابد. با این حال ، افزایش شدت انسولین درمانی با کاهش ناگهانی قند خون می تواند باعث بدتر شدن دوره رتینوپاتی دیابتی شود. در بیماران مبتلا به رتینوپاتی پرولیفراتیو ، به ویژه در بیمارانی که تحت عمل لیزر قرار نگرفته اند ، شرایط شدید هیپوگلیسمی می تواند منجر به کوری گذرا شود.
لیپودیستروفی مانند هر انسولین دیگر ، لیپودیستروفی می تواند در محل تزریق رخ دهد ، در نتیجه سرعت جذب انسولین در محل تزریق کاهش می یابد. تغییر مداوم محل تزریق در یک محل تزریق منفرد می تواند این پدیده ها را کاهش داده یا از بروز آنها جلوگیری کند.
واکنش در محل تزریق و واکنشهای آلرژیک. واکنش های جانبی در محل تزریق و واکنش های آلرژیک از جمله قرمزی پوست ، تورم ، کبودی ، درد ، خارش ، کهیر ، تورم یا التهاب ممکن است رخ دهد. اکثر واکنشهای خفیف نسبت به انسولین که در محل تزریق اتفاق می افتد ، معمولاً طی مدت زمانی از چند روز تا چند هفته ادامه می یابد.
شکل کلی آلرژی انسولین ، از جمله موارد شدید ، از جمله بثورات سطح بدن ، تنگی نفس ، خس خس ، کاهش فشار خون ، افزایش ضربان قلب ، افزایش عرق کردن است.
واکنشهای حساسیت فوری از نوع فوری بسیار نادر هستند. تظاهرات چنین واکنش هایی به انسولین یا مواد تحریک کننده می تواند مثلاً واکنش های پوستی عمومی ، آنژیوادم ، برونکواسپاسم ، فشار خون شریانی و شوک باشد که می تواند تهدیدی برای زندگی بیمار باشد.
سایر واکنشها. معرفی داروهای انسولین می تواند منجر به تشکیل آنتی بادی های موجود در آن شود. در موارد نادر ، به دلیل وجود آنتی بادی ها به انسولین ، ممکن است نیاز به تنظیم دوز برای جلوگیری از هایپو یا قند خون باشد.
انسولین می تواند منجر به تاخیر در سدیم بدن و بروز ورم شود ، به خصوص در مواردی که به لطف افزایش شدت انسولین درمانی ، می توان کنترل گلیسمی را بهبود بخشید که تا آن زمان کافی نبود.
شرایط ذخیره سازی
بعد از باز کردن ، بسته بندی را به مدت 42 روز در دمای بیش از 25 درجه سانتیگراد ذخیره نکنید و در دمای 2-8 درجه سانتیگراد در مکانی تاریک نگهداری کنید. یخ نکنید. دور از دسترس کودکان نگه دارید.
به عنوان یک قاعده ، انسولین را می توان به موادی اضافه کرد که واکنش سازگاری با آن شناخته شده است. داروهای اضافه شده به انسولین می توانند باعث از بین رفتن آن شوند ، به عنوان مثال ، داروهای حاوی تیول یا سولفیت.
10 لیوان در بطری های شیشه ای با درپوش لاستیکی و درپوش آلومینیومی شماره 1 ، 3 میلی لیتر در کارتریج های شماره 5.
محل سکونت
آدرس حقوقی: Bioton S.A.، لهستان ، 02-516 ، ورشو ، Ul. استاروچینسکا ، 5 (VIOTON SA ، لهستان ، 02-516 ، ورشو ، خیابان 5 استاروسینسکا).
آدرس تولیدی: Bioton S.A.، Machezhish، ul. پوزنان ، 12 05-850 ، Ozarow Mazowiecki ، لهستان (BIOTON SA ، Macierzysz ، خیابان 12 Poznanska ، 05-850 Ozarow Mazowiecki).
طبقه بندی بینی (ICD-10)
| راه حل برای تزریق | 1 میلی لیتر |
| ماده فعال: | |
| انسولین نوترکیب انسانی | 100 IU |
| مواد تحریک کننده: metacresol - 3 میلی گرم ، گلیسرول - 16 میلی گرم ، اسید هیدروکلریک / هیدروکسید سدیم - q.s. تا pH 7-7.6 ، آب برای تزریق - حداکثر 1 میلی لیتر |
فارماکودینامیک
جنسولین P - انسولین انسانی که با استفاده از فناوری DNA نوترکیب بدست می آید. این یک داروی کوتاه مدت انسولین است. این ماده با گیرنده خاصی بر روی غشای سیتوپلاسمی بیرونی سلولها در تعامل است و یک مجتمع گیرنده انسولین را تشکیل می دهد که باعث تحریک فرآیندهای داخل سلول می شود ، سنتز تعدادی از آنزیمهای کلیدی (از جمله هگزوکیناز ، پیروات کیناز ، گلیکوژن سنتتاز). کاهش قند خون ناشی از کاهش است حمل و نقل داخل سلولی آن ، افزایش جذب و جذب بافت ، تحریک لیپوژنز ، گلیکوژنز و کاهش میزان تولید گلوکز توسط کبد.
مدت زمان انجام آماده سازی انسولین عمدتا به دلیل میزان جذب است که به چندین عامل بستگی دارد (به عنوان مثال ، دوز ، روش و محل مصرف) ، و بنابراین مشخصات عملکرد انسولین در معرض نوسانات قابل توجهی است ، هم در افراد مختلف و هم در یک فرد. .
نمایه اقدام با تزریق زیر جلدی (ارقام تقریبی): شروع عمل پس از 30 دقیقه ، حداکثر تأثیر در فاصله زمانی بین 1 تا 3 ساعت ، مدت زمان عمل تا 8 ساعت است.
فارماکوکینتیک
کامل بودن جذب و شروع اثر انسولین بستگی دارد از محل تزریق (معده ، ران ، باسن) ، دوز (حجم انسولین تزریقی) ، غلظت انسولین در دارو. این نابرابر در بین بافت ها توزیع می شود: به سد جفت و داخل شیر مادر نفوذ نمی کند. توسط انسولیناز ، بطور عمده در کبد و کلیه ها از بین می رود. این توسط کلیه ها (30-80)) دفع می شود.
نشانه های دارویی جنسولین پ
دیابت نوع 1
دیابت نوع 2: مرحله مقاومت در برابر عوامل هیپوگلیسمی خوراکی ، مقاومت جزئی در برابر این داروها (در طول درمان ترکیبی) ، بیماریهای همزمان
شرایط اضطراری در بیماران مبتلا به دیابت ، همراه با جبران سوخت و ساز بدن از کربوهیدرات ها.
عوارض جانبی
با توجه به تأثیر متابولیسم کربوهیدرات: شرایط هیپوگلیسمی (رنگ پریدگی پوست ، افزایش تعریق ، تپش قلب ، لرزش ، گرسنگی ، اضطراب ، پارستزی در دهان ، سردرد). هیپوگلیسمی شدید می تواند منجر به ایجاد کما هیپوگلیسمی شود.
واکنشهای آلرژیک: به ندرت - بثورات پوستی ، ورم کوینک ، بسیار نادر - شوک آنافیلاکسی.
واکنشهای محلی: افتادگی ، تورم و خارش در محل تزریق ، با مصرف طولانی مدت - لیپودیستروفی در محل تزریق.
موارد دیگر: تورم ، عیوب انکساری گذرا (معمولاً در ابتدای درمان).
تعامل
اثر کاهنده قند خون انسولین افزایش داروهای خوراکی کاهنده قند خون، مهار کننده های MAO، مهارکننده های ACE، مهارکننده های کربنیک انهیدراز، غیر انتخابی β بلاکرها، بروموکریپتین، این دارو ها، سولفونامیدها، استروئیدهای آنابولیک، تتراسایکلین، کلوفیبرات، کتوکونازول، مبندازول، پیریدوکسین، تئوفیلین، سیکلوفسفامید، فن فلورامین، آماده سازی لیتیوم آماده سازی حاوی اتانول.
قرص های ضدبارداری خوراکی ، کورتیکواستروئیدها ، هورمونهای تیروئید ، دیورتیک های تیازیدی ، هپارین ، داروهای ضد افسردگی سه حلقه ای ، سمپاتومیمتیک ، دانازول ، کلونیدین ، BKK ، دیازوکسید ، مورفین ، فنیتوئین ، نیکوتین باعث کاهش اثرات قند خون انسولین می شوند.
تحت تأثیر رزرپین و سالیسیلاتها ، هم تضعیف و هم افزایش در عملکرد دارو امکان پذیر است.
مقدار مصرف و تجویز
P / K / in / m و / in. معمولاً در دیواره قدامی شکم s / c. همچنین می توان تزریق را در ناحیه ران ، باسن یا ناحیه دلتوئید شانه انجام داد. به منظور جلوگیری از پیشرفت لیپودیستروفی ، لازم است محل تزریق در ناحیه آناتومیک تغییر یابد.
جنسولین P داخل عضلانی و داخل وریدی فقط تحت نظارت پزشکی قابل استفاده است.
دوز و نحوه مصرف دارو براساس میزان گلوکز خون ، در هر مورد توسط پزشک به صورت جداگانه تعیین می شود. به طور متوسط ، دوز روزانه دارو از 0/5 تا 1 IU / کیلوگرم متغیر است (بسته به ویژگیهای فردی بیمار و میزان گلوکز خون).
این دارو 30 دقیقه قبل از غذا یا میان وعده حاوی کربوهیدرات ها تجویز می شود.
دمای انسولین تجویز شده باید در دمای اتاق باشد.
با استفاده از دارو درمانی با دارو ، میزان تجویز 3 بار در روز (در صورت لزوم 5-6 بار در روز) انجام می شود. با دوز روزانه بیش از 0.6 IU / کیلوگرم ، لازم است به شکل 2 یا بیشتر تزریق در نواحی مختلف بدن وارد شود.
جنسولین P یک انسولین با عملکرد کوتاه است و معمولاً در ترکیب با انسولین با عملکرد متوسط (جنسولین H) استفاده می شود.
دستورالعمل های ویژه
شما نمی توانید از جنسولین N استفاده کنید ، اگر بعد از تکان دادن سیستم تعلیق سفید و یکنواخت ابری نشود.
در مقابل زمینه انسولین درمانی ، نظارت مداوم بر میزان گلوکز خون ضروری است.
از علل هیپوگلیسمی علاوه بر مصرف بیش از حد انسولین می توان به موارد زیر اشاره کرد: جایگزینی دارو ، پرش وعده های غذایی ، استفراغ ، اسهال ، افزایش فعالیت بدنی ، بیماری هایی که باعث کاهش نیاز انسولین می شود (اختلال در عملکرد کبد و کلیه ، عملکرد عملکرد قشر آدرنال ، غده هیپوفیز یا تیروئید) ، تغییر محل تزریق ، و همچنین تعامل با سایر داروها.
دوز نادرست یا قطع شدن در تجویز انسولین ، به ویژه در بیماران مبتلا به دیابت نوع 1 ، می تواند منجر به قند خون شود. معمولاً اولین علائم هایپرگلیسمی به تدریج طی چند ساعت یا چند روز بروز می کند. این موارد شامل تشنگی ، افزایش ادرار ، تهوع ، استفراغ ، سرگیجه ، قرمزی و خشکی پوست ، خشکی دهان ، از بین رفتن اشتها ، بوی استون در هوای بازدم است. در صورت عدم درمان ، قند خون دیابت نوع 1 می تواند منجر به ایجاد كتواسیدوز دیابتی تهدیدكننده برای زندگی شود.
دوز انسولین باید برای اختلال در عملکرد تیروئید ، بیماری آدیسون ، هیپوپیوتراریسم ، اختلال در عملکرد کبد و کلیه و دیابت در افراد بالای 65 سال اصلاح شود.
در صورت افزایش شدت فعالیت بدنی یا تغییر رژیم غذایی معمول ، ممکن است اصلاح دوز انسولین نیز لازم باشد.
بیماریهای همزمان ، به ویژه عفونت ها و شرایطی که همراه با تب است ، نیاز به انسولین را افزایش می دهد.
انتقال از یک نوع انسولین به نوع دیگر باید تحت کنترل سطح قند خون انجام شود.
این دارو تحمل الکل را کاهش می دهد.
با توجه به احتمال بارندگی در برخی کاتترها ، استفاده از دارو در پمپ های انسولین توصیه نمی شود.
تأثیر توانایی رانندگی وسایل نقلیه و کار با مکانیسم ها. در ارتباط با هدف اصلی انسولین ، تغییر در نوع آن یا در صورت وجود فشارهای جسمی یا روانی قابل توجه ، می توان از توانایی رانندگی خودرو یا کنترل مکانیسم های مختلف کاسته و همچنین درگیر سایر فعالیت های بالقوه خطرناک که نیاز به توجه بیشتر و سرعت واکنش های ذهنی و حرکتی دارند.
فرم انتشار
تزریق ، 100 IU / ml. در یک بطری شیشه بی رنگ شفاف (نوع 1) ، که با یک درپوش لاستیکی بسته شده است ، درپوش آلومینیومی با یک درب خنک کننده و یا بدون آن ، 10 میلی لیتر بپیچید. 1 عدد گل در یک بسته مقوایی
در یک کارتریج شیشه ای (نوع 1) ، مجهز به پیستون لاستیکی ، دیسک لاستیکی ، داخل یک کلاه آلومینیومی ، 3 میلی لیتر نورد. 5 کارتریج در تاول. 1 تاول در یک بسته مقوا.
فرم ها و ترکیب را منتشر کنید
یک راه حل روشن ، یک سوسپانسیون سفید ، به صورت زیر جلدی اجرا می شود. ممکن است رسوب به نظر برسد که هنگام لرزش به راحتی حل شود. این دارو در بطری های 10 میلی لیتری یا کارتریج های 3 میلی لیتری بسته بندی می شود.
در 1 میلی لیتر دارو ، ماده مؤثر به صورت انسولین نوترکیب انسانی 100 IU موجود است. اجزای اضافی شامل گلیسرول ، سدیم هیدروکسید یا اسید هیدروکلریک ، متاکرسول ، آب تزریق می باشد.

در 1 میلی لیتر دارو ، ماده مؤثر به صورت انسولین نوترکیب انسانی 100 IU موجود است.
عمل دارویی
اشاره به انسولین های کوتاه مدت دارد. با واکنش دادن به یک گیرنده ویژه بر روی غشای سلولی ، تشکیل یک کمپلکس گیرنده انسولین را تقویت می کند ، که عملکردهای داخل سلول و سنتز برخی ترکیبات آنزیم را فعال می کند.
سطح گلوکز خون با افزایش حمل و نقل آن در سلولها ، افزایش جذب توسط کلیه بافتهای بدن ، کاهش تولید قند توسط کبد و تحریک گلیکوژنوژنز متعادل می شود.
مدت اثر درمانی دارو به این موارد بستگی دارد:
- میزان جذب عنصر فعال ،
- منطقه و روش تجویز روی بدن ،
- دوز
موارد منع مصرف
- عدم تحمل فردی به اجزای فردی دارو.
- هیپوگلیسمی.






چگونه جنسولین مصرف کنیم؟
این دارو به چندین روش - به صورت عضلانی ، زیر جلدی ، داخل وریدی تجویز می شود. دوز و منطقه برای تزریق توسط پزشک معالج برای هر بیمار انتخاب می شود. دوز استاندارد با در نظر گرفتن میزان قند از 0.5 تا 1 IU / کیلوگرم از وزن انسان متفاوت است.
انسولین باید نیم ساعت قبل از غذا یا میان وعده سبک بر اساس کربوهیدرات ها تجویز شود. محلول تا دمای اتاق گرم می شود. مونوتراپی شامل تزریق حداکثر 3 بار در روز است (در موارد استثنایی ، تعدد تا 6 برابر افزایش می یابد).
اگر دوز روزانه بیش از 0.6 IU / kg باشد ، به چندین دوز تقسیم می شود ، تزریق در قسمت های مختلف بدن قرار می گیرد - عضله بازوی دلتوئید ، دیواره جلوی شکم. برای عدم ایجاد لیپودیستروفی ، مکانهایی برای تزریق دائما در حال تغییر است. یک سوزن جدید برای هر تزریق استفاده می شود. در مورد IM و IV ، فقط در یک بیمارستان توسط یک کارگر بهداشت انجام می شود.
در دوران بارداری و شیردهی استفاده کنید
بیمارانی که در برنامه ریزی بارداری به دیابت مبتلا می شوند ، حاملگی بعدی باید میزان قند خون را کنترل کند ، زیرا ممکن است لازم باشد دوز دارو را تغییر دهید.
تغذیه با شیر مادر مجاز است با استفاده از انسولین ترکیب شود ، اگر وضعیت کودک رضایت بخش باقی بماند ، معده ناراحتی وجود ندارد. دوز بسته به قرائت گلوکز نیز تنظیم می شود.
استفاده بیش از حد از جنسولین
استفاده از انسولین در مقادیر زیاد منجر به هیپوگلیسمی خواهد شد. درجه خفیف آسیب شناسی با مصرف قند ، خوردن غذاهای سرشار از کربوهیدرات از بین می رود. توصیه می شود افراد همیشه غذای شیرین و نوشیدنی هایی را همراه خود داشته باشند.
درجه شدید می تواند باعث از بین رفتن هوشیاری شود. در این حالت ، یک راه حل از iv دکستروز به صورت فوری در فرد تجویز می شود. علاوه بر این ، گلوکاگون iv یا s / c تجویز می شود. وقتی فرد به آنجا رسید ، برای جلوگیری از حمله دوم ، باید به اندازه کافی غذاهای کربوهیدرات بخورد.

درجه شدید می تواند باعث از بین رفتن هوشیاری شود.