درمان کبد برای دیابت: کبد چرب

هپاتوز نوعی بیماری کبدی است که مبتنی بر اختلالات متابولیکی در سلولهای کبدی (کبدی) و ایجاد تغییرات دیستروفیک در سلولهای کبدی است. در این حالت ، بیماران ممکن است هیچ تغییر محسوسی در سلامت کلی احساس نکنند. با این حال ، با گذشت زمان ، هپاتوز درمان نشده می تواند به یک آسیب جدی کبدی - سیروز تبدیل شود.
درباره دلایل بیماری ، تظاهرات کبدی ، درمان آن و جلوگیری از توسعه ، در مقاله ما بیشتر بخوانید.
این مقاله را بخوانید
چرا هپاتوز در دیابت ایجاد می شود
کبد شرکت کننده فعال در متابولیسم چربی ها ، پروتئین ها ، کربوهیدرات ها است. این منبع اصلی انرژی - گلیکوژن را ذخیره می کند ، همچنین مولکول های جدید گلوکز را تشکیل می دهد. در دیابت قندی به دلیل کمبود انسولین و به ویژه با مقاومت در برابر آن (مقاومت به انسولین) ، واکنشهای فیزیولوژیکی تغییر می کند:
- میزان سنتز گلیکوژن کاهش می یابد ،
- چربی اضافی در سلولهای کبدی جمع می شود ،
- تولید کبد کربوهیدرات ها و چربی ها افزایش می یابد
- از بین رفتن مجتمع های چربی کند می شود.
عوامل پیش بینی کننده برای آسیب کبد در افراد دیابتی ممکن است:
- چاقی
- نوشیدن الکل
- عفونت
- جراحات
- مسمومیت
- چربی و کربوهیدرات اضافی در رژیم غذایی ،
- ضخیم شدن صفرا در بیماریهای مجاری صفراوی ،
- فرآیندهای التهابی خود ایمنی ،
- استفاده از داروها
- نقض فرآیندهای جذب در روده ،
- عملیات بر روی دستگاه گوارش.
و در اینجا بیشتر در مورد درمان نوروپاتی دیابتی آمده است.
علائم کبدی کبد چرب
در هنگام کبدی تغییرات ساختاری جدی در داخل کبد رخ می دهد: تعداد سلولهای کار کاهش می یابد ، بافت به تدریج به بافت چربی تبدیل می شود ، الیاف بافت همبند (اسکار) جوانه می زنند. تظاهرات بالینی این روند پاک می شود ، اشکال یک دوره بدون علامت وجود دارد یا علائم غیر اختصاصی را نشان می دهد:
- زردی پوست و پوسته پوسته شدن چشم ها ،
- سنگینی در هیپوکندری در سمت راست ،
- حالت تهوع
- طعم بد دهان
- قرمزی کف دست
- پوست خارش دار
- رگهای عنکبوتی ، خونریزی روی پوست ،
- خستگی ،
- اسهال متناوب و یبوست ،
- مبهم ، درد درد متوسط در شکم فوقانی.
به دلیل مقاومت به انسولین ، بیشتر بیماران چاقی دارند ، تیرگی چین های پوستی است. هنگامی که قسمت اعظمی از کبد مبتلا می شود ، بیماران اغلب دچار بیماری غش هستند و فشار خون آنها کاهش می یابد. این امر به دلیل ورود ترکیبات بیولوژیکی فعال به خون از سلولهای تخریب شده است.
با یک دوره جبران نشده دیابت ، بروز مکرر کتواسیدوز (تجمع اجسام سمی کتون در خون) ، کبد با عملکرد کافی به سیروز کبد منتقل می شود.
تشخیصی
هنگام معاینه بیمار ، پزشک ممکن است با توجه به معیارهای زیر ، از وجود کبدی شک کند:
- کبد بزرگ شده
- زردی پوست
- چاقی
این به عنوان دلیلی برای مراجعه به یک معاینه اضافی است. در دوره خود ، چنین علائمی (با آزمایش خون) تشخیص داده می شود:
- تخریب سلول های کبدی - افزایش ALT ، فعالیت AST تا 4 برابر ، شاخص AST / ALT کمتر از وحدت است ،
- رکود صفرا - افزایش قلیایی فسفاتاز ، بیلی روبین مستقیم ،
- نقض متابولیسم آهن - افزایش ترانسفرین و فریتین ،
- مشخصه دیابت - افزایش گلوکز ، هموگلوبین گلیکوزیله ، کلسترول و تری گلیسیریدها ،
- تغییرات در سیستم انعقادی - کاهش پلاکت ها ، افزایش زمان پروترومبین ،
- انحراف از هنجار ترکیب پروتئین - کاهش آلبومین و افزایش گلوبولین ها.
پارامترهای آزمایشگاهی کبد در برخی از بیماران در حد طبیعی است که این امر کبدی را از بین نمی برد. برای تشخیص هپاتیت ویروسی ، آزمایش خون برای آنتی بادی ها ، عفونت سیتومگالوویروس ، اپشتین بار ضروری است.
برای مطالعه ساختار بافت کبد:
- سونوگرافی - تنها با آسیب بیش از 35٪ از اندام ، آموزنده ،
- MRI - به شما امکان می دهد تغییرات را در مرحله اولیه مشخص کنید ،
- scintigraphy - توزیع ناموزون رادیوایزوتوپ ، افزایش اندازه.
درمان بیمار مبتلا به کبد در دیابت
صرف نظر از میزان آسیب کبدی ، رژیم غذایی غذایی تجویز می شود. در اشکال خفیف بیماری ممکن است تنها عامل درمانی باشد. اگر افزایش فعالیت آنزیم و تغییرات گسترده کبدی مشاهده شود ، رژیم غذایی با داروها تکمیل می شود.
تغذیه بالینی شامل موارد زیر است:
- محدود کردن کلسترول ، چربی حیوانات - ممنوعیت گوشت خوک ، گوشت گوسفند ، محصولات نیمه تمام ، مواد غذایی کنسرو ، کالباس ، مواد غذایی کنسرو ، بیکن قوی ،
- غنی سازی رژیم با فیبر به راحتی قابل هضم - گل کلم ، کدو سبز ، کلم بروکلی ، گندم سیاه و جو دوسر ، انواع توت ها و میوه ها ،
- رد کامل الکل ،
- تغذیه کسری در بخش های کوچک ،
- اطمینان از مصرف پروتئین کافی - ماهی آب پز ، پنیر کلوچه 5٪ ، نوشیدنی شیر بدون تخمیر ، سینه مرغ ،
- جلوگیری از یبوست - در صورت عدم وجود حداقل 2 لیتر آب خالص در روز ، ظروف کدو تنبل ، گیاهان ملین (جوشانده برگهای سنا ، پوست گاوی).
- ممنوعیت غذاهای سرخ شده ، تند و شور ، سس های خریداری شده ،
- بخارپز یا جوش در آب.
توصیه می شود در غذاهای منوی تهیه شده از محصولاتی که روده و مجاری صفراوی را تحریک می کند ، کاهش یابد - تربچه ، تربچه ، حبوبات ، جو مروارید و دانه های ذرت ، کلم تازه ، بادمجان ، گوجه فرنگی.
برای بهبود حساسیت کبد به انسولین ، کاهش وزن اضافی بدن ضروری است. به همین منظور ، دیابتی ها باید به شدت غذاهایی را با شاخص گلیسمی پایین انتخاب کنند ، میزان کالری دریافتی را محاسبه کرده و یک بار در هفته روزه بگذرانند.
سرعت کاهش وزن باید در هفته حدود 500 گرم باشد ، زیرا کاهش سریع وزن بدن باعث افزایش تجمع چربی در سلولهای کبدی می شود و به تشکیل سنگ در مثانه صفرا کمک می کند. برای بهبود سوزش اسیدهای چرب از فعالیت بدنی منظم حداقل 30 دقیقه در روز استفاده می شود..
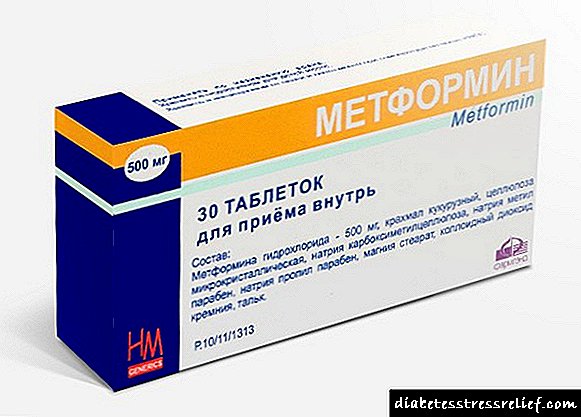
شرط لازم برای درمان موثر عادی قند خون است. در مورد بیماری نوع 1 ، تجدید نظر در رژیم انسولین درمانی مورد نیاز است و در مورد دوم ، متفورمین (سیوفور ، گلوکوفاژ) ، پیوگلار استفاده می شود. برای درمان هپاتوز در دیابت ، گروههای دارویی زیر ذکر شده است:
- لیپوتروپیک - از بین بردن چربی از اسیدفولیک کبد ، تیوگامما ، اسپا لیپون ، ضروری ، ویتامین B12 ، B6 ،
- کاهش کلسترول (دوره کوتاه مدت) - Atokor ، Krestor ، Nicotinamide ،
- محافظ کبد - هپابن ، تیوتریازولین ، تائورین.
با اختلالات عروقی همزمان ، مهارکننده های آنزیم ترنتال و آنژیوتانسین (کاپوتن ، پرانتاریوم) توصیه می شود. هر دارو درمانی تحت کنترل سطح آنزیم های کبدی انجام می شود. برای افراد دیابتی که از اعتیاد به الکل رنج می برند ، درمان مواد مخدر ، رهایی از اعتیاد ، اولویت در نظر گرفته شده است.
و در اینجا بیشتر در مورد هیپوگلیسمی در دیابت صحبت شده است.
هپاتوز در دیابت به دلیل زیاد گلوکز ، چربی های خون و نقض واکنش سلول های کبدی به انسولین رخ می دهد. تظاهرات بیماری پاک می شود ، علائم ممکن است وجود نداشته باشد ، یا بیماران شکایات غیر اختصاصی دارند. برای تشخیص بیماری ، آزمایش خون ، سونوگرافی ، MRI ، اسکینتراگ تجویز شده است. درمان شامل رژیم های غذایی ، امتناع از الکل ، عادی سازی وزن در چاقی و داروها است.
فیلم مفید
فیلم مربوط به کبد کبد در دیابت را مشاهده کنید:
در صورت مشخص شدن نوروپاتی دیابتی ، درمان با استفاده از روشهای مختلفی انجام می شود: داروها و قرص ها برای تسکین درد ، بهبود وضعیت اندام تحتانی و همچنین ماساژ.
هیپوگلیسمی در دیابت قندی حداقل یک بار در 40٪ بیماران رخ می دهد. شناختن علائم و دلایل آن به منظور شروع به موقع درمان و انجام پیشگیری از نوع 1 و 2 بسیار مهم است. شب مخصوصاً خطرناک است.
اگر بیمار به طور هم زمان مبتلا به کوله سیستیت و دیابت باشد ، در صورتی که اولین بیماری فقط به وجود آمده باشد ، مجبور است در رژیم غذایی تجدید نظر کند. دلایل بروز آن در افزایش انسولین ، الکلی و سایر موارد نهفته است. اگر کوله سیستیت حاد کلوزال با دیابت قندی ایجاد شده باشد ، ممکن است نیاز به عمل جراحی باشد.
ناتوانی در دیابت شکل گرفته است ، به دور از همه بیماران. به آن بدهید ، اگر مشکلی در خدمات سلف سرویس وجود دارد ، می توانید آن را با تحرک محدود دریافت کنید. برداشت از كودكان ، حتی با دیابت وابسته به انسولین ، در سن 14 سالگی امكان پذیر است. چه گروهی و چه زمانی ثبت نام می کنند؟
در بعضی موارد ، سونوگرافی از لوزالمعده روی کودک انجام می شود. انجام یک مطالعه با کیفیت بسیار مهم است که قبل از آموزش را انجام دهد. هنجارها و انحرافات چیست؟
تخم مرغ یا مرغ: دیابت قندی یا کبد چرب
درست همانطور که بیماری قند می تواند باعث کبدی چربی شود ، بیماری چربی که بر روی کبد تأثیر می گذارد می تواند منجر به دیابت شود. در حالت اول ، هپاتوز چربی را دیابتی می نامند.
بنابراین ، در بیماران مبتلا به دیابت شدید با عدم تعادل هورمونی - کمبود انسولین و اضافی گلوکاگون ، تجزیه گلوکز کند می شود ، چربی بیشتری تولید می شود. پیامد این فرایندها کبدی کبد چرب است. در پزشکی مدرن از حقایق غیرقابل انکار استفاده شده است که ثابت می کند بیماری کبد چرب یکی از مهمترین عوامل خطر برای ایجاد دیابت نوع 2 است.
بیماری کبد چرب بیماری کبد چرب علائم و تشخیص خود تشخیص کبدی چربی دیابتی تقریباً غیرممکن است. در واقع ، به دلیل عدم وجود انتهای عصب ، کبد صدمه ای نمی بیند. بنابراین ، علائم این عارضه در بیشتر بیماری ها معمول است: بی حالی ، ضعف ، از دست دادن اشتها. تخریب دیواره های سلول های کبدی ، آنزیم هایی که واکنش هایی برای خنثی سازی سموم ایجاد می کنند وارد جریان خون می شوند. بنابراین ، یکی از روشهای تشخیص بیماری کبد چرب ، آزمایش خون بیوشیمیایی است. او حضور و سطح آنزیم های کبدی در خون را نشان می دهد.
علاوه بر این ، کبد دیابتی که تحت تأثیر آسیب چربی است ، با استفاده از تجهیزات سونوگرافی یا توموگرافی بررسی می شود. بزرگ شدن اندام ، تغییر در رنگ آن علائم کبدی چربی است. برای حذف سیروز ، می توان بیوپسی کبد را انجام داد.
معاینه اغلب توسط متخصص غدد یا متخصص گوارش تجویز می شود.
قابل اصلاح است یا نه؟ - درمان کبدی دیابتی
در مراحل اولیه بیماری چربی ، کبد مبتلا می تواند به طور کامل ترمیم شود. برای این کار پزشکان توصیه می کنند غذاهای چرب ، الکل را از رژیم غذایی خودداری کنید ، فسفولیپیدهای اساسی را در قرص ها تجویز کنید. بعد از گذشت 3 ماه از چنین درمانی ، کبد بیمار مرتب خواهد شد.
آن تغییرات مورفولوژیکی که در بافت کبد شکل گرفته است ، منوط به توسعه معکوس خواهد بود: پتانسیل منحصر به فرد کبد در برابر زمینه مشاهده رژیم رژیم غذایی و مصرف داروها محقق می شود. از این گذشته ، این ارگان انسانی تنها موجودی است که قادر به بازسازی کامل است!
داروها
موفقیت اقدامات در درمان کبد چرب دیابتی به طور مستقیم بستگی به میزان تأثیر درمان بیماری زمینه ای - دیابت دارد. برای بهبود عملکرد کبدی ، درمان با داروهایی مانند urosan ، ursodeoxycholic acid یا آنالوگهای آنها انجام می شود.
در صورت لزوم ، درمان با هپترال بهبود می یابد. عادی سازی فرآیندهای کلرتیک به هفیتول ، روغن کدو تنبل ، آب معدنی با آب معدنی واگذار شده است. شما باید یک روز صبح چنین آب بنوشید.
چنین روش های تبادل آب معدنی 4 بار در سال انجام می شود. برای بهبود هضم ، آماده سازی آنزیم ها تجویز می شود: mezim ، hermital یا آنالوگهای آنها. همچنین ، به منظور کمک به ترمیم کبد ، متخصصان توصیه می کنند که بیمارانی داروهایی مصرف کنند که فرآیندهای احیا کننده را تسریع می کند ، مانند هپابن ، ضروری و غیره.
فیتوتراپی
برای ایجاد پیش آگهی مطلوب در صورت تلاش برای درمان بیماری های جدی مانند دیابت قندی و هپاتیت دیابتی با داروهای قومی ، نه یک پزشک دارای مجوز معتبر عمل نمی کند. در عوض ، او از داروهای گیاهی به عنوان یک کمک خوب برای درمان این بیماری ها توصیه می کند.
در میان گیاهانی که از کبد محافظت می کنند ، به عادی سازی وزن و فرآیندهای کلتری ، کاهش کلسترول و کمک به حذف مواد سمی از بدن کمک می کنند - نیش ذرت ، خار خار ، کنگر فرنگی.
بنابراین ، خار خار را می توان به صورت پودر مصرف کرد - 1 قاشق چای خوری نیم ساعت قبل از غذا ، یا می تواند به صورت تزریق دانه باشد. برای تهیه آن ، باید یک قاشق غذاخوری دانه خار خار را با یک لیوان آب جوش بریزید ، به مدت 20 دقیقه روی یک حمام آب اصرار کنید. بعد از خنک شدن ، تزریق در 0.5 فنجان 30 دقیقه قبل از غذا تصفیه شده و گرفته می شود. تعداد دفعات و مدت دوره ها باید با پزشکتان موافقت شود.
اصول تغذیه بیمار
برای افراد دیابتی که مبتلا به کبد چرب هستند ، نکته اصلی کنترل سطح گلوکز است. چنین بیمارانی باید به طور پیش فرض از اصول رژیم متعادل پیروی کنند.
این اصول چیست؟
- خوردن غذاهایی با شاخص قند خون بالا.
- امتناع از غذاهای گوشتی چرب ، غذاهای سرخ شده ، گوشت دودی ، غذاهای پرادویه ، الکل ، ادویه جات ترشی جات ، ادویه جات ترشی جات ، مایونز ، شیرینی.
- کیک و مربا ، شیر تغلیظ شده و کیک: حتی مصرف بیش از حد اضافی محصولات از این سری منجر به تبدیل کربوهیدرات ها به چربی ها و در نتیجه تشدید بیماری خطرناک می شود.
- همچنین باید از نان شیرینی و ماکارونی خودداری کنید.
- بخارپز کردن ، غذاها را می توان پخته ، خورش یا جوشانده نیز کرد.
- وعده های غذایی را تا شش بار در روز افزایش دهید. کاهش میزان کربوهیدرات ها و چربی ها در رژیم غذایی.
- اما پروتئین های دیابتیک مبتلا به کبد چرب باید به همان اندازه افراد سالم مصرف شود.
- امتناع قند به نفع یک جایگزین توصیه شده توسط پزشک.
این رژیم برای دیابتی هایی که آسیب کبدی چربی دارند ، توصیه می شود. با وجود "غیرممکن" بسیاری ، منوی چنین بیمارانی می توانند متنوع باشند و غذاهای تشکیل دهنده آن نه تنها مفید ، بلکه بسیار خوشمزه نیز هستند!
این رژیم درمانی چه چیزی اجازه می دهد؟
در اینجا لیستی از غذاها و برخی از غذاها آورده شده است:
- گوشت مرغ
- خرگوش
- بوقلمون
- ماهی لاغر
- غلات کامل
- سبزیجات و میوه های تازه
- گندم سیاه ، گندم ، جو دوسر
- لبنیات کم چرب و شیر ترش
- سالادها را باید با خامه کم چرب ، آب لیمو ، ماست کم چرب خانگی چاشنی کرد.
- تخم مرغ قابل مصرف است اما بیشتر از یک در روز نیست.
به عنوان مثال ، رژیم غذایی روزانه بیمار شامل موارد زیر است:
- کاسه پنیر کلوچه و آبگوشت گل سرخ شده برای صبحانه ، سوپ کلم و فلفل دلمه ای پر شده برای ناهار ، تخم مرغ آب پز برای چای بعد از ظهر و ماهی آب پز همراه با سالاد سبزیجات تازه برای شام.
لازم به یادآوری است که درمان بدون رژیم غذایی با این تشخیص موفقیت آمیز نخواهد بود.
درباره بیماری
سلولهای کبدی که کبد را تشکیل می دهند چربی را جمع می کنند و فیلتر کردن مواد سمی را متوقف می کنند. به تدریج ، چربی اضافی منجر به از بین رفتن سلولهای کبدی می شود و در نتیجه آنزیم ها در جریان خون آزاد می شوند که برای خنثی سازی سموم طراحی شده اند.
در صورت کبد چرب ، بیش از 5٪ از کل اعضای بدن بافت چربی (تری گلیسیرید) است.اگر این شاخص از 10٪ بیشتر باشد ، این بدان معنی است که تقریبا نیمی از کل سلولهای کبدی حاوی چربی هستند.
علل هپاتوز چربی
دلیل اصلی تجمع چربی در کبد یک اختلال متابولیک در بدن است. تغییرات هورمونی نیز نقش مهمی دارند.
علاوه بر این ، این بیماری توسط عوامل زیر قابل ایجاد است:
- نوشیدن بیش از حد
- اضافه وزن و چاقی ،
- وجود عفونت های ویروسی در شخص (به عنوان مثال هپاتیت B یا C) ،
- نقض رژیم
- افزایش تعداد آنزیم های کبدی ،
- نقض چرخه اوره و روند اکسیداسیون اسیدهای چرب (ارثی)
- عوامل ژنتیکی
- مصرف برخی داروهای خاص (به عنوان مثال داروهای ضد التهابی غیر استروئیدی).
عوامل خطر
هپاتوز کبد چرب آسیب شناسی است که با ترکیبی از چندین عامل به طور همزمان اتفاق می افتد ، از جمله:
- اندازه کمر در زنان از 80 سانتیمتر و در مردان 94 سانتی متر (چاقی شکم) ،
- میزان کلسترول و تری گلیسیرید خون بالا و در عین حال لیپوپروتئین های پایین ،
- فشار خون بالا
- هایپرگلیسمی طولانی مدت ، یعنی دیابت نوع 2 ، پیشرفتی که ممکن است فرد حتی از آن آگاهی نداشته باشد
- مقاومت به انسولین
متأسفانه ، اولین مراحل بیماری بدون علامت است ، بنابراین تشخیص خود غیرممکن است.
بزرگ شدن کبد فقط در مواردی مشاهده می شود که بافت همبستگی قبلاً به شدت در آن رشد کرده باشد ، و کبد شروع به فشار به اندام های همسایه می کند. نارسایی کبدی ایجاد می شود - فرد احساس درد در سمت راست می کند ، ممکن است با کاهش اشتها و ضعف عمومی مختل شود. کبد بزرگ شده حتی با چشم غیر مسلح قابل مشاهده است.
عوارض
کبد چرب خطرناک است زیرا ، بدون توجه شخص ، می تواند به سیروز کبد مبتلا شود. پزشکان پیش بینی افزایش بروز سیروز دقیقاً به دلیل بیماری چربی اندام.
همچنین با افزایش خطر ابتلا به بیماری های قلبی عروقی ، هپاتوز خطرناک است.
کبد چرب در دیابت یک بیماری موذی است ، زیرا می تواند کشنده باشد. از معاینه جامع پیشگیرانه وضعیت بدن غافل نشوید ، زیرا این تنها راه تشخیص کبد در مراحل اولیه و شروع به موقع درمان است.
بیماریهای کبدی در دیابت: علائم بیماری (سیروز ، کبدی چربی)
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
دیابت بر سلامت کبد تأثیر می گذارد. این ارگان گلوکز را تولید و ذخیره می کند ، به عنوان نوعی مخزن قند ، که همان سوخت برای بدن است ، حفظ می کند و سطح لازم گلوکز را در خون حفظ می کند.
گلوکز و کبد
به دلیل نیاز بدن ، ذخیره یا آزاد سازی قند توسط گلوکاگون و انسولین گزارش می شود. هنگام غذا خوردن ، موارد زیر رخ می دهد: کبد به صورت گلیکوژن در گلوکز ذخیره می شود ، که در صورت لزوم بعداً مصرف می شود.
افزایش درجه انسولین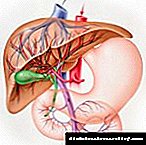 و درجه های سرکوب شده گلوکاگون در طول دوره خوردن غذا به تبدیل گلوکز به گلیکوژن کمک می کند.
و درجه های سرکوب شده گلوکاگون در طول دوره خوردن غذا به تبدیل گلوکز به گلیکوژن کمک می کند.
بدن هر فرد در صورت لزوم ، گلوکز تولید می کند. بنابراین ، وقتی فرد غذا نمی خورد (در شب ، فاصله بین صبحانه و ناهار) ، سپس بدن او شروع به سنتز گلوکز خود می کند. گلیکوژن در نتیجه گلیکوژنولیز به گلوکز تبدیل می شود.
بنابراین ، رژیم غذایی برای افراد دیابتی ، یا افرادی که قند و قند خون بالایی دارند ، بسیار مهم است.
بدن همچنین روش دیگری برای تولید گلوکز از چربی ، اسیدهای آمینه و مواد زاید دارد. به این فرآیند گلوکونوژنز گفته می شود.
چه اتفاقی می افتد با کمبود:
- هنگامی که بدن از نظر گلیکوژن کمبود دارد ، سعی می کند تأمین مداوم گلوکز به آن دسته از ارگان هایی که در مرحله اول به آن نیاز دارند - کلیه ها ، مغز ، سلول های خونی - را ذخیره کند.
- کبد علاوه بر تأمین گلوکز ، جایگزینی برای سوخت اصلی برای اندام ها - کتون های مشتق شده از چربی ها است.
- یک پیش نیاز برای شروع کتوژنز کاهش میزان انسولین است.
- هدف اصلی کتوژنیوز حفظ ذخایر گلوکز برای آن دسته از ارگان هایی است که به آن نیاز بیشتری دارند.
- تشکیل بسیاری از کتونها یک مشکل شایع نیست ، با این حال یک پدیده نسبتاً خطرناک است ، بنابراین ممکن است نیاز به مراقبت های اضطراری پزشکی باشد.
مهم! خیلی اوقات ، قند خون بالا در صبح با دیابت نتیجه ای از افزایش گلوکونوژنز در شب است.
افرادی که از ابتلا به بیماری مانند دیابت ناآشنا هستند ، باید همچنان آگاه باشند که تجمع چربی در سلولهای کبدی احتمال ایجاد این بیماری را افزایش می دهد.
علاوه بر این ، مقدار چربی در سایر قسمت های بدن اهمیتی ندارد.
 کبد چرب. پس از انجام مطالعات بسیاری ، مشخص شد که کبد چرب یک عامل خطرناک برای دیابت است.
کبد چرب. پس از انجام مطالعات بسیاری ، مشخص شد که کبد چرب یک عامل خطرناک برای دیابت است.
دانشمندان دریافته اند که بیماران مبتلا به هپاتوز چربی در مدت 5 سال در معرض خطر ابتلا به دیابت نوع 2 قرار دارند.
تشخيص هپاتوز چربي لازم است كه فرد مراقب سلامتي خود باشد تا در بيماري مبتلا به ديابت نباشد. این نشان می دهد که از رژیم غذایی و همچنین یک درمان جامع کبد برای هرگونه مشکلی که در این عضو وجود دارد استفاده می شود.
با استفاده از سونوگرافی ، کبد چرب را تشخیص دهید. چنین مطالعه ای می تواند با وجود غلظت انسولین در خون ، ایجاد دیابت را پیش بینی کند.
توجه کنید! حتی با همان انسولین در خون ، افراد مبتلا به کبد چرب در معرض خطر دو برابر دیابت نسبت به افراد ناآشنا با این بیماری (دژنراسیون کبد) هستند.
کبد چرب در 1/3 از ساکنان ایالات متحده تشخیص داده شد. بعضی اوقات علائم این بیماری تلفظ نمی شود اما اتفاق می افتد که این بیماری می تواند منجر به نارسایی کبد شود و آسیب کبدی امکان پذیر باشد.
بسیاری هپاتوز چربی را به بیماری کبد الکلی نسبت می دهند ، اما این بیماری ممکن است علل و علائم دیگری داشته باشد.
مهم! چاقی در کبد در مقاومت به انسولین تأثیر دارد.
آمار
دانشمندان در مطالعهای که در مجله Metabolism and Endocrinology (Clinical Endocrinology) منتشر شده است ، بررسی کردند که چگونه هپاتوز چرب بر پیشرفت دیابت تأثیر می گذارد.
این پروژه شامل 11،091 ساکن کره جنوبی است. در آغاز (2003) مطالعه و بعد از 5 سال در انسان ، غلظت انسولین و عملکرد کبد اندازه گیری شد.
- در مرحله اول مطالعه ، هپاتوز چربی در 27٪ از کره ای ها تشخیص داده شد.
- در عین حال ، در 60٪ از آزمایشات چاقی مشاهده شد ، در حالی که در مقایسه با 19٪ بدون دژنراسیون کبد.
- 50٪ از افراد مبتلا به کبد چاق قله های غلظت انسولین را بر روی معده خالی (نشانگر مقاومت به انسولین) داشتند ، در حالی که در مقایسه با 17٪ بدون کبد چرب.
- در نتیجه ، تنها 1٪ کره ایانی که کبد چرب ندارند ، مبتلا به دیابت قند (نوع 2) بودند ، در مقایسه با 4٪ مبتلا به دژنراسیون کبد.
پس از تنظیم نشانگرهای مقاومت به انسولین در مرحله اولیه مطالعه ، احتمال ابتلا به دیابت همچنان بیشتر از کبد چرب بود.
به عنوان مثال ، در بین افرادی که بالاترین میزان انسولین دارند ، خطر ابتلا به دیابت در ابتدای مطالعه برای چاقی کبد دو برابر بیشتر بود.
 علاوه بر این ، در مرحله اولیه مطالعه ، افراد مبتلا به کبد چرب مستعد ابتلا به کمبود انسولین (افزایش کلسترول و گلوکز) بودند.
علاوه بر این ، در مرحله اولیه مطالعه ، افراد مبتلا به کبد چرب مستعد ابتلا به کمبود انسولین (افزایش کلسترول و گلوکز) بودند.
بنابراین ، هپاتوز چربی به طور قطع احتمال ابتلا به دیابت را افزایش می دهد. با توجه به این مسئله ، افراد مبتلا به کبد چاق نیاز به یک رژیم غذایی خاص دارند که باید از مصرف قند ، کنترل قند خون جلوگیری کرده و میزان مصرف غذاها و غذاهای فراوان در کربوهیدراتهای ساده را محدود کند.
توجه کنید! برای افرادی که اضافه وزن دارند ، چنین رژیم غذایی آن را بسیار هماهنگ تر می کند ، اگرچه رژیم مبتنی بر رژیم غذایی نه به اندازه کاهش وزن بلکه در درمان و پیشگیری از هپاتیت است.
همچنین ، یک رژیم غذایی خاص شامل رد الکل است. این برای عملکرد کامل کبد ، که بیش از 500 عملکرد مختلف را انجام می دهد ، لازم است.
سیروز
در آزمایش گلوکز دهان ، افراد مبتلا به سیروز اغلب دچار قند خون هستند. علل سیروز هنوز کاملاً درک نشده است.
- به عنوان یک قاعده ، با سیروز ، مقاومت بافتهای محیطی در برابر انسولین ایجاد می شود و میزان ترشح انسولین کاهش می یابد.
- سطح حساسیت چربیها به انسولین نیز کاهش می یابد.
- در مقایسه با گروه کنترل ، سیروز باعث کاهش انسولین در طی عبور اولیه از طریق عضو می شود.
- در اصل ، افزایش مقاومت به انسولین با افزایش ترشح آن توسط لوزالمعده متعادل می شود.
- در نتیجه ، افزایش انسولین و عادی سازی درجه گلوکز خون در صبح و کاهش جزئی تحمل قند وجود دارد.
بعضی اوقات ، پس از مصرف اولیه گلوکز ، ترشح انسولین کاهش می یابد. این امر قطع پپتید C را اثبات می کند. به همین دلیل میزان جذب گلوکز به میزان قابل توجهی کاهش می یابد.
 درجه گلوکز روی معده خالی طبیعی است. با تجویز شدید انسولین ، قند حاصل از کبد به دلیل عدم وجود اثر مهاری انسولین بر روند تشکیل گلوکز وارد جریان خون می شود.
درجه گلوکز روی معده خالی طبیعی است. با تجویز شدید انسولین ، قند حاصل از کبد به دلیل عدم وجود اثر مهاری انسولین بر روند تشکیل گلوکز وارد جریان خون می شود.
نتیجه چنین دگرگونی ها ، ضربان خون در معده خالی و هایپرگلیسمی شدید پس از مصرف گلوکز است. اینگونه شکل می گیرد که دیابت قندی تشکیل می شود و باید در درمان این امر مورد توجه قرار گیرد.
کاهش تحمل گلوکز در سیروز با دیابت واقعی قابل تشخیص است ، زیرا میزان گلوکز شخصی که غذا نمی خورد ، در اصل طبیعی است. در این حالت علائم بالینی دیابت بیان نمی شود.
تشخیص سیروز در دیابت بسیار آسان است. بعلاوه ، با کمبود انسولین ، علائمی مانند:
- زهد
- رگه های عنکبوتی ،
- هپاتوسپلنومگالی ،
- زردی
در صورت لزوم ، می توانید سیروز را با استفاده از بیوپسی کبد تشخیص دهید.
درمان سیروز مستلزم استفاده از محصولات کربوهیدرات است ، و در اینجا رژیم غذایی اول است. در عوض ، یک رژیم غذایی خاص به بیمار تجویز می شود ، به ویژه ، آنسفالوپاتی لازم است ، درمان در اینجا با تغذیه ارتباط نزدیکی دارد.
شاخص های عملکرد کبد
با دیابت جبران شده ، هرگونه تغییر در شاخص های عملکرد کبد مشاهده نمی شود. و حتی در صورت تشخیص ، علائم و دلایل آنها به دیابت مربوط نمی شود.
با نقض متابولیسم کربوهیدرات ، علائم هیپرگلوبولینمی و علائم حاکی از افزایش درجه بیلی روبین در سرم می تواند رخ دهد.
 برای دیابت جبران شده ، چنین علائمی مشخصه نیست. 80 درصد دیابتی ها به دلیل چاقی آن آسیب کبدی دارند. بنابراین ، برخی از تغییرات در سرم آشکار می شود: GGTP ، ترانس آمینازها و قلیایی فسفاتاز.
برای دیابت جبران شده ، چنین علائمی مشخصه نیست. 80 درصد دیابتی ها به دلیل چاقی آن آسیب کبدی دارند. بنابراین ، برخی از تغییرات در سرم آشکار می شود: GGTP ، ترانس آمینازها و قلیایی فسفاتاز.
افزایش کبد به دلیل گلیکوژن زیاد در دیابت نوع 1 یا تغییر چربی در صورتی که این بیماری از نوع دوم باشد با آنالیز عملکرد کبد ارتباط ندارد.
یک رژیم درمانی ساده در اینجا نقش پیشگیری را بازی می کند ، در حالی که درمان در این مجتمع از حضور تغذیه درمانی استقبال می کند.
رابطه بیماری های مجاری صفراوی و کبد با دیابت
در دیابت ، سیروز به ندرت بروز می کند. به عنوان یک قاعده ، ابتدا سیروز تشخیص داده می شود و پس از آن کمبود انسولین تشخیص داده می شود و درمان در حال ایجاد است.
دیابت همچنین می تواند نشانه ای از هموکروماتوز ارثی باشد. این بیماری همچنین با هپاتیت خود ایمنی مزمن و آنتی ژن های پیچیده اصلی سازگاری بینش DR3 ، HLA-D8 در ارتباط است.
حتی با دیابت غیر وابسته به انسولین ، سنگ های کیسه صفرا می توانند تشکیل شوند. به احتمال زیاد ، این امر در مورد دیابت صدق نمی کند ، بلکه در تغییر ترکیب صفرا به دلیل چاقی است. یک رژیم درمانی ، به عنوان یک درمان ، در این حالت می تواند از تشکیل سنگ های جدید جلوگیری کند.
همچنین می توان به علائم کاهش عملکرد انقباضی در کیسه صفرا نسبت داد.
درمان جراحی کیسه صفرا در دیابتی ها خطرناک نیست ، اما جراحی مجاری صفراوی اغلب به عفونت زخم و مرگ منجر می شود.
و درمان با سولفونیل اوره می تواند منجر به ضایعات گرانولوماتوز یا کلستاتیک کبد شود.
بیماری کبد چرب در دیابت
- 1 این بیماری چیست؟
- 2 دلیل برای ابتلا به کبد چرب
- 3 علائم کبدی
- 4 درمان کبدی دیابتی
- 4.1 دارو
- 4.2 رژیم غذایی
- 5 درمان دیگر
دیابت قندی منجر به بسیاری از بیماریهای خطرناک می شود و یکی از آنها کبدی دیابتی است. چنین آسیب کبدی در مرحله دیابت جبران می شود. هپاتوز با احساس ناراحتی در هیپوکندری در سمت راست ، خستگی شدید و "بوی کبدی" از دهان بروز می کند. اگر درمان به موقع و کافی از چنین آسیب شناسی کبدی را شروع نکنید ، ممکن است بیمار یک بیماری تهدیدکننده زندگی - سیروز کبد را تجربه کند ، که در بسیاری از موارد به مرگ ختم می شود. بنابراین ، هنگامی که اولین علائم ظاهر می شود ، باید به پزشک مراجعه کنید.
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.

این بیماری چیست؟
دژنراسیون چربی کبد یک ضایعه کبدی است که به دلیل اختلالات متابولیکی در کبدی ها ایجاد می شود ، در نتیجه مقدار زیادی چربی در آنها ذخیره می شود. اغلب چنین بیماری با دیابت بروز می کند. سلولهای کبدی حاوی آنزیمی هستند که مواد مضر برای بدن را خنثی می کنند ، اما با افزایش قند خون طولانی مدت ، این روند مختل می شود. این منجر به تجمع لیپیدها در سلولهای کبدی می شود. با تجمع چربی در مقادیر زیاد ، سلولهای کبدی می میرند و سلولهای چربی جایگزین آنها می شوند.
بازگشت به فهرست مطالب
علائم کبدی
 حالت تهوع با مشکلات کبدی شایع است.
حالت تهوع با مشکلات کبدی شایع است.
هپاتوز چرب در دیابت با علائم زیر بروز می یابد:
- خستگی
- بی حالی
- ناراحتی در هیپوکندری در سمت راست ،
- ظاهر تهوع شدید ،
- اشتهای ضعیف
- کبد بزرگ شده
- احساس "بو کبد" از دهان.
بازگشت به فهرست مطالب
درمان کبدی دیابتی
اگر بیمار علائمی از آسیب کبدی دارد ، به دنبال مراقبت پزشکی باشید. خوددرمانی در این حالت منجر به عواقب خطرناکی می شود. پس از بستری شدن در بیمارستان ، پزشک معالج بیمار را معاینه می کند ، به شکایات گوش فرا می دهد و برای تعیین یک تشخیص دقیق ، مطالعات اضافی را تجویز می کند. پس از آن ، پزشک روش های خاص درمانی را برای شما تجویز می کند. به عنوان درمانی برای آسیب کبدی ، داروها و غذاهای رژیمی تجویز می شوند. آنها همچنین روشهای سنتی درمانی را تجویز می كنند و در مورد تغییر شیوه زندگی توصیه هایی می كنند.
بازگشت به فهرست مطالب
درمان دارویی
برای درمان تخریب چربی کبد ، داروهای موجود در جدول ذکر شده است:
| ادیبیت | |
| آکتوس | |
| محافظ کبد | "دوچرخه" |
| گپا-مرز | |
| Liventiale Forte | |
| آنزیم ها | پانکراتین |
| پنسیلوانیا | |
| ضد اسپاسم | نپا |
| نیاسپام |
بازگشت به فهرست مطالب
غذای رژیمی
 با این بیماری رژیم مهمترین نقش را دارد.
با این بیماری رژیم مهمترین نقش را دارد.
هنگام انجام درمان کبد ، پیروی از رژیم غذایی بسیار مهم است. توصیه می شود که:
- غذاهای چرب ، سرخ شده و شور را از مواد غذایی حذف کنید ،
- الکل ننوشید
- از غذاهای گرم و دودی امتناع ورزید ،
- برای پخت و پز ، پخته و پخته ،
- 5 بار در روز خوردن در بخش های کوچک ،
- از شیرین خودداری کنید (می توانید از شیرین کننده ها استفاده کنید) ،
- برای پخت و پز از گوشت و ماهی بدون چربی استفاده کنید ،
- سبزیجات و میوه های تازه بخورید ،
- شما می توانید محصولات لبنی کم چرب بخورید ،
- محصولات آرد را از رژیم غذایی خودداری کنید (می توانید نان غلات سبوس دار را در مقادیر کمی).
بازگشت به فهرست مطالب
درمان دیگر
به عنوان وسیله درمانی اضافی ، از روش های جایگزین استفاده می شود. برای این ، از دستور العمل های شفابخش استفاده می شود:
- گل سرخ نصف لیتر آب گرم در 50 گرم انواع توت خشک ریخته می شود. شما باید 10 ساعت اصرار کنید. از تزریق 200 میلی لیتر 3 بار در روز استفاده کنید.
- نعنا 20 گرم برگ نعناع را به ½ لیوان آب داغ اضافه کرده و تزریق کنید. پس از این تزریق به 3 قسمت تقسیم می شود و در طول روز مصرف می شود.
- خار خار. 1 قاشق غذاخوری ل دانه ها را در 600 میلی لیتر آب مخلوط کرده و به مدت 30 دقیقه بپزید. پس از آن ، همه چیز را به طور کامل فیلتر کنید و 2 بار در روز مصرف کنید.
هر بیمار باید سبک زندگی خود را تغییر دهد. توصیه می شود زیاد پیاده روی کنید ، تمرینات منظم انجام دهید. هنوز هم باید رژیم را رعایت کنید و از مصرف الکل و سیگار کشیدن خودداری کنید. نظارت بر وزن و قند خون شما هر روز بسیار مهم است. اگر دوباره در سمت راست زیر دنده ناراحتی را تجربه کردید ، باید فوراً با پزشک خود مشورت کنید.
علل ، علائم ، درمان و تشخیص پرفشاری خون در کودکان و بزرگسالان
- خطر پرفشاری خون چیست؟
- علائم بیماری
- علل وقوع
- طبقه بندی هایپرینسولینالیسم
- تشخیص پاتولوژی
- درمان و تغذیه
- پیشگیری و پیش آگهی
هایپراسینسولیسم در غیر این صورت بیماری هیپوگلیسمی نامیده می شود. بیماری پاتولوژیک ممکن است اکتسابی یا مادرزادی باشد. در مورد دوم ، این بیماری بسیار نادر است ، یعنی یک مورد در هر 50،000 نوزاد. شکل اکتسابی هیپرینسولینالیسم معمولاً بین سنین 35 تا 50 سالگی شکل می گیرد و بیشتر اوقات روی خانم ها تأثیر می گذارد.
خطر پرفشاری خون چیست؟
حالت خطرناک بروز به دلیل عوارض ناشی از آن است که می تواند در اوایل و اواخر تقسیم شود. دسته اول شامل مواردی است که در چند ساعت بعد از حمله تشکیل می شود ، یعنی:
- سکته مغزی
- انفارکتوس میوکارد
- تشدید متابولیسم عضله قلب و مغز ،
- در سخت ترین شرایط ، یک کما هیپوگلیسمی تشکیل می شود.
عوارض دیررس همراه با هیپرینسولینمی چندین ماه یا حتی سالها از آغاز بیماری بروز می کند. آنها با تعدادی از علائم مهم مشخص می شوند ، یعنی: اختلال در حافظه و گفتار ، پارکینسونیسم ، انسفالوپاتی (اختلال در عملکرد مغز).
عدم تشخیص و درمان آسیب شناسی باعث تشدید لوزالمعده و تشکیل دیابت و همچنین سندرم متابولیک و چاقی می شود.
شکل مادرزادی هیپرینسولینالیسم در 30٪ موارد باعث ایجاد شکل مزمن هیپوکسی مغز و همچنین تشدید رشد کامل ذهنی کودکان می شود. بنابراین ، پرفشاری خون یک بیماری است که مملو از عوارض و عواقب بحرانی است.
علائم بیماری
این حمله با بهبود اشتها، تعریق و ظاهر ضعف، و افزایش ضربان قلب، گرسنگی شدید شروع می شود. سپس حالت های هراس خاصی به هم می پیوندند: ترس ، اضطراب ، تحریک پذیری و لرزش در اندام. به عنوان یک حمله از پرفشاری خون ، موارد زیر مشخص می شود:
- عدم تمایل در فضا ،
- دیپلوپیا (تقسیم اجسام قابل مشاهده) ،
- پاراستزی (بی حسی ، سوزن سوزن شدن) در اندام ها ، تا زمان ظهور تشنج.
 اگر درمان در دسترس نباشد ، ممکن است از دست دادن هوشیاری و حتی کما هیپوگلیسمی رخ دهد. دوره بین تشنج با تشدید حافظه ، بی ثباتی عاطفی ، بی تفاوتی و سایر علائم ناخوشایند همراه است. در برابر پس زمینه وعده های غذایی مکرر اشباع شده با کربوهیدرات های به راحتی قابل هضم ، افزایش وزن بدن و حتی چاقی ایجاد می شود.
اگر درمان در دسترس نباشد ، ممکن است از دست دادن هوشیاری و حتی کما هیپوگلیسمی رخ دهد. دوره بین تشنج با تشدید حافظه ، بی ثباتی عاطفی ، بی تفاوتی و سایر علائم ناخوشایند همراه است. در برابر پس زمینه وعده های غذایی مکرر اشباع شده با کربوهیدرات های به راحتی قابل هضم ، افزایش وزن بدن و حتی چاقی ایجاد می شود.
متخصصان شناسایی سه علامت درجه انسولین که به شدت بستگی دارد: خفیف، متوسط و شدید باشد. ساده ترین مرتبط با غیاب علائم در دوره بین حملات و ضایعه ارگانیک قشر مخ است. تشدید بیماری کمتر از یک بار در ماه به نظر می رسد. به سرعت توسط داروها یا غذاهای شیرین متوقف می شود.
با شدت متوسط حملات تولید بیش از یک بار در ماه، از دست دادن احتمالی عملکرد بینایی و کما. در بین حملات اختلالات آشکار در رفتار، مانند کاهش و یا تفکر فراموشی. درجه شدید در نتیجه تغییرات برگشت ناپذیر در قشر مغز ایجاد می شود. حملات اغلب اتفاق می افتند و منجر به از دست دادن هوشیاری می شوند. در دوره بین حملات ، بیمار جهت خود را در فضا از دست می دهد ، حافظه تشدید می شود ، لرزش اندام ها مشخص می شود. ویژگی تغییر تغییر خلق و خوی و درجه تحریک پذیری بالایی است. با توجه به همه این موارد ، لازم است با جزئیات بیشتری دلایل ، درمان و تشخیص بیماری را درک کنید.
علل وقوع
نوع مادرزادی به دلیل ناهنجاریهای جنینی در توسعه رخ می دهد، در نتیجه کاهش رشد جنین. بیماری ارثی همچنین با جهش در ژنوم می تواند بروز کند. علل ظهور در انسان از نوع اکتسابی از این بیماری به:
- لوزالمعده ، که منجر به تشکیل هیپرینسولینمی مطلق می شود ،
- غیر پانکراس ، باعث افزایش نسبی در سطح انسولین ،
- فرم لوزالمعده در نئوپلاسم های بدخیم یا خوش خیم ، و همچنین هیپرپلازی سلول بتا لوزالمعده رخ می دهد.
 شکل غیر پانکراس پرفشاری خون در کودکان و بزرگسالان می تواند در نتیجه اختلالات خوردن غذا (روزه طولانی مدت ، اسهال و دیگران) ، آسیب کبدی (انکولوژی ، سیروز ، هپاتوز چربی) ایجاد شود. هنگام پاسخ به این سؤال که چرا آسیب شناسی ایجاد شده است ، توجه به استفاده بی رویه از نامهای کاهش دهنده قند ، آسیب شناسی های خاص غدد درون ریز مورد توجه قرار می گیرد. به عنوان مثال ، میکسدما ، بیماری آدیسون یا کوتاهی هیپوفیز.
شکل غیر پانکراس پرفشاری خون در کودکان و بزرگسالان می تواند در نتیجه اختلالات خوردن غذا (روزه طولانی مدت ، اسهال و دیگران) ، آسیب کبدی (انکولوژی ، سیروز ، هپاتوز چربی) ایجاد شود. هنگام پاسخ به این سؤال که چرا آسیب شناسی ایجاد شده است ، توجه به استفاده بی رویه از نامهای کاهش دهنده قند ، آسیب شناسی های خاص غدد درون ریز مورد توجه قرار می گیرد. به عنوان مثال ، میکسدما ، بیماری آدیسون یا کوتاهی هیپوفیز.
عامل دیگر ممکن است کمبود آنزیم های درگیر در متابولیسم گلوکز (فسفوریلاز کبدی ، انسولیناز کلیوی ، گلوکز-6-فسفاتاز) باشد.
علل و عوامل خطر
ساختار کبدی افراد سالم حاوی سلولهای کبدی است. آنها مسئول خنثی کردن اجزای مضر هستند. در دیابت قندی ، این فرایند تغییر می کند - چربی ها در سلولهای کبدی جمع می شوند و سلولهای کبدی سرشار از لیپیدها به تدریج می میرند. این بیماری به تدریج گسترش می یابد.
یکی دیگر از دلایل کبدی دیابتی چرب ، نتیجه دیابت نوع 2 است. آسیب شناسی باعث نقض زمینه هورمونی می شود. به دلیل عدم تعادل هورمونی ، کمبود انسولین در خون ایجاد می شود ، لوزالمعده درگیر تولید آن می شود. به دلیل کمبود انسولین ، روند جذب گلوکز مختل می شود. این فرایند باعث افزایش تولید لیپیدها می شود و به عاملی برای پیشرفت کبدی دیابتی تبدیل می شود.
دلیل اصلی تجمع لیپیدها در سلولهای کبدی نقض فرآیندهای متابولیک بدن است. جایگاه مهمی در پیشرفت فرایند پاتولوژیک توسط اختلالات هورمونی ایفا می کند. علاوه بر این ، عوامل زیر تحریک کننده توسعه کبد چرب می شوند:
- سوء مصرف الکل
- چاقی
- بیماری های ویروسی (هپاتیت B) ،
- سوء تغذیه
- وراثت
- درمان با داروهای خاص (NSAIDs).
علائم و عوارض
تعیین تکامل خود کبدی چربی دشوار است. در مراحل اولیه ، آسیب شناسی تظاهرات بالینی واضحی ندارد. کبد مجهز به فرآیندهای عصبی و پایان های عصبی نیست ، بنابراین تغییرات پاتولوژیکی که در آن اتفاق می افتد ، از نظر ظاهری عملاً ظاهر نمی شود.
اولین علائم هپاتوز چربی در زمان بزرگ شدن کبد ظاهر می شود و به اندام های همسایه فشار می آورد. در این مرحله ، یک بیمار مبتلا به دیابت دائماً نگران این موضوع است:
- ضعف
- ناراحتی ناخوشایند در سمت راست ،
- عدم اشتها
- بی تفاوتی
- حالت تهوع
- بی حالی
- هماهنگی حرکات تغییر می کند.
کبد چرب در 4 مرحله طبقه بندی می شود:
- صفر - در اندام داخلی تجمع کمی قطرات لیپیدی وجود دارد.
- ابتدا جایگزینی کانونی سلولهای سالم با لیپیدها شروع می شود.
- دوم - کانون ها بطور قابل توجهی افزایش می یابد. آنها می توانند متعدد باشند یا اندازه قابل توجهی کسب کنند. برای این مرحله از کبد چرب ، تظاهرات اولین علائم پاتولوژیک مشخصه است.
- سوم ، لیپیدها نه تنها در داخل سلولهای اندام بلکه در پشت آنها جمع می شوند. روند تشکیل کیست های متعدد متشکل از سلول های لیپیدی آغاز می شود.
اگر علائم پاتولوژیک دیابت وجود دارد ، توصیه می شود با یک موسسه پزشکی تماس بگیرید و تشخیصی را که پزشک تجویز کرده است ، انجام دهید. هپاتوز چربی با آزمایش خون (تشخیص آنزیمهای سلولهای کبدی در ساختار خون) تعیین می شود. سونوگرافی یا سی تی اسکن از حفره شکمی لزوما در روشهای تشخیصی (تعیین پاتولوژی توسط تغییرات بیرونی در اندامهای داخلی) قرار دارد. در صورت لزوم و به منظور جلوگیری از پیشرفت سیروز ، پزشک بیوپسی را تجویز می کند.
تشخیص دقیق به پزشک کمک می کند تا درک کند چگونه هپاتوز چربی کبد می تواند برای دیابت درمان شود. انتخاب تاکتیک درمانی مناسب بسیار مهم است ، زیرا نادیده گرفتن توصیه های پزشکی باعث ایجاد عوارض (سیروز) می شود یا روند آسیب شناسی را تشدید می کند.
چگونه هپاتوز چرب را در دیابت درمان کنیم؟
درمان هپاتوز چرب در مراحل اولیه توسعه شامل پیروی از اصول اولیه تغذیه درمانی و همچنین مصرف داروهایی است که عملکرد کبد را عادی می کند (Essential Forte، Hetral، Hepa-Merz). مدت دوره درمانی 3 ماه است. در این دوره ، کبد بهبود می یابد ، و تمام تغییرات ساختاری آسیب شناختی در سلول های آن منوط به روند رشد معکوس خواهد بود.
درمان هپاتوز چرب تنها با درمان موفقیت آمیز بیماری زمینه ای - دیابت - موثر خواهد بود. برای بهبود و تثبیت عملکرد کبد ، پزشک داروهای زیر را به بیمار تجویز می کند:
استفاده از روغن کدو تنبل و همچنین تعیین یک دوره مصرف آب معدنی ، به عنوان درمان همزمان توصیه می شود. برای عادی سازی عملکرد دستگاه گوارش ، به عواملی مانند Mezim اشاره شده است.
افراد دیابتی با هپاتوز چرب باید رژیم غذایی مناسب و متعادل را دنبال کنند ، که مصرف گلوکز را به شدت کنترل می کند. تغذیه رژیم غذایی بیمار باید بر اساس اصول زیر باشد:
- منویی را تقویت کنید که با مصرف غذاها و ظروف دارای شاخص قند خون بالا باشد.
- غذاها و نوشیدنی های "مضر" را کاملاً کنار بگذارید (الکل ، غذاهای دودی ، چرب و سرخ شده ، ادویه جات ترشی جات ، ادویه جات ترشی جات ، شیرینی ها).
- از نظر منفی کیک ، کیک های چرب ، شیر تغلیظ شده ، مربا را از فهرست حذف کنید.
- استفاده از کلوچه و ماکارونی را سازماندهی کنید.
- مواد غذایی را باید با خلال ، پخت یا جوش پخت.
- روزانه شش وعده غذایی ترتیب دهید.
- میزان مصرف کربوهیدرات ها و چربی های موجود در فهرست را کاهش دهید.
- شکر را با شیرین کننده جایگزین کنید.
برای بیماران مبتلا به هپاتوز چربی دیابتی ، متخصصان تغذیه توصیه می کنند اصول رژیم غذایی درمانی شماره 9 را رعایت کنند.
- گوشت بدون چربی - گوشت خرگوش ، بوقلمون ، مرغ (بدون پوست) ،
- ماهی دریایی کم چربی
- غلات کامل
- سبزیجات
- میوه تازه
- فرنی گندم سیاه ، جو دوسر ، گندم ،
- لبنیات و محصولات لبنی کم چرب ،
- تخم مرغ - بیش از 1 قطعه / هفته. ،
مؤلفه مهم یک نتیجه مثبت در درمان کبد چرب در دیابت قندی فعالیت بدنی ، بار ورزشی متوسط است. ژیمناستیک منظم و همچنین پیاده روی در مناطق پاک از نظر زیست محیطی ، در اصلاح وزن و از بین بردن لیپیدها در سلولهای کبدی و بافتهای دیگر اندامهای داخلی نقش دارند.
دیابت و سیروز چگونه است؟ ویژگی های درمان سیروز در بیماران دیابتی
دیابت قندی و سیروز ارتباط مستقیمی دارد. درمان دیابتی ها برای بیماری های کبدی با این واقعیت پیچیده است که بسیاری از داروهای دیابتی دارای خواص کبدی هستند. در مورد چگونگی تشخیص سیروز و درمان این بیماری با دیابت در این مقاله بخوانید.
در دیابت ، عملکرد پانکراس مختل است ، که گلوکز را تجزیه می کند و متابولیسم را تنظیم می کند. این کار روی عملکرد کبد تأثیر می گذارد.
توسعه بیماری غدد درون ریز غالباً در بین سوء مصرف الکل ، دخانیات و غذاهای ناسالم آغاز می شود و همین امر منجر به چاقی می شود. غذاهای چرب و سموم مشروبات الکلی به همان اندازه بر عناصر لوزالمعده و کبد تأثیر منفی می گذارند - آنها باید در یک حالت پیشرفته کار کنند. در نتیجه ، تخلیه این اندام ها و وخیم تر شدن عملکرد کل ارگانیسم وجود دارد.
چربی کبدی چربی را تشکیل می دهد ، که در ایجاد استئاتوز ، استئاته هپاتیت ، فیبروز و سیروز نقش دارد. چربی ها بر روی سلولهای کبدی تأثیر منفی می گذارند ، در مقابل زمینه ای که روند التهابی شکل می گیرد ، به تدریج منجر به سیروز می شود.
به جای سلولهای کبدی نابود شده ، که بافتهای فیبری تشکیل می دهند ، کبد نمی تواند چربی های انباشته شده را پردازش کند ، بنابراین آنها در تمام سیستم های داخلی توزیع می شوند. بنابراین ، ناهنجاری های پاتولوژیک مانند آترواسکلروز ، اختلال در گردش خون در قلب و مغز بوجود می آید.
با اولین نوع دیابت (نوعی بیماری وابسته به انسولین) ، بیمار بدون انسولین تزریق نمی تواند انجام دهد. انسولین هورمونی است که به موجب آن مقادیر زیادی گلیکوژن در کبد تجمع می یابد. در نوع دوم ، تغییرات تقریباً به همین صورت اتفاق می افتند ، اما علت بیشتر رسوب چربی ها است.
اگر درمان مناسب را انجام ندهید ، کبد شروع به افزایش در اندازه می کند ، که منجر به درد خواهد شد. اما وقتی روی اندام مورد بررسی قرار می گیرد ، سازندهای پاتولوژیک تشخیص داده نمی شوند. مهم است که به موقع درمان را شروع کنید ، سپس کبد به حالت عادی برگردد. در غیر این صورت ، پیشرفت سیروز امکان پذیر است.
آسیب شناسی کبد با پیشرفت خود را نشان می دهد ، بنابراین ، در مرحله اولیه ، سیروز همیشه امکان پذیر نیست. علائمی که پس از درگیری در فرآیندهای التهابی مجاری صفراوی ظاهر می شوند:
- طعم تلخی بعد از غذا و قبل از صبحانه اول ،
- احساس سنگینی و ناراحتی بعد از خوردن غذا ،
- درد در سمت راست زیر دنده ،
- گاز در معده (نفخ) ،
- بثورات پوستی ،
- حالت تهوع ، همراه با استفراغ و استفراغ ،
- واکنش آلرژیک بی علت ،
- بی حالی و خواب آلودگی در روز افزایش می یابد ،
- بی خوابی در شب
- عدم اشتها
- زردی پروتئین های پوست و چشم ،
- زردی غیر طبیعی از مدفوع و مایعات ادراری ،
- تورم پاها
برای اینکه نتیجه درمانی نتیجه مثبتی داشته باشد ، باید سیروز کبدی در مرحله اولیه توسعه شناسایی شود. اگر یک فرد دیابتی به موقع به اولین علائم توجه کند ، بیماری قابل اصلاح است و کبد به طور کامل ترمیم می شود. حتماً تمام توصیه های پزشک خود را رعایت کنید. باید توجه ویژه ای به تغذیه خوب شود.
اگر به شما یک درمان ضد دیابت کافی تجویز شده است ، همچنان به مصرف این داروها بپردازید ، اما مطمئن باشید که در مورد مشکلات کبدی ، متخصص غدد را به متخصص غدد اطلاع دهید. شاید او قرص های دیگری یا محلول های تزریقی را انتخاب کند.
برای بهینه سازی سلولهای کبدی ، یک متخصص بیماریهای عفونی به همراه متخصص غدد ، یک دوره از کبد محافظت می کند. آنها اندام را ترمیم و پاکسازی می کنند. بیشتر آنها این داروها Heptral ، Essentiale ، Hepa-Merz ، Hepatofalk هستند. داروها دارای موارد منع مصرف و عکس العملهای منفی هستند ، بنابراین بسته به سیر بیماری ، خصوصیات بدن و وجود آسیب شناسی ، تصمیم در مورد استفاده از آنها در سطح فردی گرفته می شود.
در مرحله اولیه سیروز ، هنگامی که فقط استئاته هپاتیت یا استئاتوز تشخیص داده می شود ، داروهای مبتنی بر اسید ursodeoxycholic ، به عنوان مثال ، Ursosan ، تجویز می شوند. این هدف برای محافظت از سلولهای کبدی از تخریب ، بازگرداندن جریان صفرا و از بین بردن التهاب ، پاکسازی و تثبیت عملکرد اعضای بدن است.
مهم است که از ویتامین ها و مواد معدنی استفاده کنید و غذاهای سرشار از مواد مغذی مصرف کنید.
دیابتیک موظف است در طول درمان بیماری زمینه ای ، سطح قند را به طور مستقل و در آزمایشگاه کنترل کند. این یک تجزیه و تحلیل بیوشیمیایی از خون و ادرار است که امکان تشخیص به موقع نقض ها در کبد و سایر ارگان ها را فراهم می آورد.
یک فرد دیابتی باید متعادل بخورد ، اما این امر به ویژه در حضور بیماری های کبدی بسیار مهم است. تغذیه مناسب باعث از بین رفتن سلول ها می شود و به طور قابل توجهی بهزیستی بیمار را بهبود می بخشد.
بهترین ماده غذایی در این حالت جدول شماره 5 در نظر گرفته می شود ، زیرا دارای نسبت ایده آل غذاهای پروتئین و کربوهیدرات است.
ویژگی های غذای مجاز:
ویژگی های غذای ممنوع:
- استفاده از مایع روغنی و سوپ ممنوع است ،
- نمی توانید نان تازه بخورید ،
- هر نوع گوشت دودی و مواد غذایی کنسرو شده مستثنی هستند ،
- خوردن سبزیجات ترشی نامطلوب است ،
- غذاهای تند ، شور و چرب ، غذاهای سریع و سایر غذاهای راحت ، غذاهای خیابانی ،
- سخت زرده و زرده تخم مرغ آب پز سخت
- لیست غذاهای ممنوع شامل تربچه ، اسفناج ، زنگ و فلفل داغ ، هر گونه قارچ ،
- باید بستنی ، شکلات ، چای و قهوه ، سودا یا نوشیدنی ها را امتناع ورزیم ،
- شیر کامل و لبنیات چرب می توانند تشدید شوند ،
- با یک شکل سیروز جبران نشده ، سوء هاضمه غذاهای پروتئینی ذکر شده است ، بنابراین ، کمیت کم می شود ،
- نوشیدنیهای الکلی کاملاً ممنوع است ، زیرا باعث مسمومیت با کبد در حال حاضر مبتلا شده ، بر لوزالمعده ، متابولیسم تأثیر منفی می گذارد ، همه سلول ها را از بین می برد.
سیروز کبد می تواند در حضور دیابت به اندازه کافی سریع شکل بگیرد. این منجر به سوء تغذیه ، چاقی ، عدم درمان کافی می شود. افراد دیابتی با دیابت نوع 1 و نوع 2 مستعد ابتلا به بیماری کبد هستند.
چه کسی گفت که درمان بیماریهای شدید کبدی غیرممکن است؟
- روشهای زیادی سعی شده است ، اما هیچ چیزی کمکی نمی کند.
- و اکنون شما آماده هستید تا از هر فرصتی که بهزیستی مورد انتظار شما را به ارمغان خواهد آورد ، استفاده کنید!
یک درمان موثر برای کبد وجود دارد. پیوند را دنبال کنید و بدانید که پزشکان چه توصیه می کنند!
دیابت قندی نوعی بیماری است که با نقض یکی از کارکردهای لوزالمعده ، یعنی تنظیم سطح قند (گلوکز) در خون همراه است. این همان وضعیتی است که لوزالمعده و مواد نظارتی که توسط آن ترشح می شود نمی توانند با بار تحمیل شده بر آنها مقابله کنند.
لوزالمعده از 2 قسمت تشکیل شده است که یکی در قسمت دیگر قرار دارد. یکی از بخش هایی که ما بهتر می شناسیم عملکرد هضم دارد. این ماده مختلفی را ترشح می کند - آنزیم هایی که در ابتدا چربی ها و کربوهیدرات ها را هضم می کنند. نقض این عملکرد لوزالمعده ، همراه با التهاب آن و کاهش تولید آنزیم ها ، پانکراتیت نام دارد. حاد و مزمن است. با این حال ، در زمینه دیابت ، این مورد مورد توجه ما کم است.
بخش دیگری از لوزالمعده ، که در قالب جزایر به اصطلاح لانگرهان قرار دارد ، تعداد زیادی از مواد نظارتی - هورمون ها را آزاد می کند. برخی از این هورمون ها مسئول رشد و نمو بدن هستند و در سنین جوانی از اهمیت بیشتری برخوردار هستند. در حقیقت ، بخش دیگری از هورمون ها وظیفه تنظیم سطح گلوکز در بدن را بر عهده دارند.
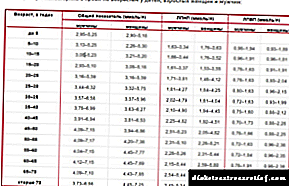
گلوکز منبع اصلی انرژی بدن است ؛ تمام سلول ها ، بافت ها و اندام ها از جمله مغز از آن تغذیه می کنند. از آنجا که ارزش گلوکز در بدن بسیار زیاد است ، بدن به روش های مختلف مقدار ثابت خود را در خون حفظ می کند. ما می توانیم سطح گلوکز را تعیین کنیم ، به طور معمول غلظت آن در خون از 3/5 تا 5/5 میلی مول در لیتر است (این محدوده بسته به معرفهایی که استفاده می کنند در آزمایشگاههای مختلف متفاوت است).
بنابراین ، برای عملکرد طبیعی ، در درجه اول مغز و سایر ارگان های موجود در خون ، باید غلظت مداوم گلوکز حفظ شود. کاهش مقدار آن هیپوگلیسمی نامیده می شود و می تواند منجر به عوارض جدی شود ، تا یک کما هیپوگلیسمی! افزایش قند خون به نام هایپرگلیسمی خوانده می شود و همچنین می تواند منجر به ایجاد دیابت قندی ، تا عوارض شدید قلب ، مغز ، رگ های خونی ، حتی کما قند خون یا قند خون شود!
سطح گلوکز (قند) در بدن را می توان با میزان بنزین موجود در خودرو مقایسه کرد. به عنوان مثال ، هنگامی که راننده متوجه پایین بودن میزان بنزین که موتور در آن کار می کند ، می رود به پمپ بنزین و بازیابی سوخت در مخزن. به همین روش ، بدن با مشاهده سطح پایین گلوکز ، با کمک مغز به ما می گوید چه غذایی بخوریم. راننده اتومبیل خود را با همان سوخت مورد نیاز خود مجدداً برای رسیدن به پمپ بنزین بعدی یا به مقصد خود پر می کند. مغز همچنین هنگامی که سطح غذای مصرفی را یادداشت می کند ، تا زمان میان وعده بعدی ، علامت سیری می دهد.
این بیماری هنگامی ایجاد می شود که بدن ما را بیش از حد سوخت دهیم ، با مقدار لازم او. اما اگر راننده بیش از حد سوخت را به داخل خودرو بریزد ، از مخزن بنزین خارج می شود و خطر آتش سوزی نه تنها خودرو بلکه کل پمپ بنزین را ایجاد می کند. در مقابل ، شخص با پر کردن بدن خود از مواد غذایی پرمصرف ، باعث افزایش بار روی کبد و لوزالمعده می شود. اگر پرخوری ، به طور عمده غذاهای پر انرژی ، سرشار از کربوهیدرات و چربی ها ، به طور مرتب اتفاق بیفتد ، در پایان بدن این بار را تحمل نمی کند ... سپس پانکراس ، دیابت ، بیماری کبد چرب ایجاد می شود.
به نظر می رسد همه چیز بسیار ساده است. گردش خون ما به گونه ای تنظیم شده است که تمام مواد هضم شده در معده و روده ها در روده ها به داخل خون جذب می شوند که متعاقباً جزئی از آن به کبد وارد می شود. و علاوه بر بار زیاد در قسمت هضم کننده لوزالمعده ، زیرا باید تمام این حجم از غذا را هضم کند ، بار زیادی روی کبد و قسمت تنظیم کننده لوزالمعده ایجاد می شود.
کبد باید از تمام چربی ها از مواد غذایی عبور کند ، و تأثیر مخربی روی آن دارد. لوزالمعده باید در جایی همه کربوهیدرات ها و گلوکز دریافت شده با غذا را "وصل" کند ، زیرا سطح آن باید پایدار باشد. بنابراین بدن کربوهیدرات های اضافی را به چربی ها تبدیل می کند و دوباره اثر مضر چربی ها بر روی کبد ظاهر می شود! و لوزالمعده تخلیه می شود ، مجبور می شود هونون ها و آنزیم های بیشتر و بیشتری تولید کند. تا زمانی که التهاب در آن ایجاد شود ، تا یک نقطه مشخص. و کبد ، که دائماً در معرض آسیب قرار می گیرد ، تا یک نقطه مشخص ، فرو نمی رود.
هنگامی که هر دو عضو آسیب دیده و ملتهب شوند ، به اصطلاح سندرم متابولیک ایجاد می شود. این ترکیب 4 مؤلفه اصلی دارد: استئاتوز کبد و استئات هپاتیت ، دیابت قندی یا اختلال در مقاومت گلوکز ، اختلال در متابولیسم چربی ها در بدن و آسیب به قلب و عروق خونی.
تمام چربی های به دست آمده حاوی کلسترول ، تری گلیسیرید و لیپوپروتئین های مختلف هستند. آنها در مقادیر زیادی در کبد جمع می شوند ، می توانند سلولهای کبدی را از بین برده و باعث التهاب شوند. اگر چربی اضافی نتواند به طور کامل توسط کبد خنثی شود ، توسط جریان خون به اندام های دیگر منتقل می شود. رسوب چربی ها و کلسترول در رگ های خونی منجر به ایجاد آترواسکلروز می شود ، بیشتر باعث ایجاد بیماری عروق کرونر قلب ، حملات قلبی و سکته مغزی می شود. رسوب چربی ها و کلسترول به لوزالمعده آسیب می رساند ، متابولیسم گلوکز و قند را در بدن مختل می کند و از این طریق در ایجاد دیابت قند نقش دارد.
چربی های جمع شده در کبد در معرض رادیکال های آزاد قرار دارند و پراکسیداسیون آنها آغاز می شود. در نتیجه ، اشکال فعال تغییر یافته مواد ایجاد می شوند که تأثیر مخرب آن حتی بیشتر بر کبد دارند. آنها سلولهای کبدی خاصی (سلولهای ستاره ای) را فعال می کنند و بافت طبیعی کبد شروع به جایگزینی بافت همبند می کند. فیبروز کبد ایجاد می شود.
بنابراین ، کل مجموعه تغییرات مرتبط با متابولیسم چربی ها در بدن به کبد آسیب می رساند و منجر به ایجاد موارد زیر می شود:
- استئاتوز (تجمع بیش از حد چربی در کبد) ،
- استئاتو هپاتیت (تغییرات التهابی در کبد طبیعت چربی) ،
- فیبروز کبد (تشکیل بافت همبند در کبد) ،
- سیروز کبدی (اختلال در عملکردهای کبدی).
اول از همه ، شما باید برای کسانی که قبلاً تشخیص داده شده اند ، زنگ خطر را شروع کنید. این ممکن است یکی از تشخیص های زیر باشد: آترواسکلروز ، دیس لیپیدمی ، بیماری عروق کرونر قلب ، آنژین صدری ، انفارکتوس میوکارد ، آترواسکلروز پس از انفارکتوس ، فشار خون شریانی ، فشار خون بالا ، دیابت قندی ، اختلال در تحمل گلوکز ، مقاومت به انسولین ، سندرم متابولیک ،.
اگر یکی از تشخیص های فوق را دارید ، برای بررسی و نظارت بر وضعیت کبد و همچنین قرار ملاقات با پزشک مشورت کنید.
اگر در نتیجه معاینه ، در آزمایش خون ، انحرافات یک یا چند پارامتر آزمایشگاهی را نشان داده اید ، به عنوان مثال ، کلسترول بالا ، تری گلیسیریدها ، لیپوپروتئین ها ، تغییر در گلوکز یا هموگلوبین گلیکوزیله شده ، و همچنین افزایش شاخص هایی که عملکرد کبد را مشخص می کند - AST ، ALT ، TSH ، فسفاتاز قلیایی ، در برخی موارد ، بیلی روبین.
اگر سطح یک یا چند پارامتر بالا رفته است ، برای روشن شدن وضعیت سلامتی ، انجام تشخیص بیشتر و معالجه درمانی نیز با پزشک مشورت کنید.
اگر شما یک یا چند علائم یا عوامل خطر برای ایجاد بیماری ها دارید ، همچنین باید به پزشک مراجعه کنید تا دقیق تر خطر را ارزیابی کند ، نیاز به معاینه را تعیین کند و درمان را تجویز کند. عوامل خطرزا یا علائم سندرم متابولیک اضافه وزن ، کمر زیاد ، افزایش دوره ای یا مداوم فشار خون ، استفاده از مقادیر زیادی غذاهای چرب یا سرخ شده ، شیرین ، آرد ، الکل است.
در هر صورت ، در صورت وجود بیماری یا وجود نشانگرهای افزایش یافته در آنالیزها یا وجود علائم و عوامل خطر ، مشاوره تخصصی لازم است!
شما باید یکباره با چندین متخصص تماس بگیرید - یک متخصص درمان ، قلب و عروق ، غدد درون ریز و متخصص گوارش. اگر در این شرایط وضعیت کبد بیشترین علاقه را داشته باشد ، می توانید با متخصص گوارش یا کبد تماس بگیرید.
پزشک میزان تخلفات یا شدت بیماری را تعیین خواهد کرد ، بسته به این ، در صورت نیاز واقعی ، معاینه را تعیین کرده و به شما می گوید که دقیقاً در این معاینه برای ارزیابی خطرات چه اهمیتی خواهد داشت.
قبل ، بعد یا در طول معاینه ، پزشک ممکن است معالجه درمانی را تجویز کند ، این بستگی به شدت علائم و اختلالات تشخیص داده شده دارد.
بیشتر اوقات ، چندین دارو برای درمان بیماری کبد چرب در ترکیب با دیابت مورد استفاده قرار می گیرد ، یعنی در صورت وجود سندرم متابولیک: برای اصلاح وضعیت کبد ، کاهش کلسترول ، احیای حساسیت بدن به گلوکز ، کاهش فشار خون ، کاهش خطر حمله قلبی و سکته های مغزی ، و برخی دیگر
آزمایش مستقل با اصلاح روش درمانی یا انتخاب داروها ناامن است! برای معالجه با پزشک مشورت کنید!
برای بازگرداندن عملکرد کبد از چه داروهایی استفاده می شود؟
با كاهش وزن اضافي ، افزايش فعاليت بدني ، رژيم غذايي ويژه با كلسترول كم و كربوهيدرات هاي سريع ، نقش مهمي در درمان دارد ، بسته به اين شرايط ، حتي ممكن است مجبور به "واحد نان" نيز باشيد.
برای درمان بیماری های کبدی ، یک گروه کامل از داروها به نام کبد محافظت کننده وجود دارد. در خارج از کشور ، به این گروه از داروها سیتوپروتکتور گفته می شود. این داروها طبیعت و ساختار شیمیایی متفاوتی دارند - ترکیبات گیاهی ، آماده سازی با منشاء حیوانات ، داروهای مصنوعی وجود دارد. البته خاصیت این داروها متفاوت است و آنها عمدتاً برای بیماریهای مختلف کبدی مورد استفاده قرار می گیرند. در شرایط دشوار ، چندین دارو به طور همزمان استفاده می شود.
برای درمان بیماری کبد چرب معمولاً آماده سازی اسید ursodeoxycholic و فسفولیپیدهای ضروری تجویز می شود. این داروها باعث کاهش پراکسیداسیون لیپیدها ، تثبیت و ترمیم سلولهای کبدی می شوند. به همین دلیل ، اثر مخرب چربی ها و رادیکال های آزاد کاهش می یابد و تغییرات التهابی در کبد ، فرآیندهای تشکیل بافت همبند نیز کاهش می یابد ، در نتیجه ، توسعه فیبروز کبد و سیروز کند می شود.
آماده سازی اسید ursodeoxycholic (Ursosan) اثر تثبیت کنندگی بیشتری روی غشای سلولی دارد و از این طریق از تخریب سلولهای کبدی و ایجاد التهاب در کبد جلوگیری می شود. Ursosan همچنین دارای خاصیت کلستریک است و دفع کلسترول را به همراه صفرا افزایش می دهد. به همین دلیل است که استفاده از آن در سندرم متابولیک ارجح است. علاوه بر این ، اورسوسان مجاری صفراوی مشترک در کیسه صفرا و لوزالمعده را تثبیت می کند و اثر مفیدی بر روی این اندام ها می گذارد ، که این امر به ویژه برای لوزالمعده بسیار مهم است.
بیماری کبد چرب ، همراه با اختلال در متابولیسم قند و گلوکز ، نیاز به استفاده از داروهای اضافی در درمان دارد.
در این مقاله اطلاعات محدودی در مورد روش ها و روش های درمان بیماری های کبدی ارائه شده است. احتیاط نیاز به مراجعه به پزشک برای یافتن رژیم درمانی مناسب دارد!
دیابت قندی نوعی بیماری است که با نقض یکی از کارکردهای لوزالمعده ، یعنی تنظیم سطح قند (گلوکز) در خون همراه است. این وضعیتی است که لوزالمعده و مواد نظارتی که توسط آن ترشح می شود نمی توانند با بار تحمیل شده بر آنها مقابله کنند.
لوزالمعده از 2 قسمت تشکیل شده است که یکی در قسمت دیگر قرار دارد. یکی از بخش هایی که ما بهتر می شناسیم عملکرد هضم دارد. این ماده مختلفی را ترشح می کند - آنزیم هایی که در ابتدا چربی ها و کربوهیدرات ها را هضم می کنند. نقض این عملکرد لوزالمعده ، همراه با التهاب آن و کاهش تولید آنزیم ها ، پانکراتیت نام دارد. حاد و مزمن است. با این حال ، در زمینه دیابت ، این مورد مورد توجه ما کم است.
بخش دیگری از لوزالمعده ، که در قالب جزایر به اصطلاح لانگرهان قرار دارد ، تعداد زیادی از مواد نظارتی - هورمون ها را آزاد می کند. برخی از این هورمون ها مسئول رشد و نمو بدن هستند و در سنین جوانی از اهمیت بیشتری برخوردار هستند. در حقیقت ، بخش دیگری از هورمون ها وظیفه تنظیم سطح گلوکز در بدن را بر عهده دارند.
گلوکز منبع اصلی انرژی بدن است ؛ تمام سلول ها ، بافت ها و اندام ها از جمله مغز از آن تغذیه می کنند. از آنجا که ارزش گلوکز در بدن بسیار زیاد است ، بدن به روش های مختلف مقدار ثابت خود را در خون حفظ می کند. ما می توانیم سطح گلوکز را تعیین کنیم ، به طور معمول غلظت آن در خون از 3/5 تا 5/5 میلی مول در لیتر است (این محدوده بسته به معرفهایی که استفاده می کنند در آزمایشگاههای مختلف متفاوت است).
بنابراین ، برای عملکرد طبیعی ، در درجه اول مغز و سایر ارگان های موجود در خون ، باید غلظت مداوم گلوکز حفظ شود. کاهش مقدار آن هیپوگلیسمی نامیده می شود و می تواند منجر به عوارض جدی شود ، تا یک کما هیپوگلیسمی! افزایش قند خون به نام هایپرگلیسمی خوانده می شود و همچنین می تواند منجر به ایجاد دیابت قندی ، تا عوارض شدید قلب ، مغز ، رگ های خونی ، حتی کما قند خون یا قند خون شود!
سطح گلوکز (قند) در بدن را می توان با میزان بنزین موجود در خودرو مقایسه کرد. به عنوان مثال ، هنگامی که راننده متوجه پایین بودن میزان بنزین که موتور در آن کار می کند ، می رود به پمپ بنزین و بازیابی سوخت در مخزن. به همین روش ، بدن با مشاهده سطح پایین گلوکز ، با کمک مغز به ما می گوید چه غذایی بخوریم. راننده اتومبیل خود را با همان سوخت مورد نیاز خود مجدداً برای رسیدن به پمپ بنزین بعدی یا به مقصد خود پر می کند. مغز همچنین هنگامی که سطح غذای مصرفی را یادداشت می کند ، تا زمان میان وعده بعدی ، علامت سیری می دهد.
این بیماری هنگامی ایجاد می شود که بدن ما را بیش از حد سوخت دهیم ، با مقدار لازم او. اما اگر راننده بیش از حد سوخت را به داخل خودرو بریزد ، از مخزن بنزین خارج می شود و خطر آتش سوزی نه تنها خودرو بلکه کل پمپ بنزین را ایجاد می کند. در مقابل ، شخص با پر کردن بدن خود از مواد غذایی پرمصرف ، باعث افزایش بار روی کبد و لوزالمعده می شود. اگر پرخوری ، به طور عمده غذاهای پر انرژی ، سرشار از کربوهیدرات و چربی ها ، به طور مرتب اتفاق بیفتد ، در پایان بدن این بار را تحمل نمی کند ... سپس پانکراس ، دیابت ، بیماری کبد چرب ایجاد می شود.
به نظر می رسد همه چیز بسیار ساده است. گردش خون ما به گونه ای تنظیم شده است که تمام مواد هضم شده در معده و روده ها در روده ها به داخل خون جذب می شوند که متعاقباً جزئی از آن به کبد وارد می شود. و علاوه بر بار زیاد در قسمت هضم کننده لوزالمعده ، زیرا باید تمام این حجم از غذا را هضم کند ، بار زیادی روی کبد و قسمت تنظیم کننده لوزالمعده ایجاد می شود.
کبد باید از تمام چربی ها از مواد غذایی عبور کند ، و تأثیر مخربی روی آن دارد. لوزالمعده باید در جایی همه کربوهیدرات ها و گلوکز دریافت شده با غذا را "وصل" کند ، زیرا سطح آن باید پایدار باشد. بنابراین بدن کربوهیدرات های اضافی را به چربی ها تبدیل می کند و دوباره اثر مضر چربی ها بر روی کبد ظاهر می شود! و لوزالمعده تخلیه می شود ، مجبور می شود هونون ها و آنزیم های بیشتر و بیشتری تولید کند. تا زمانی که التهاب در آن ایجاد شود ، تا یک نقطه مشخص. و کبد ، که دائماً در معرض آسیب قرار می گیرد ، تا یک نقطه مشخص ، فرو نمی رود.
هنگامی که هر دو عضو آسیب دیده و ملتهب شوند ، به اصطلاح سندرم متابولیک ایجاد می شود. این ترکیب 4 مؤلفه اصلی دارد: استئاتوز کبد و استئات هپاتیت ، دیابت قندی یا اختلال در مقاومت گلوکز ، اختلال در متابولیسم چربی ها در بدن و آسیب به قلب و عروق خونی.
تمام چربی های به دست آمده حاوی کلسترول ، تری گلیسیرید و لیپوپروتئین های مختلف هستند. آنها در مقادیر زیادی در کبد جمع می شوند ، می توانند سلولهای کبدی را از بین برده و باعث التهاب شوند. اگر چربی اضافی نتواند به طور کامل توسط کبد خنثی شود ، توسط جریان خون به اندام های دیگر منتقل می شود. رسوب چربی ها و کلسترول در رگ های خونی منجر به ایجاد آترواسکلروز می شود ، بیشتر باعث ایجاد بیماری عروق کرونر قلب ، حملات قلبی و سکته مغزی می شود. رسوب چربی ها و کلسترول به لوزالمعده آسیب می رساند ، متابولیسم گلوکز و قند را در بدن مختل می کند و از این طریق در ایجاد دیابت قند نقش دارد.
چربی های جمع شده در کبد در معرض رادیکال های آزاد قرار دارند و پراکسیداسیون آنها آغاز می شود. در نتیجه ، اشکال فعال تغییر یافته مواد ایجاد می شوند که تأثیر مخرب آن حتی بیشتر بر کبد دارند. آنها سلولهای کبدی خاصی (سلولهای ستاره ای) را فعال می کنند و بافت طبیعی کبد شروع به جایگزینی بافت همبند می کند. فیبروز کبد ایجاد می شود.
بنابراین ، کل مجموعه تغییرات مرتبط با متابولیسم چربی ها در بدن به کبد آسیب می رساند و منجر به ایجاد موارد زیر می شود:
- استئاتوز (تجمع بیش از حد چربی در کبد) ،
- استئاتو هپاتیت (تغییرات التهابی در کبد طبیعت چربی) ،
- فیبروز کبد (تشکیل بافت همبند در کبد) ،
- سیروز کبدی (اختلال در عملکردهای کبدی).
اول از همه ، شما باید برای کسانی که قبلاً تشخیص داده شده اند ، زنگ خطر را شروع کنید. این ممکن است یکی از تشخیص های زیر باشد: آترواسکلروز ، دیس لیپیدمی ، بیماری عروق کرونر قلب ، آنژین صدری ، انفارکتوس میوکارد ، آترواسکلروز پس از انفارکتوس ، فشار خون شریانی ، فشار خون بالا ، دیابت قندی ، اختلال در تحمل گلوکز ، مقاومت به انسولین ، سندرم متابولیک ،.
اگر یکی از تشخیص های فوق را دارید ، برای بررسی و نظارت بر وضعیت کبد و همچنین قرار ملاقات با پزشک مشورت کنید.
اگر در نتیجه معاینه ، در آزمایش خون ، انحرافات یک یا چند پارامتر آزمایشگاهی را نشان داده اید ، به عنوان مثال ، کلسترول بالا ، تری گلیسیریدها ، لیپوپروتئین ها ، تغییر در گلوکز یا هموگلوبین گلیکوزیله شده ، و همچنین افزایش شاخص هایی که عملکرد کبد را مشخص می کند - AST ، ALT ، TSH ، فسفاتاز قلیایی ، در برخی موارد ، بیلی روبین.
اگر سطح یک یا چند پارامتر بالا رفته است ، برای روشن شدن وضعیت سلامتی ، انجام تشخیص بیشتر و معالجه درمانی نیز با پزشک مشورت کنید.
اگر شما یک یا چند علائم یا عوامل خطر برای ایجاد بیماری ها دارید ، همچنین باید به پزشک مراجعه کنید تا دقیق تر خطر را ارزیابی کند ، نیاز به معاینه را تعیین کند و درمان را تجویز کند. عوامل خطرزا یا علائم سندرم متابولیک اضافه وزن ، کمر زیاد ، افزایش دوره ای یا مداوم فشار خون ، استفاده از مقادیر زیادی غذاهای چرب یا سرخ شده ، شیرین ، آرد ، الکل است.
در هر صورت ، در صورت وجود بیماری یا وجود نشانگرهای افزایش یافته در آنالیزها یا وجود علائم و عوامل خطر ، مشاوره تخصصی لازم است!
شما باید یکباره با چندین متخصص تماس بگیرید - یک متخصص درمان ، قلب و عروق ، غدد درون ریز و متخصص گوارش. اگر در این شرایط وضعیت کبد بیشترین علاقه را داشته باشد ، می توانید با متخصص گوارش یا کبد تماس بگیرید.
پزشک میزان تخلفات یا شدت بیماری را تعیین خواهد کرد ، بسته به این ، در صورت نیاز واقعی ، معاینه را تعیین کرده و به شما می گوید که دقیقاً در این معاینه برای ارزیابی خطرات چه اهمیتی خواهد داشت.
قبل ، بعد یا در طول معاینه ، پزشک ممکن است معالجه درمانی را تجویز کند ، این بستگی به شدت علائم و اختلالات تشخیص داده شده دارد.
بیشتر اوقات ، چندین دارو برای درمان بیماری کبد چرب در ترکیب با دیابت مورد استفاده قرار می گیرد ، یعنی در صورت وجود سندرم متابولیک: برای اصلاح وضعیت کبد ، کاهش کلسترول ، احیای حساسیت بدن به گلوکز ، کاهش فشار خون ، کاهش خطر حمله قلبی و سکته های مغزی ، و برخی دیگر
آزمایش مستقل با اصلاح روش درمانی یا انتخاب داروها ناامن است! برای معالجه با پزشک مشورت کنید!