علائم و درمان گلومرولوسکلروز دیابتی در دیابت
گلومرولوسکلروز سلولی کانونی (FSH) عامل اصلی بیماری کلیه در سراسر جهان است. علت احتمالی FSHC اولیه یک فاکتور پلاسما با واکنش پذیری به درمان سرکوب کننده سیستم ایمنی و خطر عود پس از پیوند کلیه است. تطابق FSGS به دلیل افزایش اندازه بدن ، کاهش ظرفیت نفرون ، یا پرفیلت شدن تک گلومرولی همراه با برخی بیماریها با بارگذاری بیش از حد نفرون همراه است.
گلومرولوسکلروز قطبی کانونی یکی از دلایل اصلی گلومرولی نارسایی کلیوی است. او به تصویری بافت شناسی اشاره می کند که 6 ویژگی بیماری زمینه ای احتمالی را نشان می دهد و مضمون کلی کبودی و تخلیه podocytes را به اشتراک می گذارد.
تشخيص گلومرولوسكلروز قطعه كانوني متكي بر ادغام تاريخچه هاي باليني (بيماري هاي خانوادگي ، تاريخ تولد ، وزن اوج و وزن بدن ، مزاياي دارو) ، يافته هاي باليني آزمايشگاهي (آلبومين سرم ، پروتئين ادرار و سرولوژي هاي ويروسي) و بافت شناسي كليه است. پروتئینوری ممکن است در محدوده نفروز یا subnephrotic باشد. از اهمیت تعیین کننده حذف سایر بیماریهای سیستمیک یا آسیب شناسی های اولیه کلیه ها است که می تواند منجر به ارائه مشابه شود.
اپیدمیولوژی و بار جهانی
شیوع گلومرولوسکلروز سگمنتال کانونی ، در مقایسه با سایر تشخیص چنین بیماری هایی ، در سراسر جهان رو به رشد است. با این وجود ، با توجه به تفاوت های گسترده جهانی در نشانه ها ، در دسترس بودن و پشتیبانی آسیب شناختی بیوپسی کلیه ، ایجاد فرکانس مطلق و شیوع دشوار است.
مروری بر ادبیات منتشر شده در سراسر جهان انجام شده است که نشان می دهد میزان بروز سالانه بین 0.2 تا 1.8 در هر 100000 جمعیت در سال است. متوسط بروز این بیماری 2.7 بیمار در میلیون بود. تمایل نژادی و قومی قابل توجهی وجود دارد. علاوه بر این ، علائم نارسایی کلیه در زنان نسبت به آقایان کمتر است.
طبقه بندی گلومرولوسکلروز قطبی کانونی چند وجهی است. این شامل جنبه های پاتوفیزیولوژیکی ، بافت شناسی و ژنتیکی است. در ابتدا ، FSGS به اشکال اولیه (ایدیوپاتیک) و ثانویه تقسیم می شد. حالت دوم می تواند شامل اشکال خانوادگی (ژنتیکی) ، مرتبط با ویروس ، ناشی از دارو باشد.
توصيه هاي باليني براي گلومرولوسلكلروز سگمنتال كانوني ممكن است به نوع بافت شناسي مربوط شود ، در درجه اول به واكنش گلوكوكورتيكوئيدي ضايعه نوك و ماهيت تهاجمي ، غيرقابل تحمل انواع فروپاشي.

6 فرم بالینی
با ترکیب حساسیت ژنتیکی ، عوامل پاتوفیزیولوژیک ، تاریخچه بالینی و پاسخ به درمان ، توصیه می شود FSGS را به شش شکل بالینی گروه بندی کنید. آنها شامل موارد زیر هستند:
- اولیه
- تطبیقی
- بسیار ژنتیکی
- واسطه ویروس
- مربوط به مواد مخدر
- مرتبط با APOL1.
بافت شناسی بیماری
علائم حداقل گلومرولونفریت در بزرگسالان با عدم وجود جای زخم توبولوونترزیتال نشان داده می شود. شکست نوک ، چسبندگی کانونی دسته نرم افزاری گلومرولی به کپسول Bowman در نزدیکی برخاستن از لوله است.
مشخصه ترین گزینه فروپاشی است. یک نمونه خاص را می توان در نصب اجزاء شبکیه لوله اندوتلیال مشاهده شده در آنالیز فراساختاری ارزیابی کرد. آنها می توانند در حالت های بالای اینترفرون ها از جمله عفونت ویروسی مشاهده شوند. تغییر حداقل بیماری و صدمه به نوک ، پاسخگوترین و کمترین پیشرفتی است و گلومرولوپاتیهای در حال فروپاشی ، مقاوم به درمان و پیشرفت سریع هستند.
علائم بیماری
علائم و نشانه های گلومرولونفریت در بزرگسالان بستگی به وجود فرم حاد یا مزمن دارد. آنها شامل موارد زیر هستند:
- ادرار به رنگ صورتی یا قهوه ای به دلیل افزایش تعداد گلبول های قرمز (هماتوری).
- ادرار فوم به دلیل وجود پروتئین اضافی (پروتئینوری).
- فشار خون بالا (فشار خون بالا).
- احتباس مایعات (ادم). در صورت ، بازوها ، پاها و معده ظاهر می شود.
به طور جداگانه ، علائم نارسایی کلیه در زنان تشخیص داده می شود:
- کاهش میزان تولید ادرار.
- احتباس مایعات باعث تورم پاها می شود.
- تنگی نفس.
- خستگی
- آگاهی اشتباه.
- حالت تهوع
- ضعف
- ضربان قلب نامنظم.
- درد در ناحیه کلیه.
- غش و یا کما در موارد شدید.

مطمئن ترین راه برای شناسایی FSGS
اولین کاری که باید انجام شود آزمایش ادرار کلیه است. این شامل دو تست است:
- نسبت آلبومین به کراتینین. آلبومین بیش از حد در ادرار نشانه اولیه آسیب کلیه است. سه نتیجه مثبت به مدت سه ماه یا بیشتر نشانه بیماری است.
- میزان فیلتراسیون گلومرولی. خون برای ضایعات به نام کراتینین آزمایش می شود. این از بافت ماهیچه ها ناشی می شود. هنگامی که کلیه ها آسیب می بینند ، با حذف کراتینین از خون مشکلاتی ایجاد می شود. نتیجه آزمایش در فرمول ریاضی با سن ، نژاد و جنسیت برای یافتن میزان فیلتراسیون گلومرولی استفاده می شود.
دلایل اصلی
شرایطی که می تواند منجر به التهاب گلومرول کلیه شود:
- بیماریهای عفونی. گلومرولونفریت می تواند 7-14 روز پس از عفونت های پوستی قبلی (سوزش) یا عفونت های گلو استرپتوکوکی ایجاد شود. برای مبارزه با آنها ، بدن مجبور به تولید بسیاری از آنتی بادی های اضافی است ، که قادر به سرانجام در گلومرول ها هستند و باعث التهاب می شوند.
- اندوکاردیت باکتریایی. باکتریها می توانند از طریق جریان خون پخش شده و در قلب مستقر شوند و باعث عفونت یک یا چند دریچه قلب شود. اندوکاردیت باکتریایی با بیماری گلومرولی همراه است ، اما رابطه بین آنها مشخص نیست.
- عفونت ویروسی. نقص سیستم ایمنی بدن (HIV) ، هپاتیت B و C می تواند باعث بیماری شود.
- لوپوس این بیماری می تواند روی بسیاری از ارگان ها و قسمت های بدن از جمله سلول های خونی ، پوست ، کلیه ها ، قلب ، مفاصل و ریه ها تأثیر بگذارد.
- سندرم گودپاستور. این یک بیماری نادر ریه است که پنومونی را تقلید می کند. این می تواند باعث گلومرولونفریت و خونریزی در ریه ها شود.
- نفروپاتی این بیماری گلومرولی اولیه به دلیل رسوب ایمونوگلوبولین گلومرولی رخ می دهد. این بیماری می تواند سالها بدون علائم قابل توجه پیشرفت کند.
دلایل اضافی
دلایل اضافی بیماری شامل موارد زیر است:
- پلی آرتریت این شکل از واسکولیت رگ های خونی کوچک و متوسط را تحت تأثیر قرار می دهد. معروف به گرانولوماتوز وگنر است.
- فشار خون بالا. عملکرد کلیه رو به زوال است. آنها سدیم را بدتر پردازش می کنند.
- گلومرولواسکلروز سگمنتال کانونی. این بیماری با زخم انتشار برخی گلومرول ها مشخص می شود. این وضعیت ممکن است نتیجه بیماری دیگری باشد یا ممکن است به دلایلی نامعلوم رخ دهد.
- بیماری کلیوی دیابتی (نفروپاتی دیابتی).
- سندرم آلپورت فرم ارثی. همچنین ممکن است شنوایی یا بینایی را مختل کند.
- مولتیپل میلوما ، سرطان ریه و لوسمی لنفوسیتی مزمن.

مکانیسم بیماری
گلومرولوسکلروز قطبی کانونی یک سندرم متنوع است که به دلایل مختلف پس از تروما به پادوسیت ها رخ می دهد. منابع خسارت متفاوت است:
- عوامل گردش کننده
- ناهنجاری های ژنتیکی
- عفونت ویروسی
- درمان دارویی.
در بیشتر موارد ، تعامل بین این رانندگان نامشخص و پیچیده است. به عنوان مثال ، FSGS سازگار شامل هر دو فشار استرس غده (عدم تطابق بین فشار گلومرولی و ظرفیت گلومرولی) و حساسیت ژنتیکی است.
صدمه به پادوسیت ها از هر نوع FSHC (یا از دیگر بیماری های گلومرولی) فرآیند منجر به سندرم حاد نفریتیک را آغاز می کند. از بین رفتن تدریجی podocytes آسیب دیده به فضای ادراری رخ می دهد. برای تعادل کسری ، این سلول ها هیپرتروفی را جبران می کنند و سطح مویرگ های گلومرولی را می پوشانند.
با FSGS سازگار ، هیپرتروفی گلومرولی در ابتدای روند بیماری رخ می دهد. در اشکال دیگر ، هیپرتروفی گلومرولی با از دست رفتن تدریجی نفرون رخ می دهد. این منجر به افزایش فشار و جریان در گلومرول های موجود در ثبت اختراع می شود.
بخش های بعدی در مورد مکانیسم های پاتولوژیک ، درمان و درمان گلومرولوسکلروز سگمنتال کانونی صحبت می کنند.
FSGS اولیه
شامل FSGS ژنتیکی ، ویروسی و مرتبط با مواد مخدر است. مکانیسم آسیب podocytes شامل یک عامل در گردش ، احتمالاً یک سیتوکین است که باعث می شود بیماران خاص مستعد شوند. این رایج ترین شکل در بزرگسالان و بزرگسالان است. این بیماری معمولاً با پروتئینوری سریال نفروتیک (گاهی اوقات عظیم) ، کاهش سطح آلبومین پلاسما و هیپرلیپیدمی همراه است.
در حال حاضر ، درمان اصلی FSGS مبتنی بر عوامل سرکوب کننده سیستم ایمنی است. اینها گلوکوکورتیکوئیدها و مهارکننده های کلسینورین هستند که بطور مستقیم فنوتیپ پادوسیت ها را تعدیل می کنند. FSHF های مکرر یک مشکل بالینی هستند. تنها یکی از 77 نمونه بیوپسی اولیه کلیه در بیمارانی که بعداً عود کردند ، نوع پیرامونی را نشان داد. درمان با تبادل پلاسما ممکن است باعث بهبودی موقت شود.
FSGS سازگار
این بیماری پس از یک دوره پرفیلتراسیون گلومرولی در سطح نفرون و فشار خون بالا بعد از پاتوفیزیولوژی رخ می دهد. شرایطی که با توسعه آن همراه است شامل موارد زیر است:
- مادرزادی بیماری قلبی سیانوتیک ،
- کم خونی سلول داسی ،
- چاقی
- سوء مصرف آندروژن
- آپنه خواب
- رژیم با پروتئین بالا
مدت زمان پرفیلتراسیون تک گلومرولی معمولاً چند دهه قبل از پیشرفت گلومرولوسکلروز اندازه گیری می شود. FSGS سازگار منجر به چرخه هایپرتروفی گلومرولی پیشرونده ، استرس و فرسودگی ، رسوب بیش از حد ماتریکس خارج سلولی در گلومرول می شود. ویژگی های تشخیصی بیوپسی کلیه شامل گلومرول های بزرگ ، غالب جای زخم های پیرامونی است که تغییرات اسکلروتیکی را نشان می دهد. ویژگی های بالینی شامل آلبومین سرم به طور منظم است که در FSHS اولیه غیر معمول است.

FSGS ژنتیکی
دو شکل طول می کشد. برخی از بیماران با میل ژنتیکی خاص به این بیماری مبتلا می شوند ، در حالی که برخی دیگر اینگونه نیستند. تعداد ژن های مرتبط با FSHC هر ساله در حال رشد است ، که عمدتا به دلیل گسترش توالی توالی کل اگزوم است. تا به امروز حداقل 38 مورد شناسایی شده اند.
برخی از ژن ها با سندرم همراه است که شامل تظاهرات خارج از رحم نیز می باشد. این ممکن است یک سرنخ بالینی ایجاد کند که یک بیمار ممکن است در یک ژن خاص جهش داشته باشد. برخی دیگر با تغییرات بارز در مورفولوژی غشای زیرزمین یا مورفولوژی میتوکندری همراه هستند.
اگر خانواده قبلاً تحت آزمایش ژنتیکی قرار نگرفته باشد ، مؤثرترین روش استفاده از تابلوهایی است که بر روی FSGS زودرس (کودک و کودک) متمرکز شده اند. منابع آزمایش ژنتیک در سراسر جهان در مرکز ملی اطلاعات بیوتکنولوژی و مؤسسات ملی بهداشت در دسترس است.
تعریف یک مفهوم
گلومرولوسکلروز دیابتی نیز به نفروپاتی دیابتی و سندرم کیملستیل-ویلسون گفته می شود - این نام به دلیل دو آسیب شناس که این آسیب کلیه را کشف کردند ظاهر شد. در بیماران دیابتی پس از 20 سال ، این بیماری در 60 تا 20٪ موارد رخ می دهد (در منابع مختلف داده ها بسیار متفاوت است) و زنان نسبت به آن حساسیت بیشتری دارند.
به طور کلی ، گلومرولوسکلروز دیابتی در بیماران دیابتی وابسته به انسولین ایجاد می شود و افراد غیر وابسته به انسولین بسیار کمتر رنج می برند.
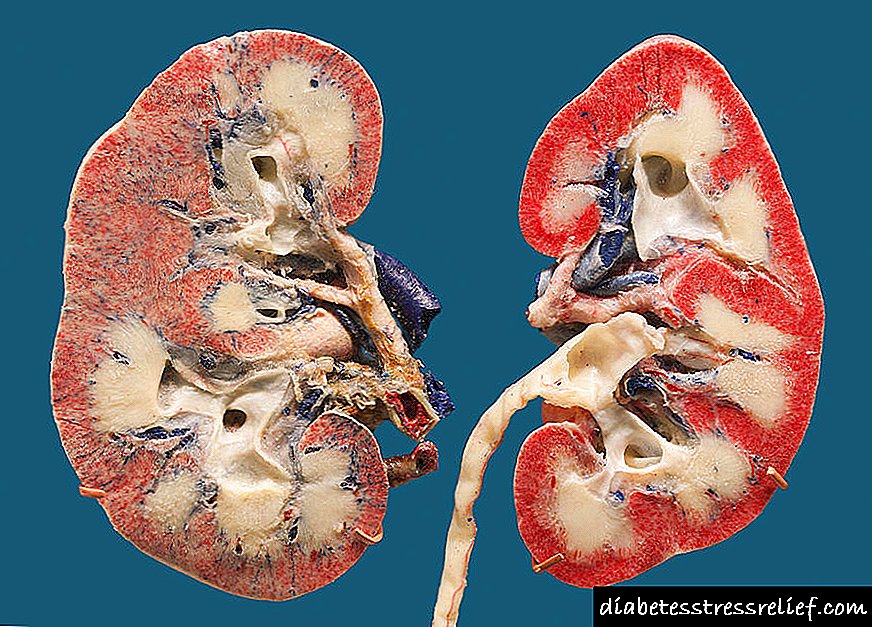
کلیه ها با یک بافت مخصوص - فاشیا پوشانده شده اند ، که به عنوان محافظت در برابر آسیب مکانیکی عمل می کند. تحت فاسیا ، کلیه ها توسط مدولا و قشر نشان داده می شوند. به مکانهایی که ماده قشر مغز ساختار مغز را جدا می کند ، اهرام کلیوی گفته می شود. آنها مشابه لوبول ها هستند و شامل گلومرول ها به نام گلومرولی هستند. این گلومرولی بود که نام این بیماری را داد.

در پاتوژنز گلومرولوسکلروز دیابتی تفاوتهای ظریف و دشواری وجود دارد. در مورد منشأ این مشکل اجماع وجود ندارد. چندین تئوری در مورد پیشرفت بیماری وجود دارد ، از جمله:
- عامل ژنتیکی
- ایمونولوژی
- همودینامیک
- فرضیه نورو اندوکرین
- علت متابولیک
تئوری ژنتیک مبتنی بر تمایل ارثی به دیابت است ، یعنی وجود این بیماری در بستگان است. این تئوری نشان می دهد که اختلالات عروقی و متابولیک و همچنین تحمل کربوهیدرات تغییر یافته به ارث می رسد.
نظریه ایمونولوژی نیز با فاکتور ژنتیکی ارتباط نزدیکی دارد. رابطه بین شدت و فراوانی میکروآنژیوپاتی (ضایعات عروق کوچک) و غلظت مجتمع های ایمنی که در خون گردش می کنند تأیید می شود.
فرضیه نوروآندوکرین نشان می دهد که عوارض عروقی دیابت هنگامی رخ می دهد که هیپوتالاموس ، غده هیپوفیز قدامی و گلوکوکورتیکواستروئیدها بیش از حد ارزیابی شوند. در نتیجه ، نفوذپذیری مویرگ افزایش می یابد ، و مولکول های پپتید در دیواره عروق قرار می گیرند.
طبق نظریه متابولیک ، هنگامی که سنتز پروتئین و فرایند متابولیک گلیکوپروتئین ها مختل می شوند ، پروتئین ها (ایمونوگلوبولین ها) تشکیل می شوند. افزایش نفوذپذیری غشاهای زیرزمین باعث تجمع پارپروتئین ها در گلومرول های کلیوی و تبدیل به ماده ای مانند هیالین می شود.
شکل گلومرولواسکلروز دیابتی می تواند:
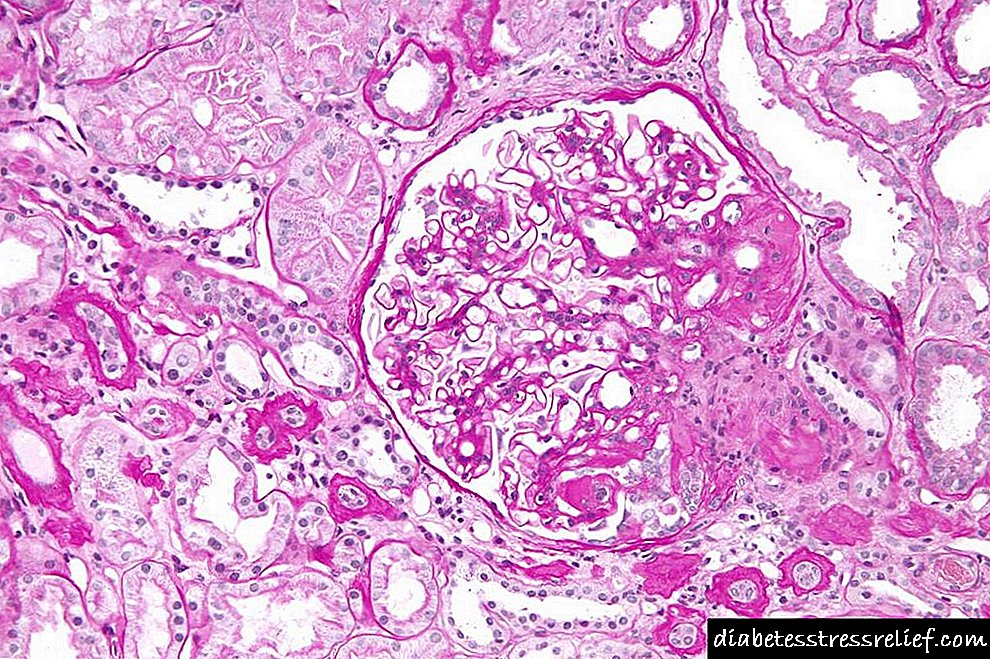
شکل گره ای اختصاصی برای دیابت. این او بود که توسط کیملستیل و ویلسون توصیف شد و پس از وی این سندرم نامگذاری شد. با این شکل از بیماری ، گره ها در سازندهای گلومرولی کلیوی - ائوزینوفیلیک تشکیل می شوند. آنها می توانند یک شکل گرد یا بیضی شکل داشته باشند ، کل گلومرول یا تنها بخشی از آن را اشغال کنند. گره ها مانند غشاء نامیده می شوند ، زیرا آنها به ماده غشاهای زیرزمین شباهت دارند.
در فرم پخش گسترش انتشار همگن و تراکم مزانژیم در این بیماری رخ می دهد ، اما گره های معمولی تشکیل نمی شوند ، اگرچه غشاهای زیرزمینی مویرگها درگیر هستند.
در فرم اگزوداتیو در حاشیه لوبهای گلومرولی ، سازندهای گرد شبیه کلاه ظاهر می شوند. مطالعات ایمونوهیستوشیمی نشان می دهد که این سازندها حاوی بسیاری از ایمونوگلوبولین های متصل کننده کننده مکمل هستند که مجتمع های ایمنی هستند.
فرم مخلوط بیماری ها به این معنی است که گره های معمولی وجود دارد ، و متراکم سازی متانژیم پراکنده ، و ضخیم شدن غشاهای زیرزمین.
صرف نظر از شکل بیماری ، منجر به مرگ گلومرول ها و ایجاد فیبروز پیرگلومرولی می شود.
علائم گلومرولواسکلروز دیابتی
این بیماری علائم مختلفی دارد ، اما تظاهرات همه آنها به طور همزمان اختیاری است:
- فشار خون شریانی. این اصلی ترین علامت بالینی در سندرم کیملستیل ویلسون است. فشار خون بالا در دیابت با افزایش فشار در آترواسکلروز یا فشار خون بالا متفاوت است زیرا با پروتئینوری و رتینوپاتی همراه است.
- تورم اصولاً صورت ، پاها و پاها تحت تأثیر قرار می گیرد. در صبح ، تورم در اطراف چشم برجسته تر است.
- پروتئینوری این اصطلاح به مقدار زیاد پروتئین طبیعی در ادرار اشاره دارد. در ابتدا ، این هنجار کمی فراتر رفت - تا 0.033 گرم در لیتر ، و سپس پروتئینوری ثابت ، متوسط یا به طور قابل توجهی تلفظ می شود - 1-30 گرم در لیتر.پروتئینوریای قابل توجه معمولاً از نظر شکل گره ای بیماری است.
- رتینوپاتی این اصطلاح به معنای صدمه به شبکیه چشم های چشم است. این علائم در 80٪ بیمارانی که از گلومرولوسکلروز دیابتی رنج می برند ، خود را نشان می دهد. در رتینوپاتی دیابتی ، تغییرات پاتولوژیک در شبکیه آشکار می شود که با میکروآنوریسم ها ، اگزودات ها و خونریزی ها آشکار می شود.
- اختلال متابولیک. این می تواند لیپیدها ، پروتئین ها ، پروتئین های پلی ساکارید پروتئین را تحت تأثیر قرار دهد.
- میکروآنژیوپاتی ضایعه عروق کوچک است. در گلومرولوسکلروز دیابتی ، این ویژگی بیشتر برای اندام ها و Fundus است.
- نارسایی کلیه در این حالت ، ادرار کمتر آزاد می شود ، تنگی نفس ظاهر می شود ، پوست خشک می شود. اغلب علائم مسمومیت وجود دارد ، اسهال شروع می شود.
- سندرم نفروتیک ممکن است در اواخر مرحله گلومرولواسکلروز دیابتی بروز کند. در این حالت ، پروتئینوریای گسترده (بیش از 50 گرم در لیتر) ، ورم عمومی ، هیپوپروتئینمی (پروتئین غیر طبیعی کم در پلاسما) ، هیپوآلبومینمی (آلبومین کم در سرم خون) ظاهر می شود.
- اورمیه کلیه های مبتلا برخی از مواد دفع نمی شوند ، بنابراین بدن مسموم می شود. بیماران مبتلا به گلومرولوسکلروز دیابتی در سنین جوانی و میانسالی اغلب دقیقاً به دلیل اورمیه می میرند.
- سیلیندروریا (دفع سیلندرهای ادراری از پروتئین).
- کاهش گلوکز در خون و ادرار (گلوکزوزوری). این پدیده با گلومرولواسکلروز پیشرونده مشاهده می شود.
- با یک بیماری پیشرونده - ضایعات شدید عروقی. غالباً این منجر به بیماری پولیوریت می شود.
- پیلونفریت به صورت حاد یا مزمن. معمولاً در اواخر مرحله بیماری بروز می یابد.
تشخیصی
گلومرولوسکلروز به روش های مختلفی به عنوان دیابتی تشخیص داده می شود:
- بازرسی عمومی این شامل معاینه پوست ، تپش قلب در کلیه ، بررسی فشار خون است.
- آزمایش خون بالینی. افزایش گلبول های سفید خون ، کاهش سطح لنفوسیت ها و تغییر در سایر پارامترهای خونی ، شدت این بیماری را نشان می دهد.
- ادرار مطالعات مشابه می توانند پروتئینوری و آلبومینوریا (افزایش پروتئین در ادرار) را تشخیص دهند. بیش از مقدار طبیعی از 30 میلی گرم در روز در نظر گرفته می شود. شاخص ها در محدوده 30-300 میلی گرم در روز حاکی از میکروآلبومینوری و بیش از 300 میلی گرم در روز - در مورد ماکرولوبومینوری است. طبقه بندی KDIGO فعلی این اصطلاحات را به عنوان درجه بندی A2 و A3 قرار می دهد.
- میزان فیلتراسیون گلومرولی (تعیین شده توسط تجزیه ریبرگ-طارف و تعدادی دیگر از مطالعات). در نظر گرفته می شود از 130-140 میلی لیتر در دقیقه افزایش یابد. اگر اختلال عملکرد کلیه پیشرفت کند ، این شاخص کاهش می یابد.
- نتایج تشخیص سونوگرافی (از جمله معاینه عروقی).
- بیوپسی کلیه چنین مطالعه ای در 80-90٪ از بیماران نتیجه می دهد. بیوپسی می تواند میکروآنژیوپاتی دیابتی را تشخیص دهد.
- چشم پزشکی برای تشخیص رتینوپاتی.
- آئورتوگرافی این امکان را می دهد تا لومن تنگ شده شریان کلیوی را شناسایی کند.
- روش های رادیونوکلئید.

تشخیص گلومرولوسکلروز دیابتی در بیماران مسن دشوار است ، زیرا برخی از علائم برای سایر بیماری ها شایع است.
درمان گلومرولواسکلروز دیابتی
صرف نظر از شکل بیماری ، درمان این بیماری باید با درمان علت اصلی آن ، یعنی دیابت قندی آغاز شود.
در مرحله اولیه بیماری ، هنگامی که کلیه ها قادر به عملکرد هستند ، هدف اصلی درمان جبران دیابت است. درمان در سایر مراحل گلومرولواسکلروز برای از بین بردن کامل یا حداقل کاهش سندرمهای فردی آن (سندرم نفروتیک ، فشار خون بالا و غیره) ضروری است.
اگر این بیماری با نقض متابولیسم لیپید همراه باشد ، در نتیجه بیمار به داروهای دارای اثر لیپولیتیک و هیپوکلسترولمی نیاز دارد. اینها شامل Atromide ، Cetamifen ، Nigeskin است.
در صورت تعویض ارز ، وسایل دیگری نیز مورد نیاز است:
- ویتامین ها (A ، B ، C ، P) ،
- استروئیدهای آنابولیک (Retabolil ، Nerobol).
در درمان میکروآنژیوپاتی دیابتی به داروهای ضد اسپاسم مانند Nigexin ، Anginin یا Complamine مورد نیاز است.
در رتینوپاتی دیابتی ، آنها به انعقاد لیزر ، یعنی احتیاط عروق شبکیه متوسل می شوند. این روش همچنین به شما امکان می دهد تا مسیر موقت برای خروج مایعات جمع شده در شبکیه ایجاد کنید.
اگر بیماری با عفونت در مجاری ادراری پیچیده باشد ، آنتی بیوتیک هایی با طیف گسترده ای از عمل تجویز می شوند. علاوه بر این ، ممکن است داروهای سری سولفونامیدها یا سری های نیتروفوران مورد نیاز باشد.
در معالجه گلومرولوسکلروز دیابتی از هپارین استفاده می شود. معمولاً به مدت یک ماه به صورت عضلانی یا داخل وریدی تجویز می شود. این دارو دارای خاصیت هیپولیپمی ، ضد انعقادی ، فشار خون و هیپوهیستامین است. جریان خون کلیوی مؤثر افزایش می یابد ، پروتئینوری کاهش می یابد و نفوذپذیری مویرگی عادی می شود.
اگر خصوصیات رئولوژیکی خون بیمار نقض شود ، یعنی بیش از حد انعقاد بیان می شود و میکروترومبوز ایجاد می شود ، در این صورت از اصلاح کننده های اصلاح استفاده می شود. این می تواند همودز یا Reopoliglyukin باشد.
هنگامی که فشار خون شریانی همراه با گلومرولوسکلروز دیابتی باشد ، از داروهای ضد فشار خون استفاده می شود. بیشتر اوقات آنها Reserpine ، Klofelin یا Dopegit را ترجیح می دهند.
اگر سندرم نفروتیک بیان شود ، آنها به انتقال پلاسما یا پروتئین آن - آلبومین متوسل می شوند.
اگر عملکرد کلیه به شدت رو به وخامت گذاشته است و نارسایی کبد ایجاد شده است ، پس اقدامات جدی صورت می گیرد:
- همودیالیز (تصفیه خون سخت افزاری) ،
- دیالیز صفاقی مداوم (محلول دیالیز چند بار در روز اجرا می شود)
- پیوند کلیه (گاهی اوقات همزمان با لوزالمعده).
رژیم درمانی
در گلومرولوسکلروز دیابتی ، اصول خاصی در رژیم درمانی باید رعایت شود:
- تغذیه باید ریاکارانه باشد. این به معنی کاهش قابل توجهی در نسبت چربی ها و کربوهیدرات ها است. در اصل ، شما باید چربی ها را محدود کنید - حداکثر 30-50 گرم در روز. اطلاعات بیشتر در مورد رژیم کم کربوهیدرات را در اینجا بخوانید.
- از مصرف مناسب پروتئین اطمینان حاصل کنید. این هنجار با توجه به وزن بدن بیمار محاسبه می شود. به طور متوسط ، 1 گرم از وزن بدن در روز باید 0.8 گرم پروتئین تشکیل دهد.
- اگر میزان فیلتراسیون گلومرولی کاهش یابد ، به رژیم غذایی کم پروتئین نیاز خواهید داشت. در این حالت ، بیمار باید حداقل 30-40 گرم پروتئین در روز مصرف کند. مهم است که در این حالت کالری کافی در محصولات وجود داشته باشد ، در غیر این صورت بیمار ممکن است دچار کمبود پروتئین- انرژی باشد. این روند باید توسط پزشک کنترل شود.
- مصرف غذاهای حاوی کلسترول را محدود کنید. باید آن را با روغن نباتی جایگزین کرد.
- غذا باید کسری باشد - 5-6 وعده غذایی در روز مورد نیاز است. این به شما امکان می دهد قند خون یکنواخت را در طول روز تضمین کنید ، زیرا نوسانات شدید در این شاخص به صورت آسیب شناسی روی رگ ها تأثیر می گذارد.
- اگر فشار خون شریانی با گلومرولوسکلروز دیابتی همراه باشد ، بیمار به رژیم کم نمکی نیاز دارد. در روز ، او باید بیش از 4/5 گرم نمک سفره مصرف کند.
- محدودیت سیال. با دیابت ، بدون محدودیت می توان نوشید ، اما مشکلات کلیوی همزمان این مجوز را لغو می کنند. الکل و نوشیدنی های گازدار به طور کلی باید دور ریخته شوند.
- محرومیت از محصولات با خاصیت ادرار آور. این قاعده را باید هنگام مصرف جوشانده های دارویی ، که با دیابت مجاز و توصیه می شوند ، به خاطر بسپارید.
دوره گلومرولوسکلروز دیابتی به عوامل مختلفی بستگی دارد:
- سن بیمار
- شدت بیماری
- تصحیح دیابت
- بیماریهای همزمان
- تصویر بالینی
در گلومرولواسکلروز دیابتی ، امید به زندگی از زمان شروع اولین علائم به طور متوسط 5-8 سال است.
با وجود بیماری در مرحله پروتئینوری می توان از پیشرفت آن جلوگیری کرد. اگر نفروپاتی دیابتی در مرحله ترمینال وجود داشته باشد ، این شرایط با زندگی سازگار نیست.
اگر نفروپاتی دیابتی با گلومرولوسکلروز و دیابت نوع I منجر به نارسایی مزمن کلیوی شود ، در 15٪ موارد نتیجه کشنده مشاهده می شود.
نتیجه کشنده تا 50 سال عمدتا با اورمی همراه است. بعد از 50 سال ، مرگ و میر اغلب در پس زمینه آسیب به سیستم قلبی عروقی رخ می دهد. در هر دو گروه سنی ، یک علت مکرر مرگ منجر به نارسایی گردش خون به شکل مزمن است.
پیشگیری از گلومرولواسکلروز دیابتی
اقدامات پیشگیرانه اساسی: تشخیص زودرس ، درمان و جبران دیابت. لازم است سطح قند خون را با دقت کنترل کرده و از نوسانات شدید قند خون جلوگیری کنید. برای این منظور لازم است دوز انسولین یا یک ماده کاهش دهنده قند را به درستی انتخاب کرده و این اندازه گیری را با تغذیه کسری ترکیب کنید.
بیمار باید از رژیم غذایی پیروی کند - این یک جزء اجباری یک درمان جامع است.
در گلومرولواسکلروز دیابتی ، پیگیری لازم است. دوره بیماری توسط یک درمانگر ، غدد درون ریز ، متخصص ارولوژی و نفرولوژی کنترل می شود. بیمار حداقل باید هر شش ماه یکبار معاینه خاصی را انجام دهد.
گلومرولوسکلروز دیابتی یک بیماری بسیار جدی است. مهم است که به موقع آن را تشخیص داده و به درمان صحیح بروید. با تشخیص بیماری در مراحل اولیه ، درمان مناسب و رژیم درمانی ، پیش آگهی ها بسیار مساعد هستند. برای بیماران دیابتی مهم است که در مراحل اولیه تحت یک سری معاینات قرار گیرند تا عوارض این بیماری را تشخیص دهند.
گلومرولواسکلروز دیابتی چیست -
گلومرولواسکلروز دیابتی - یکی از شدیدترین و پیچیده ترین اشکال میکروآنژیوپاتی دیابتی است. این سندرم پس از نویسندگانی که اولین بار در سال 1936 آنرا توصیف کرده اند ، سندرم کیملستیل ویلسون نامیده می شود. نامهای دیگری برای این بیماری وجود دارد - کلیه دیابتی ، نفروپاتی دیابتی.
A. S. Efimov (1989) اصطلاح نفروپاتی دیابتی را موجه تر می داند ، زیرا عملا هیچ ضایعه ایزوله از مویرگهای گلومرولی بدون درگیری سایر عروق و لوله ها وجود ندارد و تعیین کمک به روشهای نوین معاینه دشوار است که کدام ضایعه و کدام قسمت از کلیه ها غالب است. با این وجود ، اصطلاح "گلومرولواسکلروز دیابتی" نیز معتبر است.
فراوانی تظاهرات بالینی گلومرولوسکلروز دیابتی ، به گفته نویسندگان مختلف ، از 6 تا 64 درصد متغیر است (برگر ، 1970 ، A.S. Efimov ، 1973 ، A. Astrug ، 1976 و غیره). گلومرولوسکلروز دیابتی در زنان بیشتر از مردان است - 30٪ و 5/19٪ به ترتیب (A. S. Efimov، 1973، A. Astrug، 1976).
اکثر محققان مدرن ، رابطه بین ظهور گلومرولواسکلروز و مدت دیابت را یادداشت می کنند. غالباً جدا نیست ، بلکه با میکروآنژیوپاتی محلهای دیگر همراه است ، به عنوان مثال ، با رتینوپاتی ، در 70-90٪ موارد ثبت شده است.
پاتوژنز (چه اتفاقی می افتد؟) در طول گلومرولوسکلروز دیابتی:
منشا گلومرولوسکلروز دیابتی کاملاً مشخص نیست. فرضیه های مختلفی وجود دارد که نویسندگان آنها به دنبال توضیح مکانیسم های پیچیده منتهی به پیشرفت این بیماری هستند. بنابراین ، تئوری اختلالات متابولیکی اولیه با گردش در خون در غلظت های زیاد بسیاری از محصولات پروتئین ، لیپیدها و کربوهیدرات های آسیب دیده با آسیب به غشای زیرزمین رگ های خونی ، به ویژه گلومرول کلیوی ، آسیب عروق خونی در دیابت را توضیح می دهد. V. Serov ، 1962 ، V.V. Serov و همکاران ، 1981). به عنوان مثال ، اختلال در سنتز پروتئین و متابولیسم گلیکوپروتئین منجر به تشکیل پارپروتئین ها می شود که به دلیل افزایش نفوذپذیری غشاهای زیرزمین ، در گلومرول کلیوی جمع می شوند و در آنجا تبدیل به ماده ای مانند هیالین می شوند. با این حال ، فرضیه متابولیک میکروآنژیوپاتی دیابتی توضیحات قانع کننده ای را برای پیشرفت آنها در مرحله پیش دیابت ارائه نمی دهد ، هنگامی که این اختلالات متابولیکی هنوز شناسایی نشده اند.
مفهوم ایمونولوژیکی میکروآنژیوپاتی ها و گلومرولواسکلروز دیابتی ، بر اساس مفهوم موجود یک تمایل ژنتیکی به دیابت مورد بحث قرار گرفته است. شواهدی از ارتباط بین غلظت مجتمعهای ایمنی در گردش با فراوانی و شدت میکروآنژیوپاتی وجود دارد.
فرضیه نوروآندوکرین عوارض عروقی دیابت را با افزایش فعالیت گلوکوکورتیکوئیدها ، آدنوهیپوفیز و هیپوتالاموس مرتبط می کند ، که منجر به افزایش نفوذپذیری مویرگی و رسوب مولکول های پپتید به دیواره عروق می شود.
این تئوری ژنتیک مبتنی بر تمایل خانواده به دیابت است که در اقوام بیماران مبتلا به دیابت یافت می شود. طرفداران این نظریه احتمال انتقال ارثی اختلالات عروقی و متابولیکی در دیابت ، تغییر در تحمل کربوهیدرات ها را می پذیرند.
بنابراین ، هیچ نظریه واحدی در مورد پاتوژنز گلومرولواسکلروز دیابتی وجود ندارد. ظاهراً سازوكارهاي بيماريزاي اصلي با بيماري پلي اتابوليك - بيماري ديابت - همراه است. محصولات فرآیندهای متابولیک مختل شده پروتئین ها ، گلیکوپروتئین ها ، لیپیدها از طریق مسیر هماتوژن وارد کلیه می شوند و در بافت های آن رسوب می کنند.
آناتومی پاتولوژیک گلومرولوسکلروز دیابتی چند شکل است. اشکال مورفولوژیکی گره ای ، پراکندگی و اگزوداتیو را تشخیص دهید. برخی از نویسندگان همچنین یک شکل مختلط را تشخیص می دهند (A.M. Wichert، 1972). فرم گره ای توسط کیملستیل و ویلسون تشریح شده و مخصوص دیابت در نظر گرفته شده است. این بیماری با حضور در گلومرولهای کلیوی سازندهای ائوزینوفیلیک (گره ها) به شکل گرد یا بیضی شکل ، قسمت و تمام گلومرول را اشغال می کند. گره ها تجمع در mesangy توده ها و ترابکول ها در اندازه های مختلف ، مشابه ماده غشاء زیرزمین گلومرولی است و بنابراین غشایی نامیده می شوند. در همین زمان ، انبساط و آنوریسم مویرگهای گلومرولی ، ضخیم شدن غشای زیرزمین آنها مشاهده می شود. در شکل انتشار گلومروسکلروز دیابتی ، تغییرات مورفولوژیکی گلومرول در گسترش یکنواخت پراکندگی و تراکم مزانژیم بدون تشکیل گره های معمولی بیان می شود ، اما با درگیر شدن غشاهای زیرزبان مویرگی در روند پاتولوژیک ، که به شدت ضخیم می شوند. تغییرات ظاهری با ظاهر در حاشیه لوبولهای گلومرول سازندهای گرد به شکل کلاه روی حلقه های مویرگی مشخص می شوند. در یک مطالعه ایمونوهیستوشیمیایی در این سازندها تعداد زیادی ایمونوگلوبولین با اتصال به مکمل ذکر شده است که دلیل در نظر گرفتن آنها مجتمعهای ایمنی است. وجود گره های معمولی در ترکیب با تراکم mesangium پراکنده و ضخیم شدن غشای زیرزمین مویرگی گلومرولی مشخصه یک فرم مختلط است.
تغییرات ثانویه گلومروسکلروز دیابتی شامل آسیب به لولههای کلیوی با تغییرات دژنراتیو در اپیتلیوم ، هیالینیزه شدن غشاهای زیرزمین و دژنراسیون چربی است. در کنار شکست مویرگهای گلومرولی ، که جوهر گلومرولواسکلروز دیابتی است ، علائم تصلب شرایین و آترواسکلروز عروق کلیه ها کشف می شود. نتیجه تمام اشکال گلومرولوسکلروز دیابتی ، ویرانی کامل (مرگ) گلومرول و ایجاد فیبروز پیرگلومرول است.
علائم گلومرولواسکلروز دیابتی:
هیچ طبقه بندی به طور کلی پذیرفته شده از آنژیوپاتی دیابتی وجود ندارد. آنها عمدتاً با در نظر گرفتن تظاهرات بالینی فردی ضایعات عروقی (رتینوپاتی دیابتی ، نفروپاتی) ساخته می شوند یا عمدتا بر اساس تغییرات مورفولوژیکی در اندامها بنا شده اند.
طبق طبقه بندی N. F.اسکوپیکوشنکو (1973) ، بین مراحل اولیه (کم علامت) ، گذار (از نظر بالینی مجزا) و نهایی (نفروتیک-آزوتمیک) گلومرولوسکلروز دیابتی تمایز قایل است. با توجه به ماهیت دوره - فرم ها (گزینه ها) به سرعت و سرعت در حال پیشرفت هستند. در نكات زير اين طبقه بندي ، احتمال تركيب گلومرولوسكلروز ديابتي با ميكروآنژيوپات هاي محل هاي مختلف و طبقه بندي ساير بيماري هاي كليوي (پيلونفيت ، آميلوئيدوز) وجود دارد.
علائم اصلی این بیماری پروتئینوری ، رتینوپاتی و فشار خون بالا است. پروتئینوری در ابتدا كوچك و ناپایدار است (از اثری تا 0.033 گرم در لیتر) ، سپس ثابت ، متوسط یا قابل توجه تلفظ می شود (از 1.0-2.0 تا 30 گرم در لیتر). پروتئینوری برجسته ترین با نوع گره ای از ضایعات مویرگی گلومرولی مشاهده می شود. با این حال ، در برخی از بیماران مبتلا به دیابت طولانی مدت ، پروتئینوری ممکن است وجود نداشته باشد (N.F. Skopichenko ، 1972). يكي از معيارهاي تشخيص افتراقي پروتئينوريا منشا ديابتي و پروتئينوريا در پيلونفيت ، كليه احتقاني و فشار خون بالا مي تواند درجه شدت آن باشد (با گلومرولوسكلروز ديابتي بسيار بيشتر از بيماري پيلونفريت و فشار خون بالا) و مهمتر از همه تركيب فشار خون بالا با رتينوپاتي.
تغییرات در رسوب ادرار (هماتوری ، سیلندرووری) ، به ویژه با مدت بیماری کمتر از 10 سال ، قابل توجه نیست. تنها در مرحله شدید بیماری ، به ویژه با سندرم نفروتیک ، سیلندرووری مربوطه مشاهده می شود ، در حالی که هماتوری بسیار ناچیز است. سیلندرهای موم فقط در مرحله نارسایی کلیوی مشاهده می شوند.
رتینوپاتی دیابتی در 80٪ موارد رخ می دهد و با تغییرات پاتولوژیک شبکیه مشخص می شود: میکروآنوریسم ، خونریزی ، اگزودات ظاهر می شود. میکروآنوریسم عروق چشم به قدری خاص است که حتی اگر به طور اتفاقی تشخیص داده شود ، وجود دیابت پنهان نیز باید منتفی شود. انقباض چرخشی بعدی ممکن است منجر به جدا شدن آن شود. همه اینها منجر به تضعیف و از بین رفتن چشمگیر می شود. اعتقاد بر این است که تغییر در رگهای شبکیه دارای یک پیدایش مشترک با آسیب به مویرگهای گلومرولی است ، یعنی در اثر آسیب به غشاهای زیرزمین ایجاد می شود. بعضی اوقات رتینوپاتی از نفروپاتی جلوتر است.
با ایجاد گلومرولوسکلروز دیابتی ، نشانه بالینی اصلی فشار خون شریانی است. در مقایسه با فشار خون بالا به دلیل فشار خون بالا و آترواسکلروز ، این ترکیب با پروتئینوری پیشرونده و رتینوپاتی دیابتی مشخص می شود. اگر افزایش فشار خون قبل از دیابت باشد یا همزمان با آن اتفاق بیفتد ، این نشان می دهد فشار خون بالا.
پاتوژنز فشار خون شریانی در گلومرولوسکلروز دیابتی پیچیده است و بخصوص با افزایش فعالیت سیستم رنین-آنژیوتانسین-آلدوسترون همراه است ، که به نوبه خود در اثر آسیب به رگ های کوچک کلیه ها ایجاد می شود - آوردن شریان های سرخرگ شریانی ، تخریب اکثر گلومرول ها و کاهش جریان خون کلیوی (V). ، A. تس. آناساشویلی ، 1983).
در اواخر مرحله ، گلومرولوسکلروز دیابتی اغلب با سندرم نفروتیک همراه است ، که کلینیک آن تقریباً در آسیب کلیه یک دلیل متفاوت با آن متفاوت نیست.
سندرم اورمیک در گلومرولوسکلروز دیابتی به دلیل نارسایی کلیوی کلیه رخ می دهد و از نظر بالینی توسط تمام علائم ذاتی در مرحله پایانی نارسایی مزمن کلیه نشان داده می شود. اورمیه علت اصلی مرگ و میر در بیماران مبتلا به گلومروسکلروز دیابتی ، به ویژه در سنین جوانی و میانسالی است. بیماران مسن تر از عوارض مختلف آترواسکلروز می میرند و در مرحله پایانی نارسایی کلیه زنده نمی مانند.
گلومرولوسکلروز دیابتی همراه با آسیب شدید رگهای خونی قلب ، مغز ، اندام تحتانی ، تا بروز انفارکتوس میوکارد ، سکته مغزی و ترومبوز و گانگرن اندام دیابتی است. غالباً پلینوریت وجود دارد. در اواخر مراحل بیماری ، پیلونفریت حاد یا مزمن می تواند به آن بپیوندد.
يكي از ويژگي هاي گلومرولوكلكلروز ديابتي ، تمايل به پيشرفت بيماري ، كاهش قندخون و كاهش تا حد قطع كامل گلوكوزوريا است. چنین "بهبودی" از دیابت فقط در بعضی از بیماران مشاهده می شود و یک علامت واجب بیماری محسوب نمی شود. دلایل ناپدید شدن قند خون کاملاً مشخص نیست. اعتقاد بر این است که کاهش گلایسمی را می توان با کاهش فعالیت انسولیناز کلیوی ، کاهش در فعالیت متابولیک انسولین با پروتئین محدود و تشکیل آنتی بادی های ضد انسولین ، اثر هیپوگلیسمی محصولات متابولیسم نیتروژن ، نارسایی گلوکوکورتیکوئید به دلیل آتروفی قشر مغز آدرنال توضیح داد. R. Klyachko ، 1974).
در گلومرولوسکلروز دیابتی نیز تخطی از متابولیسم پروتئین ها ، لیپیدها ، مجتمع های پروتئین پلی ساکارید مشاهده می شود. با پیشرفت بیماری ، هیپوآلبومینمی ، هایپرگاماگلوبولینمی افزایش می یابد ، محتوای پروتئین در خون ، عمدتاً با ایجاد نارسایی کلیوی کاهش می یابد. پاتوژنز دیسپروتئینمی در گلومرولوسکلروز دیابتی به اندازه کافی روشن نیست ، اما احتمالاً با کمبود انسولین لازم برای حفظ سنتز پروتئین طبیعی ، ریزش پروتئین در ادرار و اختلال در سنتز به دلیل آسیب مکرر کبد در دیابت همراه است (P. N. Bodnar، 1974، B. S Jonushas، N.A. Mkrtumova، 1976). همچنین افزایش غلظت پتاسیم در خون ، افزایش کلسترول و نقض تعادل الکترولیت با احتمال ایجاد هیپرکلمی وجود دارد.
از ویژگی های دوره گلومروسکلروز دیابتی می توان به علائمی همچون رشد تدریجی بیماری اشاره کرد ، از این رو شروع آن اغلب غافل می شود ، کمبود رسوب ادرار ، کاهش شدت دیابت در برخی بیماران و ترکیب دیابت با سایر میکروآنژیوپاتی ها (خصوصاً با رتینوپاتی و میکروآنژیوپاتی اندام ها).
در گلومرولوسکلروز دیابتی ، پیش آگهی ، با وجود درمان فعال ، به طور کلی نامطلوب است.
درمان گلومرولوسکلروز دیابتی:
در بیمارانی که مبتلا به گلومرولوسکلروز دیابتی هستند ، درمان به وضعیت عملکردی کلیه ها ، شدت بیماری و وجود عوارض بستگی دارد. در مرحله اولیه ، با حفظ عملکرد عملکردی کلیه ها ، این درمان براساس اقداماتی انجام می شود که هدف آن جبران احتمالی دیابت است. در آینده ، درمان با هدف از بین بردن یا کاهش سندرمهای فردی - فشار خون بالا ، نفروتیک ، آزوتمیک ، کم خونی و غیره انجام می شود (V. G. Baranov، N. F. Skopichenko، 1973). همچنين لازم است احتمال طبقه بندي عفونت هاي كليه و دستگاه ادراري در گلومروسكلكلروز ديابتي در نظر گرفته شود.
رژیم غذایی در درمان گلومروسکلروز دیابتی باید به صورت عمده قند خون ، نسبتاً غنی از کربوهیدرات و چربی های ضعیف (30-50 گرم در روز) با محدودیت محصولات حاوی کلسترول و جایگزینی آنها با روغن نباتی باشد. رژیم غذایی مشابه بر این اساس تجویز می شود که اضافه چربی های حیوانی در رژیم غذایی بیماران مبتلا به دیابت به ایجاد عوارض عروقی کمک می کند. تلاش می شود با توجه به اینکه چاقی یکی از مهمترین عوامل خطر برای میکروآنژیوپاتی های دیابتی است ، به منظور عادی کردن وزن بدن بیماران مبتلا به دیابت ، تلاش کنیم. با توجه به تأثیرات پاتولوژیک روی رگ ها ، به اندازه نوسانات شدید در سطح قند خون ، آنچنان قند خون نیست که تغذیه کسری ، پنج و شش برابری بیماران ارائه می شود که سطح یکنواخت قند خون را در طول روز فراهم می کند. با توجه به افزایش حساسیت بیماران به انسولین ، تجویز کسری آن و دو وعده غذایی بعد از تزریق توصیه می شود (بعد از 15-20 دقیقه و 1.5-2 ساعت). نوید بخش رژیم انسولین درمانی است که به ریتولوژی فیزیولوژیکی ترشح انسولین نزدیک است ، با استفاده از دستگاه های تزریق نوع Novo Reu ، یک دستگاه بیوستاتور (A. S. Efimov، 1989).
رژیم درمانی در ایجاد نارسایی مزمن کلیه با درمان بیماران مبتلا به نارسایی مزمن کلیوی بدون گلومرولوسکلروز دیابتی تفاوت ندارد.
استفاده گسترده به معنی اصلاح انواع متابولیسم آشفته است. اینها شامل ویتامین های گروه های C ، A ، B ، روتین به مدت 10-20 روز در هر ماه (V. R. Klyachko ، 1974) ، استروئیدهای آنابولیک - nerobol ، retabolil ، silabolin ، درمان تا 1-3 ماه و پس از 2 ماه استراحت 1-2 سال (A.F. Malenchenko، 1965، A.S. Efimov، 1973).
با توجه به نقض متابولیسم لیپیدها ، داروهایی با اثر لیپولیتیک و هیپوکلسترول تجویز می شوند: آترومید ، میکلرن ، ستامیفن ، تعارف ، نیگزکسین ، اثر مثبت ملکلرون بر فیلتراسیون گلومرولی ذکر شده است (V. G. Spesivtsev و همکاران ، 1974). بعضی از نویسندگان (P. N. Bodnar et al.، 1973، A. S. Efimov et al.، 1974) تأثیر مثبت هپارین را یادداشت می کنند که دارای خواص ضد انعقادی ، فشار خون ، فشار خون ، هیپولیپمی و هیپوهیستامین است. بعلاوه ، هپارین تأثیر مثبتی بر نفوذپذیری مویرگی دارد) ، جریان خون کلیوی مؤثر را افزایش می دهد و پروتئینوری را کاهش می دهد. هپارین با دوز روزانه 10-20 هزار واحد به صورت عضلانی یا داخل وریدی به مدت 3-4 هفته تجویز می شود.
داروهای ضد اسپاسم برای درمان میکروآنژیوپاتی دیابتی استفاده می شود: آنژینین (پروکتین) ، انطباق ، نیگزکسین و غیره. آنژینین باعث کاهش نفوذ دیواره عروقی با J3- لیپوپروتئین ها می شود ، باعث کاهش نفوذپذیری عروق می شود و بر روند رتینوپاتی دیابتی و نفروپاتی (V.R. Klyachko، 1972) اثر می گذارد. T.N. Turkina و همکاران ، 1974). انعقاد لیزر و hemocarbperfusion مؤثر است. حالت دوم نشان دهنده جهت جدیدی در درمان رتینوپاتی دیابتی است (L. A. Katznelson و همکاران ، 1991). Dicinon باعث کاهش نفوذپذیری عروق ، باعث افزایش جذب خونریزی ، افزایش بینایی می شود (V.R. Klyachko و همکاران ، 1972).
در ارتباط با نقض قابل توجهی از خصوصیات رئولوژیکی خون در بیماران مبتلا به دیابت ، تجمع شدید خون و ایجاد میکروترومبوز ، از اصلاح کننده ها - همودز ، reopoliglyukin در ترکیب با داروهایی که باعث بهبود اکسیژن رسانی به بافت ها می شوند (solcoseryl) ، و همچنین از پتانسیل تجمع سلول های خونی (trental ، chimes) استفاده می شود. )
همچنین ضد عفونی کننده ها موثر هستند - Doxium ، Prodectin، Essential ، با توجه به نقض پراکسیداسیون لیپید در بیماران مبتلا به دیابت ، آنتی اکسیدان های نویدبخش - ویتامین B ، محلول 30٪ (8 میلی گرم در کیلوگرم وزن بدن بیمار به مدت 14 روز).
استفاده از آن در مراحل اولیه از اختلالات توبولوگلومرولی می تواند به عنوان پیشگیری از نفروژژیوپاتی (3. س. مهدیویه ، 1989) استفاده شود.
اساساً داروی جدید در درمان ضایعات عروقی در دیابت ، ایزودیبوت است - یک مهارکننده آنزیم آلدوردوکتاز که مسئول تبدیل گلوکز داخل سلولی به سوربیتول است ، در قرص های 0.5 گرم 3-4 بار در روز به مدت 2 تا 6 هفته تجویز می شود (من. M. Kakhnovsky ، T.V. Koroleva ، 1990). این دارو توسط موسسه تحقیقات غدد درون ریز و شیمی هورمون ها در کیف ساخته شده است. از روش های درمانی غیر دارویی ، اکسیژن رسانی بیش از حد موثر است ، که باعث بهبود وضعیت عملکردی کلیه ها می شود (T. A. Malkova، 1990).
با فشار خون شریانی ، از داروهای ضد فشار خون (دوپژیت ، همیتون ، کلونیدین ، رزرپین و غیره) استفاده می شود. برای مقابله با ورم ، سالیوریک ها بهمراه آنتاگونیست های آلدوسترون (آلداکتون ، وروش پیرون) توصیه می شود. در هنگام مصرف داروهای تیازیدی ، احتیاط لازم است ، زیرا با مصرف طولانی مدت آنها به دلیل کاهش فعالیت انسولین خون ، روند دیابت را بدتر می کنند. از بین دیورتیک ها ، ترجیحاً باید به داروهای آنترانیلیک اسید (فوروزمید ، لیزیکس) داده شود. در سندرم نفروتیک شدید ، انتقال پلاسما یا آلبومین نشان داده شده است.
برای کاهش اسیدوز در حین ایجاد نارسایی مزمن کلیوی ، از آب معدنی قلیایی ، آب میوه ، لاواژ معده ، قطره داخل وریدی محلول بی کربنات سدیم 5٪ ، از همودز استفاده می شود. با توسعه CPI ، یک رژیم غذایی غیرقابل تصحیح و وسایل علامتی ، بیماران به همودیالیز منتقل می شوند. در گلومرولوسکلروز دیابتی که به دلیل عفونت مجاری ادراری پیچیده است ، آنتی بیوتیک های طیف گسترده باید در صورت لزوم همراه با سولفونامیدها ، داروهای سری نیتروفوران تجویز شوند.
پیشگیری از گلومرولواسکلروز دیابتی:
این بیماری با تشخیص و درمان زودرس دیابت ، نظارت دقیق بر قند خون و رفع نوسانات شدید گلیسمی انجام می شود که با وعده های غذایی چندگانه با انتخاب دوز کافی انسولین یا سایر داروهای کاهش دهنده قند حاصل می شود. بیماران نیاز به رژیم درمانی مناسب ، اشتغال مناسب دارند. پیشگیری دقیق از عفونت ادراری نیز لازم است.
مشاهدات بالینی بیماران مبتلا به گلومرولوسکلروز دیابتی توسط پزشک عمومی محلی در رابطه با متخصص غدد انجام می شود. همان مقدار تحقیقات مانند شکل مربوط به گلومرولونفریت مزمن - یک بار در هر 3-6 ماه توصیه می شود. باید توجه ویژه ای به نظارت بر فشار خون ، قند در ادرار و خون شود.
در صورت ابتلا به گلومرولوسکلروز دیابتی با کدام پزشک باید مشورت شود:
آیا چیزی شما را آزار می دهد؟ آیا می خواهید اطلاعات دقیق تری در مورد گلومرولواسکلروز دیابتی ، علل آن ، علائم ، روش های درمانی و پیشگیری ، روند بیماری و رژیم بعد از آن بدانید؟ یا به بازرسی احتیاج دارید؟ می توانید قرار ملاقات با پزشک - کلینیک یورو آزمایشگاه همیشه در خدمت شما! بهترین پزشکان شما را معاینه می کنند ، علائم خارجی را معاینه می کنند و به تعیین بیماری با علائم کمک می کنند ، به شما توصیه می کنند و کمک های لازم را انجام می دهند و تشخیص می دهند. شما همچنین می توانید با پزشک در خانه تماس بگیرید. کلینیک یورو آزمایشگاه شبانه روز برای شما باز است.
نحوه ارتباط با کلینیک:
تلفن کلینیک ما در کیف: (+38 044) 206-20-00 (چند کانال). دبیر کلینیک برای مراجعه به پزشک روز و ساعت مناسب را انتخاب می کند. مختصات و دستورالعملهای ما در اینجا مشخص شده است. جزئیات بیشتری در مورد کلیه خدمات این کلینیک در صفحه شخصی آن مشاهده کنید.
اگر قبلاً تحقیقاتی انجام داده اید ، حتما نتایج آنها را برای مشورت با پزشک بگیرید. اگر مطالعات به پایان نرسیده باشد ، ما همه موارد لازم را در کلینیک خود و یا با همکاران خود در کلینیک های دیگر انجام خواهیم داد.
با تو؟ شما باید در مورد سلامت کلی خود بسیار مراقب باشید. مردم به اندازه کافی توجه نمی کنند علائم بیماری و آنها درک نمی کنند که این بیماری ها می توانند تهدید کننده زندگی باشند. بسیاری از بیماری ها وجود دارند که در ابتدا خود را در بدن ما بروز نمی دهند ، اما در پایان معلوم می شود که ، متأسفانه ، برای درمان آنها خیلی دیر شده است. هر بیماری علائم خاص خود را دارد ، تظاهرات خارجی مشخصه - به اصطلاح علائم بیماری. شناسایی علائم اولین قدم در تشخیص بیماری ها به طور کلی است. برای انجام این کار ، فقط چند بار در سال لازم است توسط پزشک معاینه شودنه تنها برای جلوگیری از یک بیماری وحشتناک بلکه برای حفظ ذهن سالم در بدن و بدن به عنوان یک کل.
اگر می خواهید از پزشک سؤالی بپرسید - از بخش مشاوره آنلاین استفاده کنید ، شاید پاسخ سوالات خود را در آنجا پیدا کنید و بخوانید نکات مربوط به مراقبت شخصی. اگر به بررسی کلینیک ها و پزشکان علاقه مند هستید ، سعی کنید اطلاعات مورد نیاز خود را در بخش All دارو پیدا کنید. همچنین در پرتال پزشکی یورو ثبت نام کنید آزمایشگاهتا از آخرین اخبار و اطلاعات به روز در سایت خودداری کنید ، که به طور خودکار به ایمیل شما ارسال می شود.
آناتومی پاتولوژیک
تغییرات بافت شناسی در کلیه ها در طول G. بسیار چند شکل است ، سه شکل اصلی از آسیب تشخیص داده می شود - گره ای ، منتشر و اگزوداتیو. برخی از نویسندگان به جای اگزوداتیو ، شکل مختلط را منتشر می کنند.

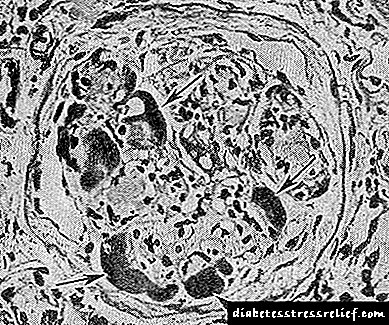
فرم گره ای با حضور در گلومرولهای سازندهای ائوزینوفیلیک (گره ها) به شکل گرد یا بیضی شکل حاوی واکوئل مشخص می شود. آنها می توانند بخشی یا تمام گلومرول را اشغال کنند که در حاشیه آن ، در حالت دوم ، حلقه های مویرگی فشرده حفظ شده قرار دارند. در همین زمان ، انبساط و آنوریسم مویرگهای گلومرولی ، ضخیم شدن غشای زیرزمین آنها مشاهده می شود. هنگام معاینه هیستوشیمیایی ندولها ، ابتدا به عنوان فیبرین و بعداً به عنوان کلاژن رنگ آمیزی می شوند. ندولها حاوی تعداد زیادی موکوپلی ساکاریدهای با وزن مولکولی بالا ، مقدار کمی از موکوپلی ساکاریدهای اسیدی ، مواد چربی ، اسیدهای چرب غالباً اشباع نشده و استرهای کلسترول هستند. بررسی میکروسکوپی الکترونی نشان می دهد که تشکیل گره ها در mesangium به صورت تجمع توده ها و ترابکولاهای موجود در آن ، مشابه ماده غشای زیرزمین رخ می دهد.
شکل انتشار در یک انبساط یکنواخت و متراکم شدن mesangium با درگیری مویرگ ها در غشاهای زیرزمین ، که به شدت ضخیم هستند ، بیان شده است. سازه های غشایی مانند شکل گرفته در mesangium به توده های مداوم ادغام نمی شوند و تشکیل گره اتفاق نمی افتد. غشاهای زیرزمین حلقههای مویرگی گلومرولها ضخیم هستند ، ساختار آنها از بین می رود.
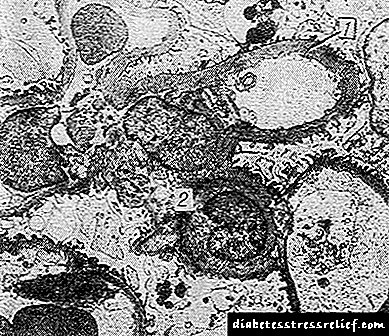
فرم مخلوط با ترکیبی از گره های معمولی با تراکم mesangium منتشر و ضخیم شدن غشای پایه مویرگهای گلومرولی مشخص می شود. طبق مطالعات میکروسکوپی الکترونی ، ضخیم شدن غشای پایه مویرگهای گلومرولی زودرس ، اغلب قبل از هرگونه تظاهرات بالینی آسیب کلیوی اتفاق می افتد ، و ظاهراً با تمام اشکال G. e رخ می دهد و ضخیم شدن غشاها نه تنها در بیماران بلکه در افراد جوان مشاهده می شود. افراد خانواده های دیابتی
فرم اگزوداتیو نسبت به نمونه های قبلی کمتر دیده می شود و در درجه اول با اصطلاح مشخص می شود. "کلاه های فیبرینوئید" ، که رسوب مواد منفی PAS بین اندوتلیوم و غشای زیرزمین مویرگ ها است. یک مطالعه ایمونوهیستوشیمیایی در این سازندها مقدار قابل توجهی از ایمونوگلوبولین ها را با اتصال به مکمل نشان می دهد ، که نشان می دهد که آنها یک مجموعه آنتی بادی آنتی بادی هستند ، و نه اگزودات سرمی. "کلاه های فیبرینوئیدی" مخصوص G. d نیستند ، اما در همان زمان به اشکال سنگین و سریع پیشرفت می کنند. آنها اغلب با به اصطلاح ترکیب می شوند. "قطره های کپسول" که در قسمت داخلی کپسول بومن قرار دارد.
تغییرات در لولهها با نفوذ گلیکوژن با بومی سازی روند در ناحیه کورتیکومدولاری مشخص می شود ، ابتدا در بخش ترمینال لوله های پیچیده پروگزیمال با پخش شدن به قسمت نازک حلقه هنل. مرز برس اپیتلیوم شل می شود ، گرانول های پروتئین نیز در سیتوپلاسم یافت می شوند. در موارد شدید و بسیار دور از G. D. آتروفی برجسته توبولها وجود دارد ، گسترش شکافهای آنها با حضور استوانه ها در آنها. غشاهای زیرزمین لولهها تکه تکه شده و ضخیم هستند. در رگ های خونی کوچک کلیه ها و سایر ارگان ها ، اشباع پلاسما ، تکثیر اندوتلیوم ، ضخیم شدن غشاهای زیرزمین با افزایش تدریجی در هر دو تغییر تا شفاف سازی شریان ها وجود دارد.
پاتوژنز. G. D. - آسیب کلیوی ویژه دیابت قندی و با اختلالات غدد درون ریز و متابولیک همراه است.
dysproteinemia که در بیماران با افزایش آلفا 2-گلوبولین ها و ظهور paraproteins پاتولوژیک رخ می دهد ، افزایش سطح موکوپلی ساکاریدها ، لیپیدهای کل ، تری گلیسیریدها ، p-lipoproteins همراه با افزایش نفوذپذیری عروقی می تواند منجر به نفوذ آنها به ماتریس mesangial ، تاخیر در آن ، پلیمریزاسیون شود به شکل گیری گره ها شباهت ضایعات کلیوی در G. D. با تغییر در کلیه مشاهده شده با تجویز دوزهای زیاد کورتیکواستروئیدها به حیوانات ، نشان می دهد که این ضایعات با عملکردی غدد فوق کلیوی بخصوص با افزایش ترشح آلدوسترون همراه است.
تصویر بالینی
وجود پروتئینوری ، فشار خون شریانی و ادم مشخصه ای است. پروتئینوری (اولین بار) و اولین تظاهرات G. D. از بین رفتن پروتئین به 40 گرم در روز است. رتینوپاتی دیابتی تقریباً دائماً مشاهده می شود (مشاهده کنید) ، که توسط میکروآنوریسم ها همراه با خونریزی لکه ای ، اگزودات ها ، محل های دژنراسیون به شکل لکه های سفید-زرد و در شدیدترین اشکال - تقویت کننده رتینیت (مشخص شده) مشاهده می شود. رسوب ادرار معمولاً کمبود است. فشار خون شریانی در 60٪ بیماران رخ می دهد و مانند پروتئینوری ممکن است اولین تظاهرات بالینی آن باشد. بروز فشار خون بالا با مدت زمان بیماری افزایش می یابد. در جوانان سندرم نفروتیک بیشتر دیده می شود ، در سالمندان - فشار خون شریانی ، لبه می تواند با نارسایی قلبی ترکیب شود. در این موارد ، ادم به طور طبیعی از نظر قلبی و ریوی مخلوط می شود.
ادم هیپوپروتئینمی متوسط در اغلب موارد مشاهده می شود - در 47٪ از بیماران طبق گفته هندرسون (L. هندرسون و همکاران ، سندرم نفروتیک) (6) تا 26٪. سندرم نفروتیک در مبتلایان به دیابت از علائم پیش آگهی قاطع تر از بیماران مبتلا به کرون ، نفریت است.
سطح پروتئین و نسبت کسری پروتئین سرم خون در غیاب پروتئینوریای تلفظ شده در حد طبیعی باقی می ماند ، با سندرم نفروتیک ، همراه با هیپوپروتئینمی و هیپوآلبومینمی ، افزایش سطح آلفا 2 و کمتر از آن در گاما گلوبولین ها مشاهده می شود. سطح سندرم نفروتیک لیپیدها افزایش می یابد. سطح موکوپلی ساکاریدها و موکوپروتئین ها نیز افزایش یافته است.
درمان بیماری زایی از G. از D. وجود ندارد. گزارش هایی در مورد اثرات مفید هورمون های آنابولیک (رتابولیک ، nerobol و غیره) ، هپارین وجود دارد. توصیه می شود کربوهیدرات هایی که به راحتی قابل هضم هستند را با فروکتوز با مقدار کافی کربوهیدرات و پروتئین (در صورت نارسایی کلیوی) و محدودیت چربی جایگزین کنید. علائم درمانی توسط گوه ، تظاهرات تعیین می شود: فشار خون بالا ، ادم ، توانایی عملکردی کلیه ها و سیستم قلبی عروقی. روشهای جراحی درمان - هیپوفیز و آدرنالکتومی ، پیوند کلیه به طور همزمان با لوزالمعده گسترده نیست.
دوره G. با توجه به سن بیماران ، شدت دیابت و تصحیح آن متفاوت است. در جوانان ، این بیماری سریعتر پیشرفت می کند. توسعه نارسایی کلیه به اضافه شدن پیونفریت کمک می کند. متوسط امید به زندگی بیماران پس از شروع اولین علائم G. 5-6 سال است ، اما می تواند از 2 تا 12 سال باشد.
گلومرولوسکلروز دیابتی و گلومرولوپاتی دیابتی: چیست؟
بیماری کلیوی دیابتیآن دسته از تغییرات پاتولوژیک را که عمدتا منشأ عروقی دارند (میکروآنژیوپاتی) و ویژگی کافی برای دیابت (اختلال در متابولیسم در بافت کلیه) را پوشش می دهد.
با توجه به اینکه نه تنها دستگاه گلومرولی تحت تأثیر قرار می گیرد ، بلکه سایر ساختارهای کلیوی نیز وجود دارد ، این نام توجیه می شود - نفروپاتی دیابتی.
در مورد دیابت وابسته به انسولین ، عوارض کلیوی تا حدودی شایع تر از دیابت غیر وابسته به انسولین است (30٪ و 20٪). ایجاد گلومرولوسکلروز با شاخصهای موقتی دیابت قندی همراه است. علائم بارز این بیماری (پروتئینوری ، فشار خون بالا) ، به عنوان یک قاعده ، پس از 15 سال از زمان تشخیص آن تشخیص داده می شود.
اما در حال حاضر اولین تغییرات - افزایش فشار در گلومرول ها و افزایش میزان فیلتراسیون گلومرولی تقریباً همزمان با دیابت ظاهر می شود. از بین رفتن آلبومین (میکروآلبومینوری) بعد از 5 سال شروع می شود ، اما هنوز در آزمایش های معمولی بی حساس است.
مرحله توسعه یافته (پروتئینوری ، فشار ، اختلال در عملکرد فیلتراسیون گلومرولی) پس از 5-10 سال دیگر تشخیص داده می شود. اورمیه پس از 5 سال از تشخیص کاهش پروتئین ظاهری بروز می کند.
هنگام شناسایی اولین علائم دیابت ، مهم است که به طور مرتب تحت آزمایش عملکرد کلیه قرار بگیرید تا از بروز عوارض جدی در زمان جلوگیری شود.
دلایل توسعه آسیب شناسی



در دیابت ، اتیوپاتوژنز آسیب کلیه با دو فرآیند آسیب شناختی وابسته به هم وابسته است:

- نقص خاص متابولیک (تبادل) ،
- اختلالات همودینامیک.
عدم تعادل قبل از هر چیز به دلیل عدم انسولین در افزایش گلیکوزیلاسیون محصولات نهایی کاهش می یابد.
یعنی افزایش اتصال قند به مولکولهای ارگانیک وجود دارد که باعث سنگین تر و تغییر شکل آنها می شود. این منجر به ضخیم شدن غشای اصلی مویرگهای گلومرولی و افزایش لایه بین عروقی (ماتریس mesangial) می شود.
فاکتور همودینامیک باعث افزایش میزان فیلتراسیون گلومرولی و گسترش ناحیه آن می شود که در پاسخ به هیپوکسی بافت رخ می دهد.
در نتیجه ، فشار داخل مویرگهای گلومرولی افزایش می یابد ، که باعث هیپرتروفی گلومرولی می شود. افزایش نفوذپذیری عروق باعث افزایش پروتئین های پاتولوژیک ، لیپیدها و سایر مولکول ها به ماتریس مزانژیم می شود.
فرضیه های مختلفی نیز وجود دارد که هدف آنها تبیین پاتوژنز آسیب کلیوی در دیابت است:
- ایمونولوژیک ، شدت آنژیوپاتی ها را با گردش خون مجتمع های ایمنی که می توانند به رگ های خونی آسیب وارد کنند ، توضیح می دهند ،
- neuroendocrine ، اتصال آنژیوپاتی با افزایش تولید هورمونهای غدد فوق کلیوی ، هیپوتالاموس ، آدنوهیپوفیز ،
- ژنتیکی ، امکان ارتباط اختلالات متابولیک در دیابت با انتقال مکانهای خاص در ژنها.
این مهم است که اگر در خانواده ، به خصوص نوع 1 وجود دارد ، از نظر تحریک ابتلا به اختلالات متابولیک ارثی ، احتیاط کنید: بهتر است از معاینه پیشگیرانه ، برای جلوگیری از افزایش وزن استفاده شود.
علائم در افراد دیابتی
با توجه به رشد طولانی مدت تغییرات ، تمایل به بهبودی خود به خودی و کمبود تظاهرات خارجی ، آسیب کلیوی در دیابت مورد توجه کافی قرار نمی گیرد.
تشخیص معمولاً در مرحله تظاهرات دقیق مشخص می شود:
- هیپوپروتئینمی ،
- آلبومینوریا
- فشار خون متوسط (در مرحله اولیه) ،
- رتینوپاتی
- تمایل به تورم
یک نشانه مهم آسیب کلیوی دیابتی ، رتینوپاتی است که در 90٪ بیماران وابسته به انسولین و 60٪ از بیماران وابسته به انسولین مشاهده نمی شود.
تغییرات در فوندوس آنقدر مشخص است (میکروآنوریسم ها ، لکه های اگزوداتیو در اطراف عروق ، ماکولا ، خونریزی به شکل نقاط قرمز در شبکیه) که گلومرولوپاتی دیابتی به احتمال زیاد مشکوک است.
مراحل توسعه بیماری به موارد زیر تقسیم می شود:
- اولیه (با تظاهرات کوچک) ،
- گذرا (با پروتئینوری آشکار) ،
- نهایی (با نارسایی کلیوی).
با نفروپاتی دیابتی شدید ، اختلالات مختلفی در جبران دیابت مشاهده می شود.
در موارد شدید ، نقش اصلی در تصویر این بیماری نشانگان کلیوی است و اختلالات طیف دیابتی در پس زمینه باقی مانده است.
ممکن است در تست های دیابت بهبود قابل ملاحظه ای مشاهده شود (کاهش گلوکز در ادرار و خون ، نیاز انسولین ممکن است کاهش یابد). پیشرفت نفروپاتی می تواند باعث سندرم نفروتیک شود که نیاز به تشخیص افتراقی با گلومرولونفریت و سایر آسیب های کلیوی و سیستمیک دارد.
اگر تغییرات خاص دیابت در عروق شبکیه تشخیص داده شود ، باید توجه بیشتری به غربالگری کلیه شود.
اصول تشخیصی

دیابت از این روش درمانی مانند آتش می ترسد!
شما فقط نیاز به اعمال ...
تشخیص اولین علائم تغییرات کلیوی دیابتی با روشهای بالینی معمولی امکان پذیر نیست. نیاز به تشخیص مهم است ، از آنجا که تشخیص به موقع به شما امکان می دهد درمان را شروع کرده و از پیشرفت بیماری جلوگیری کنید.
قبل از بروز علائم بالینی گلومرولوپاتی ، از روشهای زیر برای تشخیص آسیب شناسی استفاده می شود:
- تعیین فیلتراسیون گلومرولی (در ماه های اول بیماری کاهش می یابد) ،
- تعیین ترشح منیزیم (ترخیص کالا از گمرک آن کاهش می یابد) ،
- مطالعه رادیونوکلئید
- کنترل آلبومین با کراتینین در ادرار قسمت صبح (از بین رفتن آلبومین تشخیص داده می شود).
ارزش بیوپسی در مراحل اولیه تشخیص ضایعه خاص رگ های کلیوی است. یک تکه بافت برای بافت شناسی گرفته می شود.
افزایش در زیر میکروسکوپ ضخیم شدن غشای زیرزمین گلومرولهای مویرگی را نشان می دهد که در 1-2 سال اول از ابتدای دیابت وجود دارد. آسیب شناسی بیشتر در افزایش ضخامت مبلمان ، شکست مزانژیوم بیان شده است.
تغییرات مورفولوژیکی با 4 شکل نشان داده شده است:
ندولار رایج است. این بیماری با تشکیل گره های گرد حاوی موکوپلی ساکاریدهای با وزن مولکولی بالا ، انواع چربی های مختلف مشخص می شود.
آنها بخشی یا کل گلومرول را پر می کنند و حلقه های مویرگی را فشرده می کنند. آنوریسم ها در رگ ها شناسایی می شوند ، غشای اصلی ضخیم می شود.
با یک فرم پراکندگی ، با تشکیل ساختارهای غشایی مانند غشایی در آن ، یک تغییر همگن در لایه فشاری رخ می دهد. غشاهای پایه عروق به طور قابل توجهی ضخیم می شوند. ساختار حلقه های عروقی گلومرولی ناپدید می شود.
فرم اگزوداتیو اغلب با اشکال شدید و به سرعت در حال پیشرفت است. "درپوشهای فیبرینوئیدی" بین اندوتلیوم و غشای مویرگی اصلی ، ارائه شده در میکروپیگمنتیشن ، از ایمونوگلوبولینهای متصل کننده کننده مکمل (آنتی ژن آنتی بادی) تشکیل شده است ، که مخصوص دیابت نیست. "قطرات کپسول" ممکن است در داخل کپسول Bowman نیز شناسایی شود.
ترکیبی از گره ها با تغییر پراکنده در لایه mesangial مشخصه یک فرم مختلط است. غشای مویرگی ضخیم در تمام اشکال مورفولوژیکی یافت می شود. رشد تغییرات مورفولوژیکی با گذشت زمان منجر به یک کلیه منقبض شده می شود.
تغییرات در آناتومی نفروپاتی دیابتی در توضیحات ماکروودروگ ارائه شده است:
- اندازه کلیه کاهش می یابد
- به دلیل تکثیر بافت همبند ، چگالی افزایش می یابد ،
- لایه قشر نازک ،
- سطح آن ریز دانه به نظر می رسد.
درمان پاتوژنتیک یک کلیه دیابتی فقط در مرحله اولیه تغییرات امکان پذیر است.
عوارض احتمالی نفروپاتی دیابتی
تغییر در کلیه های مبتلا به دیابت شایع ترین علت مرگ در بیماران است. عوارض نفروپاتی می تواند هم در سالهای اول و هم بعد از مدت زمان قابل توجهی رخ دهد.
عوارض شامل موارد زیر است:
- کم خونی
- افزایش مداوم فشار ،
- تغییرات عروقی شبکیه ،
- پیشرفت حملات قلبی و سکته مغزی.
با ایجاد پروتئینوریای مداوم ، نتیجه بیماری بسیار نامطلوب است. ایجاد نارسایی کلیوی منجر به اورمی با مرگ و میر بالا می شود.
رعایت همه توصیه های تعیین شده ، به طور منظم تحت معاینه مهم است.
روشهای درمانی
قبل از هر چیز ، درمان باید در جهت اصلاح بیماری زمینه ای باشد.
اصول درمانی نفروپاتی به شرح زیر است:
- رژیم با حداقل مقدار کربوهیدرات ساده ، با کاهش تصفیه کلیه - حداقل مقدار پروتئین ،
- مبارزه با کم خونی ،
- عادی سازی فشار با استفاده از داروها (مهار کننده های ACE) ،
- عادی سازی متابولیسم چربی ،
- محافظت کننده آنژیو
- انتقال علائم نارسایی کلیوی - انتقال به انسولین ،
- با علائم اورمیه - همودیالیز.
مهم است که به طور مرتب بر تمام شاخص های آزمایشگاهی لازم نظارت شود ، با یک متخصص غدد ، نفرولوژیست مشورت کنید.
پیش بینی و پیشگیری
شاخص های مهم برای ایجاد یک پیش بینی عبارتند از:
- سطح آلبومینوریا پروتئینوری ،
- فشار خون
- کنترل دیابت.
شناسایی میکروآلبومینوری و پروتئینوری با پیشرفت بعدی به ما اجازه می دهد تا ارزیابی کنیم که احتمال بروز یک نتیجه منفی چقدر بالا است.
پیشگیری از نفروپاتی به اقدامات زیر کاهش می یابد:
- کنترل قند و لیپیدها ،
- مبارزه با وزن اضافی
- محرومیت از سیگار کشیدن
- فعالیت بدنی متوسط ،
- کنترل توسط کارشناسان.
رعایت تمام اقدامات پیشگیرانه ، نظارت دوره ای از پارامترهای آزمایشگاهی باعث افزایش عملکرد کلیه و نجات جان افراد می شود.