انسولین: تأثیراتی بر رشد عضلانی ، دوز و عوارض جانبی دارد

در صورت استفاده از دوزهای صحیح ، بیماران مبتلا به دیابت ، درمان انسولین را تحمل می كنند. اما در برخی موارد ، واکنش های آلرژیک به انسولین یا اجزای اضافی دارو و همچنین برخی از ویژگی های دیگر مشاهده می شود.
تظاهرات موضعی و حساسیت ، عدم تحمل
تظاهرات موضعی در محل تزریق انسولین. این واکنشها شامل درد ، قرمزی ، تورم ، خارش ، کهیر و فرآیندهای التهابی است.
بیشتر این علائم خفیف است و تمایل دارد چند روز یا چند هفته پس از شروع درمان ظاهر شود. در بعضی موارد ممکن است لازم باشد انسولین را با داروی حاوی مواد نگهدارنده یا تثبیت کننده دیگر جایگزین کنید.
حساسیت فوری - چنین واکنش های آلرژیک بسیار نادر بروز می کنند. آنها می توانند هم در خود انسولین و هم در ترکیبات کمکی ایجاد شده و به عنوان واکنشهای پوستی عمومی نشان داده شوند:
- برونکواسپاسم ،
- آنژیوادم
- افت فشار خون ، شوک.
یعنی همه آنها می توانند تهدیدی برای زندگی بیمار باشند. با آلرژی عمومی ، جایگزین کردن دارو با انسولین کوتاه مدت ضروری است ، همچنین انجام اقدامات ضد آلرژی نیز ضروری است.
تحمل انسولین ضعیف به دلیل افت در میزان طبیعی گلیسمی زیاد عادت طولانی مدت. در صورت بروز چنین علائمی ، شما باید سطح گلوکز را در حدود 10 روز در سطح بالاتر حفظ کنید تا بدن بتواند با یک مقدار طبیعی سازگار شود.
اختلال در بینایی و دفع سدیم
عوارض جانبی از دیدگاه. تغییرات شدید در غلظت گلوکز خون به دلیل تنظیم می تواند منجر به اختلال در بینایی موقتی شود ، زیرا تورگر بافت و مقدار انکسار عدسی با کاهش در انشعاب چشم تغییر می کند (افزایش هیدراتاسیون لنز).
چنین واکنشی را می توان در همان ابتدای استفاده از انسولین مشاهده کرد. این شرایط نیاز به درمان ندارد ، شما فقط نیاز دارید:
- فشار چشم را کاهش دهید
- کمتر از کامپیوتر استفاده کنید
- کمتر بخوان
- کمتر تلویزیون تماشا کنید.
بیماران باید بدانند که این خطری ایجاد نمی کند و طی دو هفته دید دوباره احیا می شود.
تشکیل آنتی بادی ها برای معرفی انسولین. گاهی اوقات با چنین واکنشی ، لازم است یک تنظیم دوز انجام شود تا احتمال ابتلا به هایپرک یا هیپوگلیسمی کاهش یابد.
در موارد نادر ، انسولین دفع سدیم را به تأخیر می اندازد و در نتیجه تورم ایجاد می شود. این امر به ویژه در مواردی که انسولین درمانی فشرده باعث بهبود شدید متابولیسم می شود صادق است.
ادم انسولین در ابتدای روند درمان اتفاق می افتد ، خطرناک نیست و معمولاً پس از 3 تا 4 روز از بین می رود ، اگرچه در برخی موارد تا دو هفته می تواند ادامه یابد. بنابراین دانستن نحوه تزریق انسولین بسیار مهم است.
لیپودیستروفی و واکنشهای دارویی
لیپودیستروفی این بیماری می تواند به عنوان لیپواتروفی (از بین رفتن بافت زیر جلدی) و لیپو هیپرتروفی (افزایش تشکیل بافت) ظاهر شود.
اگر تزریق انسولین وارد منطقه لیپودیستروفی شود ، ممکن است جذب انسولین کند شود ، که منجر به تغییر در فارماکوکینتیک خواهد شد.
برای کاهش تظاهرات این واکنش یا جلوگیری از ظهور لیپودیستروفی ، توصیه می شود به طور مداوم محل تزریق را در مرزهای یک ناحیه از بدن در نظر گرفته شده برای تجویز انسولین به صورت زیر جلدی تغییر دهید.
برخی داروها باعث کاهش انسولین در کاهش قند می شوند. این داروها شامل موارد زیر است:
- گلوکوکورتیکواستروئیدها ،
- دیورتیک ها
- دانازول
- دیازوکسید
- ایزونیازید
- گلوکاگون ،
- استروژن ها و ژست ها ،
- هورمون رشد ،
- مشتقات فنوتیازین ،
- هورمونهای تیروئید ،
- سمپاتومیمتیک (سالبوتامول ، آدرنالین).
الکل و کلونیدین می تواند منجر به افزایش و تضعیف اثرات هیپوگلیسمی انسولین شود. عمل پنتامیدین می تواند منجر به هیپوگلیسمی شود ، که بعداً توسط هیپرگلیسمی جایگزین می شود.
عوارض و عوارض جانبی دیگر
سندرم ساموجی یک قند خون پس از هیپوگلیسمی است که به دلیل تأثیر جبران کننده هورمونهای ضد هورمون (گلوکاگون ، کورتیزول ، STH ، کاتکول آمین ها) به عنوان واکنشی در برابر کمبود گلوکز در سلولهای مغزی رخ می دهد. مطالعات نشان می دهد که در 30٪ از بیماران مبتلا به دیابت قند خون شبانه تشخیص داده نشده وجود دارد ، این مشکل در اغما هیپوگلیسمی نیست ، اما نباید از آن چشم پوشی کرد.
هورمونهای فوق باعث تقویت گلیکوژنولیز می شود که یک عارضه جانبی دیگر است. بنابراین از غلظت لازم انسولین در خون حمایت می کند.
اما ، به طور معمول این هورمون ها در مقدار بسیار بیشتری از حد لازم ترشح می شوند ، به این معنی که گلیسمی پاسخ نیز بسیار بیشتر از هزینه است.
این وضعیت می تواند از چند ساعت تا چند روز ادامه داشته باشد و خصوصاً در صبح تلفظ می شود.
ارزش بالای قند خون صبحگاهی همیشه این سؤال را ایجاد می کند: اضافه یا کمبود انسولین طولانی مدت در طول شب؟ پاسخ صحیح تضمین می کند که متابولیسم کربوهیدرات به خوبی جبران می شود ، زیرا در یک شرایط باید مقدار انسولین شبانه کاهش یابد و در حالت دیگر باید افزایش یا توزیع متفاوتی شود.
"صبح طلوع پدیده" به دلیل افزایش گلیکوژنولیز ، صبحگاهی (از 4 تا 9 ساعت) یک بیماری چربی خون است و در نتیجه گلیکوژن در کبد به دلیل ترشح بیش از حد هورمونهای ضد بارداری بدون هیپوگلیسمی قبلی تجزیه می شود.
در نتیجه ، مقاومت به انسولین رخ می دهد و نیاز به انسولین افزایش می یابد ، در اینجا می توان اشاره کرد که:
- نیاز پایه در یک ساعت از 10 به بعد از ظهر تا نیمه شب است.
- کاهش آن در 50٪ از 12 صبح تا 4 بعد از ظهر اتفاق می افتد.
- افزایش همین مقدار از 4 به 9 صبح.
اطمینان از گلیسمی پایدار در شب کاملاً دشوار است ، زیرا حتی آماده سازی انسولین با مصرف طولانی مدت نمی تواند کاملاً از چنین تغییرات فیزیولوژیکی در ترشح انسولین تقلید کند.
در دوره فیزیولوژیکی ناشی از کاهش نیاز شبانه به انسولین ، یک عارضه جانبی خطر ابتلا به هیپوگلیسمی شبانه با معرفی داروی طولانی قبل از خواب به دلیل افزایش فعالیت انسولین طولانی مدت است. آماده سازی های طولانی مدت طولانی (بدون اوج) ، به عنوان مثال گلارژین ، ممکن است به حل این مشکل کمک کند.
تا به امروز ، هیچ درمانی اتیوتروپیک دیابت نوع 1 وجود ندارد ، اگرچه تلاش برای ایجاد آن ادامه دارد.
اطلاعات عمومی
انسولین هورمونی است که توسط سلولهای بتا جزایر لانگرهان در لوزالمعده ایجاد می شود. سنتز انسولین همیشه با آسیب به غده مختل می شود. در عین حال ، نه تنها کربوهیدرات بلکه انواع متابولیسم مختل می شوند.
به عنوان یک دارو ، در سال 1922 برای درمان دیابت نوع 1 شروع به استفاده کرد. بینش کلی انسولین هورمون با از بین بردن گلوکز از مواد غذایی ، مسئول جذب گلوکز توسط سلولهای بدن است.
به همین دلیل سلول ها از انرژی اشباع می شوند. گلوکز اضافی همیشه به شکل یک انبار گلیکوژن در کبد واریز می شود و در صورت لزوم مصرف می شود. بعداً ، کلسترول از این ذخیره تشکیل می شود. و این نیز با انسولین اتفاق می افتد.
مانند هر هورمون ، در دوز دقیق نیز ضروری است ، هرگونه نوسان در آن بدن را با مشکلاتی تهدید می کند. با کمبود آن ، قند در عروق جمع می شود ، شروع به تسویه حساب روی آنها می کند.
اثرات مثبت انسولین:
- سنتز پروتئین را تحریک می کند ، ساختار مولکولی آنها را حفظ می کند ،
- رشد عضلات را تقویت می کند
- از طریق تشکیل گلیکوژن ، به حفظ انرژی در عضلات کمک می کند.
عوارض جانبی و اقدامات حاصل از انسولین ، یعنی جنبه منفی آن:
- با شرکت در مسدود کردن لیپاز ، تجمع چربی را تقویت می کند ،
- تولید LCD را افزایش می دهد ،
- دیواره رگ های خونی را از خاصیت ارتجاعی محروم می کند و فشار خون را افزایش می دهد ،
- درگیر در ظهور سلولهای آتیپیک.
به طور معمول ، میزان انسولین در خون در محدوده 3 تا 28 میلی گرم در میلی لیتر است.
علائم اصلی دیابت نوع 1 ، پرکاری یا هیپوگلیسمی است. در صورت عدم تمهید برای از بین بردن آنها به موقع ، این شرایط می تواند به حالت اغما شود.
مصرف انسولین
انسولین نه تنها برای درمان دیابتی ها استفاده می شود ، بلکه در بسیاری موارد دیگر نیز اغلب غیر موجه است. به عنوان مثال ، بدنسازان از آن به عنوان آنابولیک استفاده می کنند ، اگرچه پزشکان این اثر هورمون را تأیید نکرده اند.
علاوه بر این ، چنین عاشقان آن را خود تعیین می کنند ، که بدون عواقب نمی تواند انجام دهد. علاوه بر این ، دختران جوان دیابتی اغلب می توانند از انسولین برای تنظیم وزن بدن استفاده کنند ، و نوجوانان در مبارزه با اعتیاد به مواد مخدر هستند.
دوز انسولین توسط پزشک همیشه برای بیمار بطور جداگانه انتخاب می شود که برای آن اندازه گیری منظم قند خون انجام می شود ، وضعیت کلی ، سن ، سطح اختلالات لوزالمعده در نظر گرفته می شود.
با انسولین درمانی ، خودکنترلی دقیق ضروری است. برای این کار ، بیمار باید همیشه یک گلوکومتر داشته باشد. تغییر دوز دارو یا خودداری از تزریق آن کاملاً غیرممکن است.
دوز انسولین
دوز بی خطر دارو بدون عوارض برای افراد سالم 2-4 واحد است. اما در بیماران دیابتی ، افزایش دوز دارو حتی به میزان 1 U / kg در حال حاضر عواقب آن را به همراه دارد. بنابراین ، محاسبه دوزهای روزانه و تک برای آنها فقط توسط پزشکان طبق برنامه های ویژه انجام می شود. آنها سپس به بیماران نحوه مدیریت و کنترل انسولین را آموزش می دهند.
الگوهای مقصد کلی وجود ندارد زیرا آنها را در نظر می گیرند:
- وزن ، سن بیمار ، وضعیت کلی او ،
- مرحله بیماری
- نوع انسولین مورد استفاده ،
- زمان روز تزریق انسولین ،
- استفاده از آن بسته به غذا ،
- میزان فعالیت بدنی ، محصولات دستگاه گوارش ،
- در زنان باردار ، سه ماهه بارداری در نظر گرفته می شود.
بنابراین دوز کشنده نیز فردی است ، اما به طور متوسط بین 100 تا 500 واحد متغیر است.
عوارض جانبی انسولین از آن ، به عنوان یک حمله از هیپوگلیسمی شدید مشهود است. و اگر یک فرد معمولی نتواند بیش از 4 IU را تحمل کند ، بدنسازان با تعصب خود را تا 20 IU در روز رانندگی می کنند.
آنها این نکته را در نظر نمی گیرند که هیپوگلیسمی فیزیولوژیکی با بارهای نیرو رخ می دهد و وجود انسولین اضافی به طور کلی می تواند منجر به مرگ شود.
در افراد دیابتی ، دوز انسولین تجویز شده از 20 تا 50 واحد می تواند باشد.
علل مصرف بیش از حد انسولین
علل مصرف بیش از حد دارو شامل موارد زیر است:
- مصرف بیش از حد زمانی که به طور اتفاقی برای فرد سالم تجویز می شود.
- خطا در محاسبات و استفاده طولانی از دوز اشتباه.
- تغییر در نوع انسولین و نوع سرنگ.
- مصرف نادرست: به جای p / درم - در / عضله.
- فعالیت بدنی بدون مصرف کربوهیدرات یا مقدار کم آنها.
- خطاهایی از خود بیمار با معرفی انسولین سریع یا کند ، بویژه برای مبتدیان. علاوه بر این ، ممکن است بیمار به اشتباه به جای 30 واحد وارد اشتباه شود. طولانی و 10 واحد کوتاه ، 30 واحد را وارد کنید. کوتاه
- پس از مصرف دارو ، هیچ کربوهیدرات مصرفی وجود نداشت.
- ترکیبی از انسولین کوتاه و طولانی به طور همزمان.
برای جلوگیری از کم کاری قند خون - دیابتی ها باید همیشه کربوهیدرات سریع داشته باشند - شیرینی ، کلوچه ، آب نبات ، شکلات. همچنین در دوره های معینی بدن نسبت به دارو حساس می شود. این ممکن است شامل حاملگی (به خصوص 1 سه ماهه) ، نارسایی مزمن کلیه ، کبد باشد.
هنگام نوشیدن الکل از انسولین استفاده نکنید. اما بسیاری از بیماران ارتباط چندانی با این موضوع ندارند. بنابراین پزشکان حداقل رعایت برخی از قوانین مصرف را نشان می دهند:
- قبل از مصرف الکل ، باید دوز را کاهش دهید ،
- قبل و بعد از کربوهیدراتهای الکلی فقط کند هستند ،
- فقط نوشیدنی های سبک - بیش از 10٪ الکل.
- بعد از الکل روز بعد ، مقدار لازم تنظیم می شود.
به خصوص غیرت باید در نظر داشت که الکل به شکل نوشیدنی های سبک فقط در صورت عدم جبران دیابت ، فقط پس از خوردن غذا و به مقدار 330 میلی لیتر آبجو سبک یا 150 میلی لیتر شراب خشک مجاز است.
میزان مرگ و میر برای همه یکسان نیست و با توجه به خصوصیات فردی بدن (وزن بدن ، سبک زندگی ، تغذیه و ...) تعیین می شود. بیمارانی که تحمل انسولین دارند 300-400 IU هستند.
عوارض جانبی انسولین: چرا خطرناک است؟
بعضی اوقات بیمارانی که به دیابت مبتلا می شوند با این واقعیت روبرو می شوند که عوارض جانبی مختلف انسولین آشکار می شود. عوارض جانبی انسولین را می توان با واکنشهای آلرژیک ، فرآیندهای التهابی و برخی تغییرات دیگر بروز داد.
عواقب تزریق مستقیماً به خصوصیات فردی فرد ، درست بودن دوز انتخابی و تکنیک مصرف دارو بستگی دارد.
بیشتر افراد داروی تجویز را به خوبی تحمل می کنند.
خواص اصلی انسولین چیست؟
 در بدن انسان ، انسولین هورمون توسط لوزالمعده تولید می شود و به منظور کاهش تنظیم قند خون عمل می کند. عملکرد اصلی این هورمون استفاده و حفظ اسیدهای آمینه ، اسیدهای چرب و گلوکز در سطح سلولی است.
در بدن انسان ، انسولین هورمون توسط لوزالمعده تولید می شود و به منظور کاهش تنظیم قند خون عمل می کند. عملکرد اصلی این هورمون استفاده و حفظ اسیدهای آمینه ، اسیدهای چرب و گلوکز در سطح سلولی است.
سالهاست که انسولین مصنوعی به طور گسترده در معالجه دیابت مورد استفاده قرار می گیرد و همچنین کاربرد آن را در ورزش و بدن سازی (مانند آنابولیک) پیدا کرده است.
اثر اصلی انسولین اثرات زیر است:
- کمک می کند تا مواد مغذی از کبد ، بافت چربی و ماهیچه هایی که از خون خارج می شوند ،
- فرآیندهای متابولیکی را فعال می کند تا بدن انرژی اصلی کربوهیدرات ها را حفظ کرده و پروتئین ها و چربی ها را حفظ کند.
علاوه بر این ، انسولین عملکردهای زیر را انجام می دهد:
- توانایی نگه داشتن و تجمع گلوکز در ماهیچه ها و بافت چربی را دارد ،
- پردازش گلوکز توسط سلولهای کبدی به گلیکوژن اجازه می دهد ،
- به افزایش فرایندهای چربی متابولیک کمک می کند ،
- مانعی برای تجزیه پروتئین ها است ،
- فرآیندهای پروتئین متابولیک را در بافت عضله افزایش می دهد.
انسولین یکی از هورمونی است که به رشد و تکامل طبیعی کودک کمک می کند ، بنابراین کودکان به ویژه نیاز به تولید هورمون لازم توسط لوزالمعده دارند.
سطح انسولین به طور مستقیم به غذای فرد و یک شیوه زندگی فعال بستگی دارد. بنابراین ، بسیاری از رژیمهای غذایی مبتنی بر این اصل ایجاد می شوند.
در دیابت نوع اول ، تولید انسولین در بدن وجود ندارد ، که منجر به احساس نیاز بیمار به مداوم تزریق این هورمون می شود.
انواع و داروهای مدرن
 امروز ، دو راه اصلی برای به دست آوردن انسولین وجود دارد:
امروز ، دو راه اصلی برای به دست آوردن انسولین وجود دارد:
یک محصول دارویی مصنوعی که در نتیجه استفاده از فن آوری های مدرن بدست می آید ،
دارویی که در نتیجه تولید هورمون توسط لوزالمعده حیوانات به دست می آید (کمتر مورد استفاده در طب مدرن ، یادگار سالهای گذشته است).
به نوبه خود ، داروهای مصنوعی ممکن است:
- انسولین بسیار کوتاه و کوتاه ، که در حال حاضر بیست دقیقه پس از تجویز فعال است ، شامل اکراپید ، تنظیم کننده هومولین و انسان طبیعی است. چنین داروهایی محلول هستند و به صورت زیر جلدی تجویز می شوند. بعضی اوقات تزریق عضلانی یا داخل وریدی وجود دارد. بیشترین فعالیت داروی تجویز شده دو یا سه ساعت پس از تزریق آغاز می شود. چنین انسولینی ، به عنوان یک قاعده ، برای تنظیم قند خون در صورت نقض رژیم یا شوک شدید عاطفی استفاده می شود.
- داروهایی با مدت متوسط.چنین داروهایی از پانزده ساعت تا روز بر بدن تأثیر می گذارد. به همین دلیل برای بیماران دیابتی کافی است دو تا سه تزریق در روز انجام شود. به عنوان یک قاعده ، روی یا پروتامین در چنین داروهایی گنجانده شده است ، که سطح لازم برای جذب در خون و انحلال کندتر را فراهم می کند.
- داروهای طولانی مدت ویژگی اصلی آنها این است که اثر پس از تزریق برای مدت زمان طولانی تری ادامه می یابد - از بیست تا سی و شش ساعت. عمل انسولین از لحظه تزریق از یک ساعت یا دو شروع می شود. بیشتر اوقات ، پزشکان این نوع دارو را به بیمارانی که حساسیت کمتری به هورمون دارند ، افراد مسن و کسانی که مجبور هستند برای مداخلات به درمانگاه مراجعه کنند ، تجویز می کنند.
فقط پزشک مراجعه کننده می تواند داروهای لازم را برای بیمار تجویز کند ، بنابراین قضاوت در مورد بهتر بودن انسولین دشوار است. بسته به پیچیدگی دوره بیماری ، نیاز به هورمون و تعدادی از عوامل دیگر ، داروی بهینه برای بیمار انتخاب می شود. یک عامل مهم این است که یک فرد چند ساله است.
اعتقاد بر این بود که آنها از انسولین چربی می گیرند ، اما باید توجه داشت که با دیابت ، بسیاری از فرآیندهای متابولیکی که در بدن اتفاق می افتند مختل می شوند. بنابراین ممکن است مشکلات مربوط به اضافه وزن در بیمار مشاهده شود.
در نتیجه بسیاری از عوامل دیگر می توانید چربی دریافت کنید ، عوارض جانبی انسولین ویژگی های دیگری نیز دارد.
چگونه می توان اثرات منفی انسولین درمانی آشکار کرد؟
 علیرغم اهمیت استفاده از هورمون ، خطر انسولین وجود دارد. بنابراین ، به عنوان مثال ، برخی از بیماران از مصرف داروی آن بیش از یک سال تأثیر خوبی را مشاهده می کنند ، در حالی که برخی دیگر ممکن است از بروز واکنشهای آلرژیک مختلف شکایت کنند. در این حالت ، آلرژی نه تنها به مؤلفه فعال ، بلکه در مورد سایر مؤلفه های دارو نیز ایجاد می شود. علاوه بر این ، در نتیجه تزریق مداوم ، ممکن است یک مشکل ایجاد شود ، چگونه می توان از مخروط یا مخروط خلاص شد.
علیرغم اهمیت استفاده از هورمون ، خطر انسولین وجود دارد. بنابراین ، به عنوان مثال ، برخی از بیماران از مصرف داروی آن بیش از یک سال تأثیر خوبی را مشاهده می کنند ، در حالی که برخی دیگر ممکن است از بروز واکنشهای آلرژیک مختلف شکایت کنند. در این حالت ، آلرژی نه تنها به مؤلفه فعال ، بلکه در مورد سایر مؤلفه های دارو نیز ایجاد می شود. علاوه بر این ، در نتیجه تزریق مداوم ، ممکن است یک مشکل ایجاد شود ، چگونه می توان از مخروط یا مخروط خلاص شد.
خطر انسولین چیست ، پس از تجویز انسولین چه عوارض جانبی می تواند رخ دهد؟ عمده ترین عوارض جانبی انسولین درمانی عبارتند از:
- تظاهرات واکنشهای آلرژیک در مکانی که تزریق انجام می شود. این بیماری می تواند در قالب انواع قرمزی ، خارش ، تورم یا التهاب ظاهر شود.
- در نتیجه حساسیت به یکی از مؤلفه های دارو احتمال ایجاد آلرژی وجود دارد. تظاهرات اصلی بیماریهای پوستی ، ایجاد برونکواسپاسم است.
- عدم تحمل فردی به دارو در اثر افزایش قند خون طولانی مدت.
- مشکلات بینایی ممکن است رخ دهد. به عنوان یک قاعده ، چنین انسولینی باعث عوارض جانبی موقتی می شود. یکی از اقدامات اصلی کاهش هرگونه فشار چشم و اطمینان از صلح است.
- در برخی موارد ، بدن انسان در پاسخ به تجویز دارویی قادر به تولید آنتی بادی است.
- در اولین بار پس از شروع مصرف ، خطر انسولین ممکن است در ظاهر تورم شدید باشد که طی چند روز از بین می رود. به علت تاخیر در دفع سدیم توسط بدن ، ادم می تواند رخ دهد. به عنوان یک قاعده ، بیمارانی که سالهاست از این دارو استفاده می کنند با این مشکل روبرو نیستند.
اگر آماده سازی انسولین تجویز شود ، ممکن است عوارض جانبی در نتیجه تعامل با سایر داروها ایجاد شود. برای جلوگیری از عوارض جانبی هنگام مصرف انسولین ، استفاده از هر داروی جدید لازم است با پزشک معالج توافق شود.
هنگام استفاده از انسولین ، عوارض جانبی دارو فقط در صورتی رخ می دهد که بیمار کاملاً به تمام توصیه های پزشک عمل کند.
منع مصرف دارو چیست؟
 انسولین درمانی ممکن است تعدادی از موارد منع مصرف داشته باشد. مصرف دارو به طور مستقیم به سبک زندگی بیمار و رژیم مناسب بستگی دارد.
انسولین درمانی ممکن است تعدادی از موارد منع مصرف داشته باشد. مصرف دارو به طور مستقیم به سبک زندگی بیمار و رژیم مناسب بستگی دارد.
اگر کاملاً توصیه های پزشک معالج را رعایت کنید ، می توانید به کاهش دوز داروی تجویز شده برسید. علاوه بر این ، عواملی که ممکن است بر وجود موارد منع مصرف تأثیر بگذارد ، تعداد سالها و سلامت عمومی بیمار است.
انسولین درمانی در موارد زیر ممنوع است:
- ایجاد هیپوگلیسمی در دیابت می تواند عوارضی ایجاد کند ،
- فرآیندهای پاتولوژیک در کبد رخ می دهد ، اینها شامل سیروز و هپاتیت حاد ،
- بیماری های لوزالمعده و کلیه ها (پانکراتیت ، نفریت ، urolithiasis) ،
- برخی از بیماری های دستگاه گوارش (زخم معده یا اثنی عشر) ،
- بیماری جدی قلبی.
اگر بیمار بیماری هایی از قبیل نارسایی عروق کرونر داشته باشد یا در گردش خون مغزی مشکلی ایجاد شود ، تمام مراحل درمانی باید تحت نظر پزشک انجام شود. ویدئوی این مقاله در مورد عوارض ناشی از مصرف انسولین صحبت می کند.
فرمول شیمیایی و ساختاری
اثر سازنده این ماده با ساختار مولکولی آن همراه است. این همان چیزی است که از همان ابتدای کشف این هورمون مورد توجه دانشمندان قرار گرفته است. از آنجا که فرمول شیمیایی دقیق این ماده سنتز شده می تواند آن را از نظر شیمیایی جدا کند.
طبیعتاً فقط یک فرمول شیمیایی برای توصیف ساختار آن کافی نیست. اما این نیز صحیح است که علم پایدار نیست و امروزه ماهیت شیمیایی آن مشخص است. و این به ما این امکان را می دهد که بیشتر و بیشتر پیشرفت داروهای جدید را با هدف درمان دیابت در انسان بهبود بخشیم.
ساختار ، منشأ شیمیایی آن شامل اسیدهای آمینه و نوعی هورمون پپتید است. ساختار مولکولی آن دارای دو زنجیره پلی پپتیدی است که تشکیل آن شامل بقایای اسید آمینه است که تعداد آنها به طور کلی 51 عدد است. این زنجیره ها توسط پل های دی سولفید به طور مشروط به عنوان "A" و "B" تعریف شده اند. گروه "A" دارای 21 اسید آمینه با نام "B" 30 است.
ساختار و کارآیی گونه های مختلف بیولوژیکی با یکدیگر متفاوت است. در انسان ، این ساختار بیشتر یادآور آن چیزی نیست که در بدن میمون شکل می گیرد ، بلکه آن چیزی است که به صورت خوک مرتب می شود. تفاوت بین ساختار خوک ها و انسانها تنها در یک اسیدآمینه منفرد است که در زنجیره B قرار دارد. گونه بیولوژیکی بعدی که از نظر ساختاری مشابه است یک گاو نر است که تفاوت ساختاری آن در سه باقی مانده اسید آمینه وجود دارد. در پستانداران ، مولکولهای این ماده باقیمانده اسیدهای آمینه حتی بیشتر متفاوت هستند.
عملکردها و آنچه هورمون تأثیر می گذارد
هنگام خوردن پروتئین ، انسولین ، به عنوان یک هورمون پپتید ، مانند هیچ کس دیگری در روده هضم نمی شود ، اما عملکردهای زیادی را انجام می دهد. بنابراین ، کاری که این ماده انجام می دهد ، به طور عمده انسولین ، در کاهش غلظت گلوکز در خون نقش دارد. و همچنین افزایش نفوذپذیری غشای سلولی برای گلوکز.
اگرچه انسولین و سایر عملکردهای بسیار مهم را در بدن انجام می دهد:
- باعث تحریک ظاهر در ساختار کبد و ماهیچه های گلیکوژن - نوعی ذخیره گلوکز در سلول های حیوانی ،
- سنتز گلیکوژن را افزایش می دهد ،
- برخی از فعالیت های آنزیمی را که باعث تجزیه چربی ها و گلیکوژن ها می شوند ، کاهش می دهد ،
- انسولین را قادر می سازد پروتئین و پروتئین چربی را افزایش دهد ،
- این سیستم های دیگر انسانی را کنترل می کند و بر جذب مناسب اسیدهای آمینه توسط سلول ها تأثیر می گذارد ،
- ظاهر اجسام کتون را سرکوب می کند ،
- تجزیه لیپیدها را سرکوب می کند.
انسولین هورمونی است که متابولیسم کربوهیدرات ها را در بدن انسان تنظیم می کند. نقش آن به عنوان یک ماده پروتئینی در جریان خون در کاهش قند خون است.
عدم ترشح انسولین در بدن انسان ، ناشی از تجزیه سلول های بتا ، اغلب منجر به کمبود انسولین کامل و تشخیص دیابت نوع یک می شود. نقض تعامل این ماده بر روی بافت منجر به ایجاد دیابت نوع 2 می شود.
این ماده بو چیست؟ علائم دیابت ، که قبل از هر چیز جلب توجه می کند ، بوی استون از دهان است. به دلیل کمبود هورمون توصیف شده ، گلوکز به داخل سلول ها نفوذ نمی کند. در ارتباط با آنچه گرسنگی واقعی در سلول ها شروع می شود. و گلوکز تجمع یافته به تشکیل بدن کتون ادامه می یابد ، در ارتباط با آن بوی استون از پوست و ادرار افزایش می یابد. بنابراین ، وقتی چنین بویایی ظاهر می شود ، باید فوراً با پزشک مشورت کنید.
شناسایی و تولید این ماده در قرن بیستم در قالب داروی دیابتی ها ، به بسیاری از افراد این فرصت را داده است که نه تنها عمر خود را با چنین بیماری طولانی کنند ، بلکه همچنین از آن لذت ببرند.
تشکیل هورمون در بدن
فقط سلولهای "B" مسئول تولید این ماده در بدن انسان هستند. هورمون انسولین قند را تنظیم کرده و بر روی فرآیندهای چربی عمل می کند. با نقض این فرایندها ، دیابت شروع به توسعه می کند. در همین ارتباط ، ذهن دانشمندان در زمینه هایی مانند پزشکی ، بیوشیمی ، زیست شناسی و مهندسی ژنتیک با وظیفه ای روبرو شده است تا همه تفاوت های ظریف بیوسنتز و عملکرد انسولین روی بدن را برای کنترل بیشتر این فرآیندها درک کند.
بنابراین سلول های "B" مسئول چه هستند - تولید انسولین در دو دسته ، یکی قدیمی و قدیمی دیگر و پیشرفته ، جدید است. در حالت اول ، پروینسولین تشکیل می شود - آن فعال نیست و عملکردهای هورمونی را انجام نمی دهد. مقدار این ماده در 5٪ تعیین می شود و هنوز چه نقشی در بدن بازی می کند هنوز کاملاً مشخص نیست.
هورمون انسولین در ابتدا توسط سلولهای "B" مانند هورمونی که در بالا توضیح داده شد ترشح می شود و تنها تفاوت این است که به مجتمع Golgi می رود ، جایی که بیشتر مورد پردازش قرار می گیرد. در داخل این جزء سلولی که برای سنتز و تجمع مواد مختلف توسط آنزیم ها طراحی شده است ، C- پپتید از هم جدا می شود.
و سپس ، در نتیجه ، انسولین تشکیل شده و تجمع آن ، بسته بندی برای نگهداری بهتر در ظروف ترشحی می شود. سپس ، در صورت نیاز به انسولین در بدن ، که با افزایش قند خون همراه است ، سلولهای "B" به سرعت این هورمون را در خون آزاد می کنند.
بنابراین بدن انسان هورمون توصیف شده را تشکیل می دهد.
نیاز و نقش هورمون توصیف شده
چرا ما به انسولین در بدن انسان احتیاج داریم ، چرا و چه نقشی این ماده در آن بازی می کند؟ بدن انسان برای انجام کار صحیح و طبیعی همیشه نشان می دهد که برای هر یک از سلول های آن در یک لحظه خاص لازم است:
- اشباع شده با اکسیژن
- مواد مغذی مورد نیاز او ،
- گلوکز
به این ترتیب فعالیت حیاتی وی پشتیبانی می شود.
و گلوکز به شکل منبع مشخصی از انرژی توسط کبد تولید می شود و برای ورود به بدن با خون ، به بدن کمک می کند. در این فرایند ، انسولین برای ورود گلوکز به سلولها در بدن انسان به عنوان وسیله نقلیه نقش دارد و از این طریق عملکرد حمل و نقل را فراهم می کند.
و البته ، کمبود این ماده به معنای واقعی کلمه برای بدن و سلول های آن کشنده است ، اما مقدار اضافی آن می تواند باعث بیماری هایی مانند دیابت نوع 2 ، چاقی ، اختلال در عملکرد قلب ، عروق خونی و حتی منجر به پیشرفت سرطان شود.
در ارتباط با موارد فوق ، میزان انسولین در فرد مبتلا به دیابت باید هرچه سریعتر بررسی شود ، آزمایش های لازم را انجام داده و به دنبال کمک پزشکی باشد.
تولید و ماده مؤثر است
انسولین طبیعی در لوزالمعده تشکیل می شود. داروی توصیف شده در این مقاله ، به عنوان یک داروی حیاتی ، در بین افرادی که مبتلا به دیابت رنج می برند ، یک انقلاب واقعی ایجاد کرده است.
بنابراین چیست و چگونه انسولین در داروسازی تولید می شود؟
آماده سازی انسولین برای بیماران دیابتی با یکدیگر متفاوت است:
- به یک درجه یا دیگری ،
- منشاء (گاهی انسولین - گاو ، گوشت خوک ، انسان) ،
- اجزای جزئی
- غلظت
- pH - محلول
- احتمال اختلاط داروها (عمل کوتاه و طولانی).
معرفی انسولین با سرنگ مخصوص انجام می شود ، کالیبراسیون آن با روش زیر نشان داده می شود: هنگام مصرف 0.5 میلی لیتر دارو با سرنگ ، بیمار 20 واحد مصرف می کند ، 35/0/0 میلی لیتر برابر با 10 واحد و غیره.
این دارو از چه چیزی ساخته شده است؟ همه چیز به نحوه دریافت آن بستگی دارد. این از انواع زیر است:
- دارویی با منشأ حیوانات ،
- بیوسنتز
- مهندسی ژنتیک ،
- مهندسی ژنتیکی ،
- مصنوعی
طولانی ترین هورمون گوشت خوک استفاده شده است. اما چنین ترکیبی از انسولین ، که کاملاً برخلاف هورمونهای طبیعی بود ، نتیجه مطلق مؤثر نداشت. در همین ارتباط ، موفقیت و اثر واقعی در درمان دیابت به مکانیسم نوترکیب عملکرد انسولین تبدیل شده است ، که خواص آن تقریباً 100٪ برای مبتلایان به دیابت و در رده های سنی مختلف رضایت دارد.
بنابراین ، عمل انسولین نوترکیب فرصتی مناسب برای افراد دیابتی برای داشتن یک زندگی عادی و کامل فراهم آورده است.
با کلیک بر روی دکمه "ارسال" ، شما شرایط سیاست حفظ حریم خصوصی را می پذیرید و رضایت خود را برای پردازش داده های شخصی با شرایط و اهداف مشخص شده در آن می دهید.
چرا انسولین خطرناک است؟
انسولین نه تنها هورمونی است که توسط لوزالمعده تولید می شود بلکه دارویی است که برای دیابت ضروری است. و خود دیابتی ها نگران هستند که انسولین مضر باشد یا از جلوگیری از آن جلوگیری شود. برای شروع ، ارزش تعیین نوع بیماری را دارد ، زیرا با دیابت نوع 1 بدون انسولین غیرممکن است ، و با نوع 2 مجاز است ، اما در مقدار محدود. بعلاوه ، مصرف بیش از حد انسولین نیز ویژگی های منفی آن را دارد.
فواید انسولین
در دیابت قند ، سیستم غدد درون ریز قادر به تولید مقدار لازم انسولین - هورمون لازم برای متابولیسم طبیعی نیست ، که وظیفه تعادل انرژی را بر عهده دارد. توسط لوزالمعده ایجاد می شود و باعث تحریک تولید مواد غذایی می شود. بدن به دلیل اینکه عملکرد طبیعی خود را تضمین می کند ، به انسولین احتیاج دارد. مزایای این هورمون در موارد زیر آشکار می شود:
- جذب گلوکز توسط سلول ها را فراهم می کند تا در رگ های خونی حل نشود و سطح آن را تنظیم کند ،
- مسئول عملکرد پروتئین ،
- ماهیچه ها را تقویت کرده و از تخریب آنها جلوگیری می کند ،
- اسیدهای آمینه را به بافت عضله منتقل می کند ،
- ورود به سلول های پتاسیم و منیزیم را تسریع می کند.
تزریق انسولین در دیابت نوع 1 بسیار حیاتی است و در دیابت نوع 2 از بروز عوارض در بینایی ، کلیه و قلب جلوگیری می کند.
تأثیراتی بر بدن انسان می گذارد
شایان ذکر است که با دیابت نوع 1 ، انسولین تولید نمی شود یا بسیار کمی سنتز می شود. بنابراین تزریق بسیار مهم است. با نوع 2 ، این هورمون تولید می شود ، اما به دلیل حساسیت ضعیف سلول ها ، اطمینان از جذب گلوکز در مقادیر زیاد کافی نیست. در این حالت ، تزریق به خصوص لازم نیست ، اما دیابتی باید به طور دقیق نظارت بر تغذیه داشته باشد. افراد دیابتی باید برای این واقعیت آماده شوند که این هورمون در متابولیسم چربی ، به ویژه بیش از حد تأثیر داشته باشد. تحت تأثیر آن تولید سبوم تحریک می شود و در چربی زیر جلدی رسوب آن تحریک می شود. رژیم غذایی این نوع چاقی دشوار است. علاوه بر این ، چربی در کبد سپرده می شود که باعث کبدی می شود. این بیماری مملو از نارسایی کبد ، تشکیل سنگهای کلسترول است که باعث بر هم زدن جریان صفرا می شود.
آسیب انسولین
اثر منفی انسولین بر روی بدن به شرح زیر اجرا می شود:
- این هورمون اجازه نمی دهد چربی طبیعی به انرژی تبدیل شود ، بنابراین دومی در بدن حفظ می شود.
- تحت تأثیر هورمون موجود در کبد ، سنتز اسیدهای چرب تقویت می شود ، به همین دلیل چربی در سلول های بدن تجمع می یابد.
- بلوک لیپاز - آنزیمی که مسئول تجزیه چربی است.
چربی بیش از حد بر روی دیواره رگ های خونی حل می شود و باعث آترواسکلروز ، فشار خون بالا شریانی و اختلال در عملکرد کلیه می شود. آترواسکلروز همچنین برای ابتلا به بیماری عروق کرونر قلب خطرناک است. انسولین می تواند برخی از واکنشهای منفی را به صورت:
- احتباس مایعات در بدن ،
- مشکلات بینایی
- هیپوگلیسمی (افت شدید قند) ،
- لیپودیستروفی
انسولین می تواند گلوکز را بسیار کاهش دهد و هیپوگلیسمی را تحریک کند.
آسیب لیپودیستروفی نتیجه استفاده طولانی مدت از تزریق انسولین در نظر گرفته می شود. عملکرد بدن رنج نمی برد ، اما نقص آرایشی مشاهده می شود. و در اینجا ، هیپوگلیسمی خطرناکترین عارضه جانبی است ، زیرا هورمون می تواند گلوکز را به حدی کاهش دهد که بیمار بتواند هوشیاری خود را از دست داده یا در حالت اغما قرار بگیرد. با رعایت توصیه های پزشک ، به ویژه با تجویز هورمون نیم ساعت قبل از غذا ، می توان از این اثر جلوگیری کرد.
آیا امتناع از تزریق انسولین ممکن است؟
گفته شد دیابت نوع 1 بدون تزریق نمی تواند انجام دهد و نوع غیر وابسته به انسولین از این هورمون به عنوان یک اقدام موقت استفاده می کند. بدن می تواند به طور مستقل با عملکردهای خود مقابله کند ، بنابراین می توانید از تزریق خودداری کنید ، با این وجود شرایطی وجود دارد که شما را ملزم به استفاده از انسولین درمانی می کند:
با توجه به خواص مفید و منفی هورمون ، استفاده از آن به شکل تزریق واضح است و برخی از افراد دیابتی بدون آن نمی توانند انجام دهند ، در حالی که برخی دیگر ممکن است احساس ناراحتی کنند. با وجود عوارض جانبی بعد از تجویز ، می توان آنها را بطور مستقل از بین برد. به عنوان مثال برای جلوگیری از اضافه وزن باید رژیم را تنظیم کنید.
اطلاعات فقط برای اطلاعات عمومی داده می شود و نمی توان از آنها برای خود درمانی استفاده کرد. خود درمانی نکنید ، می تواند خطرناک باشد. همیشه با پزشک مشورت کنید. در صورت کپی کردن جزئی یا کامل از مطالب موجود در سایت ، به یک لینک فعال برای آن نیاز است.
تأثیر انسولین بر رشد چاقی
انسولین هورمون در پاسخ به وعده غذایی باعث ایجاد لوزالمعده می شود. این ماده به بدن کمک می کند تا با هدایت مواد مغذی به سلول ها از انرژی غذایی استفاده کند. هنگامی که دستگاه گوارش کربوهیدرات ها را به گلوکز تجزیه می کند ، انسولین گلوکز را به سمت محل های ذخیره سازی هدایت می کند - گلیکوژن ماهیچه ای ، گلیکوژن موجود در کبد و بافت چربی.
موافقم ، اگر عضلات ما از کربوهیدرات ها تغذیه می شوند ، عالی خواهد بود ، اما انسولین اهمیتی نمی دهد که آنها را هدایت کند. افراد باریک می توانند از این امر بهره مند شوند - برای تحریک تولید آن بعد از تمرین برای ساخت عضله ، اما افراد دارای اضافه وزن باید بیشتر وقت خود را صرف نگه داشتن سطح این هورمون آنابولیک کنند.
عملکرد انسولین در بدن
از انسولین نترسید ، زیرا علاوه بر عملکردهای آنابولیک آن (ساخت سلول های ماهیچه ای و چربی) ، از تجزیه پروتئین ماهیچه ها جلوگیری می کند ، سنتز گلیکوژن را تحریک می کند و تحویل اسیدهای آمینه به عضلات را تضمین می کند. کارکرد اصلی آن حفظ سطح ایمنی قند در خون است.
مشکلات با شروع حساسیت به انسولین شروع می شوند. به عنوان مثال ، فرد به طور مرتب شیرینی می خورد و چاق می شود. او به دلیل انسولین چربی نمی گیرد ، اما به دلیل کالری بیش از حد ، اما انسولین در بدن وی به طور مداوم در سطح بالایی قرار دارد - او دائماً با قند خون درگیر می شود ، سعی می کند آن را به یک سطح بی خطر کاهش دهد. چاقی به خودی خود بار سنگینی بر بدن ایجاد کرده و ترکیب چربی خون را تغییر می دهد اما افزایش ترشح انسولین بر لوزالمعده تأثیر می گذارد به گونه ای که سلول های آن حساسیت خود را نسبت به آن از دست می دهند. به این ترتیب دیابت نوع 2 ایجاد می شود. البته این در یک یا دو هفته اتفاق نمی افتد ، اما اگر چاق هستید و اگر از شیرینی سوء استفاده می کنید ، در معرض خطر هستید.
ترشح انسولین زیاد باعث از بین رفتن فروشگاه های داخلی چربی می شود. در حالی که مقدار زیادی از آن وجود دارد - شما وزن کم نمی کنید. همچنین استفاده از چربی به عنوان منبع انرژی را کاهش داده و بدن را به سمت کربوهیدرات ها سوق می دهد. این ارتباط با تغذیه چگونه است؟ بیایید نگاهی بیندازیم
سطح انسولین و تغذیه
بدن در پاسخ به مصرف مواد غذایی انسولین تولید می کند. سه مفهوم وجود دارد که به کنترل سطح آن کمک می کند - این شاخص گلیسمی (GI) ، بار گلیسمی (GN) و شاخص انسولین (AI) است.
شاخص گلیسمی بعد از خوردن غذاهای کربوهیدرات ، چگونگی افزایش قند خون را تعیین می کند. هرچه این شاخص بالاتر باشد ، قند سریعتر افزایش یافته و انسولین بیشتری در بدن تولید می کند. غذاهایی که دارای GI کم هستند از نظر میزان فیبر بالاتر (غلات کامل ، سبزیجات و سبزیجات غیر نشاسته ای) مشخص می شوند و محصولاتی با GI بالا از نظر محتوای کم فیبر رژیم غذایی (غلات فرآوری شده ، سیب زمینی ، شیرینی) مشخص می شوند. بنابراین ، در برنج سفید ، GI 90 و در قهوه ای - 45 است. در طول عملیات حرارتی ، فیبر رژیم غذایی از بین می رود ، که باعث افزایش GI محصول می شود. به عنوان مثال ، دستگاه گوارش هویج خام 35 و جوشانده - 85 است.
بار گلیسمی به شما امکان می دهد دریابید که چگونه بخش خاصی از مواد غذایی کربوهیدرات روی بدن تأثیر می گذارد. دانشمندان دانشگاه هاروارد دریافتند که هرچه بخش کربوهیدرات بزرگتر باشد ، افزایش انسولین بیشتر می شود. بنابراین ، هنگام برنامه ریزی وعده های غذایی ، باید بخش ها را کنترل کنید.
برای محاسبه بار از فرمول استفاده می شود:
(محصول GI / 100) x کربوهیدرات در هر وعده.
GN کم - تا 11 ، متوسط - از 11 تا 19 ، بالا - از 20.
به عنوان مثال ، یک وعده استاندارد از بلغور جو دوسر 50 گرم حاوی 32.7 کربوهیدرات است. جو دوسر GI 40 است.
(40/100) x 32.7 = 13.08 - میانگین GN.
به طور مشابه ، ما بخشی از بستنی بستنی را 65 گرم محاسبه می کنیم. شاخص گلیسمی بستنی 60 ، یک قسمت 65 گرم ، کربوهیدرات در هر وعده 13.5.
(60/100) x 13.5 = 8.1 - GN کم.
و اگر برای محاسبه ما یک مقدار دو برابر 130 گرم مصرف کنیم ، پس از آن به 17.5 می رسید - نزدیک به GN زیاد.
شاخص انسولین نشان می دهد که چگونه این هورمون در پاسخ به خوردن غذاهای پروتئینی افزایش می یابد. بالاترین هوش مصنوعی تخم مرغ ، پنیر ، گوشت گاو ، ماهی و لوبیا است. اما به یاد دارید که این هورمون هم در انتقال کربوهیدرات ها و هم در انتقال اسیدهای آمینه نقش دارد. بنابراین ، این پارامتر باید توسط افراد مبتلا به دیابت در نظر گرفته شود. برای بقیه ، اهمیت کمتری دارد.
چه نتیجه گیری می توان از این نتیجه گرفت؟
محصولاتی که دارای شاخص گلیسمی پایین هستند ، نه تنها ترشح انسولین را کاهش می دهند ، بلکه به دلیل دارا بودن فیبر ، احساس سیری طولانی مدت را نیز به وجود می آورند. چنین مواد غذایی باید پایه و اساس رژیم غذایی برای کاهش وزن را تشکیل دهند.
پاک کردن فیبر و عملیات حرارتی باعث افزایش GI مواد غذایی هنگام فیبر در رژیم غذایی و وجود چربی باعث کاهش سرعت جذب غذاها می شود. هرچه جذب آهسته تر باشد ، افزایش قند خون و تولید انسولین کمتر می شود. سعی کنید پروتئین ها و کربوهیدرات ها را با هم بخورید ، از سبزیجات خودداری کنید و از چربی ها نترسید.
مهم است که بخش ها را کنترل کنید. هرچه این قسمت بزرگتر باشد ، فشار بیشتری بر لوزالمعده و انسولین بیشتر بدن آزاد می شود. در این حالت ، تغذیه کسری می تواند کمک کند. با خوردن کسری ، از فشار زیاد گلیسمی و انفجار هورمونی جلوگیری خواهید کرد.
مصرف بیش از حد مواد غذایی منجر به چاقی می شود و چاقی اغلب باعث دیابت می شود. شما باید کمبود کالری را در رژیم خود ایجاد کنید ، رژیم خود را متعادل کنید و کیفیت و کمیت کربوهیدرات موجود در آن را کنترل کنید. افرادی که حساسیت به انسولین ضعیفی دارند باید کربوهیدرات کمتری مصرف کنند ، اما پروتئین و چربی بیشتری به عنوان بخشی از کالری آنها مصرف می شود.
می توانید حساسیت خود را به صورت ذهنی تعیین کنید. اگر بعد از بخش بزرگی از کربوهیدرات ها احساس هوشیاری و پر انرژی کنید ، بدن شما به طور معمول انسولین تولید می کند. اگر بعد از یک ساعت احساس خستگی و گرسنگی شدید ، ترشح شما بیشتر می شود - باید بیشتر به رژیم توجه کنید.
کمبود کالری ، تغذیه کسری ، انتخاب مواد غذایی با فشار خون پایین ، کنترل قسمت و کربوهیدرات ها به حفظ سطح انسولین پایدار و کاهش سریع وزن کمک می کند. با این حال ، اگر مشکوک به دیابت است ، باید فوراً با پزشک مشورت کنید.
کپی کردن این مقاله بصورت کامل یا جزئی ممنوع است.
انسولین برای سلامتی و بدن مبتلا به دیابت مضر است؟
انسولین هورمونی است که در لوزالمعده تولید می شود. او در پیوندهای مختلف متابولیکی شرکت می کند و مسئول حفظ تعادل انرژی در بدن است.
با کمبود تولید آن ، دیابت نوع 1 ایجاد می شود و اگر شروع به تزریق انسولین نکنید ، فرد با مرگ روبرو می شود. در دیابت نوع 2 ، تولید انسولین می تواند طبیعی و حتی بالا باشد ، اما بافت آن را درک نمی کند. در چنین مواردی انسولین مضر است ، تجویز آن مشخص نشده و حتی خطرناک است.
انسولین بیش از حد در خون می تواند باعث ایجاد به اصطلاح سندرم متابولیک شود - چاقی ، فشار خون بالا ، کلسترول اضافی ، چربی ها و گلوکز موجود در خون. همین اختلالات می تواند همراه با تجویز انسولین بدون نشانه ها - به عنوان مثال ، برای رشد عضلات در ورزشکاران باشد.
کیفیت مفید انسولین
ترشح انسولین هنگام ورود گلوکز به جریان خون رخ می دهد ، بنابراین هر وعده غذایی محرک ترشح این هورمون است.
به طور معمول ، انتقال مواد مغذی به سلول ها فراهم می شود و شرایطی را برای وجود آنها فراهم می کند.
انسولین در بدن تعدادی از عملکردها را انجام می دهد که فعالیت حیاتی را تضمین می کند. فواید انسولین در بدن در چنین اقداماتی آشکار می شود:
- سطح گلوکز خون را کاهش داده و جذب آن توسط سلول ها را تقویت می کند.
- با تحریک تولید پروتئین در سلول ها ، رشد بافت ماهیچه را افزایش می دهد.
- از شکست عضلات جلوگیری می کند.
- اسیدهای آمینه را به عضله منتقل می کند.
- جریان پتاسیم ، منیزیم و فسفات درون سلول را تسریع می کند.
- سنتز گلیکوژن را در کبد تحریک می کند.
تأثیر انسولین بر متابولیسم چربی
بیشترین آسیب در مورد انسولین در ایجاد اختلالات متابولیسم چربی است. منجر به ایجاد چاقی می شود ، که در آن وزن با دشواری زیاد کاهش می یابد.
رسوب چربی در کبد منجر به کبد چرب می شود - تجمع چربی در داخل سلول کبد با جایگزینی بعدی توسط بافت همبند و ایجاد نارسایی کبد. سنگ های کلسترول در کیسه صفرا تشکیل می شود و منجر به نقض جریان خروج صفرا می شود.
رسوب چربی در چربی زیر جلدی نوع خاصی از چاقی را تشکیل می دهد - رسوب غالب چربی در شکم. این نوع چاقی با حساسیت کم به رژیم غذایی مشخص می شود. تحت تأثیر انسولین ، تولید سبوم تحریک می شود ، منافذ روی صورت گسترش می یابد و آکنه ایجاد می شود.
مکانیسم اقدام منفی در چنین مواردی از چند جهت اجرا می شود:
- آنزیم لیپاز مسدود شده است ، که باعث تجزیه چربی می شود.
- انسولین اجازه نمی دهد چربی به انرژی تبدیل شود ، زیرا در احتراق گلوکز نقش دارد. چربی به صورت انباشته باقی می ماند.
- در کبد تحت تأثیر انسولین ، سنتز اسیدهای چرب تقویت می شود که منجر به رسوب چربی در سلولهای کبدی می شود.
- تحت عمل آن ، نفوذ گلوکز به سلولهای چربی افزایش می یابد.
- انسولین سنتز کلسترول را تقویت کرده و تجزیه آن توسط اسیدهای صفراوی را مهار می کند.
در نتیجه این واکنشهای بیوشیمیایی موجود در خون ، میزان چربی با چگالی بالا افزایش می یابد و آنها روی دیواره شریان ها قرار می گیرند - آترواسکلروز ایجاد می شود. علاوه بر این ، انسولین به تنگ شدن لومن رگ های خونی کمک می کند و باعث تحریک رشد بافت ماهیچه ای در دیواره عروق می شود. همچنین از تخریب لخته های خونی که انسداد رگ است جلوگیری می کند.
با تصلب شرایین ، بیماری عروق کرونر قلب پیشرفت می کند ، بافت مغزی با ایجاد سکته مغزی تحت تأثیر قرار می گیرد ، فشار خون شریانی رخ می دهد و عملکرد کلیه مختل می شود.
اثرات افزایش انسولین در خون
انسولین محرک رشد بافت است و باعث تسریع تقسیم سلولی می شود.با کاهش حساسیت به انسولین ، خطر ابتلا به تومورهای پستان افزایش می یابد ، در حالی که یکی از عوامل خطر آن اختلالات همزمان در قالب دیابت نوع 2 و چربی خون بالا است و همانطور که می دانید چاقی و دیابت همیشه در کنار هم قرار می گیرند.
بعلاوه ، انسولین مسئول حفظ منیزیم در داخل سلول ها است. منیزیم خاصیت آرامش بخش دیواره عروقی را دارد. در صورت نقض حساسیت به انسولین ، منیزیم از بدن دفع می شود و برعکس سدیم به تأخیر می افتد که باعث تنگ شدن رگ های خونی می شود.
نقش انسولین در ایجاد تعدادی از بیماری ها به اثبات رسیده است ، در حالی که این بیماری به دلیل عدم ایجاد شرایط مناسب برای پیشرفت است:
- فشار خون شریانی.
- بیماریهای انکولوژیک.
- فرآیندهای التهابی مزمن.
- بیماری آلزایمر.
- نزدیک بینی
- فشار خون شریانی به دلیل عملکرد انسولین بر کلیه ها و سیستم عصبی ایجاد می شود. به طور معمول ، تحت عمل انسولین ، گشاد شدن عروق رخ می دهد ، اما در شرایط از دست دادن حساسیت ، بخش سمپاتیک سیستم عصبی فعال شده و رگ ها باریک می شوند ، که منجر به افزایش فشار خون می شود.
- انسولین تولید عوامل التهابی را تحریک می کند - آنزیم هایی که فرآیندهای التهابی را پشتیبانی می کنند و سنتز هورمون آدیپونکتین را که اثر ضد التهابی دارد مهار می کند.
- مطالعات وجود دارد که نقش انسولین را در پیشرفت بیماری آلزایمر اثبات می کند. طبق یک نظریه ، پروتئین خاصی در بدن ساخته می شود که سلول های مغزی را از رسوب بافت آمیلوئید محافظت می کند. این ماده - آمیلوئید است که باعث می شود سلولهای مغزی عملکرد خود را از دست دهند.
همان پروتئین محافظ میزان انسولین خون را کنترل می کند. بنابراین با افزایش سطح انسولین ، تمام نیروها صرف کاهش آن می شوند و مغز بدون محافظت می ماند.
غلظت بالای انسولین در خون باعث کشیدگی چشم می شود که احتمال تمرکز طبیعی را کاهش می دهد.
علاوه بر این ، پیشرفت مکرر نزدیک بینی در دیابت نوع 2 و چاقی مشاهده شده است.
نحوه افزایش حساسیت بافت به انسولین
برای جلوگیری از ایجاد سندرم متابولیک ، توصیه های زیر باید رعایت شود:
- محدودیت غذایی غذاهای سرشار از کلسترول (گوشت چرب ، غذای دریایی ، گوشت گاو ، غذای سریع)
- به دلیل از بین بردن کامل قند از رژیم غذایی ، میزان کاهش کربوهیدراتهای ساده کاهش می یابد.
- رژیم باید متعادل باشد ، زیرا تولید انسولین نه تنها توسط کربوهیدرات ها بلکه توسط پروتئین ها تحریک می شود.
- رعایت رژیم و عدم وجود تنقلات مکرر ، به ویژه با غذاهای قندی.
- آخرین وعده غذایی باید 4 ساعت قبل از خواب باشد ، زیرا شام دیررس باعث ترشح انسولین و آسیب به صورت رسوب چربی می شود.
- با افزایش وزن بدن ، برگزاری روزهای روزه و روزه های کوتاه مدت (فقط تحت نظر پزشک).
- آشنایی با رژیم غذایی غذاهای دارای فیبر کافی.
- فعالیت بدنی اجباری در قالب پیاده روی های روزانه یا تمرین های درمانی.
- معرفی داروهای انسولین فقط در صورت عدم تولید آن می تواند باشد - با دیابت نوع 1 ، در سایر موارد این منجر به بروز بیماری های متابولیکی می شود.
- با انسولین درمانی ، نظارت مداوم بر میزان گلوکز برای جلوگیری از مصرف بیش از حد مهم است.
افسانه های زیادی پیرامون انسولین وجود دارد - در ویدئوی این مقاله با موفقیت رد می شود.
تولید انسولین در بدن
لوزالمعده مسئول تولید انسولین است - به همین دلیل دارای سلولهای بتا ویژه است. در بدن انسان ، این هورمون میزان متابولیسم کربوهیدرات ها را تنظیم می کند ، بنابراین ترشح آن حیاتی است. این چطور پیش می رود؟ فرآیند تولید انسولین چند مرحله است:
- لوزالمعده برای اولین بار پروپروئینولین (پیش ماده انسولین) تولید می کند.
- در همان زمان ، یک پپتید سیگنال (L-پپتید) تولید می شود ، وظیفه آن کمک به پروپروئینسولین است که وارد سلول بتا شده و به پروینسولین تبدیل شود.
- علاوه بر این ، پروینسولین در ساختار ویژه سلول بتا - مجتمع Golgi ، جایی که مدت زمان طولانی بالغ می شود ، باقی مانده است. در این مرحله پروینسولین در C- پپتید و انسولین شکاف می یابد.
- انسولین تولید شده با یون های روی واکنش نشان می دهد و به این شکل در داخل سلول های بتا باقی می ماند. برای ورود آن به خون ، گلوکز موجود در آن باید غلظت بالایی داشته باشد. گلوکاگون مسئول مهار ترشح انسولین است - توسط سلول های آلفا لوزالمعده تولید می شود.
انسولین برای چیست؟
مهمترین کار انسولین تنظیم سوخت و ساز کربوهیدرات با عمل بر روی بافت های وابسته به انسولین بدن است. این چطور پیش می رود؟ انسولین با گیرنده غشای سلولی (غشاء) در تماس است و این کار کار آنزیم های لازم را شروع می کند. نتیجه آن فعال شدن پروتئین کیناز C است که در متابولیسم درون سلول نقش دارد.
بدن برای حفظ سطح قند خون نیاز به انسولین دارد. این امر به دلیل این واقعیت حاصل می شود که هورمون:
- به بهبود جذب گلوکز بافت کمک می کند.
- فعالیت تولید گلوکز در کبد را کاهش می دهد.
- این کار آنزیم های مسئول تجزیه قند خون را شروع می کند.
- تسریع در انتقال گلوکز اضافی به گلیکوژن.
سطح انسولین در خون نیز بر سایر فرآیندهای بدن تأثیر می گذارد:
- جذب اسیدهای آمینه ، پتاسیم ، فسفر و منیزیم توسط سلول ها.
- تبدیل گلوکز در سلولهای کبد و چربی به تری گلیسیرید.
- تولید اسید چرب.
- تولید مثل مناسب DNA.
- سرکوب شکست پروتئین.
- میزان اسیدهای چرب وارد جریان خون کاهش می یابد.
انسولین و قند خون
چگونه قند خون توسط انسولین تنظیم می شود؟ در فردی که دیابت ندارد ، قند خون تقریباً یکسان باقی می ماند ، حتی اگر مدت طولانی غذا نخورده باشد ، زیرا پانکراس انسولین را در پس زمینه تولید می کند. پس از خوردن غذا ، محصولات کربوهیدرات به مولکولهای گلوکز موجود در دهان تقسیم می شوند و وارد جریان خون می شوند. سطح گلوکز افزایش می یابد ، و لوزالمعده انسولین انباشته شده را در خون آزاد می کند و میزان قند خون را عادی می کند - این اولین مرحله از پاسخ انسولین است.
سپس آهن دوباره در ازای مصرف شده ، هورمونی تولید می کند و به آرامی بخش های جدیدی را به تجزیه قندهای جذب شده در روده می فرستد - مرحله دوم پاسخ. مازاد اضافی استفاده نشده گلوکز تا حدی به گلیکوژن تبدیل شده و در کبد و ماهیچه ها ذخیره می شود و تا حدی به چربی تبدیل می شود.
هنگامی که مدتی بعد از خوردن غذا می گذرد ، مقدار گلوکز خون کاهش می یابد و گلوکاگون آزاد می شود. به همین دلیل ، گلیکوژن جمع شده در کبد و ماهیچه ها به گلوکز تجزیه می شود و سطح قند خون عادی می شود. کبد و ماهیچه های باقی مانده بدون تأمین گلیکوژن بخش جدیدی از آن را در وعده غذایی بعدی دریافت می کنند.
انسولین خون
سطح انسولین خون نشان می دهد که بدن چگونه گلوکز را پردازش می کند. هنجار انسولین در یک فرد سالم از 3 تا 28 میکرومول در میلی لیتر است. اما اگر قند زیاد با انسولین زیاد ترکیب شود ، این بدان معنی است که سلولهای بافتی نسبت به هورمونی که آهن را در مقادیر طبیعی تولید می کند ، مقاوم (غیر حساس) هستند. قند خون بالا و انسولین پایین نشان می دهد که بدن فاقد هورمون تولید شده است و قند خون زمان تجزیه ندارد.
سطح بالا رفته
بعضی اوقات افراد به اشتباه معتقدند که افزایش تولید انسولین نشانه مطلوبی است: به نظر آنها ، در این حالت شما در برابر هایپرگلیسمی بیمه می شوید. اما در حقیقت رهاسازی بیش از حد هورمون فایده ای ندارد. چرا این اتفاق می افتد؟
گاهی اوقات یک تومور یا هایپرپلازی لوزالمعده ، بیماری های کبد ، کلیه ها و غدد فوق کلیوی مقصر است.اما بیشتر اوقات ، افزایش تولید انسولین در دیابت نوع 2 اتفاق می افتد ، هنگامی که هورمون به مقدار طبیعی تولید می شود ، و سلول های بافتی "آن را نمی بینند" - مقاومت به انسولین وجود دارد. بدن به ترشح هورمون ادامه می دهد و حتی مقدار آن را نیز افزایش می دهد ، بیهوده تلاش می کند کربوهیدرات ها را وارد سلول ها کند. بنابراین ، با دیابت نوع 2 ، سطح انسولین در خون به طور مداوم بالاتر از حد طبیعی است.
دانشمندان دلیل این که سلول از جذب انسولین متوقف می شود ، ژنتیک را در نظر می گیرد: طبیعت بیان می کند که مقاومت به انسولین به بدن کمک می کند تا در گرسنگی بماند و باعث می شود در زمان های مناسب چربی جمع شود. برای جامعه مدرن کشورهای توسعه یافته ، گرسنگی مدت طولانی است که اهمیتی ندارد ، اما ارگانیسم ، طبق عادت ، سیگنالی به خوردن بیشتر می دهد. تجمع چربی در طرفین رسوب می شود و چاقی تبدیل به مکانیسم محرک اختلالات متابولیکی در بدن می شود.
سطح پایین
کاهش انسولین ممکن است نشانگر دیابت نوع 1 باشد ، هنگامی که کمبود هورمون منجر به استفاده ناقص از گلوکز می شود. علائم بیماری عبارتند از:
- ادرار سریع
- عطش شدید شدید.
- قند خون - گلوکز در خون است ، اما به دلیل کمبود انسولین قادر به عبور از غشای سلولی نیست.
متخصص غدد باید با علل کاهش یا افزایش تولید انسولین سر و کار داشته باشد - باید با آزمایش خون با او تماس بگیرید.
دلایل اصلی کاهش تولید انسولین عبارتند از:
- تغذیه نادرست ، هنگامی که فرد غذاهای چرب ، کربوهیدرات ، کالری بالا را ترجیح می دهد. بنابراین انسولینی که پانکراس تولید می کند برای تجزیه کربوهیدرات های دریافتی کافی نیست. تولید این هورمون در حال افزایش است و سلولهای بتا که مسئول آن هستند تخلیه می شوند.
- پرخوری مزمن.
- استرس و کمبود خواب مانع از تولید انسولین می شود.
- بدتر شدن ایمنی در نتیجه بیماریهای مزمن و در نتیجه عفونتهای گذشته.
- هیپودینامیا - به دلیل سبک زندگی بی تحرک ، قند خون افزایش می یابد و میزان انسولین تولید شده توسط بدن کاهش می یابد.
انسولین در سلولهای پانکراس تولید می شود. این در تمام فرآیندهای متابولیکی بدن نقش اساسی دارد. با این وجود ، عملکرد اصلی آن کاهش قند خون است. این هورمون به دلیل خاصیت آنابولیک بسیار مورد استفاده در بدن سازی است.
در کنار عملکرد آنابولیک ، انسولین همچنین دارای خواص ضد کاتابولیک است ، و مانع از تولید آنزیم هایی می شود که با هدف تجزیه چربی ها و. این هورمون حمل و نقل است ، یعنی انتقال گلوکز به عضله و بافت چربی به آن بستگی دارد.
1. اقدامات مربوط به متابولیسم:
- افزایش جذب گلوکز و سایر مواد توسط سلولها
- تحریک آنزیم گلیکولیز
- تولید گلیکوژن افزایش یافته است
- کاهش شدت گلوکونوژنز ، یعنی کاهش در تشکیل گلوکز در کبد از سایر مواد.
2. اقدامات آنابولیک:
- بهبود جذب
- بهبود انتقال یونهای پتاسیم ، منیزیم و فسفات
- بهبود سنتز پروتئین
- افزایش تولید اسیدهای چرب.
3. اقدامات ضد انعقادی:
- کاهش تخریب پروتئین
- کاهش اسیدهای چرب در خون.
خطرات و خطرات مرتبط با مصرف انسولین
غالباً در انجمن ها و درگاه های موضوعی می نویسند که مقدار بالای انسولین به ناچار می تواند منجر به مرگ شود. با این حال ، دانشمندان ثابت کرده اند که حداقل دوز کشنده انسولین 100 واحد است ، این مقدار برابر با یک سرنگ کامل است. بسیاری از افراد پس از طی کردن 3000 واحد جان سالم به در بردند. در این حالت ، حتی اگر مصرف بیش از حد مصرف شود ، زمان زیادی برای تماس با آمبولانس وجود خواهد داشت.
قبل از کما ، به طور معمول ، چند ساعت می گذرد. به همین دلیل است که حتی دوزهای کشنده باعث مرگ نمی شوند ، زیرا زمان لازم برای تأمین به موقع گلوکز خون وجود دارد.
انواع انسولین مورد استفاده در بدن سازی
در تمرین بدن سازی ، از 2 نوع این هورمون استفاده می شود - کوتاه مدت و فوق العاده کوتاه.
انسولین کوتاه مدت عمل خود را 30 دقیقه پس از تزریق آغاز می کند ، اوج عمل آن طی 2 ساعت رخ می دهد و پس از 5-6 ساعت توسط بدن کاملاً پردازش می شود.
انسولین فوق العاده کوتاه کار خود را بعد از 15 دقیقه شروع می کند ، بعد از 2 ساعت به اوج می رسد و بعد از 3-4 ساعت از بدن دفع می شود. این نوع می تواند بلافاصله قبل از غذا یا بلافاصله پس از آن مصرف شود.
متوسط هزینه یک دوره انسولین (2 ماه) 2000-3000 روبل است.
جوانب مثبت و منفی انسولین
عوامل زیر را می توان به جنبه های مثبت نسبت داد:
- نسبتاً کم هزینه
- در دسترس بودن (قابل خریداری در هر داروخانه)
- عملا هیچ تقلبی وجود ندارد (برخلاف استروئیدها)
- عوارض جانبی اندک ، غیر سمی
- اثر آنابولیک خوب
- ترکیب با آنابولیک های دیگر امکان پذیر است
منفی شامل:
- پذیرش مشکل
- افزایش چربی قابل لمس است
- مصرف انسولین می تواند منجر به اثرات منفی زیر شود:
- کاهش قند خون (هیپوگلیسمی)
- خارش در محل تزریق
- واکنشهای آلرژیک
- کاهش تولید انسولین خود.
همچنین شایان ذکر است انسولین تأثیر منفی بر کبد و کلیه ها نمی گذارد و همچنین بر قدرت آن تأثیر نمی گذارد.
مهم! قبل از مصرف هرگونه داروی دارویی برای اهداف ورزشی ، با پزشک خود مشورت کنید.
سودمندی مقاله را ارزیابی کنید:
در صورت استفاده از دوزهای صحیح ، بیماران مبتلا به دیابت ، درمان انسولین را تحمل می كنند. اما در برخی موارد ، واکنش های آلرژیک به انسولین یا اجزای اضافی دارو و همچنین برخی از ویژگی های دیگر مشاهده می شود.
آیا دیابت مشکلات زیادی به همراه دارد؟
مدتها بود که قصد داشتم و سرانجام تصمیم گرفتم این مقاله را بنویسم ، زیرا قدرت بیشتری برای ساکت ماندن و رعایت نادانی و هذیان غالب در بین مردم و پزشکان در امور بهداشت و پزشکی وجود ندارد. غم انگیز است که ببینیم افراد فریب خورده چگونه رنج می برند ، که نمی خواهند خود را مجبور به باز کردن چشمان خود کنند و بدون الگو و پیش داوری به جهان بنگرند ، حداقل کمی از وقت گرانبهای خود را صرف می کنند تا باهوش تر شوند و زندگی و زندگی عزیزان خود را حداقل کمی انجام دهند. بهتر و مطمئن تر درعوض ، به طور عادت ، کورکورانه به تنها زندگی و سلامتی خود به "علم پزشکی" اعتماد می کنیم ، که برای صدها سال از عمر آن هنوز صحیح علل بیماری ها را درک نکرده است. ناگفته نماند که در مورد درمان آنها صحبت می شود اما در عین حال ، او سرسختانه ادامه می دهد كه او "فقط درست" و "ایمن" است. چه چیزی در این مورد برای افراد عادی باقی مانده است؟ هیچ چیز دیگری غیر از این که کورکورانه به یک معجزه ایمان داشته باشیم وجود ندارد و پزشک "جادوگری افسانه ای" خواهد بود که قادر به انجام معجزه باشد.
مقالات و کتابهای زیادی در مورد این بیماری "موذی" نوشته شده است ، فیلم های بسیاری ساخته شده است و تقریباً همه آنها به این نتیجه می رسند که دیابت به هیچ وجه قابل درمان نیست و حتی نباید در مورد آن فکر کنید. روش های مختلف ، رژیم های غذایی و مجموعه تمرین های بدنی و اساساً همه چیز ارائه می شود. البته روشهای "جایگزین" دیگری نیز وجود دارد که بیشتر شبیه طلاق پیش پا افتاده است. در مورد دلایل بیماری چیزهای کمی شناخته شده است ، اگر نگوییم اصلاً این چیزی نیست. البته برخی فرضیات و فرضیه ها وجود دارد که هیچ کس را توجیه نمی کند ، اما این همه موضوع برای یک مکالمه کاملاً متفاوت است. و اکنون می خواهم در مورد چگونگی بروز این بیماری ، چگونگی تلاش برای "درمان" آن ، و با چه معنی صحبت کنم. و از همه مهمتر ، آنچه این همه می تواند منجر به آن شود و ناگزیر متعاقباً منجر می شود.
"بیماری شیرین" در هر سنی ممکن است رخ دهد. خطرناکترین دیابت به دلیل عوارضی است که در طی سالها و خیلی سریع ایجاد می شود. در بدترین حالت ، این بیماری می تواند کشنده باشد.اندام ها و سیستم های مختلفی مورد حمله قرار می گیرند که در نتیجه اختلالات متابولیکی به تدریج فرسوده می شوند. در اینجا شایع ترین و خطرناک ترین عوارض دیابت ذکر شده است:
- صدمه به عروق کوچک به خصوص چشم و کلیه. این می تواند منجر به نابینایی و به تبع آن نارسایی کلیوی شود.
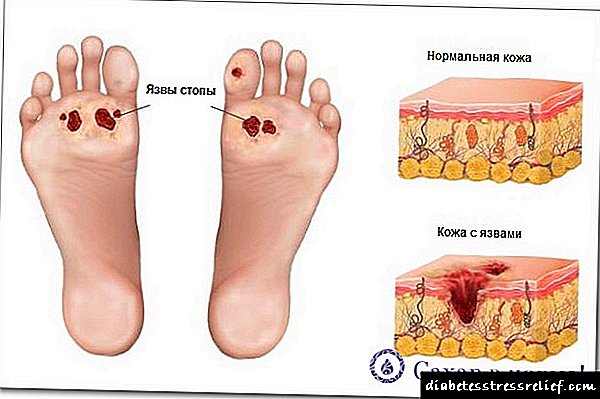
- اختلالات گردش خون در پاها. متعاقباً ، این منجر به ایجاد زخم در پاها می شود. زخم ها به مدت طولانی بهبود نمی یابند ، زیرا به دلیل اختلالات متابولیکی ، بازسازی بافت زمان بسیار طولانی می گیرد. در موارد شدید ، مناطق آسیب دیده با جراحی برداشته می شوند - قطع می شوند.
- آسیب به بافت عصبی. آنچه باعث درد در اندام ها می شود ، احساس بی حسی یا برعکس ، آستانه حساسیت را کاهش می دهد ، که منجر به "نوروپاتی دیابتی" می شود.
- افزایش کلسترول ، فشار خون و دیگران.
تا به امروز ، تمام درمان های دیابت به رژیم غذایی و انسولین درمانی رسیده اند ، که برای کم کردن قند طراحی شده است. تنها راه ارائه شده توسط چنین بیمار با داروی سنتی ، انسولین یا به اصطلاح جایگزین مصنوعی آن است که ظاهراً چیزی جز سود ندارد. اعتقاد بر این است که ، به لطف این اختراع عالی دانشمندان ، یک بیمار مبتلا به دیابت قادر به زنده ماندن است.
اما آیا واقعاً چنین است؟ هیچ کس تاکنون این ادعا را که خود به خود غیرعلمی است ، زیر سوال نبرد. در واقع ، همانطور که می گویند ، هر جمله ای همیشه طرف مقابل "سکه" را دارد. تنها سؤال این است که بتوانیم یکی از این دو طرف را درست انتخاب کنیم یا حداقل حداقل دو شر را تعیین کنیم. و برای انجام این کار ، لازم است که حداکثر مقدار ممکن از اطلاعات موثق مورد بررسی قرار گیرد ، و بتوانید آن را تجزیه و تحلیل کنید. و در حال حاضر بر اساس این تجزیه و تحلیل بی طرفانه برای نتیجه گیری درست است.
چه راه حلی از انسولین و به طور دقیق تر آنالوگ مصنوعی آن وجود دارد و چرا بر این نکته تأکید می کنم ، از روایت بیشتر مشخص می شود. اما در ابتدا سعی خواهم کرد به طور مختصر خود بیماری ، جوهر ، دلایل و پیامدهای آن را بیان کنم.
دیابت - جوهر بیماری ، علل و پیامدهای آن.
دیابت قند به دو دسته تقسیم می شود:
دیابت نوع 1 - وابسته به انسولین ، که در آن لوزالمعده به دلایل خاص ، انسولین کمتری تولید می کند و سپس ، هنگامی که فرد تزریق می شود ، عملکرد غده محو می شود و تولید هورمون کاملاً متوقف می شود. در نتیجه سطح گلوکز (قند) در خون بالا می رود و بعداً در ادرار ظاهر می شود. این نوع بیماری عمدتا کودکان و نوجوانان را درگیر می کند.
دیابت نوع 2 ، (یا دیابت در بزرگسالان و سالمندان) تا حدودی متفاوت ایجاد می شود. در این حالت ، لوزالمعده به طور عادی کار می کند ، انسولین تولید می شود ، اما یا به مقدار کافی یا انسولین از کیفیت مناسبی برخوردار نیست - از نظر ساختاری صحیح نیست ، بنابراین نمی تواند به طور کامل در متابولیسم شرکت کند ، یا حساسیت سلول ها به این هورمون مختل می شود ، یا همه با هم مصرف می شوند. .
و سپس پزشکان قرصهای حاوی قند را تجویز می کنند که به سادگی اجازه نمی دهند قند در روده جذب شود ، یا سایر قرص هایی که باعث تحریک اضافی به اصطلاح "گیرنده های انسولین" می شوند ، یعنی. اثر هورمون را بر روی سلول تقویت کنید. حداقل ، این یک یا روش دیگر در فهرستهای پزشکی نوشته شده است.
داروهای دیگری نیز وجود دارد که بر اساس یک اصل دیگر کار می کنند ، اما به هر حال همه آنها با هدف مسدود کردن یا مهار تولید گلوکز یا جذب آن در خون انجام می شود که به هیچ وجه مشکل را حل نمی کند بلکه فقط آن را تشدید می کند و به شخص توهم می دهد که همه چیز "به ترتیب" است. در نتیجه ، قند کمتری در خون جذب می شود ، سطح آن کاهش می یابد و مغز به لوزالمعده دستور می دهد مقدار انسولین را کاهش دهد ، که باعث افزایش مجدد سطح قند (گلوکز) در خون می شود.پزشک مجبور است دوز قرص حتی بزرگتری را تجویز کند و این روند دوباره تکرار شود. و سرانجام ، این قرص ها به هیچ وجه متوقف نمی شوند و بیمار به تزریق منتقل می شود و راه دیگری وجود ندارد.
معلوم می شود که در موارد اول و دوم به همان نتیجه می رسیم: بیمار روی هورمون مصنوعی یا بهتر بگوییم محلول آن کاشته می شود و فرد به یک برده مادام العمر انسولین و متعاقباً به یک فرد معلول تبدیل می شود. اما از این گذشته ، نه تنها و نه آنقدر انسولین مسئول سطح گلوکز خون است.
اول از همه ، سطح قند خون کبد را تنظیم می کند. و این را باید برای همه کسانی که در مدرسه آموزش آناتومی می دانستند ، دانست. وقتی قند زیادی در خون وجود دارد ، کبد مقدار اضافی آن را به حالت نامحلول (گلیکوژن) منتقل می کند و تا لحظه مناسب ذخیره می کند. با رسیدن چنین لحظه ای ، کبد گلیکوژن را به حالت محلول در می آورد و آن را درون خون می اندازد و بنابراین سطح گلوکز را به مقدار مطلوب برای ارگانیسم داده شده حفظ می کند. بنابراین ، کبد مستقیماً در تنظیم قند خون نقش دارد. انسولین مکانیسم اضافی برای تجزیه مولکول های گلوکز و جذب آن توسط سلول ها است. اما کبد مسئول این است که چه مقدار از این گلوکز در ابتدا در خون خواهد بود!
کبد و لوزالمعده کار به صورت جفت ، و اختلال در یکی از این اندامها به ناچار منجر به تضعیف عملکردهای دیگر می شود. بنابراین ، برای تشخیص دقیق ، این فاکتور مهم باید مورد توجه قرار گیرد. یادآوری این نکته به ویژه بسیار مهم است ، با وجود نوع 2 بیماری ، که برخی پزشکان از آن مستحق هستند ، یک سندرم محسوب می شود ، یعنی یک وضعیت موقتی است. با افزایش سن ، سرباره و سموم (سموم) در بدن هر فرد جمع می شوند ، بنابراین عملکرد سیستم "پاکسازی" بدن به ناچار کاهش می یابد: کلیه ها خون را به خوبی تصفیه نمی کنند و این باعث افزایش بیشتر بار روی کبد می شود ، زیرا این ارگان از جمله موارد دیگر پاسخ می دهد. برای شکستن سموم که به دلیل فرآیندهای التهابی ، با مواد غذایی ، داروها وارد بدن می شوند. و مطمئناً با وجود چنین بار اضافی ، عملکردهای کبدی کاهش می یابد و ممکن است لحظه ای پیش بیاید که کبد دیگر نتواند با پردازش گلوکز مقابله کند و سطح آن به تدریج افزایش می یابد. در این حالت ، حتی مقدار زیادی انسولین که توسط لوزالمعده ترشح می شود موجب صرفه جویی نمی شود ، بلکه برعکس: هورمون بیشتری تولید می شود ، که باعث احساس مداوم گرسنگی می شود ، فرد بیشتر غذا می خورد ، کربوهیدرات های بیشتری وارد می شوند.
یک شخص وزن پیدا می کند ، قند بالا می رود ، که بیشتر کبد را سنگین می کند. وقتی چنین افزایش قند خون پایدار شود ، فرد به آن مبتلا می شود دیابت نوع 2 ، و درمان به صورت داروهای هیپوگلیسمی تجویز می شود.
به طور کلی پذیرفته شده است که میزان گلوکز خون در هر معده خالی تقریباً 5 میلی مول در لیتر است ، اما در اصل این شاخص به طور مداوم در نوسان است و برای هر فرد فردی است. سطح گلوکز به طور مداوم تغییر می کند. بسته به زمان روز ، کمیت و کیفیت غذا و آب ، چه فرد بیمار باشد یا سالم ، در استراحت یا بعد از ورزش ، چاه و غیره. درست است ، در بدن سالم ، سطح قند به خودی خود تنظیم می شود - به طور خودکار ، بر اساس نیاز. فرد بیمار چنین مکانیسمی ندارد ، یا به طور قابل ملاحظه ای دچار اختلال است ، بنابراین "دیابتی" نمی تواند به طور قند و قند مطابق با قند خوب باشد. به عنوان مثال: آیا شما چیزی خورده اید - قند بالا می رود ، انسولین تزریق می کند - قند کاهش می یابد ، استراحت می کند - دوباره بالا می رود ، تمرین می کنید یا از نظر جسمی کار می کنید - دوباره پایین می آید ، و غیره و غیره. صبح یک قند سطح ، بعد از ظهر دیگر ، در غروب سوم ، شب چهارم.
به طور کلی ، همه چیز بر میزان قند تأثیر می گذارد - این زمان روز و زمان سال و هوا و سن و فعالیت بدنی یا عدم وجود آن است ، چه شما بخورید یا نه ، و چه چیزی خوردید و چه موقع و چه مقدار احساس خوبی دارید یا بیمار ... قند دائما "پرش" می یابد ، زیرا اکنون با کمک تزریق انسولین به صورت دستی تنظیم می شود.و در غیر این صورت نمی تواند ناشی از عدم تنظیم طبیعی باشد! این پیچیدگی بیماری است ، زیرا شما باید قند خود را به صورت دستی کنترل کنید ، و همانطور که خودتان می فهمید ، جایگزین کردن مکانیسم طبیعی به هر وسیله ، حتی مدرن ترین ، غیرممکن است. و همان "پمپ انسولین" نمی تواند تأثیر مطلوب را ارائه دهد ، بلکه در مقایسه با "قلم سرنگ" انسولین را روانتر و یکنواخت تر تزریق می کند ، اما دوز و دارو یکسان است. و اکنون ما هموارانه به مهمترین چیز یعنی تهیه انسولین نزدیک شدیم.
"درمان" دیابت - انسولین چیست؟
انسولین هورمون طبیعی مکانیسم دیگری برای جذب گلوکز توسط سلول است. یعنی او گلوکز را به حالت "قابل هضم" تبدیل می کند تا بتواند وارد این سلول شود و آن هم هست. انسولین سطح قند را تنظیم نمی کند ، بلکه فقط به جذب آن کمک می کند!
بنابراین ، آنها می گویند که انسولین در متابولیسم دخیل است ، اما مقدار این مواد ، به طور دقیق تر یک - قند ، کبد را کنترل می کند!
هنگامی که کبد سالم است و با سموم و سموم مختلفی پر بار نیست ، وقتی فرد پیشرو است ، هیچ فرآیند التهابی در بدن وجود ندارد و سیستم ایمنی بدن وقتی سالم است که کلیه ها کار خود را به خوبی انجام دهند ، یعنی سموم و سموم را خارج از بدن از بین می برند ، پس همه چیز کم و بیش نظم دارد. . در غیر این صورت ، تنظیم قند خون مختل شده و کبد با عدم توانایی نگه داشتن قند ، به مقدار بیش از حد شروع به رها کردن آن در خون می کند.
البته بدن می تواند مقدار انسولین تولید شده را برای خنثی کردن قند اضافی افزایش دهد ، که به طور کلی این اتفاق می افتد ، اما این فقط یک اقدام موقت است و اساساً هیچ چیزی را حل نمی کند ، زیرا کبد همچنان به مقدار غیر طبیعی می تواند گلوکز را درون خون پرتاب کند. در نتیجه قند خون همچنان بالا می رود و وقتی آستانه مشخصی رسید ، قند نیز در ادرار ظاهر می شود. فرد شروع به غلبه بر تشنگی ، ضعف ، تمایل مکرر به توالت می کند و همه اینها با کاهش سریع وزن همراه است.
بنابراین ، یا به نظر می رسد ، دیابت نوع 2 در حال پیشرفت است. به بیمار قرصهای حاوی قند تجویز می شود که در جذب قند در روده دخالت می کند و از این طریق به کاهش قند خون می رسد. تصمیم خیلی هوشمندانه ، اینطور نیست؟
از آنجا که قند در خون متوقف نمی شود ، سلول ها در واقع شروع به گرسنگی می کنند - قند کمی در خون وجود دارد. به خصوص مضرات گرسنگی "قند" بر سلولهای عصبی تأثیر می گذارد! در اصل ، آنها به انسولین احتیاج ندارند و می توانند قند را بدون آن (وابسته به انسولین) جذب نکنند ، اما آنها بیش از دیگران به گلوکز احتیاج دارند ، زیرا به دلیل اهمیت ویژه آنها برای بدن ، مدیریت آن به مقدار زیادی انرژی نیاز دارد و شایع ترین و مقرون به صرفه ترین حامل این انرژی گلوکز است. .
اما به قرص ها برگردید. آنها با کمک آنها به کاهش قند خون می رسند و از جذب آن در روده از مواد غذایی یا جلوگیری از تولید آن در کبد جلوگیری می کنند. در نتیجه این ، لوزالمعده به دلیل بی فایده بودن جزئی شروع به تولید انسولین کمتری می کند و دوباره قند بالا می رود. در پاسخ به این موضوع ، پزشک بار دیگر دوز دارو را افزایش می دهد و همه چیز دوباره تکرار می شود.
در پایان ، لوزالمعده تقریباً تولید انسولین متوقف می شود ، اگرچه در ابتدا به درستی کار می کرد. قرص ها نتیجه کاملاً متوقف می کنند و بیمار مجبور به انتقال به تزریق انسولین می شود که در نهایت لوزالمعده را می کشد و به آتروفی متعاقب آن منجر می شود. فرد برای زندگی به انسولین وابسته می شود ، یا به اصطلاح ، آنالوگ مصنوعی او ، که با استفاده از "قلم سرنگ" یا "پمپ انسولین" در زیر پوست تزریق می شود ، که باعث تغییر در جوهر ماده نمی شود. این پمپ فقط به شما امکان می دهد تا در طول روز نرم تر باشید تا یک دوز همان انسولین وارد کنید.
از این طریق دیابت نوع 2 ناگزیر ، با این رویکرد ، وارد جریان می شود دیابت نوع 1 ، نوع وابسته به انسولین . برخی پزشکان دیابت نوع 2 را که عمدتاً افراد بزرگتر و سالخورده را درگیر می کند ، یک سندرم در نظر می گیرند ، یعنی یک وضعیت موقتی است که من با آن کاملاً موافقم. با رویکردی شایسته ، یک رژیم غذایی دقیق ، فشار بدنی متوسط و تغییر در شیوه زندگی به طور کلی ، دیابت نوع 2 با احتمال زیاد قابل درمان است ، یا بهتر بگوییم بهبود می یابد. به همان روشی که ایمنی احیا شود ، عملکرد کبد ترمیم می شود.
کبد به طور کلی از این نظر بی نظیر است و تنها ارگانی است که سلولهای آن قادر به بازسازی (بهبودی خود) هستند ، با رویکردی معقول و شیوه زندگی سالم! اما ، ظاهراً داروی "ما" به بهبودی واقعی افراد علاقه ای ندارد ، بلکه فقط به درمان مادام العمر و گاه گران آنها ، که به بیمار اجازه می دهد تا مدت کوتاهی فقط مشکلات خود را فراموش کند و دیواره های کلینیک را ترک کند تا خیلی زود به آنجا برگردد. معلوم است که هیچ کس جز خودمان علاقه ای به سلامتی خوب ما ندارد: برای پزشکان این کار و درآمد است ، برای شرکت های داروسازی سود کلانی است. و فقط برای خودمان ناراحتی ، درد و ناامیدی است. بدیهی است که پزشکی به افراد سالم علاقه ای ندارد: فرد سالم هرگز برای معالجه به بیمارستان نمی رود و این باعث می شود ارتش عظیمی از پزشکان از درآمد خود محروم شوند. من در مورد آن دسته از داروها صحبت نمی کنم که افراد سالم جلوی خرید آنها را بگیرند و تمام آن شرکت های دارویی را بدون سود رها کنند ، که به هر حال ، تقریباً همه متعلق به صاحبان خارجی است. با توجه به اینکه سود حاصل از فروش دارو و تجهیزات پزشکی به میزان قابل توجهی از درآمد قاچاق غیرقانونی مواد مخدر "فراتر می رود" ، مشخص می شود که با وجود سالم بودن ، هیچ کس ما را تنها نخواهد گذاشت.
من یک بیمار خوب را به خاطر می آورم که از پزشک سؤال می کند که تاریخ پزشکی وی را تکمیل می کند: آیا او زندگی می کند؟ که او ، با فکر کردن ، پاسخ می دهد: شما خواهید کرد. اما ثروتمند نیست. خوب ، چیزی که دوباره حواسم پرت شد. بیایید به انسولین "گوسفندان ما" برگردیم.
انواع مختلف انسولین وجود دارد: این انسولین با منشأ حیوانی (گوشت خوک ، گاو) و همچنین مهندسی ژنتیک انسان است ، اگرچه این تمام اطلاعاتی است که می توانید درج کنید. نه یک فرمول ، نه توضیحی ، نه یک اصل عمل بلکه فقط برخی تعریف مبهم است که چیز خاصی نمی گوید. در اصل ، ترکیب روی درج تقریباً در همه جا یکسان است و خود محلول ، که شامل هورمون است ، در تمام انسولین ها کاملاً یکسان است ، که از نظر شیمی آلی عجیب است ، زیرا مواد مختلف در همان محیط باید متفاوت رفتار کنند. اما اکنون می توانید این سؤال را کنار بگذارید.
انسولین ها همچنین به کوتاه مدت (7-8 ساعت) تقسیم می شوند ، که باید قبل از هر وعده غذایی و طولانی مدت (بیش از 18 ساعت) با یک یا دو بار مصرف تجویز شود. و اگر انسولین های "کوتاه" برای جایگزینی هورمون طبیعی طراحی شده اند ، پس با انسولین های طولانی ، وضعیت کاملاً متفاوت است. واقعیت این است که در بدن مکانیسم وجود دارد ، هم قند را کاهش می دهد و هم برعکس ، یعنی افزایش این سطح. این امر ضروری است به طوری که همیشه قند در مقدار کاملاً لازم حفظ شود و به این ترتیب جهشی ناگهانی وجود نداشته باشد. هر روز مقادیر متفاوتی از کربوهیدرات ها را می خوریم و هنگامی که آنها کافی نباشند ، بدن به دلیل منابع خاص خود سطح خود را افزایش می دهد. این جایی است که کبد درگیر است ، و همچنین هورمون گلوکاگون ، که توسط لوزالمعده نیز تولید می شود ، تنها سلول های دیگر ("آلفا") مسئول این فرآیند هستند. گلوکاگون برای تولید گلوکز خود در کبد مورد نیاز است ، - این مسئول در صورت لزوم افزایش قند خون است.
بنابراین ، انسولین های "طولانی" تولید گلوکاگون را سرکوب می کنند ، یعنی آنها به سادگی کار سلول های "آلفا" را مهار می کنند ، که منجر به کاهش قند خون و آتروفی این گروه از سلول های پانکراس می شود. در نتیجه ، سلولهای "بتا" که مسئول تولید انسولین هستند را نابود کرده ایم و علاوه بر این ، سلولهای "آلفا" را نیز نابود کرده ایم و عدم سازگاری کامل در مکانیسم کنترل قند خون. همچنین ، تحت تأثیر انسولین ، به دلیل اختلال در سنتز گلوکز ، کبد نیز رنج می برد.و بدون کبد سالم ، متابولیسم طبیعی ، به ویژه متابولیسم کربوهیدرات ، به طور کلی غیرممکن است. به همین دلیل است که به طور کلی پذیرفته شده است که استفاده از "پمپ انسولین" به معنای عوارض بسیار ایمن تر است و فقط به این دلیل که پمپ فقط از یک انسولین با عملکرد کوتاه استفاده می کند ، بنابراین کبد و لوزالمعده بسیار کمتر رنج می برند ، بنابراین عواقب مخرب نیز هست. باید کمتر باشد
در نتیجه انسولین لوزالمعده را کاملاً سرکوب می کند و روند غیرقابل برگشت می شود. اما این همه چیز نیست. و نه بدترین چیزی که منجر به استفاده مداوم از انسولین می شود.
درمان دیابت - مواد تحریک کننده در داروها.
من فقط اسامی انسولین خواهم گفت زیرا از نظر ترکیب تقریباً یکسان هستند ، که به خودی خود نیز عجیب است. در اینجا برخی از متداول ترین انسولین ها ذکر شده است: Actrapid ، Humulin ، Lantus و دیگران.
حال بگذارید مختصراً هریک از آنها را بطور جداگانه در نظر بگیریم. آنها از چه چیزی ساخته شده اند؟ (داده های گرفته شده از درج - دستورالعمل های مربوط به داروها ، و همچنین از منابع رسمی باز در اینترنت). در جدول زیر از شما می خواهم که به همان ترکیب شیمیایی مواد تحریک کننده توجه کنید ، این ترکیبات انسولین که به نظر من عامل اصلی بروز عوارض در دیابت هستند.
| № | نام انسولین | ماده فعال | برندگان |
| 1 | یک محلول انسولین خنثی و تک قطبی با انسولین انسانی یکسان است. مهندسی ژنتیک انسان. | کلرید روی (تثبیت کننده انسولین) ، گلیسرول ، متاکرزول (وسیله ای برای استریل کردن محلول حاصل از آن ، به شما امکان می دهد تا حداکثر 6 هفته از یک بطری باز استفاده کنید) ، اسید هیدروکلریک یا هیدروکسید سدیم (برای حفظ سطح pH خنثی) ، آب برای تزریق. | |
| 2 | انسولین انسانی 100 IU / ml. | برای تعیین pH می توان از متاکرزول ، گلیسرول (گلیسیرین) ، گلیسیرین (گلیسیرین) ، فنل ، سولفات پروتئین ، سدیم هیدروژن فسفات ، اکسید روی ، آب برای تزریق ، محلول اسید هیدروکلریک 10٪ یا محلول هیدروکسید سدیم 10٪ استفاده کرد. | |
| 3 | متاکرزول ، کلرید روی ، گلیسرول (85٪) ، هیدروکسید سدیم ، اسید هیدروکلریک ، آب برای تزریق. |
از این جدول دشوار نیست که توجه داشته باشید که در هر سه آماده سازی مواد تحریک کننده یکسان هستند. با مواد فعال ، این یک راز کامل است: نه فرمول شیمیایی و نه یک اسم خاص - عملاً هیچ چیزی که حداقل به نوعی به روشن شدن آنچه در کل است کمک می کند. و آیا در فرآیند استفاده از آنها برای مدت طولانی هیچ آسیب و یا فایده ای از این مواد وجود دارد؟
نمی دانم چرا چنین است؟ احتمالاً یک راز تجارت است. با "کمکی" ، وضعیت از نظر محتوای اطلاعاتی که حتما از آنها استفاده خواهیم کرد ، بسیار "بهتر" است و نگاهی دقیق تر به این "مواد کمکی" می اندازیم.
چرا آنها مانند ما به ما کمک می کنند؟ ما سعی خواهیم کرد آنرا بفهمیم. هرکسی که بسیار تنبل باشد و تمام خصوصیات و خواص این ترکیبات شیمیایی ذکر شده در زیر را بخواند ، می تواند این اطلاعات را روان و "مورب" بنگراند ، فقط با توجه به متن مورد برجسته. به اندازه کافی برای درک میزان خطر ابتلا به این لک در بدن.
|
برای کسی دشوار نیست ، حتی کمترین تحصیل کرده ، توجه به این مسئله همه مواد فوق بسیار سمی هستند و اگر آن را به زبان روسی بگذارید - برای بدن انسان بسیار مسموم و خطرناک است ، حتی در صورت تماس با پوست ، لایه بیرونی آن با سلولهای مرده پوشانده شده است. و چه می توانیم در مورد مصرف مستقیم بگوییم ... نیمی از آنها دارای کلاس 2 خطر 4 ، دوم فقط برای افراد بسیار خطرناک مانند سیانید پتاسیم و جیوه هستند!
این ، در اصل ، می توانست مقاله را خاتمه دهد ، زیرا اطلاعات فوق برای هر فرد عاقلی کاملاً کافی است تا از شدت مضراتی که این سموم ایجاد می کنند ، بخصوص با استفاده مادام العمر در داخل ، بفهمند! و این دقیقاً همان چیزی است که در مورد استفاده از انسولین اتفاق می افتد ، هر کس چه می گوید. اما برای کسانی که در "مخزن" قرار دارند ، و ممکن است کاملاً درک کنند که این همه معنی برای بیمار مبتلا به دیابت چیست ، سعی می کنم شرایط را کمی روشن کنم.
ممکن است شخصی اعتراض کند: دوز این مواد در داروها خیلی زیاد نیست ، و "آنها نمی توانند آسیب زیادی وارد کنند" ، اما بیایید به نتیجه نرسیم. اولا ، صدمه "خاص" هم نیست! و ثانیا ، چنین بیانیه ای فقط تا حدودی برای آن داروها صادق است. که یک فرد طول نمی کشد ، در طی یک دوره کوتاه از درمان. در مورد ما با دیابت ، فرد مجبور است هر روز و چندین بار ، تمام عمر خود را به انسولین تزریق کند! بنابراین ، به نظر می رسد مقدار ناچیزی از این مواد سمی به هم اضافه می شوند! در سال این کوکتل شیمیایی ، حدود 150 میلی لیتر ، به علاوه یا منهای ، بسته به دوز فردی ، مستقیماً وارد جریان خون می شود. به علاوه ، چندین ماده بسیار سمی در محلول انسولین وجود دارد ، بنابراین اثرات مضر آنها به میزان قابل توجهی افزایش می یابد! و تمام این خشم به طور کلی ناگزیر به مسمومیت مزمن کل ارگانیسم ، به اختلال در کلیه ها و کبد ، به سوختگی های شیمیایی دیواره رگ های خونی و مویرگ ها می انجامد که منجر به خونریزی میکرو می شود و این به نوبه خود منجر به آتروفی بافت ، فرآیندهای التهابی مزمن ، تجمع مقدار زیادی سموم و سموم. حضور مداوم سموم در بدن به ناچار کار کلیه ها را از بین می برد و این مسئله باعث می شود که مشکل حتی بیشتر با حذف سموم بدن از بین برود. علاوه بر این ، کلیه ها مستقیماً مسئول فشار خون بر دیواره رگ های خونی هستند ، به اصطلاح "تن عروقی" را تنظیم می کنند.
البته فشار خون بالا بهترین تأثیر را در مویرگهای شکننده و شکننده و به طور کلی ندارد. اما افزایش فشار خون یک معیار لازم برای بدن است: کلیه های "گرفتگی" دیگر نمی توانند به طور صحیح خون سموم را تمیز کنند ، که بدن را با مسمومیت عمومی تهدید می کند ، بنابراین به منظور فشار خون ضخیم ، "شیرین" و "کثیف" از طریق به اصطلاح گلومرول ها مویرگها ، که تمامیت آن نیز شکسته است ، بدن به سادگی مجبور به افزایش فشار خون می شود. البته این با عواقب ناخوشایندی همراه است ، در قالب خونریزی جزئی ، افزایش بار روی قلب ، احساس ناخوشایند و سردرد. اما این بسیار کمتر از مسموم کردن کل ارگانیسم در مدت زمان کوتاه بسیار شر است. با فشار خون بالا ، فرد می تواند مدت طولانی زندگی کند و از نظر جسمی همچنان فعال باشد. اما اگر خون از سموم و سموم پاک نشود ، فرد خیلی سریع و دردناک خواهد مرد. مطمئناً بسیاری از چنین پدیده ای ناخوشایند مانند عفونت شنیده شده اند - مسمومیت با خون. در هر دو مورد ، پیش بینی ها آرامش بخش نیستند ، اما طبیعت مکانیسم دیگری برای تصفیه خون ندارد! هیچ طبیعتی نمی تواند پیش بینی کند که خود مردم حتی اگر ناخواسته خود را مسموم کنند ، خود را مسموم می کنند.
همه آنچه در بالا توضیح داده شد ، و نه تنها منجر به اختلال جدی در عملکرد کلیه اندام ها و بافت ها ، به ویژه آنهایی که متراکم به رگ های خونی مجهز هستند می شود: اینها کبد ، کلیه ها ، طحال ، مغز و بافت عصبی به عنوان یک کل ، از جمله عصب بینایی و شبکیه چشم ها ، که به معنای واقعی کلمه توسط مویرگ های کوچک سوراخ می شوند. خوب ، مطمئناً این با توجه به دورترین مکان آنها از قلب ، خود کشتی ها ، به خصوص کشتی های اندام تحتانی هستند. سیستم قلبی عروقی نقش حمل و نقل را در بدن ایفا می کند ، به همین دلیل تحویل مواد مغذی و اکسیژن به سلول ها و همچنین دفع سموم و سموم از سلول ها انجام می شود. به عنوان یک کل ، این فرایند "متابولیسم" نامیده می شود. نقش اصلی در این فرایند توسط باریکترین کشتی ها - مویرگ ها ایفا می شود که از طریق آن این مبادله صورت می گیرد.
مویرگها لوله های میکروسکوپی بسیار نازکی هستند که همه میکروسکوپ ها قادر به تشخیص آن نیستند. برای مرجع: طول کل سیستم گردش خون شخص در فرم "مستقر شده" بیش از 100 هزار کیلومتر است ، نه متر بلکه کیلومتر است! اینها چند فاصله در اطراف زمین است! بدن ما به معنای واقعی کلمه توسط باریکترین رگ های خونی سوراخ می شود. دیواره چنین مویرگ هایی با یک لایه سلول منفصل شده است. چنین ساختار ساده ای باعث می شود متابولیسم شدیدتری بین خون و پلاسما وجود داشته باشد که سلول های ما در آن شناور می شوند. و حتی آسیب جزئی به مویرگها با وارد شدن گلبولهای قرمز به پلاسما باعث خونریزی می شود که غیرقابل قبول است (پدیده ای که به عنوان یک کبودی برای همه شناخته می شود).البته بدن قادر است چنین رگ آسیب دیده را ترمیم کند ، اما وقتی آسیب زیادی دیده می شود و آنها به طور مداوم جمع می شوند ، بدن به سادگی قادر به لکه دار کردن تمام سوراخ ها نیست.
برای جلوگیری از خونریزی در مقیاس بزرگ و گسترش عفونت ، که همیشه در مناطق آسیب دیده ظاهر می شود ، چنین مویرگ های آسیب دیده متلاشی می شوند. بعداً ، کشتی های "شکسته" به سادگی با اصطلاح های درشت به اصطلاح "تازه شکل گرفته" جایگزین می شوند. در حین "ترمیم" و تعویض رگ های خونی ، سلول هایی که از آنها تغذیه می شدند یا از بین می روند یا عملکردشان را به طور جدی از دست می دادند ، و توسط سلول های بافت همبند ساده جایگزین شدند که به عنوان "ماده ترمیم کننده" در بدن ما عمل می کند. دیگر توابع نیست.
بافت عصبی که وظیفه کنترل همه سیستم ها و اندام های بدن ما را بر عهده دارد ، به ویژه در برابر گرسنگی حساس است. یک مثال برجسته از آسیب به چنین بافتی ، به اصطلاح ذکر شده در بالا ، به اصطلاح "رتینوپاتی دیابتی" است - آسیب و اختلال در عملکرد شبکیه برای تکمیل آتروفی عصب بینایی. البته چنین فرآیندهای تخریبی در بدن اتفاق می افتد ، اما در چشم آنها بیشتر مورد توجه قرار می گیرند. به معنای واقعی کلمه.
و برای بازگرداندن بینایی ، قبل از هر چیز لازم است که از مصرف سموم بدن جلوگیری شود و کلیه ها نیز تمیز شوند. سپس عملکرد پانکراس را بازیابی کنید. سپس تمام رگها را ترمیم کنید ، سلولهای فوتوسایتزای مرده و آسیب دیده را با سلولهای سالم جایگزین کنید ، همه سموم و رسوبات را از چشم جدا کنید. تمام این تغییرات را در سطح سیگنالهای کنترلی مغز برطرف کنید و تنها پس از آن می توانید روی کار کامل چشم و بقیه بدن حساب کنید. برای تحقق همه این موارد ، ابتدا باید گردش خون و سوخت و ساز بدن ، کار همه رگ های خونی دیگر بدن را تمیز و ترمیم کنید. اما برای انجام یک نظافت عمومی در بدن ، باید عملکرد طبیعی کلیه ها را قبل از این کار به طور کامل بازگردانید. در غیر این صورت ، تمام این جریان از سموم و ذرات سلولهای مرده به سادگی کلیه ها را مسدود می کنند ، که منجر به اصطلاح "نارسایی کلیه" ، مسمومیت با خون و درنهایت مرگ بدن می شود. و اکنون ، هر کس می تواند به تنهایی نتیجه گیری کند ، آیا ممکن است طب مدرن حداقل بخشی از موارد فوق را تهیه کند؟ فکر می کنم جواب بدیهی است
علت واقعی عوارض دیابت چیست؟
به گفته پزشکان علت واقعی همه این مشکلات به هیچ وجه قند نیست. به طور دقیق تر ، به اندازه ی انسولین مصنوعی قند نیست ، بلکه دقیق تر ، راه حلی است که در آن قرار دارد و رگ های خونی بیمار مبتلا به دیابت را هر روز می سوزاند ، که به نوبه خود منجر به عواقب جدی غیر قابل برگشت خواهد شد. تنها سوال زمان و "حاشیه ایمنی" یک ارگانیسم خاص است ، اما نتیجه هنوز قابل پیش بینی است. قند ، یا به عبارتی یک مولکول گلوکز ، به تنهایی نمی تواند چنین آسیبی به بدن وارد کند ، زیرا این یک سوخت طبیعی جهانی برای سلول ها است و بدن برای جذب چنین مولکول ها سازگار است. نکته دیگر این است که بیش از حد این مولکولها وجود دارد. مانند هر روش دیگر ، به بهترین نحو بر بدن نیز تأثیر نمی گذارد و خود این مولکول ها مضر نیستند ، اما مضر است که بدن نتواند آنها را جذب کند ، و حتی در چنین مقادیر غیر طبیعی. در نتیجه ، یک وضعیت متناقض به وجود می آید: در صورت وجود مقدار زیاد مواد مغذی ، بدن به راحتی نمی تواند آنها را جذب کند ، و مرتباً "گرسنه می شود". بدین ترتیب ، کاهش فشار و سایش کلیه سیستم ها و اندام ها به تدریج شکل می گیرد که درنهایت منجر به مرگ بدن می شود.
به منظور جذب صحیح همان گلوکز ، بدن به مقدار کافی و کیفیت انسولین ، ترجیحاً با منشا طبیعی ، نیاز دارد.یک آنالوگ مصنوعی فقط می تواند بخشی از انسولین خودمان را جایگزین کند. علاوه بر این ، روند خود تنظیم قند خون کاملاً مختل شده و با یک "دستی" جایگزین می شود ، و با تمام تمایل نمی تواند متابولیسم طبیعی را جبران کند ، و این به طور اصولی برای هر پزشکی امکان پذیر نیست. تجویز دستی هورمون انسولین فقط این توهم را به وجود می آورد که همه چیز خوب کار می کند. و دیر یا زود منجر به عوارض جدی مانند کوری ، اختلال در عملکرد کلیه ها ، سیستم قلبی عروقی ، اختلالات گردش خون در اندام تحتانی و غیره می شود و دلیل این همه ننگ قند نیست ، یا به اصطلاح نه به اندازه قند انسولین ، جایگزین مصنوعی آن ، سیستم عروقی و کلیه را غیرفعال می کند. و حتی خود انسولین نیست ، بلکه راه حل موجود در آن است ، و این مستقیماً در خصوصیات شیمیایی برخی از مواد تحریک کننده - به عنوان مثال "گلیسیرین" نشان داده شده است.
به طور کلی ، یک وضعیت متناقض با این مؤلفه بوجود می آید: یک آماده سازی انسولین ، که برای کمک به کاهش قند خون طراحی شده است ، حاوی ماده ای است که خود این سطح را افزایش می دهد و علاوه بر این ، عملکرد مویرگی را به شدت خراب می کند و منجر به اضافه عروقی می شود. و همه اینها با دیابت ...
من نمی دانم که چگونه این حتی می تواند در چارچوب عقل سلیم جای بگیرد؟ از این گذشته ، این داروها در بعضی از کشورهای عقب مانده از "جهان سوم" تولید نمی شوند ، بلکه در اروپا توسط شرکتهای دارویی جدی با سالها تجربه تولید می شوند. آیا آنها درک نمی کنند که چه کاری انجام می دهند؟ من فکر می کنم که آنها کاملاً درک می کنند ، و این در حال حاضر مستلزم یکسری موضوعات دیگر با ماهیت کاملاً متفاوت است که خارج از محدوده این مقاله است.
اما دوباره ، دوباره به مبحث ما. من تکرار می کنم که علت چنین عوارض جدی فقط نمی تواند "قند" باشد. بدن حداقل به نوعی با تعداد زیادی مولکول گلوکز سازگار است ، اما بدن ما قطعاً برای مقادیر عظیمی از چنین "کوکتل" شیمیایی موسوم به "مواد تحریک کننده" آماده نیست و قطعاً برای ما از چنین چیزهای زشت تهیه نشده است. اما طبیعت نمی تواند فرض کند که ما خودمان هستیم. به طور داوطلبانه ، ما با قویترین سموم ، و حتی در چنین مقادیر و با چنین پایداری جنون آمیز ، آب را به معنای واقعی کلمه شروع خواهیم کرد.
قبل از اتمام این مقاله ، می خواهم کمی توضیح دهم یک سوال و با مصونیت در دیابت . از جمله موارد دیگر ، به اصطلاح ضد عفونی کننده ها ، که بخشی از همان محلول انسولین در مقادیر زیادی هستند ، باعث آسیب شدید سیستم ایمنی بدن می شوند. البته آنها لحظه مثبت خاصی را وارد می کنند و باعث عفونت در ناحیه تزریق انسولین می شوند ، چرا تقریباً هیچ وقت فرآیندهای التهابی در این مکان ها انجام نمی شود ، اگرچه روزانه تزریق انجام می شود و پوست در این مکان ها با الکل درمان نمی شود و حتی استفاده چند برابر از همان سوزن ها مجاز است. روی سرنگ اما اینجاست که تمام فواید ضد عفونی کننده به پایان می رسد و آسیب جدی آغاز می شود. علاوه بر این واقعیت که این مواد بسیار سمی هستند - سمی ، که فشار جدی به سیستم لنفاوی ، کلیه ها ، کبد ، قلب و عروق ، سیستم عصبی می گذارد ، همچنین ایمنی ما را "اشتباه" می دهد.
در حقیقت ، آنها نقش آنتی بیوتیک ها را بازی می کنند ، استفاده طولانی مدت از آن ها اثرات جبران ناپذیری بر سیستم ایمنی بدن می گذارد. در مورد دیابت قندی ، این "درمان ضد التهابی" در تمام عمر من به طول می انجامد ، بنابراین ایمنی شخصی من عملاً از کار عادی متوقف می شود ، زیرا تمام کارها در خنثی سازی باکتری ها توسط ضد عفونی کننده ها انجام می شود ، که در تهیه انسولین به طور غیر منطقی بسیاری وجود دارد. بهانه سازندگان از این امر ضروری است به طوری که یک ویال باز انسولین برای مدت طولانی می تواند در آن نگهداری نشود ، در برابر هیچ انتقادی مقاومت نمی کند. در مرحله اول ، چنین ویال ها ، و اکنون آمپول ها ، هرگز به صورت اصلی به عنوان غیر ضروری باز نمی شوند ، و خود این دارو توسط پیست قلم سرنگ به شدت بیرون می رود ، و هیچ چیز دیگری.و چنین آمپول کاملاً سریع تمام می شود و جایگزین ماده جدید می شود ، و نمی توان هیچ گونه ضد عفونی کننده "افزایش یافته" ایجاب کرد. و باز هم یک سؤال دارم: چرا پس از آن در آماده سازی انسولین چنین مقدار عظیمی از داروهای ضد میکروبی وجود دارد؟ پزشکان طبیعتاً پاسخ این سؤال را به سبک "بنابراین ضروری" و "آن را بی خطر" می یابند ...
هنوز به دلایلی ، هیچ کس به آن توجه نمی کند و به بارهایی که سیستم لنفاوی با دیابت مبتلا دارد - توجه نمی کند - سیستمی که در ارتباط تنگاتنگی با سیستم قلبی عروقی و مکمل آن کار می کند ، وظیفه دفع و خنثی سازی سموم و سموم را بر عهده دارد. ، تعادل را حفظ کرده و همه "مایعات" موجود در بدن ما را تمیز می کند ، و همچنین جزئی از سیستم ایمنی بدن است که برای دیابت بسیار مهم است. همه می دانند که دیابت سیستم ایمنی بدن را به طور جدی تضعیف می کند ، اما چرا ، هیچ کس واقعاً توضیح نمی دهد. هر پزشک همیشه به همه سؤالات پاسخ می دهد: "... شما چه می گویید ، می خواهید ، شکر است ، و به همین دلیل همه مشکلات ..." ، که فقط تا حدی درست است.
طبق این منطق ، فرآیندهای التهابی عمدتاً در گیاهان قند رخ می دهد ، زیرا ایمنی بدن تضعیف شده است و همه افراد دیگر باید سالم و از عفونت ها محافظت شوند. در حقیقت ، ما تصویر کاملاً متفاوتی را مشاهده می کنیم ، یعنی اینکه "کارگران قند" غالباً از عفونتهای حاد تنفسی رنج نمی برند ، در حالی که افراد سالم ، برعکس ، اغلب بیمار می شوند ، اگرچه آنها دستورات کاملی با قندها دارند. بنابراین ، در مورد میزان قند نیست. و نکته دقیقاً در همان ضد عفونی کننده ها است که اگرچه عفونت را سرکوب می کنند ، اما خود آنها منجر به مرگ تعداد زیادی از سلول های سالم می شوند! و اگر کسی سعی کند میزان انسولین را به میزان قابل توجهی کاهش دهد ، در نتیجه خطر عواقب ناخوشایند را دارد ، یعنی با تشدید همه بیماری های مزمن.
هرگونه ضد عفونی کننده یا آنتی بیوتیک اثر مخربی نه تنها بر روی سلولهای پاتوژنها بلکه بر روی تمام سلولهای سالم نیز دارد ، زیرا در اصل آنها هیچ تفاوتی با نوع اول ندارند. بنابراین ، مصرف آنتی بیوتیک ها اغلب و به روش های مختلف توصیه نمی شود. حتی نام "آنتی بیوتیک" (شامل کلمات یونانی دیگر "ضد" و "بیو" است که به معنای "علیه زندگی" است) برای خودش صحبت می کند. البته آنتی بیوتیک ها می توانند در تشدید شدید برخی از بیماریهای عفونی مفید باشند ، اما هیچ چیز بیشتر. در موارد دیگر ، آنها آسیب جدی به بدن وارد می کنند ، عملکرد سیستم ایمنی بدن را تضعیف می کنند و اعتیاد آور هستند.
بنابراین ، با در نظر گرفتن همه موارد فوق ، نتیجه گیری غم انگیز به وجود می آید: همراه با "دارو" ، ما عوارض کاملی از خود بروز می یابیم که بعضی اوقات جدی تر از خود بیماری است که برای آن درمان می کنیم.
در مورد انسولین ، یک فاجعه کامل و همچنین با هر شیمی دیگر رخ می دهد. نه تنها این ، انسولین مصنوعی یک متابولیسم کامل کربوهیدرات را تأمین نمی کند بلکه باعث آسیب های جبران ناپذیری به کل بدن می شود! هر ، ساده ترین دارو حتی با استفاده کوتاه مدت از عوارض جانبی نیز برخوردار است و این معمولاً روی درج نوشته می شود. اما ، با انسولین ، به دلایلی ، وضعیت کاملاً متفاوت است. بر روی درج همراه ، هیچ کلمه ای در مورد عواقب منفی ناشی از مصرف این دارو ، به استثنای عدم تحمل فردی ، وجود ندارد. آیا کسی می تواند پاسخ دهد كه چگونه در صورت وجود بسیاری از مواد سمی در این ترکیب ، چگونه می توان گفت؟ بله ، و با استفاده مادام العمر؟ به جز پنهان کردن عمدی اطلاعات ، این را نمی توان نام برد ...
آیا جایگزینی برای انسولین برای دیابت وجود دارد؟
من فکر می کنم که مطمئناً کسانی خواهند بود که اعتراض کنند و بگویند انسولین زندگی مردم را نجات می دهد و به هر حال هیچ چیز دیگری برای آن وجود ندارد. به این صورت می توان پاسخ داد: آنچه ممکن است و موجب صرفه جویی در آن می شود ، اما فقط برای اینکه بعداً آن را به "کابوس" تبدیل کنیم. و همیشه یک انتخاب وجود دارد و شخص باید قبل از انجام این انتخاب حداقل در مورد خطرات و عواقب آن هشدار داده شود.و اگر دیابت نوع 1 کار ساده ای نیست ، اگرچه مبهم است ، بنابراین فرد مبتلا به دیابت نوع 2 هر فرصتی برای سالم ماندن و آسیب دیدن ندارد. فقط لازم است که همه چیز را بطور صحیح و قابل فهم برای مردم توضیح دهید ، و نه به ناچار اجتناب از عوارض را مرعوب کنید.
البته ، یک امتناع ساده از انسولین مشکل را حل نمی کند و همیشه ممکن نیست ، اما انجام این کار کاملاً ممکن است ، اگر دانش کافی داشته باشید و یک رویکرد معقول داشته باشید! درست است ، در این حالت ، شخص باید به طور جدی روی خود کار کند:
- یک بار و برای همیشه از همه عادتها و اعتیادهای ناگوار رها شوید ،
- مراقب رژیم باشید ،
- پیاده روی بیشتر در خیابان ، به عنوان در هوای آزاد ، گلوکز به راحتی اکسید و تجزیه می شود ،
- حتماً فرهنگ جسمی روزمره خود را انجام دهید ،
- خوب ، البته ، نگرش صحیح روانشناختی و مطالعه تمام اطلاعات موجود در مورد این بیماری.
به طور کلی ، شما باید سبک زندگی خود را کاملاً تغییر دهید ، به یک زندگی سالم و مناسب. می فهمم که این کار به هیچ وجه آسان نیست ، اما هدف نهایی زندگی سالم و طولانی است ، شاید باید بر هر تنبلی و ضعفی غلبه کرد.
می خواهم تأکید کنم که به هیچ وجه خواهان امتناع کامل و سریع فوری انسولین نیستم! به خصوص افرادی که از نوع اول بیماری رنج می برند! من فقط آرزو می کنم برای کسانی که ممکن است در آستانه ابتلا به این بیماری موذی قرار داشته باشند ، توضیح دهم و کسانی که اصلاً از آن چیزی نمی دانند ، اما هنوز در معرض خطر هستند. بنابراین ، من وظیفه خودم را هشدار دادن به همه در مورد خطر می دانم. زیرا بدون دانش ، شخص خود را به اشتباهات اجتناب ناپذیر ، که عواقب ناشی از آن است ، محکوم می کند ، بنابراین شما باید بقیه عمر خود را از هم جدا کنید.
بالاخره لازم است بدانیم که علاوه بر خودمان ، سلامتی ما دیگر در این دنیا برای کسی ضروری نیست و فایده ای ندارد. وقت آن است که همه ما بزرگ شده و مسئولیت اقدامات خود را به عهده بگیریم. و آن را به "عموها" و "عمه" های دیگران تغییر ندهید. حتی اگر آنها پزشک باشند. فراموش نکنید که آنها همان افراد ساده ای هستند که قادر به اشتباه هستند ، هم به دلیل دانش کافی که به آنها اجازه نمی دهد نتیجه گیری صحیح و عینی بگیرند و هم از ترس غیرقانونی برای شغل و حقوق خود. اما به هر صورت ممکن است ، هر شخص شخصاً مسئول اقدامات خود است . خود انسان ، نه "خدا" ، و نه "پادشاه" و نه "سر". مهم نیست که کسی آن را دوست داشته باشد یا نه ، او آن را می فهمد یا نه. فقط وقتی فرد متوجه این موضوع شد و مسئولیت کامل اقدامات خود را به عهده گرفت ، سرانجام می توان اوضاع را به سمت بهتر تغییر داد. در این میان ، ما به خودمان ، تنها سلامتی ، به غریبه ها اعتماد می کنیم ، و مانند بچه های کوچک اعتقاد داریم که آنها می توانند در زندگی اشتباه ما چیزی را تغییر دهند ، هیچ چیز خوبی از ما انتظار نمی رود. بنابراین ، بگذارید بالاخره بزرگتر شویم و به وسیع ترین معنای کلمه باهوش شویم.
سلامتی بدن انسان به میزان هورمونهای موجود در آن ، به ویژه - انسولین بستگی دارد. مصرف بیش از حد انسولین دارای علائم و عواقب ناخوشایندی است ، می تواند صدمات جبران ناپذیری به سلامتی وارد کند.
پیامدهای مصرف بیش از حد منظم انسولین
اگر مصرف بیش از حد دوز زیاد هورمون یک بار اتفاق افتاده باشد ، علائم برجسته تر است ، بنابراین ، نیاز به اقدامات لازم برای از بین بردن عواقب آن آشکار است.
ایجاد حضور بیش از حد منظم انسولین ، که بر روی بدن تأثیر منفی می گذارد ، دشوارتر است و وضعیت بیمار را بدتر می کند.
علائم مصرف بیش از حد
اگر میزان قند خون کمتر از 3.3 میلی مول در لیتر باشد ، مقدار بیش از حد هورمون تشخیص داده می شود. تظاهرات عمومی در ابتدای شرایط: حمله شدید گرسنگی حاد ، لرزش و سوزن شدن لب و انگشتان.
حمله به سفالژی شدید تبخال زوستر ، سرگیجه ، افزایش ضربان قلب ، قلبی ، صورت به رنگ خاکستری کم رنگ است ، بیمار به شدت عرق می کند ، شروع به خمیازه می کند ، ضعف عمومی.
تحریک پذیری ظاهر می شود ، اما رفتار بیماران کفایت می کند.قشر - این اولین مرحله از هیپوگلیسمی است. در این مرحله ، همه چیز با استفاده از شیرینی صورت می گیرد ، اعتقاد بر این است که افزایش قند خون بهتر از سطح پایین است.
مرحله 2 - subcortical-diencephalic. رفتار شروع به ناکافی می کند ، آشفتگی های رویشی ظاهر می شود: عرق فراوان ، فشار زیاد ، لرزش بدن ، بینایی مضاعف ، پرخاشگری و تلاش برای تهیه غذا. با وجود هیپوگلیسمی ، بوی استون از دهان وجود ندارد.
مرحله 3 - هیپوگلیسمی: صدای عضلات به شدت افزایش می یابد ، تشنج صرع ظاهر می شود. فشار خون بالا رفته ، پوست مرطوب است ، میریریاز ، کاهش حدت بینایی ، تاکی کاردی ، رفلکس پاتولوژیک بابینسکی.
لرزش بدن نگه داشته می شود ، پوست کمرنگ ، حساسیت در اندام ها کاهش می یابد. هنگامی که پالس می شود ، لرزش اندام و بدن ظاهر می شود - این آغاز کما است.
همچنین می توانید به سرعت کربوهیدرات ها را بخورید و پیشرفت روند را متوقف کنید.
مرحله 4 - در واقع اغما است. شکر 5 واحد کاهش یافته است. از مقدار اصلی هیچ آگاهی وجود ندارد ، رفلکس ها و لحن چشم های چشم افزایش می یابد ، مردمک ها گشاد می شوند. همه علائم دیگر نیز وجود دارد.
مرحله 5 - کما عمیق ، هایپرهیدروز در حال رشد است. رفلکس ها ناپدید می شوند ، صدای ماهیچه ها کاهش می یابد ، عرق متوقف می شود. افت فشار خون ، ضربان قلب و تنفس مختل می شود.
میزان شروع علائم به نوع انسولین بستگی دارد - با تجلی کوتاه ، سریع ، با کندی - حدود چند ساعت طول می کشد. به طور متوسط ، علائم 2 ساعت پس از تجویز شروع می شود.
اگر تدابیری اتخاذ نشود ، از دست دادن آگاهی ایجاد می شود. در اینجا ، کمک به افراد اطراف مورد نیاز است.
مرگ با کاهش عملکردهای اساسی تنفس و گردش خون ، عارضه خون رخ می دهد. ضربان قلب کند می شود ، هیچ رفلکس قرنیه وجود ندارد. اگر چنین حملات هیپوگلیسمی مکرر باشد ، ناهنجاری های ذهنی ذکر می شود ، زیرا سلول های مغزی اولین نفری هستند که به هیپوگلیسمی پاسخ می دهند. در کودکان - عقب ماندگی ذهنی وجود دارد.
عواقب مصرف بیش از حد
مصرف بیش از حد دارو: عوارض و عواقب آن می تواند به صورت MI ، سکته مغزی ، ادم ریوی و مغزی ، تظاهرات قاعدگی ، هایپرترمی ، ایجاد زوال عقل و مرگ رخ دهد. انسولین و عوارض جانبی وابسته به انسولین ، به ویژه در هسته ها ، می توانند به عنوان خونریزی در شبکیه چشم ظاهر شوند.
در مصرف بیش از حد مزمن ، سندرم ساموجی ایجاد می شود. ممکن است کتواسیدوز حاد ایجاد شود. هر درمانی همیشه بدن بیمار را ضعیف می کند ، زیرا PSSP قدرتمندتر استفاده می شود و بهبودی به تعویق می افتد.
تأثیر هورمون اضافی بر مغز
مصرف بیش از حد انسولین عواقب منفی برای عملکرد مغز دارد. این به دلیل خاصیت انقباض عروق هورمون است. علائم پرفشاری خون در کودکان و بزرگسالان ممکن است به شکل سردردهای مزمن ایجاد شود.
برای از بین بردن آنها ، تغییر فرهنگ غذایی کافی است ، از خوردن غذاهای سرشار از کربوهیدرات سریع از رژیم غذایی تا حد امکان. اقامت طولانی در هوای تازه و ورزشی مفید خواهد بود.
جدی ترین شرایط ناشی از ایجاد دوز بیش از حد انسولین:
گلوکز منبع تغذیه ای برای مغز است. اگر کاهش قند خون به حد بحرانی برسد ، گرسنگی سلول های مغزی ، که در غیر این صورت به عنوان نوروگلیکوپنی گفته می شود ، شروع می شود. در پس زمینه فقدان گلوکز ، اختلالات عصبی ، اختلالات آگاهی رخ می دهد ، فرآیندهای متابولیکی در سلول های ماده خاکستری مغز مختل می شود.
کمترین آسیب هنگام مواجهه با انسولین بیش از حد ، در مناطقی از مغز است که وظیفه تنفس و فعالیت های قلبی را بر عهده دارند. بنابراین ، ضربان قلب حتی برای ایجاد کما هیپوگلیسمی هنوز مدتی ادامه دارد.
برای جلوگیری از ورم مغزی از داروهای زیر استفاده می شود: Furosemide ، Piracetam ، محلول مانیتول استفاده می شود. برای جلوگیری از فشار خون بالا ، از سولفات منیزیم استفاده می شود.
اگر رشد سریع حاد هیپوگلیسمی در مدت 30 دقیقه از بین برود ، عواقب بدن با مصرف بیش از حد انسولین حداقل خواهد بود. در غیر این صورت ، گرسنگی انرژی منجر به ورم مغزی و خونریزی در بافت آن خواهد شد.
به مصرف بیش از حد انسولین کمک کنید
اگر حمله ای به هیپوگلیسمی رخ دهد ، همیشه زمان عمل وجود دارد. خود دیابتی در اولین علامت می تواند کربوهیدرات سریع مصرف کند. اما اگر وقت را از دست دادید ، باید فوراً با آمبولانس تماس بگیرید.
قبل از رسیدن او باید: بیمار را در کنار خود قرار دهید. پاهای او را بپوشانید ، خود تزریق لازم نیست. تنها داروی ممکن نوشیدنی های شیرین است.
در دهان بیمار ، حتی اگر او بیهوش باشد ، باید یک تکه شکر بگذارید. در صورت آگاهی ، بیمار 50 تا 100 گرم نان سفید می خورد. اگر جابجایی وجود ندارد ، بعد از 3-5 دقیقه - علاوه بر این 2-3 آب نبات یا 2-3 قاشق غذاخوری نیز بدهید. شکر بعد از 5 دقیقه دیگر ، همه چیز قابل تکرار است.
تمام تزریق ها ، به ویژه برای تشنج ، توسط پزشکان اورژانس انجام می شود - این البته ، معرفی 40٪ گلوکز و بستری شدن در بیمار است.
انسولین بدن سازی
انسولین هورمونی است که توسط پانکراس تولید می شود. با توجه به افزایش اثرات آنابولیک ، از حدود سال 1994 در بدنسازی بسیار مورد استفاده قرار گرفته است. در حال حاضر ، ایمن ترین دارو HumilinR (سازنده ایالات متحده) است که بلافاصله پس از تجویز عمل می کند و مدت زمان قرار گرفتن در معرض آن بسیار کوتاه است.
فواید انسولین چیست؟
پس از ورود انسولین به بدن ، سطح قند به شدت در حالت دوم کاهش می یابد ، و هورمون سوموتروپیک پنج یا حتی هفت برابر فعال تر آزاد می شود. در نتیجه ، آنابولیسم بافت ماهیچه به طرز چشمگیری افزایش می یابد و این باعث می شود تمرین موثرتر شود.
بدنسازان فعالانه از ترکیبی از استروئیدها و انسولین ، همراه با سوماتروپین استفاده می کنند.
چرا HumilinR امن ترین است؟ در مقابل ، سایر داروهای انسولین بسیار طولانی تر روی بدن عمل می کنند و هیپوگلیسمی در بدن ورزشکار "شروع می شود". این شرایطی است که در آن سطح گلوکز به شدت پایین می آید. قبل از استفاده از چنین داروهایی ، باید دوز بهینه برای بدن خود را پیدا کنید ، و همچنین با پزشک مشورت کنید. از همه اینها ، هیپوگلیسمی باعث علائم ناخوشایند زیادی می شود ، از جمله:
- ترس از نور.
- سردرد و سرگیجه.
- تپش قلب
- غلظت کاهش یافته است.
- خواب آلودگی ، گرسنگی و افزایش تحریک پذیری.
- دلهره ، اضطراب و بی خوابی.
اگر یکی از این علائم را روی خود احساس می کنید ، باید هر چه سریعتر چیزی بخورید (این غذا حاوی کربوهیدرات های زیادی با قند است ، که حمله هیپوگلیسمی را خنثی می کند). هیپوگلیسمی برای بدن بسیار خطرناک است ، می تواند به مداخله پزشکی برود.
بدنسازان حرفه ای از بدن انسولین در بدن سازی با حداکثر سود و "تعادل مطلوب" استفاده می کنند ، که در آن بدن به طور مداوم در حالت خفیف قند خون قرار دارد. این امر در درجه اول با خوردن صالح صورت می گیرد.
انسولین
همانطور که قبلاً نیز گفته شد - همه اینها به خصوصیات فردی بدن بستگی دارد. اکثر بدنسازان در پایان تمرین انسولین تزریق می کنند (میزان دوز روزانه بین 5/5 واحد). لطفا توجه داشته باشید که انسولین در بدن سازی به طور انحصاری با یک سرنگ مخصوص تزریق انسولین تزریق می شود (در هر داروخانه بدون نسخه فروخته می شود). استفاده از سرنگ های معمولی بسیار دلسرد می شود ، زیرا انتخاب دوز مناسب تقریباً غیرممکن است.
تزریق به صورت زیر جلدی داده می شود. ابتدا پوست در شکم کشیده می شود که در زیر شما نیاز به تزریق دارید.
تزریق انسولین با گرم ممنوع است ، این کار فقط با پیش خنک کردن آن قابل انجام است. حدود 15 دقیقه پس از تزریق ، شما باید چیزی شیرین بخورید (پر از کربوهیدرات) ، و یک ساعت بعد مخلوط پروتئین.اگر خواب آلودگی بعد از تزریق شما را تحت تأثیر قرار دهد ، به هیچ وجه به رختخواب نروید ، زیرا در حالت خواب ممکن است هیپوگلیسمی شدید فعال شود. این دارو تقریباً چهار ساعت موثر است.
جوانب مثبت و منفی
مزیت اصلی افزایش اثر آنابولیک است ، در نتیجه عضلات به معنای واقعی کلمه در جلوی چشمان ما می چرخند ، به همین دلیل انسولین در بدن سازی بسیار محبوب است. نکته منفی این است که ممکن است لایه ای از چربی وجود داشته باشد (به خصوص اگر شما یک اندومورف باشید ، بدن چنین افرادی فوراً کالری اضافی را به چربی پردازش می کند).
اگر از بروز چربی می ترسید ، باید انسولین را به همراه تریودوتیرونین یا متفورمین مصرف کنید.
اکنون در مورد عوارض جانبی. ناخوشایندترین چیز مرگ است ، وقتی مقدار زیادی مصرف می کنید ، قند بلافاصله کاهش می یابد - و این می تواند منجر به مرگ شود. با توجه به اینکه چه انسولین می تواند در بدن سازی به بدن شما کمک کند ، با این دارو بسیار مراقب باشید. سلامتی مهمتر است.
انسولین مضر است: جوانب مثبت و منفی
بسیاری از بیمارانی که به دیابت مبتلا هستند ، وقتی پزشک با نیاز به استفاده از انسولین روبرو می شود بسیار نگران می شوند ، زیرا بلافاصله سوالات و نگرانی های زیادی به وجود می آید ، که اصلی ترین آنها این است - آیا انسولین مضر است؟ البته از یک طرف مشخص است که پزشک در تلاش است تا ثبات را در شرایط بیمار حفظ کند و فقط آنچه را که لازم دارد تجویز می کند ، اما با توجه به اینکه هر دارویی عوارض جانبی خاص خود را دارد ، هنوز متوجه تحقق جوانب و منفی استفاده از این دارو نمی شود:
- افزایش وزن به عنوان یک قاعده ، در پس زمینه انسولین درمانی ، بیماران شروع به افزایش وزن می کنند. با این حال ، این نه با تأثیر خود دارو ، بلکه با افزایش گرسنگی و افزایش کالری جذب شده ناشی از انسولین توضیح داده می شود. با کنترل عقلانیت در رژیم غذایی می توان از این اثر جلوگیری کرد.
- احتباس آب در بدن انسان. به عنوان یک قاعده ، چنین آسیبی به انسولین در چند هفته اول پس از شروع درمان مشاهده می شود و با افزایش فشار خون و ادم همراه با این واقعیت است که مایعات از بدن دفع نمی شود همراه است.
- مشکلات بینایی. بیشتر اوقات ، چنین عواقبی در دو هفته اول شروع درمان اتفاق می افتد و به خودی خود منتقل می شود.
- هیپوگلیسمی - شاید این اثر جانبی مصرف دارو بیشترین آسیب را به بدن انسان از جمله مرگ وارد کند.
- یک واکنش آلرژیک. این را می توان یک واکنش فردی بدن نیز نامید ، زیرا در سالهای اخیر هیچ موردی از واکنش های ناکافی به تجویز انسولین مشاهده نشده است.
- لیپودیستروفی همچنین شایع ترین آسیب با انسولین درمانی نیست ، با این حال ، گاهی اوقات یافت می شود. معمولاً در محل تزریق مكرر مشاهده می شود و با ناپدید شدن رسوبات چربی زیر جلدی یا افزایش تعداد آنها مشخص می شود.
داروخانه ها یک بار دیگر می خواهند از افراد دیابتی پول بگیرند. یک داروی مدرن معقول اروپایی وجود دارد ، اما آنها در مورد آن ساکت هستند. این
بنابراین ، اگر انسولین ، جوانب مثبت و منفی برای شما تجویز شده است ، مطمئناً می توانید ارزیابی و در نظر بگیرید ، اما فراموش نکنید که در اکثر اوقات ، این تنها راه ممکن برای حفظ سلامتی شماست و به احتمال زیاد ، مضرات آن با آن قابل مقایسه نیست مزایایی که درمان دیابت بدون شک به همراه خواهد داشت. البته همه این موارد منحصراً منوط به قرار ملاقات و استفاده از دارو تحت نظارت دقیق پزشک معالج است.
31 سال دیابت داشتم. او اکنون سالم است. اما ، این کپسولها برای افراد عادی غیرقابل دسترسی هستند ، آنها مایل به فروش داروخانه نیستند ، برای آنها سودآور نیست.
انسولین درمانی دیابت نوع 2 می تواند صدمه بیشتری به همراه داشته باشد
طبق بررسی جدید RIA Med ، یک مطالعه جدید نشان می دهد که برای بیماران مسن مبتلا به دیابت نوع 2 ، داروهای کاهش قند خون می توانند آسیب بیشتری نسبت به خوبی داشته باشند. تقریبا 25.8 میلیون نفر در ایالات متحده مبتلا به دیابت هستند ، از جمله دیابت نوع 2 ، 90-95٪ از کل موارد. دیابت نوع 2 با مقاومت به انسولین مشخص می شود - عدم توانایی بدن در تولید انسولین کافی یا استفاده از هورمون به طور موثر ، که باعث قند خون بالا می شود.با گذشت زمان ، قند خون بالا می تواند باعث کلیه ، چشم یا بیماری قلبی ، آسیب عصبی یا سکته مغزی شود.
تشخیص دیابت نوع 2 معمولاً از طریق آزمایش خون تعیین می شود که میزان هموگلوبین A1c را در خون اندازه گیری می کند. این آزمایش میانگین قند خون بیمار را طی 3 ماه گذشته نشان می دهد. بعضی اوقات با تغییر رژیم غذایی می توان این بیماری را کنترل کرد ، سایر بیماران مبتلا به دیابت نوع 2 ممکن است برای کمک به کاهش قند خون و در نهایت کاهش خطر عوارض بعد از دیابت ، به درمان نیاز داشته باشند - مثلاً انسولین یا متفورمین.
قرار ملاقات با پزشک کاملاً رایگان است. یک متخصص مناسب پیدا کنید و قرار ملاقات کنید!
از کجا شروع کنیم؟
در هر صورت ، تمرین کنید. حیرت خواهید کرد که چقدر راحت است. با یک قلم سرنگ - همان چیز ، همه چیز آسان و بدون درد است. در صورت بروز سرماخوردگی ، مسمومیت غذایی یا سایر شرایط حاد ، مهارت انجام انسولین بسیار مفید خواهد بود. در چنین دوره هایی ممکن است لازم باشد انسولین به طور موقت تزریق شود. در غیر این صورت ، دیابت ممکن است برای بقیه عمر شما بدتر شود.
بیماران دیابتی نوع 2 که تحت درمان انسولین قرار گرفته اند مشکل دارند:
- داروهای وارداتی با کیفیت بالا را به خودشان ارائه می دهند ،
- دوز را به درستی محاسبه کنید ،
- شکر را مرتبا اندازه گیری کنید ، روزانه یک دفتر خاطرات را نگه دارید ،
- نتایج درمان را تحلیل کنید.
اما درد ناشی از تزریق یک مشکل جدی نیست ، زیرا عملاً وجود ندارد. بعداً از ترسهای گذشته خود می خندید.
پس از مدتی ، حتی تزریق زیر جلدی انسولین در دوزهای پایین نیز می تواند طبق یک طرح انتخاب شده به صورت جداگانه به این وجوه اضافه شود. دوز انسولین شما 3-8 برابر کمتر از مقادیر مورد استفاده پزشکان خواهد بود. بر این اساس ، شما لازم نیست از عوارض جانبی انسولین درمانی رنج ببرید.
اهداف و روش های درمانی دیابت نوع 2 ، که در این سایت توضیح داده شده است ، تقریباً با توصیه های استاندارد کاملاً متفاوت است. با این حال ، روشها کمک می کنند ، و درمان استاندارد ، آنطور که دیده اید ، بسیار نیست. هدف واقعی و قابل دستیابی ، ثابت نگه داشتن شکر 4.0-5.5 میلی مول در لیتر ، مانند افراد سالم است. این برای محافظت در برابر عوارض دیابت در کلیه ها ، بینایی ، پا و سایر سیستم های بدن تضمین شده است.

چرا دیابت نوع 2 انسولین تجویز می کند؟
در نگاه اول ، نیازی به تزریق انسولین در دیابت نوع 2 نیست. زیرا سطح این هورمون در خون بیماران معمولاً طبیعی است ، یا حتی بالا می رود. با این حال ، همه چیز خیلی ساده نیست. واقعیت این است که در بیماران مبتلا به دیابت نوع 2 ، سیستم ایمنی بدن به سلولهای بتا لوزالمعده تولید انسولین حمله می کند. متأسفانه ، چنین حملات نه تنها در دیابت نوع 1 ، بلکه در T2DM نیز رخ می دهد. به دلیل آنها ، بخش قابل توجهی از سلولهای بتا می توانند بمیرند.
دلایل دیابت نوع 2 چاقی ، رژیم غذایی ناسالم و سبک زندگی بی تحرک است. بسیاری از افراد میانسال و سالخورده دارای اضافه وزن هستند. با این حال ، همه آنها مبتلا به دیابت نوع 2 نیستند. چه چیزی تعیین می کند که آیا چاقی به دیابت تبدیل می شود؟ از یک تمایل ژنتیکی گرفته تا حملات خود ایمنی. بعضی اوقات این حملات به حدی شدید است که فقط تزریق انسولین می تواند آنها را جبران کند.

در چه شاخص های قند نیاز به تغییر از قرص ها به انسولین دارم؟
سطح گلوکز نیز 2-3 ساعت بعد از غذا اندازه گیری می شود. ممکن است بعد از صبحانه ، ناهار یا شام مرتباً مرتفع شود. در این حالت ، شما باید قبل از این وعده های غذایی انسولین سریع (کوتاه یا ultrashort) تزریق کنید. یا می توانید علاوه بر تزریق شبانه ، انسولین طولانی صبح را تزریق کنید.
قبول نکنید که با شکر 6.0-7.0 میلی مول در لیتر زندگی کنید ، و حتی بیشتر از این ، بالاتر! از آنجا که با این شاخص ها ، عوارض مزمن دیابت ایجاد می شود ، هرچند به آرامی. با استفاده از تزریق ، شاخص های خود را به 3.9-5.5 میلی مول در لیتر برسید.
در موارد شدید ، بدون تزریق انسولین کوتاه قبل از غذا ، علاوه بر تزریق انسولین طولانی در شب و صبح ، غیرممکن است. اگر متابولیسم گلوکز شما به شدت آسیب دیده است ، به طور همزمان از دو نوع انسولین استفاده کنید ، تنبل نشوید. می توانید تمرینات بدنی را دویدن و قدرت انجام دهید. این امر باعث می شود به میزان قابل توجهی دوز انسولین را کاهش داده و یا حتی تزریق را نیز لغو کنید. در زیر بیشتر بخوانید
چند بار در روز نیاز به تزریق انسولین دارید؟
پاسخ این سوال برای هر بیمار کاملاً فردی است. بسیاری از دیابتی ها برای عادی سازی قند خود در صبح بر روی معده خالی نیاز به انسولین طولانی مدت در شب دارند. با این حال ، برخی به این نیاز ندارند. در دیابت شدید ، ممکن است تجویز سریع انسولین قبل از هر وعده غذایی لازم باشد. در موارد خفیف ، لوزالمعده بدون تزریق ، عمل هضم غذا را به خوبی انجام می دهد.
اندازه گیری قند خون با گلوکومتر حداقل 5 بار در روز به مدت یک هفته ضروری است:
- صبح با معده خالی
- 2 یا 3 ساعت بعد از صبحانه ، ناهار و شام ،
- شب قبل از خواب.
شما هنوز هم می توانید بلافاصله قبل از غذا اندازه گیری کنید.
با جمع آوری این اطلاعات خواهید فهمید:
- چه مقدار تزریق انسولین در روز نیاز دارید.
- در مورد دوز چه باید باشد
- چه نوع انسولینی نیاز دارید - طولانی ، سریع یا هر دو به طور همزمان.
آیا یک بیمار مبتلا به دیابت نوع 2 با انسولین و قرص قابل درمان است؟
این معمولاً کاری است که شما باید انجام دهید. آماده سازی های حاوی ، حساسیت بدن به انسولین را افزایش می دهد ، به کاهش دوز و تعداد تزریق کمک می کند. به خاطر داشته باشید که فعالیت بدنی چندین برابر بهتر از متفورمین عمل می کند. و درمان اصلی برای اختلال در متابولیسم گلوکز ، رژیم کم کربوهیدرات است. بدون آن انسولین و قرص ها ضعیف عمل می کنند.
بعد از شروع دیابت نوع 2 با انسولین ، چه غذایی باید باشد؟
پس از شروع درمان دیابت نوع 2 با انسولین ، باید همچنان پیروی کنید. این تنها راه کنترل بیماری است. افراد دیابتی که به خود اجازه می دهند غذا بخورند ، مجبور به تزریق مقادیر زیادی از هورمون هستند. این باعث افزایش قند خون می شود و دائماً احساس ناخوشایندی می كنیم. هرچه دوز بیشتر باشد ، خطر ابتلا به هیپوگلیسمی بیشتر است. همچنین انسولین باعث افزایش وزن بدن ، وازواسپاسم ، احتباس مایعات در بدن می شود. همه اینها باعث افزایش فشار خون می شود.
ویدئویی را مشاهده کنید که پروتئین ها ، چربی ها و کربوهیدرات های خوراکی بر قند خون تأثیر می گذارند.
کربوهیدرات ها را در رژیم غذایی خود محدود کنید تا دوزها کاهش یابد و از عوارض ذکر شده در بالا جلوگیری شود.
در مورد محصولات دیابتی بخوانید:
بعد از شروع تزریق انسولین از دیابت نوع 2 ، چه غذاهایی را باید مصرف کنم؟
مطالعه و استفاده آنها را کاملاً رها کنید. بخور آنها نه تنها مفید هستند ، بلکه همچنین خوشمزه و رضایت بخش هستند. سعی کنید پرخوری نکنید. با این وجود ، نیازی نیست بیش از حد کالری مصرفی را محدود کرده و احساس گرسنگی مزمن را تجربه کنید. علاوه بر این ، مضر است.
طب رسمی می گوید شما می توانید از غذاهای غیرقانونی که بیش از حد کربوهیدرات هستند اضافه کنید و آنها را با تزریق مقادیر زیاد انسولین پوشانید. این یک توصیه بد است ، بدون نیاز به پیروی از آن. از آنجا که چنین تغذیه ای منجر به جهش قند خون ، ایجاد عوارض حاد و مزمن دیابت می شود.
لازم است تا 100٪ از استفاده از محصولات ممنوعه خودداری کنید و هیچگونه استثنائی برای تعطیلات ، آخر هفته ها ، سفرهای کاری ، سفرهای بازدید از آنها وجود ندارد. برای مبتلایان به دیابت ، رژیمهای غذایی کم کربوهیدرات ، به ویژه رژیم دوکان و تیم فریس ، مناسب نیستند.
اگر می خواهید ، می توانید سعی کنید به طور دوره ای به مدت 1-3 روز یا حتی طولانی تر از گرسنگی بکشید. با این حال ، این ضروری نیست. دیابت نوع 2 قابل کنترل است و قند می تواند از نظر هنجار بدون گرسنگی از نظر پایداری پایدار باشد. قبل از روزه گرفتن ، چگونگی تنظیم دوز انسولین در طول روزه را بفهمید.
بسیاری از بیماران مبتلا به دیابت نوع 2 به رژیم کتوژنیک LCHF علاقه مند هستند. جابجایی به این رژیم غذایی به کاهش دوز انسولین یا حتی ترک تزریق روزانه کمک می کند. یک فیلم دقیق درباره تغذیه کتوژنیک تماشا کنید. دریابید که مزایا و معایب آن چیست. در این ویدئو ، سرگئی کوشچنکو توضیح می دهد که چگونه این رژیم از رژیم غذایی کم کربوهیدرات طبق روش دکتر برنشتاین متفاوت است. درک وزن خود را با تغییر رژیم غذایی خود درک کنید که چقدر واقع بینانه است. در مورد استفاده از رژیم های کتو برای پیشگیری و درمان سرطان اطلاعات کسب کنید.
مصرف بیش از حد انسولین مزمن
در درمان انسولین نیز می توان مصرف بیش از حد مزمن را ذکر کرد.
با آن ، بیماری همیشه شدیدتر پیش می رود ، بیمار اشتهای افزایش یافته دارد ، قند و استون در ادرار افزایش می یابد ، بیمار وزن پیدا می کند ، او تمایل به کتواسیدوز دارد ، او در طول روز با سطح های مختلف جهش در گلیسمی دارد.
این روند با تولید چنین هورمونهای ضد هورمونی مانند ACTH ، STH ، آدرنالین و کورتیکواستروئیدها همراه است. آنها به دور خود می چرخند و از هیپوگلیسمی جلوگیری می کنند ، این سندرم "سندرم سوموجی" نامیده می شود. همیشه به درمان نیاز دارد.
به اصطلاح وجود دارد "پدیده طلوع صبح" که در آن هایپرگلیسمی از 5 تا 7 صبح مشاهده می شود. این به دلیل عملکرد هورمونهای ضد هورمونی است. برعکس ، با سندرم ساموجی ، از 2 تا 4 صبح هیپوگلیسمی صبحگاهی ایجاد می شود - قند کمتر از 4 میلی مول در لیتر است.
بدن در چنین مواردی سعی در جبران این وضعیت دارد اما به سرعت از بین می رود. اگر چنین تغییراتی توجه پزشک را به خود جلب نکند ، ممکن است شرایط سنگین تر شود ، زیرا قابلیت های جبرانی بدن به سرعت خشک می شوند.
صرفنظر از نوسانات انسولین فقط می تواند پیروی از همه توصیه های پزشک باشد. بدون نشانه های خاص از دارو استفاده نکنید.
چه چیزی کمتر مضر است: تزریق انسولین یا مصرف قرص؟
انسولین و قرص ها در صورت استفاده عاقلانه به آنها آسیب نمی رسانند ، بلکه به دیابتی ها کمک می کنند. این داروهای درمانی بیماران را از عوارض ناشی از اختلال در متابولیسم گلوکز و طولانی شدن عمر محافظت می کنند. سودمندی آنها با تحقیقات علمی در مقیاس بزرگ و همچنین تمرین روزمره اثبات می شود.
اما ، استفاده از انسولین و قرص ها باید مناسب باشد. بیماران دیابتی که انگیزه زندگی طولانی دارند نیاز به درک دقیق درمان آنها دارند. به طور خاص ، مطالعه کنید و بلافاصله از مصرف آنها خودداری کنید. در صورت وجود هرگونه نشانه ای از مصرف قرص ها به تزریق انسولین استفاده کنید.
چه اتفاقی می افتد اگر یک دیابتی که روی انسولین نشسته است ، قرص متفورمین بنوشد؟
این دارو که حساسیت به انسولین را افزایش می دهد ، مقدار لازم را کاهش می دهد. هرچه میزان دوز مورد نیاز انسولین کمتر باشد ، تزریق پایدار تر و احتمال کاهش وزن بیشتر است. بنابراین ، مصرف متفورمین مزایای قابل توجهی دارد.
بیماران دیابتی نوع 2 که با انسولین تحت درمان قرار می گیرند ، علاوه بر تزریق ، معنی دار هستند که متفورمین مصرف کنند. با این حال بعید است که از یک قرص مست متوجه اثر شوید. از لحاظ تئوریکی ، فقط یک قرص متفورمین مصرف شده می تواند حساسیت به انسولین را به حدی افزایش دهد که بروز کند. با این حال ، در عمل این بسیار بعید است.
آیا می توان انسولین را با قرص های Diabeton MV ، Maninil یا Amaryl جایگزین کرد؟
Diabeton MV ، Maninil و Amaril ، و بسیاری از آنالوگ های آنها - این قرص های مضر هستند. آنها به طور موقت قند خون را پایین می آورند. با این حال ، بر خلاف تزریق انسولین ، عمر بیماران مبتلا به دیابت نوع 2 را طولانی نمی کند ، بلکه حتی مدت آن را کوتاه می کند.
بیمارانی که می خواهند زندگی طولانی کنند ، مجبورند از داروهای ذکر شده دوری کنند. ایروبیک این است که دشمنان شما مبتلا به دیابت نوع 2 قرص های مضر مصرف می کنند و همچنان از یک رژیم متعادل کم کالری پیروی می کنند. مقالات ژورنال های پزشکی می توانند کمک کنند.
اگر نه قرص و نه انسولین کمک نکنند چه باید کرد؟
این قرص ها در هنگام تخلیه لوزالمعده در بیمار مبتلا به دیابت نوع 2 ، کمک می کنند.در چنین مواردی ، این بیماری در واقع به دیابت نوع 1 می رود. نیاز فوری برای شروع تزریق انسولین ، تا زمانی که اختلال آگاهی ایجاد شود.
انسولین همیشه قند خون را کاهش می دهد ، مگر اینکه خراب شود. متأسفانه ، این یک داروی بسیار شکننده است. از کمترین مقدار دمای ذخیره سازی فراتر از حد قابل قبول ، بالا و پایین می رود. همچنین انسولین موجود در قلم سرنگ یا کارتریج برای مستقیم نور خورشید مضر است.
در کشورهای CIS ، آسیب انسولین فاجعه بار است. این بیماری نه تنها در داروخانه ها بلکه در انبارهای عمده فروشی و همچنین در حمل و نقل و ترخیص کالا از گمرک رخ می دهد. بیماران شانس بسیار بالایی برای خرید یا دریافت انسولین فاسد شده دارند که به طور رایگان کار نمی کند. مقاله "" را مطالعه کنید و آنچه را بیان می کنید انجام دهید.
چرا قند خون حتی بعد از جابجایی از قرص ها به انسولین بالا می رود؟
احتمالاً دیابتی همچنان ادامه دارد. یا دوزهای انسولین که دریافت می کند کافی نیست. به خاطر داشته باشید که بیماران چاق مبتلا به دیابت نوع 2 نسبت به انسولین حساسیت کمتری دارند. آنها برای دریافت اثر واقعی تزریق به دوزهای نسبتاً زیادی از این هورمون احتیاج دارند.
اگر جلوی تزریق انسولین را بگیرید ، چه اتفاقی می افتد؟
به دلیل کمبود انسولین در موارد شدید ، سطح گلوکز می تواند به 14-30 میلی مول در لیتر برسد. چنین دیابتی ها به مراقبت های پزشکی فوری نیاز دارند و اغلب می میرند. اختلال آگاهی ناشی از قند خون بالا در بیماران مبتلا به دیابت نوع 2 ، کما قند خون نامیده می شود. کشنده است اغلب در افراد مسن اتفاق می افتد که در کنترل بیماری خود سهل انگار هستند.
برای اکثر خوانندگان این صفحه ، کما قند خون یک تهدید واقعی نیست. مشکل آنها ممکن است عوارض مزمن دیابت باشد. به خاطر داشته باشید که آنها در هر مقدار قند خون بالاتر از 6.0 mmol / L ایجاد می شوند. این مربوط به یک سطح هموگلوبین گلیکوزی شده 5.8-6.0 است. البته هرچه قند بیشتر باشد ، عوارض سریعتر بروز می کنند. اما حتی با شاخص های 6.0-7.0 ، فرآیندهای منفی در حال حاضر در حال انجام است.
 انسولین دیابت نوع 2: از گفتگو با بیماران
انسولین دیابت نوع 2: از گفتگو با بیماران
آنها غالباً به دلیل سکته قلبی یا سکته مغزی منجر به مرگ می شوند. این دلایل مرگ معمولاً با دیابت در ارتباط نیست ، بنابراین باعث بدتر شدن آمار رسمی نمی شود. اما در واقع آنها به هم وصل هستند. در بعضی از بیماران دیابتی ، سیستم قلبی و عروقی به حدی سخت است که حمله قلبی یا سکته مغزی زودرس رخ نمی دهد. این بیماران وقت کافی برای آشنایی با عوارض کلیه ها ، پاها و بینایی دارند.
پزشکانی که ادعا می کنند قند خون 6.0-8.0 بی خطر است را باور نکنید. بله ، افراد سالم بعد از خوردن غذا چنین مقادیر گلوکز دارند. اما آنها بیشتر از 15-20 دقیقه و چند ساعت متوالی دوام ندارند.
آیا یک بیمار دیابت نوع 2 می تواند به طور موقت به انسولین تغییر کند؟
بیماران دیابتی نوع 2 در صورت پیروی از تزریق انسولین و مصرف دارو به اندازه کافی کمک نمی کنند. میزان قند خون هدفمند 3/5 تا 5/5 میلیمول در لیتر بطور پایدار 24 ساعت در روز است. باید تزریق انسولین را با دوزهای پایین شروع کنید ، به تدریج آنها را افزایش دهید تا سطح گلوکز در حد مشخص باشد.
افزایش قابل توجه فعالیت بدنی می تواند به معکوس تزریق انسولین کمک کند. آهسته دویدن و همچنین تمرینات قدرتی در ورزشگاه یا خانه ، در رسیدن به این هدف کمک می کند. سؤال کنید که چیو دویدن چیست؟ متأسفانه ، تربیت بدنی به همه افراد دیابتی کمک نمی کند که از انسولین پرش کنند. بستگی به شدت اختلالات متابولیسم گلوکز شما دارد.
آیا می توانم از انسولین به قرص برگردم؟ چگونه آن را انجام دهیم؟
برای افزایش حساسیت بدن به انسولین سعی کنید از فعالیت بدنی استفاده کنید. اگر موفق شوید ، پس هورمون خود شما که پانکراس تولید می کند ، کافی است تا قند را در حالت عادی حفظ کند.این هنجار به شاخص های 3/5 تا 5/5 میلیمول در لیتر 24 ساعت در روز اشاره دارد.
سطح گلوکز باید طبیعی باشد:
- صبح با معده خالی
- شب قبل از خواب
- قبل از غذا
- 2-3 ساعت بعد از هر وعده غذایی.
توصیه می شود تمرینات قلبی را با تمرینات قدرتی ترکیب کنید. آهسته دویدن برای تقویت سیستم قلبی و عروقی بهترین است. از شنا ، دوچرخه سواری و اسکی در دسترس تر است. بدون اینکه به ورزشگاه بروید می توانید به طور موثر در خانه و در فضای باز مشغول تمرینات قدرت باشید. اگر دوست دارید آهن را در ورزشگاه بکشید ، این کار را انجام خواهد داد.

فعالیت بدنی منظم نه تنها حساسیت بدن به انسولین را افزایش می دهد ، بلکه مزایای دیگری نیز به همراه دارد. به ویژه ، در برابر مشکلات مفاصل و سایر بیماریهای وابسته به سن محافظت می کند.
فرض کنید شما موفق به افزایش حساسیت بدن به انسولین هستید. در روزهای معمولی انجام بدون تزریق امکان پذیر شد. با این وجود ، نباید قلم سرنگ انسولین را دور ریخت ، آن را در گوشه ای دور قرار دهید. زیرا ممکن است لازم باشد که به طور موقت از سرگیری تزریقات در هنگام سرماخوردگی یا سایر بیماریهای عفونی استفاده شود.
عفونت ها نیاز دیابتی به انسولین را 30-80٪ افزایش می دهد. زیرا پاسخ التهابی بدن باعث کاهش حساسیت به این هورمون می شود. تا زمانی که بیمار مبتلا به دیابت نوع 2 بهبود نیافته باشد و التهاب به پایان نرسد ، باید از لوزالمعده محافظت شود. در صورت لزوم ، آن را با انسولین پشتیبانی کنید. روی قند خون خود تمرکز کنید. مشخص کنید که آیا آنها نیاز به از سرگیری تزریق موقت دارند یا خیر. اگر این توصیه را نادیده بگیرید ، پس از سرماخوردگی ، دوره دیابت می تواند برای بقیه عمر شما بدتر شود.
آیا روزه گرفتن از تزریق انسولین کمک می کند؟
دیابت نوع 2 به دلیل این واقعیت ایجاد می شود که بدن شما کربوهیدرات های رژیم غذایی ، به ویژه داروهای تصفیه شده را تحمل نمی کند. برای کنترل این بیماری ، شما باید یک سیستم پرهیز از مصرف کامل ایجاد کنید. پس از انجام این کار ، دیگر نیازی به گرسنگی نخواهید داشت. - سالم ، اما دلچسب و خوشمزه است. این سایت همیشه در سایت تأکید می کند که بیماران مبتلا به دیابت نوع 2 می توانند قند خون طبیعی پایدار را بدون استفاده از گرسنگی حفظ کنند.
برخی از بیماران برای فکر کردن و ساختن یک سیستم بسیار تنبل هستند ، اما می خواهند از طریق روزه به نتایج فوری برسند. پس از خروج از گرسنگی ، آنها دوباره تمایل به کنترل بدون کربوهیدراتهای مضر دارند. تناوب دوره های روزه داری و گلوتونی با کربوهیدرات ها راهی تضمین شده برای افراد دیابتی است که به سرعت خود را به گور برسانند. در موارد شدید ممکن است روان درمانی برای شکستن چرخه شریر لازم باشد.
آنچه را که در آن نوشته شده است مطالعه و انجام دهید. به رژیم غذایی کم کربوهیدرات بروید. متفورمین ، انسولین و فعالیت بدنی را به آن اضافه کنید. پس از تثبیت رژیم جدید شما ، می توانید روزه دیگری امتحان کنید. اگرچه این امر به ویژه لازم نیست. فواید روزه گرفتن مشکوک است. شما برای ایجاد عادت برای او انرژی زیادی صرف خواهید کرد. در عوض ، بهتر است عادت به طور منظم ورزش کنید.
کما هیپوگلیسمی
اگر دوز هورمون به طور نادرست برای بیمار مبتلا به دیابت محاسبه شود ، بیماری به شکلی شدیدتر منتقل می شود. بیشتر اوقات ، در افراد مسن با استفاده از داروهای کاهش دهنده قند طولانی مدت بروز می کند.
با کمی بیش از حد از دوز انسولین ، افزایش وزن بدن ، وخیم شدن در بهزیستی و موارد کتواسیدوز و استونوریا بیشتر است.
قبل از ایجاد کما ، بیمار اضطراب را تجربه می کند. وی افزایش ضربان قلب ، پرش فشار خون و احساس گرسنگی را تشدید می کند. بعضی اوقات بیمار بیش از حد پرخاشگر ، تحریک پذیر ، تحریک پذیر می شود و رفتار او گاهی باعث سرخوردگی می شود و ناکافی به نظر می رسد.
تشنج های بعدی ، فشار خون بالا عضله ایجاد می شود و حالت اغما ایجاد می شود.
برای جلوگیری از این بیماری افراد نزدیک که نزدیک بیمار هستند باید بدانند که علت رفتار نادرست انسان شخصیت نیست بلکه مازاد انسولین در خون است. این امر به شما امکان می دهد تا اقدامات به موقع برای جلوگیری از عوارض کمبود قند خون انجام شود: برای بررسی سطح گلوکز با گلوکومتر ، با یک شاخص مهم ، 40٪ محلول گلوکز را به صورت داخل وریدی تزریق کرده و با آمبولانس تماس بگیرید.
تأثیر روی چشم انداز و متابولیسم
عوارض جانبی چشم بسیار نادر است و معمولاً در طول هفته اول از شروع منظم انسولین درمانی ناپدید می شوند. ممکن است بیمار کاهش موقتی در بینایی را تجربه کند ، زیرا تغییر غلظت گلوکز در خون بر تورور (فشار داخلی) بافت ها تأثیر می گذارد.
لنزها ، هنگامی که سطح قند موجود در جریان خون نرمال می شود ، با رطوبت اشباع تر می شوند و این امر در شکست (انکسار پرتوهای نور) تأثیر می گذارد. چشم ها برای انطباق با تغییرات در متابولیسم تحت تأثیر انسولین به زمان نیاز دارند.
حدت بینایی ، به عنوان یک قاعده ، طی 7-10 روز از شروع درمان کاملاً به سطح قبلی خود باز می گردد. در این دوره ، پاسخ بدن به انسولین فیزیولوژیکی (طبیعی) می شود و همه علائم ناخوشایند از چشم از بین می رود. برای تسهیل مرحله انتقال ، باید از اندام بینایی در برابر ولتاژ محافظت شود. برای این کار ، خواندن طولانی ، کار با رایانه و تماشای تلویزیون از این امر مهم است. اگر بیمار مبتلا به بیماری مزمن چشم (به عنوان مثال کوتاه بینی) باشد ، در ابتدای انسولین درمانی باید از عینک استفاده کند نه از لنزهای تماسی ، حتی اگر عادت داشته باشد که مرتباً از آنها استفاده کند.
از آنجا که انسولین روند سوخت و ساز را تسریع می کند ، ممکن است در ابتدای درمان بیمار ممکن است ورم شدیدی ایجاد کند. به دلیل احتباس مایعات ، فرد می تواند 3-5 کیلوگرم در هفته بدست آورد. این وزن اضافی باید در حدود 10-14 روز از شروع درمان از بین برود. اگر تورم از بین نرود و برای مدت طولانی تداوم یابد ، بیمار باید با پزشک مشورت کند و تشخیص اضافی بدن را انجام دهد.
داروهای مدرن انسولین به دست آمده با استفاده از بیوتکنولوژی و روشهای مهندسی ژنتیک بسیار مرغوب هستند و بندرت باعث بروز واکنشهای آلرژیک می شوند. اما با وجود این ، پروتئین ها هنوز هم وارد این داروها می شوند و به دلیل ماهیت آنها می توانند آنتی ژن شوند. آنتی ژن ها موادی هستند که برای بدن خارجی هستند و با ورود به آن می توانند واکنش ایمنی محافظتی را تحریک کنند. طبق آمار ، در 5-30٪ بیماران آلرژی به انسولین ایجاد می شود. تحمل فردی به دارو نیز وجود دارد ، زیرا ممکن است همان دارو برای بیماران مختلف با همان تظاهرات دیابت مناسب نباشد.

در صورت ابتلا به آنژیوپاتی ، نوروپاتی و سایر عوارض بیماری خطر آلرژی افزایش می یابد
آلرژی می تواند محلی و کلی باشد. بیشتر اوقات ، این واکنش آلرژیک موضعی است که به عنوان التهاب ، قرمزی ، تورم و تورم در محل تزریق ظاهر می شود. بعضی اوقات بثوراتی کوچک از نوع کهیر و خارش می تواند به این علائم بپیوندد.
وحشتناک ترین شکل آلرژی عمومی ، ادم کوینکی و شوک آنافیلاکسی است. خوشبختانه ، آنها بسیار نادر هستند ، اما شما باید در مورد این شرایط پاتولوژیک بدانید ، زیرا آنها به مراقبت های اضطراری نیاز دارند.
اگر واکنش های موضعی نسبت به انسولین دقیقاً در ناحیه نزدیک به محل تزریق رخ دهد ، سپس با اشکال رایج آلرژی ، بثورات در بدن پخش می شود. تورم شدید ، مشکلات تنفسی ، نقص عملکرد قلب و فشارهای اضافی اغلب به آن افزوده می شود.
چگونه کمک کنیم؟ لازم است جلوی تجویز انسولین را بگیرید ، با آمبولانس تماس بگیرید و بیمار را از لباس های تنگ رها کنید تا هیچ چیزی سینه را فشار ندهد. افراد دیابتی نیاز به ایجاد آرامش و دسترسی به هوای تازه و خنک دارند. هنگامی که یک فرستنده آمبولانس یک تیپ را صدا می کند ، می تواند به شما بگوید که چگونه طبق علائم خود کمک کنید تا به بیمار آسیب نرسانید.
چگونه می توان خطر عوارض جانبی را کاهش داد؟
هنگام استفاده از داروی مناسب و پیروی از توصیه های پزشک ، می توانید خطر عوارض ناخواسته انسولین را به میزان قابل توجهی کاهش دهید. قبل از معرفی هورمون باید همیشه به ظاهر محلول توجه کنید (اگر بیمار آن را از ویال یا آمپول جمع کرد). با کدورت ، تغییر رنگ و ظاهر رسوب ، هورمون قابل تزریق نیست.
برای محافظت از عوارض جانبی انسولین ، توصیه می شود از چنین توصیه هایی پیروی کنید:
- به طور مستقل به یک نوع جدید انسولین تبدیل نشوید (حتی اگر مارک های مختلف دارای یک ماده فعال مشابه با دوز یکسان باشند) ،
- دوز دارو را قبل و بعد از ورزش تنظیم کنید ،
- هنگام استفاده از قلم های انسولین ، همیشه سلامت و ماندگاری کارتریج ها را تحت نظر بگیرید ،
- انسولین درمانی را متوقف نکنید ، سعی کنید آن را با داروهای مردمی ، هومیوپاتی و غیره جایگزین کنید.
- رژیم را دنبال کنید و به قوانین یک سبک زندگی سالم پیروی کنید.
داروهای مدرن و با کیفیت بالا برای دیابتی ها می توانند تأثیر منفی روی بدن را به حداقل برسانند. اما متأسفانه هیچ کس از عوارض جانبی مصون نیست. بعضی اوقات آنها حتی بعد از مدت طولانی با استفاده از همان دارو می توانند بروز کنند. به منظور محافظت از عواقب جدی سلامتی ، در صورت بروز علائم مشکوک ، نباید مراجعه به پزشک را به تعویق بیندازید. متخصص غدد مراجعه کننده به شما در انتخاب بهترین دارو در صورت لزوم تنظیم دوز و توصیه هایی برای تشخیص و درمان بیشتر به شما کمک می کند.
لانتوس یکی از اولین آنالوگهای بی قله انسولین انسانی است. با جایگزین کردن اسید آمینه آسپاراگینین با گلیسین در موقعیت 21 زنجیره A و افزودن دو اسید آمینه آرژنین در زنجیره B به اسید آمینه ترمینال بدست آمده است. این دارو توسط یک شرکت بزرگ داروسازی فرانسوی - Sanofi-Aventis - تولید می شود. در طی مطالعات متعدد ، ثابت شد كه انسولین لانتوس نه تنها خطر ابتلا به هیپوگلیسمی را در مقایسه با داروهای NPH كاهش می دهد ، بلكه متابولیسم كربوهیدرات را نیز بهبود می بخشد. در زیر دستورالعمل مختصری برای استفاده و بررسی بیماران دیابتی آورده شده است.
ماده فعال لانتوس انسولین گلارژین است. از طریق نوترکیب ژنتیکی با استفاده از سویه k-12 باکتری Escherichia coli بدست می آید. در یک محیط خنثی ، کمی محلول است ، در یک محیط اسیدی با تشکیل ریزپاششی ، که انسولین دائما و به آرامی آزاد می شود ، حل می شود. به همین دلیل ، لانتوس دارای پروفایل عمل صاف است و حداکثر 24 ساعت طول می کشد.
خواص دارویی اصلی:
- جذب آهسته و پروفایل عملکرد اوج در 24 ساعت.
- سرکوب پروتئولیز و لیپولیز در سلولهای چربی.
- ماده فعال 5-8 برابر قوی تر به گیرنده های انسولین متصل می شود.
- تنظیم متابولیسم گلوکز ، مهار تشکیل گلوکز در کبد.
در 1 میلی لیتر Lantus Solostar شامل:
- 3.6378 میلی گرم انسولین گلارژین (از نظر 100 IU انسولین انسانی) ،
- 85٪ گلیسرول
- آب برای تزریق
- اسید غلیظ هیدروکلریک ،
- m-cresol و سدیم هیدروکسید.
تعامل با داروهای دیگر
 داروهایی وجود دارند که متابولیسم کربوهیدرات را تحت تأثیر قرار می دهند و در عین حال نیاز انسولین را افزایش داده و یا کاهش می دهند.
داروهایی وجود دارند که متابولیسم کربوهیدرات را تحت تأثیر قرار می دهند و در عین حال نیاز انسولین را افزایش داده و یا کاهش می دهند.
کاهش قند: داروهای ضد دیابتی خوراکی ، سولفونامیدها ، مهار کننده های ACE ، سالیسیلات ها ، آنژیوپروتکتورها ، مهارکننده های مونوآمین اکسیداز ، دیسوپیرامیدهای ضد آریتمی ، مسکن های مخدر.
افزایش قند: هورمونهای تیروئید ، ادرارآورها ، سمپاتومیماتیک ، ضد بارداری خوراکی ، مشتقات فنوتیازین ، مهارکننده های پروتئاز.
برخی از مواد هم اثرات قند خون و هم اثرات قند خون دارند. این موارد عبارتند از:
- مسدود کننده های بتا و نمک لیتیوم ،
- الکل
- کلونیدین (داروی ضد فشار خون).
موارد منع مصرف
- استفاده در بیمارانی که عدم تحمل انسولین گلارژین یا اجزای کمکی دارند ممنوع است.
- هیپوگلیسمی.
- درمان کتواسیدوز دیابتی.
- کودکان زیر 2 سال.
عوارض جانبی احتمالی به ندرت رخ می دهد ، دستورالعمل ها می گویند:
- لیپواتروفی یا لیپوایپرتروفی ،
- واکنشهای آلرژیک (ورم کوینکی ، شوک آلرژیک ، برونکواسپاسم) ،
- درد عضلانی و تأخیر در بدن یون های سدیم ،
- dysgeusia و اختلال بینایی.
انتقال به لانتوس از انسولین دیگر
اگر دیابتی از انسولین های متوسط استفاده کرده باشد ، در هنگام جابجایی به لانتوس ، میزان دوز و رژیم دارو تغییر می یابد. تغییر انسولین فقط باید در بیمارستان انجام شود.
در روسیه ، تمام دیابتی های وابسته به انسولین به زور از لانتوس به توجئو منتقل شدند. طبق مطالعات انجام شده ، داروی جدید خطر کمتری برای ابتلا به هیپوگلیسمی دارد ، اما در عمل بیشتر افراد شکایت دارند که پس از جابجایی به توژئو قندهای آنها به شدت پرید ، بنابراین مجبور می شوند انسولین Lantus Solostar را به تنهایی خریداری کنند.
لومیر یک داروی عالی است ، اما ماده فعال متفاوتی دارد ، اگرچه مدت زمان عمل نیز 24 ساعت است.
آیلار با انسولین روبرو نشد ، دستورالعمل ها می گویند که این همان لانتوس است ، اما تولید کننده ارزان تر است.
انسولین لانتوس در دوران بارداری
 مطالعات بالینی رسمی لانتوس با زنان باردار انجام نشده است. براساس منابع غیررسمی ، این دارو تأثیر منفی بر روند بارداری و خود کودک نمی گذارد.
مطالعات بالینی رسمی لانتوس با زنان باردار انجام نشده است. براساس منابع غیررسمی ، این دارو تأثیر منفی بر روند بارداری و خود کودک نمی گذارد.
آزمایشاتی روی حیوانات انجام شد که طی آن ثابت شد که انسولین انسولین اثر سمی بر عملکرد تولید مثل ندارد.
باردار Lantus Solostar ممکن است در صورت ناکارآمدی انسولین NPH تجویز شود. مادران آینده باید قندهای خود را کنترل کنند ، زیرا در سه ماهه اول ، نیاز به انسولین می تواند کاهش یابد ، و در سه ماهه دوم و سوم.
از شیر دادن به نوزاد نترسید ؛ دستورالعمل ها حاوی اطلاعاتی نیستند که لانتوس می تواند به شیر مادر منتقل شود.
نحوه ذخیره
ماندگاری لانتوس 3 سال است. شما باید در مکانی تاریک که از نور خورشید محافظت می شود در دمای 2 تا 8 درجه نگهداری کنید. معمولاً مناسب ترین مکان یخچال است. در این حالت ، حتماً به رژیم دما نگاه کنید ، زیرا انجماد انسولین لانتوس ممنوع است!
از زمان استفاده اول ، این دارو می تواند برای مدت یک ماه در یک مکان تاریک و در دمای بیش از 25 درجه (در یخچال) ذخیره نشود. از انسولین منقضی استفاده نکنید.
مصرف بیش از حد
بیش از حد حاد دوز انسولین می تواند باعث ایجاد سندرم سریع هیپوگلیسمیک شود ، زیرا انسولین اضافی تمام گلوکز موجود را به هم متصل می کند ، بنابراین کمبود جدی این ماده مشاهده می شود. ویژگی های بارز این سندرم شامل موارد زیر است:
- اختلال آگاهی
- حالت تهوع
- دانش آموزان گشاد
- استفراغ
- فاک غیر منطقی
- شرایط غش
- خسارت ناکافی
- سردرد
- افزایش عرق کردن
- افزایش پرخاشگری.
عوارض جانبی:
با تجویز زیر جلدی داروهای انسولین ، امکان ایجاد لیپودیستروفی (کاهش حجم بافت چربی در بافت زیر جلدی) در محل تزریق وجود دارد.
آماده سازی انسولین مدرن بسیار تمیز نسبتا به ندرت باعث پدیده آلرژی ، با این حال ، چنین مواردی مستثنی نیست. ایجاد یک واکنش آلرژیک حاد نیاز به حساس کننده فوری (جلوگیری یا جلوگیری از واکنش های آلرژیک) درمانی و جایگزینی دارو دارد.
ترکیب و خواص:
1 میلی لیتر محلول یا سیستم تعلیق حاوی 40 PIECES است.
انسولین سرنگ در گلدانهای شیشه ای که بصورت همزن بسته شده با درزگیرهای لاستیکی با ضخامت آلومینیوم موجود است.
انسولین یک ماده مخصوص کاهش دهنده قند است ، توانایی تنظیم سوخت و ساز کربوهیدرات را دارد ، جذب گلوکز توسط بافت ها را تقویت کرده و تبدیل آن به گلیکوژن را ترویج می کند ، و همچنین نفوذ گلوکز به سلول های بافتی را تسهیل می کند.
علاوه بر اثرات قند خون (کاهش قند خون) ، انسولین اثرات دیگری نیز دارد: باعث افزایش ذخیره گلیکوژن ماهیچه ها ، تحریک سنتز پپتید ، کاهش مصرف پروتئین و غیره می شود.
قرار گرفتن در معرض انسولین با تحریک یا مهار (سرکوب) برخی از آنزیم ها ، گلیکوژن سنتتاز ، پیروات دهیدروژناز ، هگزوکیناز تحریک می شود ، اسیدهای چرب فعال کننده لیپاز ، بافت چربی ، لیپوپروتئین لیپاز ، باعث کاهش انسداد خون پس از وعده غذایی سرشار از چربی ها می شوند.
به عنوان یک قاعده ، در یک میلی لیتر دارو به صورت محلول یا سوسپانسیون حاوی 40 IU ماده فعال است.
در ترکیب داروهای ضد دیابتی ممکن است انسولین استخراج شده از آن را شامل شود لوزالمعده حیوانات (خوک یا گاو) ، انسولین انسانی یا یک ماده بیوسنتز که به دست مهندسی ژنتیک بدست می آید.
ترکیب اجزای کمکی برای هر داروی خاص متفاوت است.
فرم انتشار
Lantus - یک راه حل شفاف برای تزریق SC ، به شکل:
- کارتریج های سیستم OptiKlik (5 عدد در هر بسته) ،
- 5 قلم سرنگ Lantus Solostar ،
- قلم سرنگ OptiSet در یک بسته 5 عدد. (مرحله 2 واحد) ،
- ویال 10 میلی لیتر (1000 واحد در یک ویال).
نشانه های استفاده
- بزرگسالان و کودکان از 2 سال مبتلا به دیابت نوع 1.
- دیابت نوع 2 (در صورت ناکارآمدی قرص ها).
در چاقی ، یک درمان ترکیبی مؤثر است - Lantus Solostar و Metformin.
تعامل با داروهای دیگر
 داروهایی وجود دارند که متابولیسم کربوهیدرات را تحت تأثیر قرار می دهند و در عین حال نیاز انسولین را افزایش داده و یا کاهش می دهند.
داروهایی وجود دارند که متابولیسم کربوهیدرات را تحت تأثیر قرار می دهند و در عین حال نیاز انسولین را افزایش داده و یا کاهش می دهند.
کاهش قند: داروهای ضد دیابتی خوراکی ، سولفونامیدها ، مهار کننده های ACE ، سالیسیلات ها ، آنژیوپروتکتورها ، مهارکننده های مونوآمین اکسیداز ، دیسوپیرامیدهای ضد آریتمی ، مسکن های مخدر.
افزایش قند: هورمونهای تیروئید ، ادرارآورها ، سمپاتومیماتیک ، ضد بارداری خوراکی ، مشتقات فنوتیازین ، مهارکننده های پروتئاز.
برخی از مواد هم اثرات قند خون و هم اثرات قند خون دارند. این موارد عبارتند از:
- مسدود کننده های بتا و نمک لیتیوم ،
- الکل
- کلونیدین (داروی ضد فشار خون).
موارد منع مصرف
- استفاده در بیمارانی که عدم تحمل انسولین گلارژین یا اجزای کمکی دارند ممنوع است.
- هیپوگلیسمی.
- درمان کتواسیدوز دیابتی.
- کودکان زیر 2 سال.
عوارض جانبی احتمالی به ندرت رخ می دهد ، دستورالعمل ها می گویند:
- لیپواتروفی یا لیپوایپرتروفی ،
- واکنشهای آلرژیک (ورم کوینکی ، شوک آلرژیک ، برونکواسپاسم) ،
- درد عضلانی و تأخیر در بدن یون های سدیم ،
- dysgeusia و اختلال بینایی.
انتقال به لانتوس از انسولین دیگر
اگر دیابتی از انسولین های متوسط استفاده کرده باشد ، در هنگام جابجایی به لانتوس ، میزان دوز و رژیم دارو تغییر می یابد. تغییر انسولین فقط باید در بیمارستان انجام شود.
در روسیه ، تمام دیابتی های وابسته به انسولین به زور از لانتوس به توجئو منتقل شدند. طبق مطالعات انجام شده ، داروی جدید خطر کمتری برای ابتلا به هیپوگلیسمی دارد ، اما در عمل بیشتر افراد شکایت دارند که پس از جابجایی به توژئو قندهای آنها به شدت پرید ، بنابراین مجبور می شوند انسولین Lantus Solostar را به تنهایی خریداری کنند.
لومیر یک داروی عالی است ، اما ماده فعال متفاوتی دارد ، اگرچه مدت زمان عمل نیز 24 ساعت است.
آیلار با انسولین روبرو نشد ، دستورالعمل ها می گویند که این همان لانتوس است ، اما تولید کننده ارزان تر است.
انسولین لانتوس در دوران بارداری
 مطالعات بالینی رسمی لانتوس با زنان باردار انجام نشده است. براساس منابع غیررسمی ، این دارو تأثیر منفی بر روند بارداری و خود کودک نمی گذارد.
مطالعات بالینی رسمی لانتوس با زنان باردار انجام نشده است. براساس منابع غیررسمی ، این دارو تأثیر منفی بر روند بارداری و خود کودک نمی گذارد.
آزمایشاتی روی حیوانات انجام شد که طی آن ثابت شد که انسولین انسولین اثر سمی بر عملکرد تولید مثل ندارد.
باردار Lantus Solostar ممکن است در صورت ناکارآمدی انسولین NPH تجویز شود. مادران آینده باید قندهای خود را کنترل کنند ، زیرا در سه ماهه اول ، نیاز به انسولین می تواند کاهش یابد ، و در سه ماهه دوم و سوم.
از شیر دادن به نوزاد نترسید ؛ دستورالعمل ها حاوی اطلاعاتی نیستند که لانتوس می تواند به شیر مادر منتقل شود.
نحوه ذخیره
ماندگاری لانتوس 3 سال است. شما باید در مکانی تاریک که از نور خورشید محافظت می شود در دمای 2 تا 8 درجه نگهداری کنید. معمولاً مناسب ترین مکان یخچال است. در این حالت ، حتماً به رژیم دما نگاه کنید ، زیرا انجماد انسولین لانتوس ممنوع است!
از زمان استفاده اول ، این دارو می تواند برای مدت یک ماه در یک مکان تاریک و در دمای بیش از 25 درجه (در یخچال) ذخیره نشود. از انسولین منقضی استفاده نکنید.
از کجا بخریم ، قیمت
Lantus Solostar با تجویز متخصص غدد درون ریز به صورت رایگان تجویز می شود. اما همچنین اتفاق می افتد که یک فرد دیابتی مجبور است این دارو را به تنهایی در داروخانه خریداری کند. متوسط قیمت انسولین 3300 روبل است. در اوکراین ، Lantus را می توان برای 1200 UAH خریداری کرد.
درباره دارو:
انسولین یک داروی خاص برای کاهش قند است ، توانایی تنظیم متابولیسم کربوهیدرات را دارد ، جذب گلوکز توسط بافت ها را تقویت کرده و تبدیل آن به گلیکوژن را ترویج می کند ، و همچنین نفوذ گلوکز به سلول های بافت را تسهیل می کند.
نشانه ها و دوز:
نشانه اصلی استفاده از انسولین ، دیابت نوع یک (وابسته به انسولین) است ، اما در شرایط خاصی برای دیابت نوع II (وابسته به انسولین) نیز تجویز می شود.
مصرف بیش از حد
بیش از حد حاد دوز انسولین می تواند باعث ایجاد سندرم سریع هیپوگلیسمیک شود ، زیرا انسولین اضافی تمام گلوکز موجود را به هم متصل می کند ، بنابراین کمبود جدی این ماده مشاهده می شود. ویژگی های بارز این سندرم شامل موارد زیر است:
- اختلال آگاهی
- حالت تهوع
- دانش آموزان گشاد
- استفراغ
- فاک غیر منطقی
- شرایط غش
- خسارت ناکافی
- سردرد
- افزایش عرق کردن
- افزایش پرخاشگری.
عوارض جانبی:
با تجویز زیر جلدی داروهای انسولین ، امکان ایجاد لیپودیستروفی (کاهش حجم بافت چربی در بافت زیر جلدی) در محل تزریق وجود دارد.
آماده سازی انسولین مدرن بسیار تمیز نسبتا به ندرت باعث پدیده آلرژی ، با این حال ، چنین مواردی مستثنی نیست. ایجاد یک واکنش آلرژیک حاد نیاز به حساس کننده فوری (جلوگیری یا جلوگیری از واکنش های آلرژیک) درمانی و جایگزینی دارو دارد.
موارد منع مصرف:
موارد منع مصرف انسولین بیماری هایی است که با کمبود قند خون ، هپاتیت حاد ، سیروز ، زردی همولیتیک (زرد شدن پوست و غشاهای مخاطی چشم ها ایجاد می شود که در اثر شکستن گلبول های قرمز خون ایجاد می شود) ، لوزالمعده (التهاب لوزالمعده) ، نفریت (التهاب کلیه) بیماری کلیوی مرتبط با اختلال در متابولیسم پروتئین / آمیلوئید) ، urolithiasis ، زخم معده و اثنی عشر ، نقایص قلب جبران نشده (نارسایی قلبی به دلیل نارسایی قلبی بیماری دریچه های او).
در درمان بیماران دیابتی ، که از نارسایی عروق کرونر (عدم تطابق بین نیاز قلب به اکسیژن و تحویل آن) و اختلال در گردش خون مغزی برخوردار هستند ، احتیاط زیادی لازم است. در مصرف انسولین در بیماران مبتلا به بیماری تیروئید ، بیماری آدیسون (عملکرد کافی آدرنال) و نارسایی کلیه احتیاط لازم است. انسولین درمانی باردار باید از نزدیک مورد بررسی قرار گیرد. در طول سه ماهه اول بارداری ، نیاز به انسولین معمولاً کمی کاهش می یابد و در سه ماهه دوم و سوم افزایش می یابد.
تعامل با سایر داروها و الکل:
مسدود کننده های آلفا-آدرنرژیک و بتا آدرنرمی کننده ها ، تتراسایکلین ها ، سالیسیلات ها ترشح انسولین درون زا (دفع بدن شکل گرفته) را افزایش می دهند.دیوتیک های تیازید (دیورتیک ها) ، بتا بلاکرها ، الکل می توانند منجر به هیپوگلیسمی شوند.
ترکیب و خواص:
1 میلی لیتر محلول یا سیستم تعلیق حاوی 40 PIECES است.
انسولین سرنگ در گلدانهای شیشه ای که بصورت همزن بسته شده با درزگیرهای لاستیکی با ضخامت آلومینیوم موجود است.
انسولین یک ماده مخصوص کاهش دهنده قند است ، توانایی تنظیم سوخت و ساز کربوهیدرات را دارد ، جذب گلوکز توسط بافت ها را تقویت کرده و تبدیل آن به گلیکوژن را ترویج می کند ، و همچنین نفوذ گلوکز به سلول های بافتی را تسهیل می کند.
علاوه بر اثرات قند خون (کاهش قند خون) ، انسولین اثرات دیگری نیز دارد: باعث افزایش ذخیره گلیکوژن ماهیچه ها ، تحریک سنتز پپتید ، کاهش مصرف پروتئین و غیره می شود.
قرار گرفتن در معرض انسولین با تحریک یا مهار (سرکوب) برخی از آنزیم ها ، گلیکوژن سنتتاز ، پیروات دهیدروژناز ، هگزوکیناز تحریک می شود ، اسیدهای چرب فعال کننده لیپاز ، بافت چربی ، لیپوپروتئین لیپاز ، باعث کاهش انسداد خون پس از وعده غذایی سرشار از چربی ها می شوند.
به عنوان یک قاعده ، در یک میلی لیتر دارو به صورت محلول یا سوسپانسیون حاوی 40 IU ماده فعال است.
در ترکیب داروهای ضد دیابتی ممکن است انسولین استخراج شده از آن را شامل شود لوزالمعده حیوانات (خوک یا گاو) ، انسولین انسانی یا یک ماده بیوسنتز که به دست مهندسی ژنتیک بدست می آید.
ترکیب اجزای کمکی برای هر داروی خاص متفاوت است.
فرم انتشار
آماده سازی انسولین به شکل محلول ها و به شکل تعلیق در ویال ها و سیستم های مخصوص کارتریج (کارتریج ، کارتریج و سیستم هایی که برای استفاده با قلم سرنگ ساخته شده اند) موجود است.
محلول تزریق در بطری های شیشه ای استریل با حجم 5 و 10 میلی لیتر و با فعالیت ، به عنوان یک قاعده ، از 20 تا 100 پیکسل در 1 میلی لیتر محلول تولید می شود.
ماده در نظر گرفته شده برای استفاده پزشکی یک پودر سفید محلول در آب و سفید ، محلول در آب است که حاوی 3.1 درصد گوگرد است.
راه حلها به نظر می رسد مایع شفاف ، بی رنگ یا کمی زرد با اسیدیته (pH) از 2.0 تا 3.5). برای تهیه محلول ، پودر کریستالی در آب برای تزریق (Aqua pro injibus) رقیق می شود ، با اسید هیدروکلریک (Acidum hydrochloricum) با گلیسیرین (گلیسیرین) و محلول 0.25-0.3 ((Phenolum) یا tricresol (Tricresolum) برای حفظ اسیدی می شود.
سیستم تعلیق پایدار در ویالهای استریل 5 و 10 میلی لیتر به داروخانه ها تحویل داده می شود. هر بطری با یک درپوش لاستیکی با درپوش آلومینیومی بصورت هرمتیک بسته می شود.
مشخصات کنترل فیزیولوژیکی هیپوگلیسمی مشخص شده توسط یک داروی دو فاز Novomix ، که یک تعلیق دو فاز است ، که شامل 30٪ انسولین با عملکردی کوتاه مدت و 70٪ انسولین آسپارت با پروتامین متبلور است.
تا به امروز دانشمندان توانسته اند مشکل عبور انسولین از معده را حل کنند (از آنجا که این ماده وجود دارد پروتئینتحت تأثیر آب گوارشی دچار تخریب می شود) و همچنین یک داروی موثر برای دیابتی ها در قرص ها ایجاد می کند.
عمل دارویی
آماده سازی انسولین متعلق به گروه داروهای مؤثر استهضم و روند فرآیندهای متابولیکی در بدن.
انسولین درون زا ضروری است تنظیم کننده متابولیسم کربوهیدرات در بدن ، اگزوژن خاص است ضد تب.
کارکردهای اصلی انسولین:
- تنظیم متابولیسم کربوهیدرات,
- تحریک جذب بافت گلوکز و فرآیندهای تبدیل آن به گلیکوژن - سایپرز ، باشگاه دانش,
- تسهیل نفوذ گلوکز به سلولهای بافتی,
- فروشگاه های گلیکوژن افزایش یافته است,
- تحریک سنتز,
- کاهش مصرف پروتئین,
- تحریک گلوکوزیل ترانسفراز ، کمپلکس multienzyme پیروات دهیدروژناز ، هگزوکیناز,
- مهار لیپازفعالیت آن با هدف فعال کردن اسیدهای چرب بافت چربی ،
- مهار لیپوپروتئین لیپاز، که باعث کاهش "گرفتگی" بعد از خوردن غذاهای پرچرب می شود.
انسولین تأثیر می گذارد متابولیسم کربوهیدرات. این امر به این دلیل است که ماده حمل و نقل را تحریک می کند. گلوکز از طریق غشای سلولیاستفاده از آن توسط بافت ها را افزایش می دهد ، و همچنین به آن کمک می کند انتقال بیولوژیکی گلیکوژن در کبد.
به علت مهار گلیکوژنولیز (فرآیندی که گلیکوژن در آن به گلوکز تجزیه می شود) و گلوکونوژنز (فرایند آموزش گلوکز از منابع غیر کربوهیدرات: از اسیدهای آمینه, اسیدهای چرب انسولین تولید را سرکوب می کند گلوکز درون زا.
تأثیر یک ماده روی متابولیسم چربی در سرکوب آشکار می شود لیپولیز (تجزیه چربی). در نتیجه ، درآمد کاهش می یابد اسیدهای چرب آزاد در جریان خون سیستمیک.
انسولین مانع از تشکیل می شود بدن استون (کتون) در بدن ، تحریک می کند سنتز اسیدهای چرب و آموزش متعاقباً استرها. او همچنین شرکت می کند پروتئین: حمل و نقل را افزایش می دهد اسیدهای آمینه در غشاهای سلولیتحریک می کند سنتز پپتیدمصرف بافت را کاهش می دهد پروتئینروند تحول را کند می کند اسیدهای آمینه به اسیدهای اکوکربوکسیلیک.
فارماکودینامیک و فارماکوکینتیک
مکانیسم عمل انسولین با توانایی آن در تعامل با یک گیرنده خاص که در آن بومی سازی شده است ، همراه است غشای سلول پلاسما، و شکل مجتمع گیرنده انسولین.
در رابطه با گیرنده انسولین وارد سلول می شود ، جایی که بر فرآیندها تأثیر می گذارد فسفولاسیون پروتئینهای سلولیتا به امروز ، اطلاعات دقیقی در مورد واکنش های بیشتر درون سلول وجود ندارد.
انسولین تقریباً در تمام اندام ها و بافت های بدن انسان عمل می کند ، در حالی که اهداف اصلی آن است کبد, عضله و بافت چربی.
میزان جذب انسولین به چه میزان کامل خواهد بود و چقدر سریع تأثیر آن به محل تزریق بستگی خواهد داشت (به طور دقیق تر ، در میزان خونرسانی به چربی زیر جلدی در محل تزریق) ، دوز تجویز شده (بیش از 12-16 یونیت محلول نباید در یک محل تجویز شود) تعلیق) غلظت ماده فعال در آماده سازی ، مانند انسولین ، میزان جریان خون موضعی ، فعالیت عضلات در محل تزریق.
مشخصات عملکرد دارو در هر دو افراد مختلف و در یک فرد نوسانات چشمگیری دارد.
علاوه بر این ، آنها اغلب به عنوان منصوب می شوند عوامل آنابولیک (داروهای افزایش وزن) برای بیمارانی که از سوء تغذیه عمومی رنج می برند و برای بیمارانی که کمبودهای غذایی را تجربه می کنند.
این ابزار همچنین می تواند به عنوان یکی از مؤلفه های راه حل های "قطبی" که برای تصفیه استفاده می شود ، مورد استفاده قرار گیرد نارسایی حاد عروق کرونر (شرط ناشی از اسپاسم کرونر).
ویژگی های معرفی انسولین
طبق دستورالعمل استفاده ، انسولین مجاز است زیر پوست ، ماهیچه یا ورید تجویز شود. نتیجه می گیرد که تزریق داخل وریدی می تواند منحصراً داروهای کوتاه مدت باشد و فقط در صورتی که بیمار علائمی داشته باشد حالت شایع یا او داخل شد.
معرفی به ورید داروهایی که به صورت تعلیق در دسترس هستند منع مصرف دارد. قبل از تزریق ، دارو باید تا دمای اتاق گرم شود. این به این دلیل است که انسولین سرد بسیار آهسته تر جذب می شود.
بهتر است از تزریق سرنگ پلاستیکی (نه شیشه) استفاده شود. دلیل این امر این است که در سرنگ شیشه ای فضای به اصطلاح "مرده" از سرنگ های پلاستیکی بزرگتر است. این به نوبه خود باعث کاهش صحت دوز دارو می شود و منجر به از بین رفتن انسولین می شود.
استفاده مناسب از قلم سرنگ انسولین است که کارتریج های مخصوصی با محلول نصب شده در آنها پر شده است. آنها برای معرفی راه حل های عمل کوتاه ، متوسط و مختلط (ترکیبی) استفاده می شوند. هنگام استفاده از چنین سیستم هایی ، قبل از تجویز دارو ، لازم نیست هر بار آن را تایپ یا مخلوط کنید.
سوزن های به کار رفته در سرنگ های مدرن و قلم سرنگ برای انسولین به قدری نازک و کوتاه هستند که در طی تزریق باعث ایجاد درد جزئی می شوند. ضخامت سوزن معمولاً از 0.3 تا 0.4 میلی متر است ، طول از 12 میلی متر تجاوز نمی کند (معمولاً از 8 تا 12 میلی متر).
تزریق دارو کجاست؟
سؤال "آنها انسولین را از کجا تزریق می کنند؟" اغلب به وجود می آید.
سریعترین جذب درجریان خون ذکر شده پس از تزریق زیر جلدی در دیواره قدامی شکمآرام آرام ماده به داخل بدن جذب می شود خون از شانه و ران قدامی ، کمترین جذب بعد از تجویز دارو به چربی زیر جلدی زیر کتف یا روی باسن مشاهده می شود.
بنابراین ، در عمل بالینی ، تزریق زیر جلدی مسیر بهینه برای درمان مداوم است.
با توجه به اینکه این دارو با سرعت های مختلف از قسمت های مختلف بدن در خون جذب می شود ، پزشکان توصیه می کنند ضمن جلوگیری از ناف ، داروهای کوتاه مدت (مانند یک راه حل روشن) به شکم خود تزریق کرده و به داخل ناحیه شکم تزریق کنند. باسن یا باسن.
یک قانون مهم دیگر این است که مناطقی از تجویز دارو با هم متناوب باشد ، طبق یک دستورالعمل دقیق مطابق با زمان روز (به عنوان مثال در صبح یک محلول کوتاه مدت به معده ، در طول روز به ناحیه ران و در عصر در زیر پوست باسن تزریق می شود).
این در شرایطی است که برای سایت های مختلف ، محاسبه دارو برای مقدار XE متفاوت خواهد بود (مانند ساعات مختلف روز).
الگوریتم تزریق انسولین زیر جلدی
قوانین اصلی برای تزریق انسولین: قبل از تزریق لازم است که صحت دارو ، نوع ، مدت و دوز آن را بررسی کنید ، دستان خود را بشویید و از پاکیزگی محل تزریق اطمینان حاصل کنید ،
روش انجام انسولین به شرح زیر است:
- قبل از تجویز ، دارو در دستان تا دمای اتاق گرم می شود. بطری مجاز به لرزیدن نیست ، زیرا این امر با تشکیل حباب ها همراه است.
- درپوش بطری با 70 درجه الکل پاک می شود.
- آنها برای تعداد مورد نیاز انسولین در سرنگ هوا ترسیم می کنند ، سپس آن را داخل ویال تزریق می کنند ، مقدار لازم دارو + + 10 ED بیشتر را جمع می کنند.
- دوز محلول با نگه داشتن سرنگ در سطح چشم تنظیم می شود (در صورت تغییر زاویه ، خطای بینایی 1-5ED ممکن است)
- تکان دادن بطری ، حباب ها را بردارید.
- پوست را در محل تزریق با الکل درمان نکنید ، زیرا الکل انسولین را از بین می برد و در نتیجه ممکن است بیمار تشکیل شود لیپودیستروفی. در صورت لزوم ، کافی است پوست را به راحتی بشویید و آن را خشک کنید. ورود دارو از طریق لباس مجاز است.
- تزریق در نواحی توصیه شده برای مصرف دارو انجام می شود: 2.5 سانتی متر از ناف ، 3 سانتی متر از شانه ، ران ، قسمت بالای باسن. چین خوردگی پوست با انگشت شست و پیشانی ایجاد می شود تا از این طریق لایه ماهیچه ای به خود نگیرد (هنگامی که وارد عضله می شود ، دارو سریعتر از لایه زیر جلدی وارد خون می شود). تصویر زیر نحوه صحیح گرفتن پوست را نشان می دهد:
- محلول باید نیم ساعت قبل از غذا تجویز شود (انسولین طی یک ساعت جذب می شود ، بنابراین یک وعده غذایی باید حدود 15 تا 30 دقیقه پس از تزریق باشد).
نحوه قرار دادن سرنگ در هنگام تزریق
در صورت تزریق در پوسته پوستی ، زاویه 90 درجه در صورت تزریق بدون چین خوردگی پوست ، زاویه 45 درجه وارد پوست می شود.
اگر قرار باشد دارو به شانه یا ران تزریق شود ، چین خوردگی ایجاد می شود ، اگر قرار باشد این دارو به شکم یا باسن تزریق شود ، چین خورده نمی شود (از آنجا که یک لایه ضخیم از بافت زیر جلدی وجود دارد).
بهترین انسولین چیست؟
پاسخ قطعی برای این سوال وجود ندارد. انتخاب اولیه انسولین (و همچنین دوز و تجویز دارو) در بیمارستان انجام می شود ، بسته به شدت بیماری و ویژگی های وضعیت بالینی ، وضعیت عمومی بیمار ، سرعت شروع آن اثر هیپوگلیسمی و مدت زمان آن
محاسبه دوز و تجویز انسولین
دوز دارو در هر مورد به صورت جداگانه انتخاب می شود.
داروهای کوتاه مدت برای تجویز در زیر پوست یا ماهیچه در نظر گرفته شده است (در بعضی موارد تجویز داخل وریدی مجاز است). این راه حلها به سرعت عمل می کنند ، تأثیر استفاده از آنها نسبتاً کوتاه است.
انسولین های کوتاه مدت 15-20 دقیقه قبل از غذا از یک تا چند بار (بسته به ویژگی های بیماری) در طول روز تجویز می شوند. اثر کاهش قند پس از 15-20 دقیقه توسعه می یابد و بعد از 2 ساعت به حداکثر خود می رسد (در حالی که کل مدت عمل از 6 ساعت تجاوز نمی کند).
داروهایی از این نوع ، به منظور تعیین دوز لازم برای بیمار و همچنین همراه با آن ، به طور عمده در بیمارستان استفاده می شوند دیابتی و precom(شرایطی که نیاز به تغییر سریع در فعالیت انسولین در بدن دارد).
بعلاوه از راه حلهای کوتاه مدت نیز استفاده می شود عوامل آنابولیک. برای این منظور معمولاً در دوزهای كوچك (از 4 تا 8 واحد یك یا دو بار در روز) استفاده می شود.
داروهای طولانی مدت (طولانی مدت) دارای چندین نوع دوز هستند و با مدت زمان مختلف اثر مشخص می شوند (به عنوان مثال ، انسولین ساطع می شود Semylong ، Long ، Ultralong).
به عنوان یک قاعده ، اثر در طی 10-36 ساعت ذکر شده است. مصرف این نوع دارو می تواند تعداد تزریق روزانه را کاهش دهد.
بیشتر اوقات ، انسولین های طولانی مدت به حالت تعلیق در آمده اند. آنها تحت پوست یا عضله تجویز می شوند ، تجویز داخل وریدی قابل قبول نیست. استفاده از مواد مخدر از این گروه همچنین در چه زمانی ممنوع است کما و پیشآزمایی.
هنگام انتخاب دارو ، باید اطمینان حاصل کنید که دوره ای که در طی آن وجود دارد اثر کاهش قندبرجسته ترین ، همزمان با نوشتن دریافت.
در صورت لزوم ، مجاز است همزمان دو داروی طولانی مدت را در همان سرنگ مخلوط کنید.
در بعضی موارد ، بیماران نه تنها به حفظ طولانی مدت از سطح مورد نیاز نیاز دارند گلوکزبلکه در عادی سازی سریع آن نیز انجام می شود. برای این کار ، آنها را به معرفی داروهای هر دو عمل کوتاه و طولانی توصیه می کنند.
به عنوان یک قاعده ، تزریق تعلیق عمل طولانی مدت در صبح ، قبل از اولین وعده غذایی انجام می شود ، اما تجویز در زمان دیگری از روز مجاز است.
تزریقات توصیه می کند که بیماران با تبعیت از یک ویژه برای افراد دیابتی ترکیب شوند. مقدار انرژی غذایی در هر مورد باید با توجه به وزن بدن بیمار در طول درمان و میزان فعالیت بدنی وی تعیین شود.
با کمبود تغذیه و افزایش فعالیت بدنی ، بیمار نشان داده می شود حداقل 3،000 کیلو کالری در روز ، با تغذیه بیش از حد و عدم تحرک جسمی تعداد کالری نباید از 2000 تجاوز کند (بهینه - تقریباً 1700).
چگونه دارو را داخل یک سرنگ انسولین قرار دهیم؟
اگر می خواهید یک نوع انسولین را وارد کنید ، پیستون سرنگ به علامت مربوط به تعداد واحد مورد نیاز به عقب کشیده می شود و پس از آن ، دریچه ویال با دارو سوراخ می شود و با فشار دادن پیستون ، هوا را در آن می گذارند.
سوراخ کردن در چوب پنبه با دارو به بهترین روش در مرکز آن انجام می شود ، با استفاده از یک سوزن ضخیم برای سرنگ های معمولی. برای تزریق هوا و جمع آوری دارو ، از سرنگ انسولین قبلاً استفاده شده است - سوزن آن در محل سوراخ قرار می گیرد.
اگر حباب های هوا در سرنگ تزریق شده قابل مشاهده هستند ، با انگشتان خود کمی روی سرنگ کلیک کرده و پیستون را با دقت به علامت دوز مورد نظر منتقل کنید.
محاسبه دوز انسولین
محاسبه و تجویز دوز دارو انجام می شود ، از این حقیقت که بیشترین مقدار روزانه دارو نباید از 1 واحد در هر کیلوگرم وزن بدن بیمار تجاوز کند.
در دیابت درجه I ، دوز زیر است:
- 0.5 پیک / کیلوگرم - برای بیمارانی که اخیراً این بیماری کشف شده است ،
- 0.6 پیک / کیلوگرم - اگر جبران خسارت یک سال یا بیشتر طول بکشد ،
- 0.7 پیک / کیلوگرم - در صورت جبران ناپایداری ،
- 0.8 پیک / کیلوگرم - در صورت جبران خسارت ،
- 9/ P ضربان / کیلوگرم - اگر بیماری پیچیده باشد کتواسیدوز,
- 1.0 واحد / کیلوگرم برای زنان در 3 ماه گذشته.
محاسبه برای داروهای طولانی مدت با دوز 6/0 PIECES / کیلوگرم و وزن بیمار 75 کیلوگرم: 0.6 * 75 = 45. لازم است که 50٪ از مقدار حاصل را مصرف کرده و دور آن را پایین بیاورید (تا 20). بنابراین ، قبل از وعده های غذایی صبح ، شما باید 12 واحد ، و باقی مانده 8 - قبل از عصر را وارد کنید.
محاسبه صحیح برای داروهای کوتاه مدت با دوز 6/0 PIECES / کیلوگرم و وزن بیمار 75 کیلوگرم طبق فرمول انجام می شود: 0.6 * 75 = 45 ، 45-20 = 25. بنابراین ، از 9 تا 11 واحد قبل از وعده غذایی صبحگاهی باید وارد شود. ، از 6 تا 8 واحد - قبل از شام ، مابقی - از 4 تا 6 واحد - قبل از شام.
سندرم ساموجی
سندرم مصرف بیش از حد انسولین انسولین یکی از پیامدهای مسمومیت با هورمون ثابت است. با مصرف بیش از حد دارو ، بدن انسان برای افزایش سطح گلوکز خون شروع به کار می کند. تولید کورتیکواستروئیدها ، آدرنالین و گلوکاگون رخ می دهد و انسولین را مسدود می کند.
شناسایی این بیماری آسان نیست ، اما ممکن است. پیشرفت سندرم سوموجی توسط موارد زیر نشان داده شده است:
- میگرن مکرر.
- بیماری ، سرگیجه.
- کمبود خواب عمیق ، ظاهر کابوس ها.
- عدم توانایی در بازگرداندن قدرت در هنگام خواب.
- افسردگی ، کاهش نوسانات خلقی ، تحریک پذیری.
- اختلالات بینایی که به سرعت بوجود می آیند و عبور می کنند.
- بهبود در مصرف غذاهای پر کربوهیدرات.
به صورت تجربی مشخص می شود که مقادیر اوج قند خون کاهش یافته در فاصله زمانی بین 2 تا 4 صبح مشاهده می شود ، بنابراین ، علائم تظاهرات سندرم ساموگی اغلب در صبح مشاهده می شود. به منظور حذف یا تأیید پدیده ساموجی ، گلوکز باید در ساعت 3 شب کنترل شود.
تجلی انسولین
انسولین درمانی چندان بی ضرر نیست. بله ، سطح گلوکز در خون بیمار احیا می شود ، اثر خوبی از مصرف دارو مشاهده می شود. اما انسولین می تواند عوارض جانبی ایجاد کند.
- هیپوگلیسمی ،
- لیپودیستروفی ،
- اثرات بر بینایی و متابولیسم ،
- واکنش آلرژیک
- تاخیر در دفع سدیم توسط بدن.
همچنین ، عوارض جانبی درمانی شامل تولید آنتی بادی توسط بدن بیمار بر روی داروی تجویز شده است.
اثر منفی دارو هنگام تعامل با سایر داروها ، با تزریق نادرست ظاهر می شود. برای جلوگیری از ایجاد عوارض جانبی ، هماهنگی استفاده از داروی جدید با پزشک و همچنین دوز مهم است.
هیپوگلیسمی
این بیماری با قند خون بسیار پایین مشخص می شود. این می تواند برای بیمار خطرناک باشد و به مرگ تبدیل شود.
هیپوگلیسمی به دلایل زیر ایجاد می شود:
- غذاهای پر کربوهیدرات
- مصرف الکل
- گرسنگی و سوء تغذیه ،
- بای پس معده
- تمرینات یا فعالیتها ، خصوصاً شدید و بدون برنامه ریزی ،
- بیماری های دیگر ، از جمله بیماری آدیسون ، انسولینوما یا مشکلات کبدی ، کلیوی ، قلبی ،
- برخی از داروها و کوئینین ،
- بیماری های غده فوق کلیوی و غده هیپوفیز نیز می تواند منجر به هیپوگلیسمی شود.
هیپوگلیسمی در بزرگسالان و کودکان بروز می کند. کودک شب ها گریه می کند ، از کابوس ها عذاب می گیرد. او تحریک پذیر ، دائم خسته ، ضعیف می خورد.
اگر کودک متوجه سرگیجه ، سردرد ، تغییر ناگهانی خلقی شود یا او ناخوشایند شد ، والدین باید فوراً با پزشک مشورت کنند.
علائم اولیه هیپوگلیسمی:
قند خون همیشه 3.8 میلی مول در لیتر است
چگونه قند را در سال 2019 عادی نگه داریم
- گرسنگی
- هایپرهیدروز
- سوزن شدن پوست لب ،
- لرز
- سرگیجه
- احساس خستگی
- تاکی کاردی
- تحریک پذیری
- رنگ پریدگی پوست.
هیپوگلیسمی در اصل یک اثر جانبی شبانه است. چنین واکنشی انسولین باعث سردرد و میگرن می شود.
اگر اقدامی نکنید ، وضعیت بیمار بدتر می شود. ضعف ، تاری دید ، سردرگمی ، گفتار کمبود و بی ادب وجود دارد.
جدی ترین عارضه جانبی انسولین از دست دادن هوشیاری و اغما است. بسیاری از بیماران متوجه علائم هشدار دهنده نمی شوند و یا به سادگی از آنها آگاهی ندارند.
این وضعیت کشنده است. پزشک باید برای بیمار توضیح دهد که چه چیزی در انتظار او است و چه عوارض جانبی ممکن است بیمار تجربه کند.
واکنش آلرژیک
با ظهور داروهای بسیار تمیز ، خطر آلرژی به شدت کاهش یافته است. اما برخی از بیماران هنوز از این عارضه رنج می برند.
واکنش آلرژیک به انسولین به سه شکل آشکار می شود:
- محلی با تاول و بثورات. اولین علائم نیم ساعت پس از تزریق ظاهر می شود. اول ، یک واکنش التهابی ظاهر می شود ، که با قرمزی ، خارش مشخص می شود. سپس تاول ها پیدا می شوند. هیچ درمانی لازم نیست ، بعد از 3 ساعت آلرژی از بین می رود.
- سیستمیک با این نوع کهیر ، همراه با آنژیوادم و شوک آنافیلاکسیک ظاهر می شود.
- سل. یک واکنش آلرژیک 12 ساعت پس از استفاده از دارو شروع می شود. التهاب اطراف تزریق مرزهای مشخصی دارد ، پوست صدمه دیده و خارش می یابد. بافت چربی زیر جلدی در التهاب نقش دارد.
برای تعیین علت ایجاد آلرژی ، لازم است سطح آنتی بادی های IgE و IgG به انسولین اندازه گیری شود. پزشک آزمایش پوستی انجام می دهد. پس از تعیین علت آلرژی ، داروهای مناسب تجویز می شوند و به انسولین سازنده دیگر تغییر می یابند.
تأخیر در دفع سدیم
این عارضه جانبی به احتمال زیاد رخ می دهد. مشکل احتباس سدیم توسط انسولین است ، بنابراین به احتباس آب کمک می کند. در نتیجه ، توسط بدن دفع نمی شود و ادم شروع می شود.
دلیل کاهش دفع سدیم ممکن است رژیم کم کربوهیدرات و همچنین نقض نفوذپذیری دیواره های مویرگ ها باشد.
ادم انسولین از ابتدای درمان شروع می شود. 3-4 روز بگذرد. در بعضی موارد ، تا 2 هفته ادامه یابد.
ادم انسولین با دیورتیک ها برداشته می شود. داروها فقط برای کاهش شدت علائم تجویز می شوند. دیورتیک ها باعث کاهش کامل آنها نمی شوند.
مصرف بیش از حد انسولین: عوارض و عواقب جانبی


مصرف بیش از حد انسولین بدون در نظر گرفتن علت ایجاد شده در آن ، یک اورژانس است و نیاز به واکنش فوری بیمار دارد ، و در صورت عدم کمک به دیگران.
اختلالات دستگاه تناسلی
افزایش تولید انسولین در نقض مقاومت به انسولین اتفاق می افتد. این وضعیت با پاسخ کم بافت در معرض انسولین مشخص می شود. این در چاقی شکم ، فشار خون بالا ، کلسترول بالا آشکار می شود.
اگر فردی مقاومت به انسولین داشته باشد و این باعث افزایش تولید انسولین می شود ، کاهش وزن برای او تقریبا غیرممکن است. شروع به تجمع چربی در بدن می شود و نتیجه اضافه وزن تخلف از تولید هورمونهای جنسی است.
هیپرینسولینمی در زنان بر رشد هورمونهای آندروژن تأثیر می گذارد ، و این امر مانع تولید هورمون های محرک و لوتئین سازنده فولیکول می شود. در نتیجه ، با ایجاد سندرم تخمدان پلی کیستیک ، توانایی باردار شدن خانم کاهش می یابد.
رژیم کم کربوهیدرات و استفاده از داروهای گروه بیگوانید به اصلاح وضعیت کمک خواهد کرد. علاوه بر این ، برای تجویز دارو درمانی ، لازم است با یک پزشک - متخصص غدد داخلی مشورت کنید.
ویدئو: انسولین - چرا مورد نیاز است و چگونه کار می کند؟
چه زمانی دارویی فاسد تلقی می شود؟
در صورت نقض حداقل یک شرایط ذخیره سازی ، دارو باید دور ریخته شود. همچنین ، راه حلی که به دلایلی یا دیگری تغییر کرده است رنگ خود را تغییر داده است ، و راه حلی که در آن از توده ، تعلیق و الیاف استفاده نشده است.
تعلیق خراب در نظر گرفته می شود ، اگر با هم زدن ، تعلیق یکدست سفید یا سفید را تشکیل ندهید.
یادآوری این نکته حائز اهمیت است که فقط انسولین های فوق اولتراستورت ، کوتاه و سریع باید شفاف باقی بمانند و علاوه بر این ، همچنین انسولین گلارژین عمل طولانی مدت.
دستورالعمل های ویژه
انسولین چیست؟
ویکی پدیا نشان می دهد هورمون انسولین ماده ای است که تقریباً در تمام مراحل بافت متابولیک تأثیر دارد.
انسولین ایمنی غشاهای پلاسما را به گلوکز نفوذ می کند و این باعث می شود انتقال سریعتر و آسان تر دومی از خون به فضای داخل سلول انجام شود.
عدم سنتز انسولین باعث ایجاد اختلالات متابولیک می شود و در نتیجه منجر به ایجاد دیابت می شود.
انسولین ایمنی - چیست؟ کدام ارگان انسولین تولید می کند؟
ویکی پدیا در پاسخ به سؤالات "کدام غده انسولین تولید می کند؟" یا "انسولین در کجا تولید می شود؟" پاسخ می دهد که هورمون انسولین توسط سلولهای β از جزایر لانگرهان (عمدتا در دم واقع شده است) تولید می شود.لوزالمعده(پانکراس) تجمع سلولهای غدد درون ریز).
هورمونی که توسط بدن ساخته می شود انسولین یا انسولین immunoreactive (مختصر IRI) نامیده می شود.
منبع اولیه تولید داروهای انسولین است که فرصتی برای زندگی سبک زندگی را برای افرادی فراهم می کند که بدنشان به مقدار کمی هورمون تولید نمی کند. لوزالمعده خوک و گاو
کمی بیش از 30 سال پیش ، انسولین انسانی برای درمان بیماران شروع به استفاده کرد. برای به دست آوردن آن ، به یکی از دو روش متوسل شوید:
- روش تبدیل انسولین خوک ، که شامل جایگزینی اسیدهای آمینه موجود در آن است آلانین در ،
- روش مهندسی ژنتیک ، که شامل تغییر بخش خاصی از DNA است.
طبقه بندی آماده سازی انسولین
داروهای مورد استفاده در حال حاضر معمولاً براساس تعدادی از علائم تقسیم می شوند:
- بر اساس مدت زمان عمل ،
- بر اساس مبدأ ،
- بسته به pH محلول (ممکن است خنثی یا اسیدی باشد)
- وجود مواد نگهدارنده در آماده سازی (فنل ، متیل پارابن ، کرزول ، فنل-کرزول) ،
- بسته به غلظت انسولین (40 ، 80 ، 100 ، 200 ، 500 واحد در میلی لیتر).
طبقه بندی با توجه به مدت زمان عمل:
- آماده سازی اولتراورتورت
- داروهای کوتاه مدت
- داروهای طولانی مدت (از جمله داروهای متوسط و متوسط)
- داروهای طولانی مدت
- داروهای عمل ترکیبی (داروهای دوفازی).
عمل Ultrashort که توسط لیزپرو, آسپارتهمچنین گلولیسین.
انسولین کوتاه مدت ، نام ها:
- انسولین مهندسی ژنتیک انسانی محلول ،
- نیمه مصنوعی انسانی محلول ،
- یک قطره خوک محلول
انسولین متوسط است ایزوفان انسولین (مهندسی ژنتیک انسانی) ، ایزوفان انسولین (نیمه مصنوعی انسانی) روی انسولین تعلیق مرکب
چه نوع انسولین طولانی مدت وجود دارد؟ این گروه شامل گلارژین و دزمیر است.
آماده سازی های دو قطبی - مهندسی ژنتیک انسانی دو فازی ، نیمه مصنوعی انسانی ، فیبری آسپارت.
مطابق با طبقه بندی ، بسته به میزان تصفیه ، آماده سازی به دست آمده از بافتهای حیوانات به:
انواع انسولین بسته به نوع منشا:
- گوشت خوک (با حرف C ، تک قطبی - SMP ، تک قطعه - QMS) ،
- گاو (گوشت گاو ، نشانگر حرف G ، تک قطبی - GMF ، تک قطعه - GMK) ،
- انسانی (اشاره شده به حرف H).
افزایش انسولین در خون - معنی آن چیست؟
انسولین روند را مهار می کند سنتز گلوکز از پروتئین ها و لیپیدها. بنابراین ، با افزایش غلظت هورمون بیش از 20 میکرومول در میلی لیتر (پرفشاری خون) ، فرد ، و همچنین با کمبود انسولین ، علائم شروع می شود هیپوگلیسمی - تحریک پذیری افزایش می یابد ، حافظه بدتر می شود و تمرکز توجه کاهش می یابد ، خستگی عمومی افزایش می یابد (با گذشت زمان ، مزمن می شود) ، افزایش می یابد و غیره.
علل افزایش انسولین
اگر انسولین زیاد شود خون، ممکن است دلیل این باشد که فرد غذایی بیش از حد سرشار از کربوهیدرات ها (یعنی گلوکز) خورده است.
از آنجا که محصولات حاوی کربوهیدرات به افزایش شدید سطح هورمون کمک می کند ، شما نباید قبل از اهدای خون برای تجزیه و تحلیل برای آزمایش انسولین بخورید (تجزیه و تحلیل خون با معده خالی انجام دهید)
اختلال عملکرد همچنین می تواند باعث افزایش سطح هورمون شود. سلولهای β پانکراس (در این حالت ، آنها از ابتلا به لوزالمعده ، لوزالمعده ، بیش فعالی) و همچنین اختلال در ترشح برخی از هورمونهای دیگر صحبت می کنند (به عنوان مثال کاتکول آمین ها یا کورتیکوتروپین), آسیب به سیستم عصبیحساسیت گیرنده های انسولین (در همه این موارد ، تشخیص "hyperinsulinism ثانویه یا خارج از رحم" است).
باعث اختلال در عملکرد می شود پЖЖدر حالی که عامل انسولین زیاد می شوند ، می توانند:
- تومورها پЖЖکه به تولید هورمون کمک می کند ،
- کاهش غلظت تولید شده در بدن گلوکاگون,
- هایپرپلازی جزایر لانگرهانس.
همچنین ، افزایش انسولین اغلب با اضافه وزن ذکر می شود. افزایش غلظت هورمون نشان می دهد که پЖЖبا بار اضافی کار می کند
نحوه کاهش غلظت انسولین خون
قبل از درمان انسولین بالا ، لازم است علت ایجاد شده آن را مشخص کنید. به عنوان یک قاعده ، پس از حذف آن ، وضعیت بیمار به حالت عادی باز می گردد.
برای جلوگیری از حمله هیپوگلیسمیچیزی شیرین بخورید یا یک راه حل تزریق کنید گلوکز. در موارد شدید ممکن است تجویز لازم باشد. گلوکاگون یا
چگونه سطح هورمون در خانه را پایین بیاوریم؟ برای عادی سازی سطح انسولین ، ابتدا باید رژیم خود را تنظیم کنید. غذا باید کسری باشد (مصرف آن در بخش های کوچک حداقل پنج بار در روز بهینه است) و مقدار روزانه غذاهای کربوهیدرات نباید بیش از 150 گرم باشد.
در عین حال ، جو دوسر ، فرنی گندم سیاه ، کوفی عاری از چربی و شیر ، لپه بدون کیک ، سبوس ، تخم مرغ ، سبزیجات ، ماهی ، میوه های فردی باید در رژیم غذایی حاکم باشند.
عادی سازی شاخص ها همچنین به فعالیت بدنی و کاهش وزن کمک می کند.
انسولین برای چه قند تجویز شده است؟
تجزیه و تحلیل برای تعیین غلظت هورمون برای تمایز به شکل بیماری ، برای افرادی انجام می شود که قبلاً داروهای انسولین دریافت نکرده اند. این در شرایطی است که بدن با تولید آنتی بادی به معرفی هورمون اگزوژن پاسخ می دهد.
مقادیر زیاد قند یکی از علائم آن است.سندرم متابولیک. شرط در نظر گرفته شده است پیش دیابت.
اگر انسولین بالا رفته و قند طبیعی است ، در مورد آن صحبت کنید مقاوم به انسولین عدم تحمل گلوکز و دیابت. این همچنین ممکن است تعدادی دیگر را نشان دهد مقاومت به انسولین.
مقادیر زیاد با قند کم اغلب یک شاخص است پرفشاری خون پاتولوژیک. در بعضی موارد غلظتهای زیاد در گردش است خون هورمونهای مرتبط با فشار خون بالا,بیماری های قلبی و عروقی.
سطح پایین با قند طبیعی نیز به متخصص غدد نیاز دارد تا علت این بیماری را تعیین کند و آزمایش های لازم را انجام دهد (تایپ HLI ، آزمایش آنتی بادی ها به انسولین ، تعیین سطح آنتی بادی های به GAD ، تجزیه و تحلیل برای گلیکوزی شدن).
تصمیم در مورد نیاز به تزریق گرفته می شود ، نه از شاخص های سطح قند بلکه با در نظر گرفتن دلایلی که باعث افزایش چنین افزایش یافته است.
به عنوان یک قاعده ، اگر میزان قند خون برای مدت طولانی در 12 میلی مول در لیتر نگه داشته شود ، مقدمه دارو اجتناب ناپذیر می شود و قرص ها و رژیم غذایی سخت منجر به کاهش آنها نمی شود.
رمزگشایی آزمایش خون برای انسولین به شما امکان می دهد تا داده های مورد نیاز پزشک را بدست آورید.
هنجار در زنان و مردان یکسان است. شاخص های 3.3-7.8 میلی مول در لیتر نوروموگلیسمی را نشان می دهد. هنجار قند خون در معده خالی از 3/3 تا 5/5 میلی مول در لیتر است. بعد از غذا ، رقمی که از 7.8 میلی مول در لیتر تجاوز نکند ، طبیعی تلقی می شود.
هنجار انسولین پس از بارگیری گلوکز تا 7/7 میلی مول در لیتر است. اگر این شاخص در دامنه 7.8-11.1 میلی مول در لیتر باشد ، از اختلال تحمل گلوکز صحبت می کنند.
مسابقات کد ATX سطح 4:
پیشگیری از قند خون
اگر نیاز به استفاده از تزریق انسولین دارید ، لازم است به یاد داشته باشید که مصرف مشروبات الکلی و بارداری در سه ماهه اول نیاز به تنظیم دوز انسولین با توجه به نتایج آنالیز دارد. شما نباید انسولین درمانی را با استفاده از نوشیدنی های الکلی قوی ترکیب کنید ، تزریق هورمونی را روی معده خالی انجام دهید. برداشتن غیرمجاز از دارو یا تغییر دوز آن بدون تحلیل و توصیه پزشکی کاملاً ممنوع است.
برای جلوگیری از ابتلا به هایپروسینسولینمی ، باید از مصرف زیاد قند ، غذاهای حاوی کربوهیدرات سریع خودداری کنید. بهتر است غذاهای کنسرو ، کالباس ، ترشی را کنار بگذارید.
از آنجا که تولید انسولین پاسخ بدن به مصرف مواد غذایی است ، برای جلوگیری از فعالیت بیش از حد مراکز تولید هورمون ، بهتر است روزانه 5-6 بار مصرف خوراکی را تقسیم کرده و آن را در بخش های کوچک مصرف کنید.
استفاده از انسولین نیاز به مراقبت و پیروی از قوانین یک سبک زندگی سالم دارد. این به جلوگیری از شرایط تهدیدکننده زندگی کمک می کند ، به حفظ روحیه و رفاه کمک می کند.
صفحه اصلی »خوب است بدانید» عوارض جانبی انسولین: چه چیزی خطرناک است؟ چرا انسولین خطرناک است؟
عوارض جانبی انسولین در ورزش: مصرف بیش از حد ، اغما ، مرگ

امروزه استفاده از انسولین در ورزش (چه حرفه ای و چه آماتور) محبوبیت بیشتری پیدا می کند. اما پزشکان از خطر عوارض جانبی جدی با مصرف بیش از حد انسولین به ویژه با مصرف بیش از حد آن هشدار می دهند.
انسولین هورمونی طبیعی برای بدن است که توسط لوزالمعده ترشح می شود و سطح گلوکز را در بدن کنترل می کند.
برای سلامتی ، هم کمبود انسولین و هم مقدار اضافی آن به همان اندازه خطرناک است. با کمبود ، که برای افراد دیابتیکال معمولی است ، برای جلوگیری از افزایش سطح گلوکز خون ، لازم است از خارج آن وارد شود. اگر سطح انسولین خیلی زیاد باشد ، قند خون می تواند به مقدار کم خطرناکی کاهش یابد ، که در نهایت می تواند منجر به اغما یا مرگ شود.
توصیه می شود:
انسولین در ورزش یکی از خطرناک ترین داروها است. تا حدودی خطر آسیب ناشی از استفاده از آن حتی از استروئیدهای آنابولیک بیشتر است.
خصوصاً فعالانه ، پزشكان درباره عواقب جدی مصرف انسولین پس از یك حادثه غم انگیز در اوایل دهه 2000 ، هنگامی كه بدنساز جوان 31 ساله ای به علت انسولین در كما در بیمارستان بستری شد ، شروع به صحبت كردند. اندکی بعد ، دارنده 35 ساله از هشت عنوان پاورلیفتینگ از اسکاتلند نیز پس از مصرف بیش از حد انسولین ، دو ماه در کما یافت.
انسولین تقریباً یک داروی ایده آل برای افزایش استقامت در ورزشکاران است. این دستگاه به راحتی قابل دسترسی ، ارزان ، دشوار است و عملکرد را بهبود می بخشد. اما قیمت ممکن است مرگ باشد.
با توجه به اینکه طبق آمار ، تقریباً 10٪ بدنسازان از این هورمون استفاده می کنند ، مقیاس خطر آشکار است.
ببینید که یکی از معلمان داروسازی میک هارت ، نویسنده کتاب مشهور ، راهنمای متخصصان غیر استروئیدی ، می گوید:
دلیل آسیب انسولین در مکانیسم عملکرد آن است
عملکرد اصلی انسولین در بدن به دور از تحریک رشد عضلات نیست. سطح گلوکز خون را کنترل می کند و از غلظت آن در دامنه 80 تا 100 میلی گرم در دسی لیتر اطمینان می کند.
وقتی شیرینی می خوریم ، سطح گلوکز افزایش می یابد ، انسولین توسط لوزالمعده ترشح می شود و گلوکز اضافی را از خون به مغازه های انرژی (گلیکوژن ماهیچه ای ، گلیکوژن کبد و چربی) منتقل می کند.
- در صورت تزریق انسولین فرد سالم چه اتفاقی خواهد افتاد؟
این سوال در مورد ورزشکاران نیز صدق می کند ، بنابراین اکثر آنها سالم هستند یا حداقل شبیه این هستند
مصرف بیش از حد انسولین: علائم ، عواقب

سلامتی بدن انسان به میزان هورمونهای موجود در آن ، به ویژه - انسولین بستگی دارد. مصرف بیش از حد انسولین دارای علائم و عواقب ناخوشایندی است ، می تواند صدمات جبران ناپذیری به سلامتی وارد کند.
انسولین نتیجه سیستم غدد درون ریز است. این هورمون توسط سلولهای لوزالمعده تولید می شود و به آن "جزایر لانگرهان" گفته می شود.
هنگامی که گلوکز از مواد غذایی وارد خون شده و سطح آن به میزان زیاد بالا می رود ، مکانیسم های تولید انسولین تحریک می شوند. هرچه سطح گلوکز در مواد غذایی بالاتر باشد ، هورمون بیشتری برای تبدیل آن به گلیکوژن مورد نیاز است.
تغییر در تولید انسولین در هنگام نقص سیستم غدد درون ریز منجر به نقض متابولیسم کربوهیدرات در بدن می شود که منجر به ایجاد دیابت نوع 1 ، هیپرینسولینمی ، سندرم هیپوگلیسمیک ، سندرم تخمدان پلی کیستیک می شود.
سنتز اغراق آمیز هورمونها ، تهدیدی برای بدن نیست. علل طبیعی که انسولین اضافی در بدن وجود دارد:
- انسولینوما (نئوپلاسم خوش خیم) در بافت لوزالمعده.
- رشد جزایر لانگرهانس.
- اختلال در تولید هورمون - گلوکاگون.
- بیماری های کبد ، هیپوفیز ، قشر آدرنال.
- تومورهای بدخیم در شکم.
- سندرم تخمدان پلی کیستیک همراه با اختلال در تولید آندروژن.
- ورزش بیش از حد.
- احساسات و استرس بیش از حد.
ممکن است شرایطی وجود داشته باشد که در صورت لزوم تزریق هورمون بیش از حد انسولین در نتیجه اقدامات نادرست ایجاد شود:
- تجویز غلط از دوز به فرد سالم.
- دوز نادرست انسولین توسط متخصص غدد داخلی با معالجه پزشکی.
- هنگام تایپ دارو در نوع جدید سرنگ ، خطایی روی داد.
- عدم رعایت تکنیک تجویز دارو.
- نقض رژیم و فعالیت بدنی هنگام استفاده از انسولین.
- در هنگام مصرف هورمون ، الکل بنوشید.
- عدم تنظیم دوز انسولین برای زنان در سه ماهه اول بارداری.
برای اینکه شرایطی که به طور بالقوه تهدید کننده زندگی هستند را از دست ندهید ، باید علائم و نشانه های اصلی مصرف بیش از حد انسولین را بدانید.
بیشترین احتمال مصرف بیش از حد در مبتلایان به دیابت. یکی دیگر از موارد مصرف بیش از حد دوز در ورزشکاران امکان پذیر است. آنها انسولین را برای افزایش استقامت بدن و بهبودی سریع بعد از تمرین ، تسریع در سنتز گلیکوژن و تجزیه سلول های چربی مصرف می کنند.
عنوان بین المللی فعالیت انسولین ED ، ME است. طبق استاندارد تأیید شده ، 1ME با کریستالها 1/24 میلی گرم انسولین قابل مقایسه است. برای یک فرد سالم ، دوز 2 تا 4 IU برای ادراک طبیعی است. حداکثر دوز برای بدنسازانی که از رژیم کربوهیدرات پیروی می کنند 20 IU است.
مسمومیت با انسولین باعث کاهش قابل توجه قند خون می شود. اگر این شاخص به سطح 3.8 میلی مول در لیتر کاهش یابد ، یک عارضه جانبی انسولین - هیپوگلیسمی وجود دارد. وقتی این شاخص به 3/3 میلی مول در لیتر برسد ، خطر ابتلا به اغماء قند خون است.
وخیم شدن وضعیت بهزیستی بیمار طی چندین مرحله انجام می شود:
- در مرحله اول ، تشخیص علت بیماری دشوار است ، زیرا علائم مشابه با دیابت وجود دارد.این موارد عبارتند از: احساس گرسنگی و تشنگی فزاینده ، ضعف ، حالت خستگی بی علت ، وخامت تمرکز. اگر برای از بین بردن علت بیماری اقدامات لازم را انجام ندهید (به بیمار یک فنجان چای با شکر یا عسل بدهید) ، وضعیت بیمار بدتر می شود.
- مرحله دوم با افزایش علائم همراه است ، که همراه با رنگ پریدگی پوست ، بی حسی اندام ها و اختلال در بینایی است. در صورت نوشیدن چای شیرین یا خوردن غذاهای حاوی کربوهیدرات سریع ، از بین بردن علائم هنوز امکان پذیر است.
- در مرحله سوم ، بیمار به قدری ضعیف است که قادر به انجام مستقل تدابیری برای از بین بردن علائم نیست. او لرزش اندامها ، تپش قلب ، گرفتگی ذهن ، فعالیت ذهنی بیش از حد و یا حالت مهاری دارد. این مرحله با ظاهر تشنج مشخص می شود. کمک به بیمار باید بلافاصله به صورت تجویز داخل وریدی گلوکز ارائه شود ، در غیر این صورت احتمال ایجاد کما هیپوگلیسمی ممکن است.
- مرحله چهارم آخرین مرحله از هیپوگلیسمی است. قند خون به شدت کاهش می یابد ، قلب به آرامی ضرب می شود ، مردمک در معرض نور قرار نمی گیرند.
علاوه بر احساس ناخوشایند ، با مصرف بیش از حد انسولین ، نتیجه ای مهلک نیز ممکن است. دوز کشنده انسولین برای هر فرد فردی است. بسته به وزن بدن فرد ، رژیم و شیوه زندگی وی از 100 IU تا 500 IU متغیر است.
اگر مصرف بیش از حد دوز زیاد هورمون یک بار اتفاق افتاده باشد ، علائم برجسته تر است ، بنابراین ، نیاز به اقدامات لازم برای از بین بردن عواقب آن آشکار است.
ایجاد حضور بیش از حد منظم انسولین ، که بر روی بدن تأثیر منفی می گذارد ، دشوارتر است و وضعیت بیمار را بدتر می کند.
مصرف بیش از حد انسولین عواقب منفی برای عملکرد مغز دارد. این به دلیل خاصیت انقباض عروق هورمون است. علائم پرفشاری خون در کودکان و بزرگسالان ممکن است به شکل سردردهای مزمن ایجاد شود.
برای از بین بردن آنها ، تغییر فرهنگ غذایی کافی است ، از خوردن غذاهای سرشار از کربوهیدرات سریع از رژیم غذایی تا حد امکان. اقامت طولانی در هوای تازه و ورزشی مفید خواهد بود.
جدی ترین شرایط ناشی از ایجاد دوز بیش از حد انسولین:
گلوکز منبع تغذیه ای برای مغز است. اگر کاهش قند خون به حد بحرانی برسد ، گرسنگی سلول های مغزی ، که در غیر این صورت به عنوان نوروگلیکوپنی گفته می شود ، شروع می شود. در پس زمینه فقدان گلوکز ، اختلالات عصبی ، اختلالات آگاهی رخ می دهد ، فرآیندهای متابولیکی در سلول های ماده خاکستری مغز مختل می شود.
کمترین آسیب هنگام مواجهه با انسولین بیش از حد ، در مناطقی از مغز است که وظیفه تنفس و فعالیت های قلبی را بر عهده دارند.
بنابراین ، ضربان قلب حتی برای ایجاد کما هیپوگلیسمی هنوز مدتی ادامه دارد.
برای جلوگیری از ورم مغزی از داروهای زیر استفاده می شود: Furosemide ، Piracetam ، محلول مانیتول استفاده می شود.
برای جلوگیری از فشار خون بالا ، از سولفات منیزیم استفاده می شود.
اگر رشد سریع حاد هیپوگلیسمی در مدت 30 دقیقه از بین برود ، عواقب بدن با مصرف بیش از حد انسولین حداقل خواهد بود. در غیر این صورت ، گرسنگی انرژی منجر به ورم مغزی و خونریزی در بافت آن خواهد شد.
اگر دوز هورمون به طور نادرست برای بیمار مبتلا به دیابت محاسبه شود ، بیماری به شکلی شدیدتر منتقل می شود. بیشتر اوقات ، در افراد مسن با استفاده از داروهای کاهش دهنده قند طولانی مدت بروز می کند.
با کمی بیش از حد از دوز انسولین ، افزایش وزن بدن ، وخیم شدن در بهزیستی و موارد کتواسیدوز و استونوریا بیشتر است.
قبل از ایجاد کما ، بیمار اضطراب را تجربه می کند. وی افزایش ضربان قلب ، پرش فشار خون و احساس گرسنگی را تشدید می کند.بعضی اوقات بیمار بیش از حد پرخاشگر ، تحریک پذیر ، تحریک پذیر می شود و رفتار او گاهی باعث سرخوردگی می شود و ناکافی به نظر می رسد.
تشنج های بعدی ، فشار خون بالا عضله ایجاد می شود و حالت اغما ایجاد می شود.
برای جلوگیری از این بیماری افراد نزدیک که نزدیک بیمار هستند باید بدانند که علت رفتار نادرست انسان شخصیت نیست بلکه مازاد انسولین در خون است.
این امر به شما امکان می دهد تا اقدامات به موقع برای جلوگیری از عوارض کمبود قند خون انجام شود: برای بررسی سطح گلوکز با گلوکومتر ، با یک شاخص مهم ، 40٪ محلول گلوکز را به صورت داخل وریدی تزریق کرده و با آمبولانس تماس بگیرید.
سندرم مصرف بیش از حد انسولین انسولین یکی از پیامدهای مسمومیت با هورمون ثابت است.
با مصرف بیش از حد دارو ، بدن انسان برای افزایش سطح گلوکز خون شروع به کار می کند. تولید کورتیکواستروئیدها ، آدرنالین و گلوکاگون رخ می دهد و انسولین را مسدود می کند.
شناسایی این بیماری آسان نیست ، اما ممکن است. پیشرفت سندرم سوموجی توسط موارد زیر نشان داده شده است:
- میگرن مکرر.
- بیماری ، سرگیجه.
- کمبود خواب عمیق ، ظاهر کابوس ها.
- عدم توانایی در بازگرداندن قدرت در هنگام خواب.
- افسردگی ، کاهش نوسانات خلقی ، تحریک پذیری.
- اختلالات بینایی که به سرعت بوجود می آیند و عبور می کنند.
- بهبود در مصرف غذاهای پر کربوهیدرات.
به صورت تجربی مشخص می شود که مقادیر اوج قند خون کاهش یافته در فاصله زمانی بین 2 تا 4 صبح مشاهده می شود ، بنابراین ، علائم تظاهرات سندرم ساموگی اغلب در صبح مشاهده می شود. به منظور حذف یا تأیید پدیده ساموجی ، گلوکز باید در ساعت 3 شب کنترل شود.
افزایش تولید انسولین در نقض مقاومت به انسولین اتفاق می افتد. این وضعیت با پاسخ کم بافت در معرض انسولین مشخص می شود. این در چاقی شکم ، فشار خون بالا ، کلسترول بالا آشکار می شود.
اگر فردی مقاومت به انسولین داشته باشد و این باعث افزایش تولید انسولین می شود ، کاهش وزن برای او تقریبا غیرممکن است. شروع به تجمع چربی در بدن می شود و نتیجه اضافه وزن تخلف از تولید هورمونهای جنسی است.
هیپرینسولینمی در زنان بر رشد هورمونهای آندروژن تأثیر می گذارد ، و این امر مانع تولید هورمون های محرک و لوتئین سازنده فولیکول می شود.
در نتیجه ، با ایجاد سندرم تخمدان پلی کیستیک ، توانایی باردار شدن خانم کاهش می یابد.
رژیم کم کربوهیدرات و استفاده از داروهای گروه بیگوانید به اصلاح وضعیت کمک خواهد کرد.
علاوه بر این ، برای تجویز دارو درمانی ، لازم است با یک پزشک - متخصص غدد داخلی مشورت کنید.
ویدئو: انسولین - چرا مورد نیاز است و چگونه کار می کند؟
اگر نیاز به استفاده از تزریق انسولین دارید ، لازم است به یاد داشته باشید که مصرف مشروبات الکلی و بارداری در سه ماهه اول نیاز به تنظیم دوز انسولین با توجه به نتایج آنالیز دارد.
شما نباید انسولین درمانی را با استفاده از نوشیدنی های الکلی قوی ترکیب کنید ، تزریق هورمونی را روی معده خالی انجام دهید.
برداشتن غیرمجاز از دارو یا تغییر دوز آن بدون تحلیل و توصیه پزشکی کاملاً ممنوع است.
برای جلوگیری از ابتلا به هایپروسینسولینمی ، باید از مصرف زیاد قند ، غذاهای حاوی کربوهیدرات سریع خودداری کنید. بهتر است غذاهای کنسرو ، کالباس ، ترشی را کنار بگذارید.
از آنجا که تولید انسولین پاسخ بدن به مصرف مواد غذایی است ، برای جلوگیری از فعالیت بیش از حد مراکز تولید هورمون ، بهتر است روزانه 5-6 بار مصرف خوراکی را تقسیم کرده و آن را در بخش های کوچک مصرف کنید.
استفاده از انسولین نیاز به مراقبت و پیروی از قوانین یک سبک زندگی سالم دارد. این به جلوگیری از شرایط تهدیدکننده زندگی کمک می کند ، به حفظ روحیه و رفاه کمک می کند.
اثرات جانبی انسولین - پورتال آمبولانس و پزشکی

عوارض جانبی انسولین درمانی شامل واکنشهای موضعی پوست ، واکنشهای آلرژیک سیستمیک ، مقاومت به انسولین و لیپودیستروفیهای بعد از تزریق (لیپواتروفی و لیپو-پرتروفی) است.
علاوه بر این ، انسولین باعث هیپوگلیسمی ، افزایش وزن و تورم می شود ، با این وجود ، بسیاری از پزشکان این عوارض را عوارض جانبی نمی دانند ، اما آنها را مظهر عمل دارویی انسولین می دانند.
هیپوگلیسمی می تواند با مصرف بیش از حد انسولین در هر بیمار مبتلا به دیابت ایجاد شود ، روش های مقابله با آن با جزئیات در Ch توضیح داده شده است. 6 و 9.
افزایش وزن در بیماران مبتلا به دیابت جبران نشده بعد از شروع انسولین درمانی یا انتقال به رژیم مؤثرتر اینولین درمانی مشاهده می شود و در درجه اول به این دلیل است که کالری که قبلاً با گلوکوزوری از دست رفته بود (در برابر پس زمینه هایپرگلیسمی شدید) تحت تاثیر انسولین در بدن جمع می شوند. بافت ها به صورت چربی | گلیکوژن این کالری های “ذخیره شده” 70 تا 100٪ افزایش وزن 22.28 را تشکیل می دهند. یکی دیگر از دلایل افزایش وزن با انسولین درمانی ، احتباس مایعات است. گاهی اوقات آنقدر قابل توجه است که ورم انسولین موضعی یا عمومی در 29 ، 30 رخ دهد. ادم انسولین معمولاً در طی چند هفته و گاهی در یک ماه بدون درمان از بین می رود. برای تسریع در جذب ادم می توان دوزهای کوچکی از داروهای ادرارآور تجویز کرد و با ادم مداوم ، مقدار کمی افدرین مصرف کرد. اعتقاد بر این است که ادم انسولین ناشی از افزایش جذب سدیم در مجاری کلیوی پروگزیمال تحت تأثیر انسولین اضافی است (اگرچه انسولین بطور معمول باعث جذب مجدد سدیم می شود). تورم انسولین بیشتر در بیماران مبتلا به دیابت جبران نشده جبران می شود.
به منظور درک ماهیت مقاومت به انسولین و واکنش های آلرژیک به انسولین ، باید دانش کمی در مورد ساختار و بیوسنتز انسولین در سلول های p و همچنین ارزیابی خلوص آماده سازی انسولین داشته باشید.
انسولین یک هورمون پپتیدی است که از دو زنجیره اسید آمینه (A و B) متصل به دو پیوند دی سولفید (شکل 5.5) تشکیل شده است. یکی دیگر از پیوندهای دی سولفید بین اسیدهای آمینه 6 و یازدهم زنجیره A. وزن مولکولی انسولین انسان 5734 است.
بیوسنتز انسولین شامل مراحل زیر است: 1) سنتز پروپروئینولین ، یک پپتید تک رشته ای طولانی ، 2) برش پپتید سیگنال N- ترمینال از پروپروئینولین و بسته شدن زنجیره حاصل از طریق پیوندهای دی سولفید به پروینسولین ، یک مولکول سه بعدی با وزن مولکولی 9000 ، متشکل از 86 آمینو اسیدها ، 3) پردازش پروینسولین - جدا شدن پپتید متصل کننده (C-پپتید) حاوی 31 اسید آمینه ، و تشکیل انسولین مناسب.
انسولین و پپتید C در گرانولهای ترشحی (3 سلول) ذخیره می شوند و در مقادیر دو برابر با هم در خون آزاد می شوند.
نقش فیزیولوژیکی پپتید C کاملاً درک نشده است ، اما شناخته شده است که بر عملکرد اندوتلیوم و توبولهای کلیوی 32 ، 33 تأثیر می گذارد.
پپتید C به عنوان مهمترین شاخص عملکرد (3 سلول در مواردی که اندازه گیری سطح انسولین در خون افراد فاقد دیابت در انسولین درمانی است) عمل می کند یا دشوار است (به عنوان مثال ، در حضور آنتی بادی های به انسولین).
روش استاندارد برای ارزیابی خلوص آماده سازی انسولین ، صرف نظر از منبع آنها ، اندازه گیری بخش انبوه پروینسولین در یک آماده سازی انسولین است.
بخش انبوه پروینسولین در میکروگرم در هر گرم انسولین بیان می شود.
در طی 25 سال گذشته ، فناوری تولید انسولین به حدی بهبود یافته است که نسبت پروینسولین در فرآورده های بسیار تمیز از 10 میکروگرم در گرم تجاوز نمی کند و در خالص - 1 میکروگرم بر گرم.
بسیاری از بیماران تحت درمان با انسولین ، آنتی بادی را به انسولین نشان می دهند (IgG و IgE) ، اما فقط در موارد نادر این پادتن ها نقش بالینی دارند. IgE ها مخصوص انسولین هستند و در صورت بروز واکنش های آلرژیک سیستمیک به انسولین در یک تیتر بالا تشخیص داده می شوند. ماهیت IgG کمتر مشخص است.
در یک زمان فرض بر این بود که IgG در پاسخ به خود انسولین شکل می گیرد ، سپس آنها شروع به فکر کردن کردند که ناخالصی های موجود در داروهای انسولین (پروینسولین و سایر اجزای با وزن مولکولی بالا داروها) عمدتا یا حتی منحصراً خاصیت ایمنی دارند. با این حال ، بعداً مشخص شد كه IgG نیز در پاسخ به مصرف داروهای بسیار تمیز و حتی خالص ظاهر می شود.
بنابراین ، انسولین موجود در ترکیبات آماده سازی دارای خاصیت ایمنی است و ناخالصی ها می توانند تولید IgG را تقویت کنند.
عوارض جانبی انسولین

هنگام استفاده از انسولین ، هم یک واکنش آلرژیک موضعی و هم محلی ممکن است رخ دهد. برخلاف پدیده تشکیل آنتی بادی ها به انسولین ، این واکنش با کاهش تأثیر هورمون تجویز شده همراه نیست.
یک واکنش آلرژیک کلی توسط کهیر ، خارش پوست و در برخی موارد ورم آن به عنوان یک پدیده نادر ، افزایش دما مشاهده می شود. یک واکنش موضعی در ظاهر در محل تزریق تورم ، ضخیم شدن ، افت فشار خون ، درد ، خارش است.
در موارد نادر ، حتی شوک آنافیلاکتیک با انسولین امکان پذیر است.
برای مقابله با یک واکنش آلرژیک ، می توان از حساسیت زدایی با تجویز دوزهای بسیار ناچیز انسولین و افزایش آهسته دوز در همان روز یا با استفاده از 2-6 واحد به صورت داخل جلدی استفاده کرد (انسولین خیلی آهسته حل می شود).
در عین حال می توان از آنتی هیستامین ها (دیفن هیدرامین و دیگران) استفاده کرد. در واکنش های شدید آلرژیک و عدم توانایی در دوری از استفاده از انسولین ، استفاده از کورتیزون ، پردنیزولون و غیره ضروری است.
لازم به ذکر است که این داروها می توانند باعث افزایش قند خون و گلیکوزوری شوند و نیاز به دوز بیشتری انسولین دارند.
عوارضی که اغلب مانع از درمان انسولین می شوند شامل ایجاد لیپواتروفی (لیپودیستروفی) در محل تزریق هستند. مکانیسم توسعه آنها مشخص نیست.
یک توضیح احتمالی ، آسیب دیدگی سیستماتیک انتهای عصب در نتیجه تزریق مکرر است که منجر به ایجاد اختلالات استوایی می شود. از دیدگاه این دیدگاه ، لیپودیستروفی یک فرآیند نوروتروفیک است.
درک قبلی از نقش در توسعه این فرآیند فنل یا تریکسول ، اضافه شده به آماده سازی انسولین یا الکل مورد استفاده در ضد عفونی کردن پوست و سوزن ها ، تأیید نشده است.
در موارد نادر ، در طول انسولین درمانی در هنگام شروع جبران خسارت در بیماران قبلاً جبران شده با کاهش تغذیه ، ممکن است ادم زودگذر در نتیجه از بین بردن کم آبی و در نتیجه مجدد بیش از حد بدن ظاهر شود.
| شرایط هیپوگلیسمی |
اطلاعاتی از سایت www.vip-doctors.ru نباید برای خود تشخیص و درمان بیماری ها استفاده شود
انسولین در بدن انسان چیست (هورمون لوزالمعده)

تمایل به درک چگونگی عملکرد انسولین و چه تأثیر استفاده از آن ظاهر می شود اگر پزشک این دارو را به منظور درمان دیابت (به طور عمده) یا سایر بیماری های مرتبط با کمبود این عنصر در بدن تجویز کند.
انسولین چیست؟ عملکرد آن در بدن است
مطابق فرمول ساختاری و اصل عمل انسولین ، این هورمون پپتیدی است که توسط لوزالمعده - سلولهای بتا جزایر لانگرهان تولید می شود.
این نام را از واژه ی لاتین Indula گرفته است که در ترجمه به معنی "جزیره" است. به طور معمول ، انسولین در بدن بر فرآیندهای متابولیک تأثیر می گذارد ، اما اثر اصلی آن کمک به کاهش غلظت گلوکز است.
این اغلب در ورزش استفاده می شود ، زیرا دارای اثر آنابولیک است.
به لطف اختراع انسولین ، بسیاری از افرادی که به دیابت مبتلا می شوند ، شانس واقعی برای حمایت از زندگی دارند ، در حالی که بدون این دارو آنها محکوم شدند
لیست وظایف حل شده توسط انسولین شامل توابع زیر است:
- تحویل اسیدهای آمینه ، گلوکز ، پتاسیم و چربی ها به سلول ها ،
- نگه داشتن غلظت پایدار گلوکز در خون ،
- تنظیم تعادل کربوهیدرات.
این محدود به عملکرد انسولین در بدن نیست ، زیرا هنوز هم نفوذپذیری غشاهای پلاسما را افزایش می دهد ، تشکیل گلیکوژن را در بافت کبد و ماهیچه ها تقویت می کند و بر سنتز چربی ها و پروتئین ها تأثیر می گذارد.
چگونه کار می کند
معرفی انسولین در تشخیص دیابت نوع 1 به یک ضرورت اساسی تبدیل می شود. اگر دیابت نوع 2 ایجاد شود ، پس از این هورمون طبق نشانه ها استفاده می شود.
عمل انسولین با ساختار مولکول آن همراه است ، که در آن دو زنجیره پلی پپتیدی وجود دارد که در کل 51 باقی مانده اسید آمینه وجود دارد: زنجیره A - 21 و زنجیره B - 30.
آنها به صورت پل های دی سولفید ارتباط دارند.
فعال شدن مکانیسم تولید لوزالمعده انسولین در بدن انسان در صورتی صورت می گیرد که غلظت گلوکز از 100 میلی گرم در دسی لیتر بیشتر شود. هورمونی که وارد خون می شود ، گلوکز اضافی را چسبیده و آن را به بافت ها منتقل می کند - چربی (جایی که به چربی تبدیل می شود) یا عضله (با تبدیل به انرژی).
یک اقدام مهم انسولین در بدن انسان تسریع در انتقال گلوکز از طریق غشای سلولی با تأثیر بر تنظیم پروتئین های موجود در غشاء است. همچنین ، این هورمون لوزالمعده روی انواع مختلفی از فرآیندهای حیاتی عمل می کند.
- انسولین ریبوزومهای موجود در سنتز پروتئین را فعال می کند - ماده اصلی ساختاری برای بافت ماهیچه ها و در ساخت آنها نقش دارد.
- این هورمون دارای خواص ضد کاتابولیکی است که می تواند در مقابل از بین بردن فیبرهای عضلانی مقاومت کند ، نه تنها در حفظ آنها بلکه در تجدید آن نقش دارد.
با محدود کردن مقادیر انسولین ، تعدادی از تظاهرات منفی رخ می دهد:
- چاقی
- شکست در عملکرد سیستم قلبی عروقی
انسولین افزایش لیپاز را مهار می کند ، آنزیمی که مسئول تجزیه چربی ها است و منجر به تجمع سریع توده چربی می شود. علاوه بر این ، سنتز اسیدهای چرب را تقویت می کند - لیپوژنز. در نتیجه به دلیل افزایش تری گلیسیرید فعالیت غدد چربی فعال می شود. پوست روغنی می شود ، گرفتگی منافذ ایجاد می شود ، آکنه شکل می گیرد.
همچنین انسولین بالا با پیشرفت احتمالی بیماری عروق کرونر قلب ، علت ایجاد آترواسکلروز عروقی می شود. یکی دیگر از تجلیات منفی افزایش فشار و همچنین تحریک رشد سلول های بدخیم است.
انواع انسولین
بسته به مدت زمان قرار گرفتن در معرض ، انواع زیر وجود دارد:
- اولتراورتورت
- کوتاه
- متوسط
- طولانی مدت
جدول آماده سازی انسولین
با توجه به درجه تصفیه:
مطابق با مشخصات گونه ها ، از انواع نسبتاً گسترده ای از داروها استفاده می شود:
- انسولین انسانی
- صعودی
- گوشت خوک
- مهندسی ژنتیک و دیگران
اخیراً به بیماران داروهای تولید شده براساس مهندسی ژنتیک تجویز می شود که باعث ایجاد حساسیت نمی شوند ، زیرا به دلیل داروهای دریافت شده از گاو ، عوارض جانبی انسولین به شکل لیپودیستروفی ، آلرژی و مقاومت به انسولین مشاهده می شود. محاسبه دوز ، فواصل بین تزریق ها توسط متخصص به طور جداگانه برای هر بیمار تعیین می شود.
همچنین برای کاهش غلظت قند ، دو دسته هورمون وجود دارد.
- انسولین برای چند ساعت. این بیماری با تأثیر ناهموار بر کاهش سطح قند ، دارای ارزش اوج هنگام خوردن مشخص می شود.
- انسولین پایه ، که در آن مدت زمان عمل یک روز است. نسبت به آنالوگ قبلی راحت تر است ، زیرا بعد از 24 ساعت استفاده می شود. اوج نفوذ ندارد ، یعنی سطح ایجاد شده توسط آن با کاهش قند در کل دوره مصرف پایدار می ماند.
اشکال مختلفی از انتشار انسولین وجود دارد:
- ویال 10 میلی لیتر
- کارتریج های 3 میلی لیتری طراحی شده برای قلم سرنگ.
روش های استفاده: سرنگ ، قلم ، پمپ ، روش های دیگر
انسولین از طریق چند روش به صورت زیر جلدی تزریق می شود.
- شایع ترین آن یک سرنگ انسولین است. این محصول که از پلاستیک شفاف ساخته شده است ، دارای چهار مؤلفه است: بدنه استوانه ای شکل با مارک ، میله ای که درون آن حرکت می کند ، یک سوزن و درپوش آن را می بندد. ممکن است سوزن روی بعضی از مدل ها ثابت باشد اما گزینه قابل جابجایی رایج تر است.
سرنگ استریل یکبار مصرف با حجم استاندارد 1 میلی لیتر در غلظت انسولین 40 U / ml استفاده می شود. علامت گذاری روی این پرونده در واحدهای انسولین مشخص شده است. سرنگ های 2 میلی لیتری برای افرادی که به بیش از 40 واحد انسولین برای تزریق تک نیاز دارند ، در نظر گرفته شده است.
- تمایل به بهبود روش برای تزریق انسولین به Novo Nordisk اجازه داد تا سال 1983 یک سرنگ قلم اختراع کند ، که در سالهای اخیر به طور فزاینده ای در روسیه رواج یافته است. با طراحی ، این دستگاه شبیه یک قلم جوهر است.
از جمله مزایای استفاده از قلم سرنگ امکان تجویز انسولین در هر کجا و بدون پوشیدن لباسهایتان است. به دلیل وجود یک سوزن بسیار نازک ، درد هنگام تزریق تقریباً احساس نمی شود و پوست آسیب نمی بیند.
آستین پر از انسولین درون حفره سرنگ وارد می شود. دقت دوز تجویز شده توسط مکانیسم ویژه تنظیم می شود که وقتی دکمه دیافراگم فشرده می شود ، یک کلیک ساطع می کند و این نشانگر معرفی یک واحد دارویی است.
قلم سرنگ در كيسه قرار داده شده است و دستورالعمل هاي مفصلي براي استفاده دارد.
- پمپ انسولین عمدتاً در اروپای غربی و ایالات متحده آمریکا انجام می شود. تعداد کمی از افراد به دلیل برخی مشکلات از این دستگاه استفاده می کنند که شامل پیچیدگی دستگاه ، لزوم رفع آن بر روی بدن ، عوارض احتمالی ناشی از قرارگیری مداوم سوزنی است که هورمون را در بدن تغذیه می کند. هنگام انتخاب حالت عملیاتی که برای یک شخص خاص مناسب باشد ، مشکلات خاصی بوجود می آید.
از جمله مزایای چنین روش ابتکاری ، وجود جریان مداوم انسولین به خون ، عدم نیاز به تجویز هورمون به خودی خود است ، زیرا مقدار مناسب توسط پمپ کنترل می شود. با این روش عوارض کمتری ذکر می شود.
محل های تزریق بدن
برای اینکه انسولین به روشی که برای رسیدن به یک اثر درمانی لازم است عمل کند ، مناطق خاصی در بدن انسان برجسته می شود که توصیه می شود تزریق انسولین انجام شود. لازم به ذکر است که تأثیر دارو در آنها به میزان قابل توجهی متفاوت است.
- شکم ناحیه ای در طرفین ناف است. راندمان جذب با اقدام سریع 90٪ است.
- صفحه بیرونی بازو ، که از آرنج تا شانه قرار دارد. راندمان جذب تقریباً 70٪ با عمل کندتر از تزریق به معده است.
- سطح جلوی ران ها ، از زانو تا کشاله ران امتداد دارد. شاخص های جذب و عمل از آنجا که با ناحیه دستها مطابقت دارد ، مشابه هستند.
- ناحیه پوست زیر تیغه های شانه. راندمان جذب با کمترین سرعت عمل نسبت به سایر مناطق در حدود 30٪ است.
محل های بدن برای تزریق انسولین
هنگام مقایسه ، مشخص می شود که چرا به ندرت از تزریق انسولین در زیر کتف استفاده می شود.
مصرف انسولین - دستورالعمل استفاده
انسولین برای علائم زیر تجویز می شود:
- دیابت نوع 1
- کتواسیدوز
- کما دیابتی - هایپرلاکتیسمی ، هایپراسمولار ،
- جبران خسارت دیابت نوع 2 ،
- نفروپاتی دیابتی ،
- کاهش وزن در حضور دیابت.
انتخاب نوع انسولین بسته به مدت زمان قرار گرفتن در معرض و دوز تجویز شده بستگی به عوامل بسیاری دارد و به صورت جداگانه انجام می شود.
معیار اصلی دستیابی به حداکثر جبران سوخت و ساز بدن کربوهیدرات است.
دستیابی به یکنواختی در عملکرد هورمون نیز حائز اهمیت است ، زیرا نوسانات قابل توجه روزانه در پارامترهای غلظت گلوکز می تواند عوارض جدی ایجاد کند.
راندمان تزریق
مؤثرترین تزریقات در معده بیشتر از سایرین انجام می شود ، اما کاملاً حساس هستند. وارد کردن سوزن در چین های روی معده ، که به طرفین نزدیک تر هستند ، راحت تر است.
قبل از تزریق ، پوست با دست چپ کشیده می شود و سوزن به صورت عمودی در برابر شکل گرفته یا در پایه آن با زاویه حدود 45 درجه وارد می شود. ساقه را به آرامی و یکدست فشار دهید. پس از وارد کردن تمام داروها به تعداد "ده" ، سوزن با دقت برداشته می شود.
تزریق در بازو بی درد ترین است و علائم قابل توجهی را روی پاها می گذارد.
درپوش لاستیکی قبل از شماره گیری از بطری خارج نمی شود ، زیرا به راحتی توسط یک سوزن سوراخ می شود.
در صورت استفاده از انسولین متوسط و طولانی مدت ، ابتدا لازم است که بطری را برای چند ثانیه بین کف دست بچرخانید.
این به شما اجازه می دهد تا طولانی کننده ، که تمایل به رسوب دارد ، با انسولین مخلوط کند. یک جنبه مثبت دیگر این تکنیک وجود دارد - گرم کردن آسان دارو ، از آنجا که انسولین گرم راحت تر استفاده می شود.
استفاده از سرنگ اغلب به کمک خارج نیاز دارد ، زیرا همه افراد تزریق خود را انجام نمی دهند. یک قلم سرنگ از این نظر راحت تر است ، زیرا این امکان را به شما می دهد تا خود را در هر مکانی تزریق کنید.
با هر روش ، لازم است فاصله بین سوراخ های حداقل 2 سانتی متر و مدت زمان سه روز یا بیشتر حفظ شود.
این مهم است ، زیرا اگر چندین روز متوالی انسولین را در یک مکان قرار دهید ، اثر لازم در اثر آن کاهش می یابد.
اثر برنامه
با تجزیه و تحلیل نحوه کار انسولین ، می توان سه جهت اصلی اثربخشی آن را تشخیص داد.
این اثر در افزایش توانایی سلولها در جذب انواع مواد حیاتی از جمله گلوکز بیان شده است. همچنین ، سنتز فشرده تر گلیکوژن با افزایش حجم آن آغاز می شود و گلیکوژنز کاهش می یابد ، به همین دلیل سطح گلوکز در خون تنظیم می شود و به آن اجازه می دهد تا از شاخص های طبیعی خود پیروی کند.
در نتیجه اثرات آنابولیک انسولین ، بیوسنتز پروتئین ، جذب اسیدهای آمینه توسط سلول ها و جذب منیزیم و پتاسیم در آنها تقویت می شود. بعلاوه گلوکز تجزیه شده و به تری گلیسیرید تبدیل می شود.
در این جهت انسولین باعث از بین رفتن پروتئین ها می شود و میزان اسیدهای چرب موجود در جریان خون را به میزان قابل توجهی کاهش می دهد.
محصولات تقویت کننده انسولین
عوارض جانبی انسولین کاهش یافته خطرناکتر از مقادیر بیش از حد زیاد نیست.
شایع ترین تظاهرات دیابت نوع یک است که ماهیت افت قند خون را دارد ، در نتیجه فرد تحریک کننده تشنگی مداوم ، ادرار کردن سریع ، خستگی مفرط ، ضعف مشاهده می شود.
دیابت نوع 1 هنگامی رخ می دهد که سلول های بتا در لوزالمعده آسیب دیده و آنتی بادی های آنها به انسولین تولید شده توسط بدن از بین برود.
در مجتمع درمانی ، به توصیه پزشک ، محصولات غذایی که می توانند باعث آزاد شدن انسولین با یک یا قدرت دیگر شوند ، لزوماً شامل می شوند:
- ماهی روغنی
- گوشت گاو بدون لاغر
- برخی شیرینی ها - کارامل ، شکلات ، کیک ، بستنی ،
- انواع لبنیات - پنیر ، ماست بدون مواد افزودنی مصنوعی ، شیر کامل ،
- دانه های ذرت ، نان ، ماکارونی ، برنج ، جو دوسر ،
- میوه ها - موز ، انگور ، سیب ، پرتقال.
در عین حال ، انسولین طبیعی را می توان در باغ خود پرورش داد. این به گیاهانی مانند "گلابی گل" (کنگر فرنگی بیت المقدس) اشاره دارد ، که در آن محتوای این عنصر تقریباً 40٪ است. کنگر فرنگی خام یا آب پز اورشلیم ، که علاوه بر این متابولیسم را تنظیم می کند ، در کاهش فشار نقش دارد.
در یک زمان ، کشف انسولین یک اتفاق انقلابی بود.اما این مهم است که افرادی که با توجه به ماهیت این بیماری ، نیاز به مرتباً میزان قند خود را تنظیم می کنند ، در نظر بگیرند که امتحان کردن به طور مستقل محاسبه دوز دارو غیرقابل قبول است. اجباری ملاقات با یک متخصص و متعاقباً اجرای همه توصیه های وی برای ادامه یک زندگی عادی است.