علائم نارسایی مزمن کلیه ، مراحل ، روش های درمانی ، داروها
| نارسایی کلیه | |
|---|---|
| ICD-10 | N 17 17. -N 19 19. |
| ICD-10-KM | N19 |
| ICD-9 | 584 584 - 585 585 |
| ICD-9-KM | 586 ، 404.12 و 404.13 |
| Diseasesdb | 26060 |
| مش | D051437 و D051437 |
نارسایی کلیه - سندرم نقض کلیه عملکردهای کلیه ، که منجر به اختلال در آب ، الکترولیت ، نیتروژن و انواع دیگر متابولیسم می شود. نارسایی حاد و مزمن کلیوی وجود دارد.
3 مرحله از افزایش شدت نارسایی کلیه (خطر ، آسیب ، نارسایی) و 2 نتیجه (از دست دادن عملکرد کلیه ، نارسایی کلیوی ترمینال) وجود دارد. در کودکی معیارهای این مراحل به شرح زیر است:
نارسایی مزمن کلیه
نارسایی حاد کلیوی (ARF) ممکن است نتیجه شوک (آسیب زا ، سوختگی ، انتقال خون ، خونریزی ، هیپوولمیک و غیره) ، اثرات سمی بر کلیه برخی سموم (به عنوان مثال ، جیوه ، آرسنیک ، سم قارچ) یا داروها ، عفونت ها ، بیماری های حاد کلیه باشد. (نفریت ، پیلونفریت و غیره) ، اختلال در ترشح دستگاه ادراری فوقانی. علائم اصلی نارسایی حاد کلیوی: الیگوریا - آنوری (مقدار روزانه ادرار کمتر از 400-500 میلی لیتر) ، تاخیر در بدن سموم نیتروژن ، اختلال در آب و الکترولیت و تعادل اسید-پایه ، فعالیت قلبی عروقی ، آنمی و غیره با نارسایی حاد کلیوی ، بیشترین تغییر در کلیه ها موارد برگشت پذیر هستند و طی 2 هفته (کمتر از 1 تا 2 ماه) ، دیورز دوباره احیا می شود. درمان با هدف از بین بردن دلایل نارسایی حاد کلیوی (شوک ، مسمومیت و غیره) و اختلالات متابولیک انجام می شود. برای جلوگیری و مقابله با اورمی ، از همودیالیز یا روش های دیگر تصفیه خون خارج از رحم استفاده می شود. بهبودی با بهبودی بعد از 3-12 ماه اتفاق می افتد.
نارسایی مزمن کلیه ویرایش |معیارهای CRF
تشخیص نارسایی مزمن کلیه در صورتی انجام می شود که بیمار یکی از دو گزینه اختلالات کلیوی را به مدت 3 ماه یا بیشتر داشته باشد:
- آسیب به کلیه ها با نقض ساختار و عملکرد آنها ، که با روش های تشخیصی آزمایشگاهی یا ابزاری تعیین می شوند. در این حالت ، GFR ممکن است کاهش یابد یا طبیعی بماند.
- کاهش در GFR کمتر از 60 میلی لیتر در دقیقه در ترکیب با یا بدون آسیب کلیه وجود دارد. این شاخص از میزان فیلتراسیون مربوط به مرگ تقریبا نیمی از نفرونهای کلیوی است.
چه چیزی منجر به نارسایی مزمن کلیه می شود
تقریباً هر بیماری مزمن کلیه بدون درمان دیر یا زود می تواند منجر به نفروکلکلروز با نارسایی کلیه در عملکرد طبیعی شود. یعنی بدون درمان به موقع ، نتیجه هرگونه بیماری کلیوی مانند CRF فقط زمان بر است. با این حال ، آسیب شناسی های قلبی عروقی ، بیماری های غدد درون ریز ، بیماری های سیستمیک می تواند منجر به نارسایی کلیوی شود.
- بیماریهای کلیوی: گلومرولونفریت مزمن ، پیرونفریت مزمن ، نفریت مزمن توبولونوسیتی ، توبرکلوز ، کلیه ، هیدرونفروز ، بیماری کلیه پلی کیستیک ، سرطان کلیه ، نفرولیتیتازیس.
- آسیب شناسی مجاری ادراری: urolithiasis ، تنگی مجرای ادرار.
- بیماریهای قلبی عروقی: فشار خون شریانی ، تصلب شرایین ، از جمله آنژیواسکلروز کلیه
- آسیب شناسی غدد درون ریز: دیابت.
- بیماریهای سیستمیک: آمیلوئیدوز کلیوی ، واسکولیت خونریزی.
نارسایی کلیه چیست؟
دو راه اصلی وجود دارد که نتیجه این بیماری یا از بین رفتن کامل عملکرد کلیه یا ESRD خواهد بود. نارسایی کلیه یک سندرم است که باعث اختلال در روند عملکرد کلیه می شود. این بیماری عامل اصلی ایجاد اختلال در اکثر انواع متابولیسم بدن انسان از جمله نیتروژن ، آب یا الکترولیت است. این بیماری دارای دو شکل از توسعه است - مزمن و حاد و همچنین سه مرحله از شدت آن:
علل نارسایی کلیه
براساس عقاید پزشکان ، علل اصلی نارسایی کلیه در افراد ، تنها در دو ناحیه - فشار خون بالا و دیابت تأثیر دارد. در بعضی موارد ، این بیماری ممکن است به دلیل وراثت رخ دهد یا ممکن است ناگهان توسط عوامل ناشناخته برانگیخته شود. این بیماران در موارد بسیار پیشرفته ، هنگامی که تهیه منبع و درمان بیماری بسیار دشوار است ، برای کمک به کلینیک مراجعه می کنند.
مراحل نارسایی کلیه
بیماری مزمن کلیه در پانصد میلیون بیمار تحت معالجه مشاهده می شود ، با این حال ، این رقم هر ساله به طور پیوسته در حال رشد است. در اثر این بیماری ، مرگ تدریجی بافت و از بین رفتن تمام عملکردهای آن توسط ارگان مشاهده می شود. پزشکی چهار مرحله از نارسایی مزمن کلیوی را که همراه با دوره بیماری است می داند:
- مرحله اول تقریباً بطور قابل ملاحظه ای پیش می رود ، ممکن است بیمار حتی از پیشرفت بیماری نیز آگاهی نداشته باشد. دوره نهفته با افزایش خستگی جسمی مشخص می شود. شناسایی بیماری فقط با یک مطالعه بیوشیمیایی امکان پذیر است.
- در مرحله جبران شده ، افزایش در تعداد ادرارها با توجه به ضعف عمومی مشاهده می شود. روند پاتولوژیک را می توان با نتایج آزمایش خون تشخیص داد.
- برای مرحله متناوب ، یک وخامت شدید در عملکرد کلیه ها معمولی است ، که با افزایش غلظت کراتینین و سایر محصولات متابولیسم نیتروژن در خون همراه است.
- طبق اتیولوژی ، نارسایی کلیه در مرحله ترمینال باعث ایجاد تغییرات غیرقابل برگشت در عملکرد کلیه سیستم های بدن می شود. بیمار احساس بی ثباتی عاطفی مداوم ، بی حالی یا خواب آلودگی می کند ، ظاهر بدتر می شود ، اشتها از بین می رود. نتیجه آخرین مرحله از نارسایی مزمن کلیه ، اورمی ، استوماتیت آفتی یا دیستروفی عضله قلب است.
نارسایی حاد کلیوی
روند برگشت پذیر آسیب بافت کلیه به عنوان نارسایی حاد کلیوی شناخته می شود. تعیین نارسایی حاد کلیوی با مراجعه به علائم نارسایی کلیه در انسان ، که با قطع کامل یا جزئی ادرار بیان می شود ، می تواند انجام شود. وخامت مداوم وضعیت بیمار در مرحله ترمینال با اشتهای ضعیف ، تهوع ، استفراغ و سایر تظاهرات دردناک همراه است. علل این سندرم عوامل زیر است:
- بیماریهای عفونی
- وضعیت کلیوی
- همودینامیک کلیه اختلال در جبران فشار ،
- انسداد ادرار
- مسمومیت اگزوژن ،
- بیماری حاد کلیه.
نارسایی مزمن کلیه چگونه ایجاد می شود؟
فرآیند جایگزینی گلومرولهای آسیب دیده کلیه با بافت اسکار همزمان با تغییرات جبرانی عملکردی در موارد باقیمانده همراه است. بنابراین نارسایی مزمن کلیه با گذر چند مرحله از مسیر خود به تدریج ایجاد می شود. دلیل اصلی تغییرات پاتولوژیک در بدن کاهش میزان فیلتراسیون خون در گلومرول است. میزان فیلتراسیون گلومرولی به طور معمول 100-120 میلی لیتر در دقیقه است. یک شاخص غیرمستقیم که در مورد آن باید قضاوت کنید ، کراتینین خون است.
- مرحله اول نارسایی مزمن کلیه - اولیه
در همان زمان ، میزان فیلتراسیون گلومرولی در سطح 90 میلی لیتر در دقیقه (نسخه طبیعی) باقی می ماند. شواهدی از آسیب کلیه وجود دارد.
این بیماری آسیب کلیوی را با کاهش جزئی GFR در محدوده 89-60 نشان می دهد. برای افراد مسن در صورت عدم وجود آسیب ساختاری به کلیه ها ، چنین شاخص هایی هنجار محسوب می شود.
در مرحله متوسط متوسط ، GFR به 60-30 میلی لیتر در دقیقه کاهش می یابد. در این حالت ، فرایندی که در کلیه ها رخ می دهد ، اغلب از چشم پنهان است. هیچ کلینیک روشن وجود ندارد. افزایش احتمالی در خروج ادرار ، کاهش متوسط تعداد گلبول های قرمز و هموگلوبین (کم خونی) و ضعف همراه ، بی حالی ، کاهش عملکرد ، کاهش رنگ پوست و غشاهای مخاطی ، ناخن های شکننده ، ریزش مو ، خشکی پوست ، کاهش اشتها. تقریبا نیمی از بیماران افزایش فشار خون دارند (عمدتا دیاستولیک ، یعنی پایین تر).
این ماده محافظه کار نامیده می شود ، زیرا توسط داروها مهار می شود و درست مانند حالت اول ، نیازی به تصفیه خون با استفاده از روش های سخت افزاری (همودیالیز) ندارد. در این حالت ، فیلتراسیون گلومرولی در سطح 15-29 میلی لیتر در دقیقه حفظ می شود. علائم بالینی نارسایی کلیوی ظاهر می شود: ضعف شدید ، کاهش توانایی کار در برابر کم خونی. افزایش میزان ادرار ، ادرار قابل توجهی در شب با تکرار شبانه (شبانه). تقریبا نیمی از بیماران از فشار خون بالا رنج می برند.
مرحله پنجم نارسایی کلیه ترمینال نامیده می شود ، یعنی. نهایی با کاهش فیلتراسیون گلومرولی زیر 15 میلی لیتر در دقیقه ، مقدار دفع ادرار (الیگوریا) کاهش می یابد تا زمانی که در نتیجه (آنوری) کاملاً وجود نداشته باشد. تمام علائم مسموم کردن بدن با سرباره نیتروژن (اورمی) در پس زمینه اختلالات موجود در تعادل آب الکترولیتی ، آسیب به تمام ارگان ها و سیستم ها (در درجه اول سیستم عصبی ، عضله قلب) ظاهر می شود. با این پیشرفت رویدادها ، زندگی بیمار به طور مستقیم به دیالیز خون بستگی دارد (پاک کردن آن با دور زدن کلیه های شکسته). بدون همودیالیز یا پیوند کلیه ، بیماران می میرند.
ظاهر بیماران
ظهور تا مرحله ای که فیلتراسیون گلومرولی به طور قابل توجهی کاهش یابد ، رنج نمی برد.
- به دلیل کم خونی ، رنگ پریدگی به دلیل اختلال در الکترولیت آب ، خشکی پوست ظاهر می شود.
- با پیشرفت روند ، زردی پوست و غشاهای مخاطی ظاهر می شود و کشش آنها کاهش می یابد.
- ممکن است خونریزی و کبودی خود به خود ظاهر شود.
- خاراندن پوست باعث ایجاد خراش می شود.
- به اصطلاح ادم کلیوی با پف صورت ، تا نوع گسترده آناسکارا ، مشخصه است.
- ماهیچه ها همچنین لحن خود را از دست می دهند ، پوسته پوسته می شوند و همین امر باعث افزایش خستگی و ریزش توانایی کار بیماران می شود.
اطلاعات عمومی
نارسایی مزمن کلیه (CRF) - یک نقض جبران ناپذیر از عملکردهای تصفیه و دفع کلیه ها ، تا زمان قطع کامل آنها ، به دلیل فوت بافت کلیه. CRF یک دوره مترقی دارد ، در مراحل اولیه خود را به عنوان یک ضعف عمومی آشکار می کند. با افزایش نارسایی مزمن کلیه - علائم شدید مسمومیت: ضعف ، کاهش اشتها ، حالت تهوع ، استفراغ ، تورم ، پوست - خشک ، زرد کم رنگ. ناگهان ، گاهی اوقات به صفر ، دیورز کاهش می یابد. در مراحل بعدی نارسایی قلبی ، ورم ریوی ، تمایل به خونریزی ، انسفالوپاتی و اغما اورمی ایجاد می شود. همودیالیز و پیوند کلیه نشان داده شده است.
علل CRF
نارسایی مزمن کلیه می تواند منجر به گلومرولونفریت مزمن ، نفریت در بیماریهای سیستمیک ، نفریت ارثی ، پیلونفریت مزمن ، گلومرولوسکلروز دیابتی ، آمیلوئیدوز کلیوی ، بیماری کلیه پلی کیستیک ، نفروژینوسکلروز و سایر بیماریهایی باشد که هم کلیه ها و هم یک کلیه را تحت تأثیر قرار می دهد.
پاتوژنز مبتنی بر مرگ تدریجی نفرون است. در ابتدا فرآیندهای کلیوی کمتر مؤثر می شوند ، سپس عملکرد کلیه مختل می شود. تصویر مورفولوژیکی توسط بیماری زمینه ای تعیین می شود. معاینه بافت شناسی نشان دهنده مرگ پارانشیم است که با بافت همبند جایگزین می شود. قبل از شروع نارسایی مزمن کلیه ، دوره ای از بیماری مزمن کلیوی که از 2 تا 10 سال یا بیشتر طول بکشد ، پیش می رود. دوره بیماری کلیوی قبل از شروع CRF را می توان به چند مرحله تقسیم کرد. تعریف این مراحل مورد توجه عملی است ، زیرا در انتخاب تاکتیک های درمانی تأثیر می گذارد.
طبقه بندی
مراحل زیر نارسایی مزمن کلیه مشخص می شود:
- نهفته. بدون علائم شدید پیش می رود. معمولاً فقط با نتایج مطالعات بالینی عمیق تشخیص داده می شود. فیلتراسیون گلومرولی به 50-60 میلی لیتر در دقیقه کاهش می یابد ، پروتئینوری دوره ای ذکر شده است.
- جبران. بیمار نگران خستگی ، احساس خشکی دهان است. افزایش حجم ادرار با کاهش تراکم نسبی آن. کاهش فیلتراسیون گلومرولی به 49-30 میلی لیتر در دقیقه. افزایش کراتینین و اوره.
- متناوب. شدت علائم بالینی افزایش می یابد. عوارض ناشی از افزایش نارسایی مزمن کلیه است. وضعیت بیمار در امواج تغییر می کند. کاهش فیلتراسیون گلومرولی به 29-15 میلی لیتر در دقیقه ، اسیدوز ، افزایش مداوم در سطح کراتینین.
- ترمینال. این بیماری با کاهش تدریجی دیورز ، افزایش در ادم ، نقض ناخالص متابولیسم اسید بیس و آب نمک مشخص می شود. پدیده های نارسایی قلبی ، احتقان در کبد و ریه ها ، دیستروفی کبد ، پلی سیروزیت وجود دارد.
علائم نارسایی مزمن کلیه
در دوره قبل از ایجاد نارسایی مزمن کلیه ، روند کلیوی ادامه دارد. سطح فیلتراسیون گلومرولی و جذب مجدد لوله آسیب دیده نیست. پس از آن ، فیلتراسیون گلومرولی به تدریج کاهش می یابد ، کلیه ها توانایی تمرکز ادرار را از دست می دهند و فرآیندهای کلیوی شروع به رنج می کنند. در این مرحله ، هموستاز هنوز مختل نشده است. در آینده تعداد نفرونهای فعال همچنان ادامه می یابد و با کاهش فیلتراسیون گلومرولی به 50-60 میلی لیتر در دقیقه ، اولین علائم CRF در بیمار ظاهر می شود.
بیماران دارای مرحله نهفته نارسایی مزمن کلیه معمولاً شکایتی از خود نشان نمی دهند. در برخی موارد ، آنها ضعف خفیف و کاهش عملکرد را یادداشت می کنند. بیماران مبتلا به نارسایی مزمن کلیه در مرحله جبران شده نگران کاهش عملکرد ، افزایش خستگی و احساس دوره ای خشکی دهان هستند. با یک مرحله متناوب نارسایی مزمن کلیه ، علائم برجسته تر می شوند. ضعف در حال رشد است ، بیماران از تشنگی مداوم و خشکی دهان شکایت می کنند. اشتها کاهش می یابد. پوست کمرنگ ، خشک است.
بیمارانی که CRF در مرحله پایانی دارند وزن کم می کنند ، پوست آنها به رنگ خاکستری زرد ، کرکی می شود. خارش پوست ، کاهش لحن عضلانی ، لرزش دست و انگشتان ، کشش عضلانی جزئی مشخصه است. تشنگی و خشکی دهان شدت می یابد. بیماران بی تحرک ، خواب آلودگی ، قادر به تمرکز نیستند.
با افزایش مسمومیت ، بوی مشخص آمونیاک از دهان ظاهر می شود ، حالت تهوع و استفراغ. دوره های آپاتی با هیجان جایگزین می شوند ، بیمار مهار می شود ، ناکافی است. دیستروفی ، هیپوترمی ، کوفتگی ، عدم اشتها ، استوماتیت آفتی مشخصه است. تورم شکم ، استفراغ مکرر ، اسهال. صندلی تیره ، دارای جنس چوبی است. بیماران شکایت از خارش پوست و مچ پا شدن مکرر عضلات دارند. کم خونی در حال افزایش است ، سندرم هموراژیک و استئودیستروفی کلیه در حال توسعه است. علائم بارز نارسایی مزمن کلیه در مرحله پایانی عبارتند از: میوکاردیت ، پریکاردیت ، انسفالوپاتی ، ورم ریوی ، آسیت ، خونریزی دستگاه گوارش ، کما اورمیک.
عوارض
CRF با افزایش اختلالات کلیه ارگان ها و سیستم ها مشخص می شود. تغییرات خون شامل کم خونی به دلیل مهار خونریزی و کاهش عمر گلبول های قرمز است. اختلالات لخته شدن ذکر شده است: افزایش زمان خونریزی ، ترومبوسیتوپنی ، کاهش میزان پروترومبین. از سمت قلب و ریه ها ، فشار خون شریانی مشاهده می شود (در بیش از نیمی از بیماران) ، نارسایی احتقانی قلب ، پریکاردیت ، میوکاردیت. در مراحل بعدی ، پنومونییت اورمیک ایجاد می شود.
تغییرات عصبی در مراحل اولیه شامل حواس پرتی و اختلال خواب است ؛ در مراحل بعدی ، بی حالی ، سردرگمی و در بعضی موارد توهم و توهم. از سیستم عصبی محیطی ، پلی نوروپاتی محیطی تشخیص داده می شود. از دستگاه گوارش در مراحل اولیه ، بدتر شدن اشتها ، خشکی دهان است. بعداً ، شکم ، حالت تهوع ، استفراغ ، استوماتیت ظاهر می شود. در نتیجه سوزش مخاط ، دفع فرآورده های متابولیک باعث ایجاد انتروکولیت و گاستریت آتروفیک می شود.زخم های سطحی معده و روده ها تشکیل می شوند که اغلب به منبع خونریزی تبدیل می شوند.
از طرف سیستم اسکلتی عضلانی ، اشکال مختلف استئودیستروفی (پوکی استخوان ، پوکی استخوان ، پوکی استخوان ، پوکی استخوان) مشخصه نارسایی مزمن کلیه است. تظاهرات بالینی استئودیستروفی کلیه عبارت است از شکستگی های خودبخودی ، ناهنجاری های اسکلتی ، فشرده سازی مهره ها ، آرتروز ، درد در استخوان ها و ماهیچه ها. از طرف سیستم ایمنی بدن ، لنفوسیتوپنی مزمن در نارسایی مزمن کلیوی ایجاد می شود. کاهش ایمنی باعث شیوع بالای عوارض چرکی - سپتیک می شود.
تشخیصی
 اگر به پیشرفت نارسایی مزمن کلیه شک دارید ، بیمار نیاز به مشاوره با نفرولوژیست و انجام آزمایشات آزمایشگاهی دارد: تجزیه و تحلیل بیوشیمیایی خون و ادرار ، آزمایش Reberg. مبنای تشخیص ، کاهش فیلتراسیون گلومرولی ، افزایش کراتینین و اوره است.
اگر به پیشرفت نارسایی مزمن کلیه شک دارید ، بیمار نیاز به مشاوره با نفرولوژیست و انجام آزمایشات آزمایشگاهی دارد: تجزیه و تحلیل بیوشیمیایی خون و ادرار ، آزمایش Reberg. مبنای تشخیص ، کاهش فیلتراسیون گلومرولی ، افزایش کراتینین و اوره است.
در طول آزمایش زیمیتسکی ، ایزو هیپوستنوری تشخیص داده می شود. سونوگرافی کلیه ها حاکی از کاهش ضخامت پارانشیم و کاهش اندازه کلیه ها است. کاهش جریان داخل بدن و جریان اصلی کلیوی در سونوگرافی رگ های کلیوی مشاهده می شود. به دلیل ابتلا به سمیت سمی بسیاری از داروهای کنتراست ، باید از اوروگرافی کنتراست اشعه ایکس استفاده کرد. لیست سایر روشهای تشخیصی با توجه به ماهیت آسیب شناسی که باعث ایجاد نارسایی مزمن کلیه می شود ، تعیین می شود.
درمان نارسایی مزمن کلیه
 متخصصان در زمینه ارولوژی و نفرولوژی مدرن توانایی های گسترده ای در درمان نارسایی مزمن کلیه دارند. درمان به موقع با هدف دستیابی به ترمیم پایدار ، اغلب به شما امکان می دهد پیشرفت پاتولوژی را به میزان قابل توجهی کاهش داده و از بروز علائم بالینی شدید تاخیر بیاندازید. هنگام انجام درمان با بیمار با مراحل اولیه نارسایی مزمن کلیه ، به اقدامات لازم جهت جلوگیری از پیشرفت بیماری زمینه ای توجه ویژه ای می شود.
متخصصان در زمینه ارولوژی و نفرولوژی مدرن توانایی های گسترده ای در درمان نارسایی مزمن کلیه دارند. درمان به موقع با هدف دستیابی به ترمیم پایدار ، اغلب به شما امکان می دهد پیشرفت پاتولوژی را به میزان قابل توجهی کاهش داده و از بروز علائم بالینی شدید تاخیر بیاندازید. هنگام انجام درمان با بیمار با مراحل اولیه نارسایی مزمن کلیه ، به اقدامات لازم جهت جلوگیری از پیشرفت بیماری زمینه ای توجه ویژه ای می شود.
درمان بیماری زمینه ای حتی با اختلال در فرآیندهای کلیوی نیز ادامه می یابد ، اما در این دوره ارزش درمان علامتی افزایش می یابد. در صورت لزوم ، داروهای ضد باکتری و ضد فشار خون تجویز می شوند. درمان آسایشگاه مشخص شده است. کنترل فیلتراسیون گلومرولی ، عملکرد غلظت کلیه ها ، جریان خون کلیوی ، سطح اوره و کراتینین مورد نیاز است. در صورت تخلف از هموستاز ، اصلاح ترکیب اسید بیس ، آزوتمی و تعادل آب و نمک خون انجام می شود. درمان علامت دار شامل درمان علائم کم خونی ، خونریزی و فشار خون بالا ، حفظ فعالیت طبیعی قلب است.
با ایجاد استئوئیدروفی کلیوی ، ویتامین D و گلوکونات کلسیم تجویز می شود. خطر کلسیفیکاسیون اندامهای داخلی ناشی از دوزهای زیاد ویتامین D در هیپرفسفاتمی را در نظر داشته باشید. برای از بین بردن هیپرفسفاتمی ، سوربیتول + هیدروکسید آلومینیوم تجویز می شود. در طول درمان سطح فسفر و کلسیم خون کنترل می شود. تصحیح ترکیب اسید بیس با محلول 5٪ بی کربنات سدیم به صورت داخل وریدی انجام می شود. همراه با الیگوریا ، فوروزمید در دوز تجویز می شود که باعث افزایش پولیوریا میزان دفع ادرار دفع می شود. برای عادی سازی فشار خون ، از داروهای استاندارد ضد فشار خون در ترکیب با فوروزمید استفاده می شود.
در صورت کم خونی ، آماده سازی آهن ، آندروژن ها و اسیدفولیک تجویز می شود که با کاهش هماتوکریت به 25٪ ، تزریق کسری از گلبول های قرمز خون انجام می شود. دوز داروهای شیمی درمانی و آنتی بیوتیک ها بسته به روش دفع تعیین می شود. دوزهای سولفانیل آمیدها ، سفالوریدین ، متی سیلین ، آمپی سیلین و پنی سیلین 2-3 بار کاهش می یابد. هنگام مصرف پلی مکسین ، نومایسین ، مونومایسین و استرپتومایسین حتی در دوزهای کوچک ممکن است عوارضی (نوریت عصبی شنوایی و غیره) ایجاد شود. مشتقات نیتروفوران ها در بیماران با نارسایی مزمن کلیوی منع مصرف دارند.
از گلیکوزیدها در درمان نارسایی قلبی باید با احتیاط استفاده کرد. دوز کاهش می یابد ، به خصوص با ایجاد هیپوکالمی. بیماران مبتلا به مرحله متناوب نارسایی مزمن کلیه در هنگام تشدید ، همودیالیز تجویز می شوند. پس از بهبود وضعیت بیمار ، آنها دوباره به درمان محافظه کارانه منتقل می شوند. تعیین دوره های مکرر پلاسمافرس مؤثر است.
در شروع مرحله ترمینال و عدم وجود تأثیر درمان علامتی ، بیمار به روش منظم همودیالیز (2-3 بار در هفته) تجویز می شود. انتقال به همودیالیز با کاهش ترخیص کالا از گمرک کراتینین زیر 10 میلی لیتر در دقیقه و افزایش سطح پلاسما آن به 0.1 گرم در لیتر توصیه می شود. هنگام انتخاب تاکتیک های درمانی ، باید در نظر داشت که ایجاد عوارض در نارسایی مزمن کلیوی ، اثر همودیالیز را کاهش می دهد و احتمال پیوند کلیه را از بین می برد.
پیش بینی و پیشگیری
پیش آگهی نارسایی مزمن کلیه همیشه جدی است. با همودیالیز به موقع یا پیوند کلیه توانبخشی پایدار و افزایش قابل توجه طول عمر ممکن است. تصمیم در مورد امکان انجام این نوع درمانها توسط پیوند شناسان و پزشکان مراکز همودیالیز گرفته می شود. پیشگیری برای تشخیص و درمان به موقع بیماری هایی که می تواند باعث نارسایی مزمن کلیوی شود فراهم می کند.
چه خبر است؟
در پاتوژنز بیماری ، مهمترین عامل نقض گردش خون در کلیه ها و کاهش سطح اکسیژن به آنها است. در نتیجه ، نقض کلیه عملکردهای مهم کلیه وجود دارد - تصفیه, دفع کننده, رازداری. در نتیجه این ، محتوای محصولات متابولیسم نیتروژن در بدن به شدت بالا می رود ، و متابولیسم به طور جدی مختل می شود.
تقریباً در 60٪ موارد ، علائم نارسایی حاد کلیوی بعد از جراحی یا آسیب دیدگی مشاهده می شود. حدود 40٪ موارد در معالجه بیماران در بیمارستان آشکار می شود. در موارد نادر (تقریباً 1 تا 2٪) ، این سندرم در زنان بروز می یابد بارداری.
تشخیص تیز و مزمن مراحل نارسایی کلیه کلینیک نارسایی حاد کلیوی می تواند طی چند ساعت ایجاد شود. اگر تشخیص به موقع انجام شود و تمام اقدامات برای جلوگیری از این بیماری انجام شده باشد ، عملکرد کلیه کاملاً ترمیم می شود. ارائه روشهای درمانی فقط توسط متخصص انجام می شود.
چندین نوع نارسایی حاد کلیوی مشخص می شود. prerenalنارسایی کلیه در نتیجه نقص حاد جریان خون در کلیه ها ایجاد می شود. کلیه نارسایی کلیه نتیجه آسیب در پارانشیم کلیه است. پس از زایمان نارسایی کلیه نتیجه نقض شدید خروج ادرار است.
 ایجاد نارسایی حاد کلیوی در هنگام شوک تروما رخ می دهد ، که در آن بافت آسیب دیده است. همچنین ، این شرایط تحت تأثیر شوک رفلکس ، کاهش میزان گردش خون در اثر سوختگی و از بین رفتن خون زیاد ایجاد می شود. در این حالت ، حالت به عنوان تعریف می شودشوک کلیه. این اتفاق در صورت بروز حوادث جدی ، مداخلات جراحی شدید ، صدمات ، انفارکتوس میوکاردهنگام انتقال خون ناسازگار
ایجاد نارسایی حاد کلیوی در هنگام شوک تروما رخ می دهد ، که در آن بافت آسیب دیده است. همچنین ، این شرایط تحت تأثیر شوک رفلکس ، کاهش میزان گردش خون در اثر سوختگی و از بین رفتن خون زیاد ایجاد می شود. در این حالت ، حالت به عنوان تعریف می شودشوک کلیه. این اتفاق در صورت بروز حوادث جدی ، مداخلات جراحی شدید ، صدمات ، انفارکتوس میوکاردهنگام انتقال خون ناسازگار
وضعیت نامیده می شود کلیه سمی، در اثر مسمومیت توسط سموم ، مسمومیت بدن با داروها ، سوء مصرف الكل ، سوء مصرف مواد ، تشعشعات بروز می یابد.
کلیه عفونی حاد - پیامد بیماریهای عفونی جدی - تب خونریزی, لپتوسپیروز. همچنین می تواند در دوره شدید بیماری های عفونی رخ دهد ، که در آن کمبود آب بدن به سرعت ایجاد می شود.
نارسایی حاد کلیوی نیز به دلیل انسداد مجاری ادراری ایجاد می شود. این اتفاق می افتد اگر بیمار تومور ، سنگ ، ترومبوز ، آمبولی شریان های کلیوی و آسیب مجاری ادراری داشته باشد. علاوه بر این ، آنوری گاهی اوقات به یک عارضه حاد تبدیل می شود پیلونفریت و تیز گلومرولونفریت.
در دوران بارداری ، نارسایی حاد کلیوی اغلب در سه ماهه اول و سوم مشاهده می شود. در سه ماهه اول ، این وضعیت ممکن است پس از آن ایجاد شود سقط جنینبه خصوص در شرایط غیر استریل انجام می شود.
نارسایی کلیه همچنین در نتیجه خونریزی پس از زایمان و همچنین پره اکلامپسی در هفته های آخر بارداری بروز می کند.
تعدادی از موارد نیز برجسته می شوند که نمی توان به طور واضح دلایل ایجاد نارسایی حاد کلیوی را مشخص کرد. گاهی اوقات این وضعیت مشاهده می شود که چندین عامل مختلف به طور همزمان بر رشد بیماری تأثیر می گذارد.
 در ابتدا ، بیمار به طور مستقیم علائم نارسایی کلیه را نشان نمی دهد ، اما علائم بیماری است که منجر به ایجاد آنوری می شود. اینها می تواند نشانه های شوک ، مسمومیت ، مستقیماً علائم بیماری باشد. علاوه بر این ، علائم در کودکان و بزرگسالان با کاهش مقدار دفع ادرار دفع می شود. در ابتدا مقدار آن به 400 میلی لیتر روزانه کاهش می یابد (این وضعیت نامیده می شود الیگوریا) بعداً بیش از 50 میلی لیتر ادرار در روز به بیمار اختصاص می یابد (تعیین می شود آنوری) بیمار از تهوع شکایت می کند ، وی نیز استفراغ می کند ، اشتها از بین می رود.
در ابتدا ، بیمار به طور مستقیم علائم نارسایی کلیه را نشان نمی دهد ، اما علائم بیماری است که منجر به ایجاد آنوری می شود. اینها می تواند نشانه های شوک ، مسمومیت ، مستقیماً علائم بیماری باشد. علاوه بر این ، علائم در کودکان و بزرگسالان با کاهش مقدار دفع ادرار دفع می شود. در ابتدا مقدار آن به 400 میلی لیتر روزانه کاهش می یابد (این وضعیت نامیده می شود الیگوریا) بعداً بیش از 50 میلی لیتر ادرار در روز به بیمار اختصاص می یابد (تعیین می شود آنوری) بیمار از تهوع شکایت می کند ، وی نیز استفراغ می کند ، اشتها از بین می رود.
فرد دچار بی حالی ، خواب آلودگی می شود ، او از مهار آگاهی برخوردار است و گاهی اوقات تشنج و توهم ظاهر می شود.
وضعیت پوست نیز تغییر می کند. بسیار خشک می شود ، کمرنگ می شود ، تورم و خونریزی ظاهر می شود. فرد اغلب و عمیق نفس می کشد. تاکی کاردی، ریتم قلب مختل شده و فشار خون بالا می رود. مدفوع گشاد و نفخ.
اگر درمان آنوری به موقع شروع شده و به درستی انجام شود ، آنورییا قابل درمان است. برای این کار ، پزشک باید به طور واضح دلایل آنوری را مشخص کند. اگر درمان به درستی انجام شود ، پس از آن علائم آنوری به تدریج از بین می رود و دوره شروع مجدد دیورز آغاز می شود. در دوره بهبود وضعیت بیمار ، آنوری با دیورز روزانه 5 تا 5 لیتر مشخص می شود. با این حال ، برای اینکه سلامتی به طور کامل بهبود یابد ، شما از 6 تا 18 ماه نیاز دارید.
بنابراین ، دوره بیماری به چهار مرحله تقسیم می شود. در مرحله اولیه ، وضعیت فرد به طور مستقیم به دلیل تحریک نارسایی کلیه بستگی دارد. در مرحله دوم ، الیگوانوریک ، میزان ادرار به شدت کاهش می یابد ، یا ممکن است کاملاً غایب باشد. این مرحله خطرناک ترین است ، و اگر خیلی طولانی بماند ، کما و حتی مرگ ممکن است. در مرحله سوم دیورتیک ، بیمار به تدریج میزان ادرار دفع شده را افزایش می دهد. مرحله چهارم - بهبودی می آید.
اختلالات سیستم عصبی
این امر با بی حالی ، اختلالات خواب شبانه و خواب آلودگی در طول روز بروز می کند. کاهش حافظه ، توانایی یادگیری. با افزایش CRF ، مهار برجسته و اختلالات توانایی به خاطر سپردن و تفکر ظاهر می شود.
نقض در قسمت محیطی سیستم عصبی بر سرمازدگی اندام ، احساس سوزن سوزن شدن ، مورچه های خزنده تأثیر می گذارد. در آینده اختلالات حرکتی در بازوها و پاها به هم می پیوندند.
ماکوشین دیمیتری گناودویچ
 کلیه بیمارانی که علائم نارسایی حاد کلیوی دارند باید سریعاً به بیمارستانی منتقل شوند که تشخیص و درمان های بعدی در بخش مراقبت های ویژه یا بخش نفرولوژی انجام شود. از اهمیت اصلی در این مورد ، شروع درمان بیماری زمینه ای در اسرع وقت به منظور از بین بردن کلیه علل منجر به آسیب کلیه است. با توجه به این واقعیت است که پاتوژنز بیماری اغلب با اثر بر روی بدن شوک تعیین می شود ، لازم است به سرعت انجام شود اقدامات ضد شوک. اهمیت تعیین کننده در انتخاب روش های درمانی طبقه بندی انواع بیماری ها است. بنابراین با نارسایی کلیوی ناشی از از دست دادن خون ، جبران آن با معرفی جایگزین های خون انجام می شود. اگر مسمومیت در ابتدا اتفاق افتاده باشد ، لاواژ معده برای از بین بردن مواد سمی اجباری است. در نارسایی شدید کلیوی ، همودیالیز یا دیالیز صفاقی ضروری است.
کلیه بیمارانی که علائم نارسایی حاد کلیوی دارند باید سریعاً به بیمارستانی منتقل شوند که تشخیص و درمان های بعدی در بخش مراقبت های ویژه یا بخش نفرولوژی انجام شود. از اهمیت اصلی در این مورد ، شروع درمان بیماری زمینه ای در اسرع وقت به منظور از بین بردن کلیه علل منجر به آسیب کلیه است. با توجه به این واقعیت است که پاتوژنز بیماری اغلب با اثر بر روی بدن شوک تعیین می شود ، لازم است به سرعت انجام شود اقدامات ضد شوک. اهمیت تعیین کننده در انتخاب روش های درمانی طبقه بندی انواع بیماری ها است. بنابراین با نارسایی کلیوی ناشی از از دست دادن خون ، جبران آن با معرفی جایگزین های خون انجام می شود. اگر مسمومیت در ابتدا اتفاق افتاده باشد ، لاواژ معده برای از بین بردن مواد سمی اجباری است. در نارسایی شدید کلیوی ، همودیالیز یا دیالیز صفاقی ضروری است.
یک وضعیت بخصوص جدی در مرحله پایانی نارسایی مزمن کلیوی ایجاد می شود. در این حالت عملکرد کلیه کاملاً از بین می رود و سموم در بدن جمع می شوند. در نتیجه ، این وضعیت منجر به عوارض جدی می شود. بنابراین ، نارسایی مزمن کلیه در کودکان و بزرگسالان باید به درستی درمان شود.
درمان نارسایی کلیه با در نظر گرفتن مراحل خاصی ، بتدریج انجام می شود. در ابتدا ، پزشک دلایلی را که منجر به این واقعیت شده است که بیمار علائم نارسایی کلیه را تعیین می کند ، تعیین می کند. در مرحله بعد ، برای دستیابی به یک حجم نسبتاً عادی از ادرار که در انسان دفع می شود ، باید اقدامات لازم انجام شود.
درمان محافظه کارانه بسته به مرحله نارسایی کلیه انجام می شود. هدف آن کاهش مقدار نیتروژن ، آب و الکترولیتهایی است که وارد بدن می شوند تا این مقدار با مقدار دفع شده از بدن مطابقت داشته باشد. علاوه بر این ، نکته مهمی در ترمیم بدن وجود دارد رژیم غذایی نارسایی کلیه، نظارت مداوم بر وضعیت وی و همچنین نظارت بر پارامترهای بیوشیمیایی. اگر نارسایی کلیوی در کودکان مشاهده شود ، بخصوص باید مراقب باشید.
مرحله مهم بعدی در درمان آنوری است درمان دیالیز. در بعضی موارد ، از روش دیالیز درمانی برای جلوگیری از عوارض در مراحل اولیه بیماری استفاده می شود.
نشانه مطلق برای درمان دیالیز اورمی علامت دار ، تجمع مایعات در بدن بیمار است که با استفاده از روش های محافظه کارانه نمی توان دفع کرد.
اهمیت ویژه ای به تغذیه بیماران داده می شود. واقعیت این است که هم گرسنگی و هم تشنگی می تواند وضعیت فرد را به طرز چشمگیری بدتر کند. در این حالت ، نشان داده می شود رژیم کم پروتئین، یعنی چربی ها ، کربوهیدرات ها باید در رژیم غذایی حاکم شوند. اگر شخصی نتواند به تنهایی غذا بخورد ، باید ترکیبات گلوکز و مواد مغذی به صورت داخل وریدی تجویز شود.
پیشگیری
برای جلوگیری از ایجاد چنین وضعیت خطرناک بدن ، قبل از هر چیز ، لازم است مراقبت صحیح به بیمارانی که ریسک بالایی در بروز نارسایی حاد کلیوی دارند ، فراهم شود. اینها افراد با صدمات شدید ، سوختگی ، افرادی که اخیراً تحت عمل جراحی شدید قرار گرفته اند ، بیماران مبتلا به سپسیس ، اکلامپسی و غیره بسیار با دقت از آن دسته از داروهای که استفاده می شود استفاده می شود. نفروکسیک.
برای جلوگیری از بروز نارسایی مزمن کلیه ، که به عنوان یک نتیجه از تعدادی از بیماری های کلیوی ایجاد می شود ، لازم است از تشدید بیماری پیلونفریت ، گلومرولونفریت جلوگیری شود. برای فرم های مزمن این بیماری ها پیروی از یک رژیم غذایی سخت و تجویز شده توسط پزشک بسیار مهم است. بیماران مبتلا به بیماری مزمن کلیه باید به طور مرتب توسط پزشک تحت نظر قرار گیرند.
اطلاعات عمومی
عملکرد اصلی کلیه ها تشکیل و دفع ادرار از بدن است. اختلال عملکرد اعضای بدن باعث نقص عملکرد در روند مشخص شده و همچنین به تغییر در غلظت یون ها در خون و میزان هورمون های تولید شده کمک می کند.
سندرم مورد بررسی پس از عوارض در آسیب شناسی های شدید ایجاد می شود. بیماری ها باید به طور مستقیم یا غیرمستقیم روی اندام زوج تأثیر بگذارد. نارسایی کلیه در نتیجه نقض هموستاز یا توانایی همه سیستم های داخلی در خود تنظیم و حفظ تعادل پویا بدن رخ می دهد.
منشأ این بیماری در کودکان
 در کودکان ، اختلال عملکرد کلیه به دلایل مشابه بروز می کند.در عین حال ، باید فاکتورهای زیر اضافه شود:
در کودکان ، اختلال عملکرد کلیه به دلایل مشابه بروز می کند.در عین حال ، باید فاکتورهای زیر اضافه شود:
- یشم از اشکال مختلف ،
- لوزه ، تب اسکارل ، لوزه ،
- آسیب های روماتیسمی
- مستعد ژنتیکی
- ناهنجاری در رشد کلیه ها.
احتمال نارسایی کلیه در چند سال اول زندگی بسیار کم است. این سندرم در 5 کودک از 100 هزار بیمار مورد بررسی تشخیص داده شده است.
تصویر بالینی
 ماهیت علائم نارسایی کلیه به شکل سندرم و مرحله فعلی رشد بستگی دارد. علائم شایع نشان دهنده آسیب اعضای بدن به شرح زیر است:
ماهیت علائم نارسایی کلیه به شکل سندرم و مرحله فعلی رشد بستگی دارد. علائم شایع نشان دهنده آسیب اعضای بدن به شرح زیر است:
- کاهش در میزان ادرار روزانه ،
- خستگی
- بی حالی
- ضعف عمومی
- ضعف
- تنگی نفس
- حملات آسم
- درد شکم.
در تصویر کلینیکی کلی ، علائم بیماری که باعث نارسایی کلیه ها شده ، ظاهر می شود. از این نظر ، در عمل پزشکی ، مرسوم است که 4 مرحله از ایجاد شکل حاد سندرم را تشخیص دهیم. علائم نارسایی کلیه در زنان و مردان متفاوت نیست.
مراحل توسعه بیماری
در مرحله اولیه ، نارسایی کلیه به سرعت رشد می کند. این دوره به طور متوسط 2-4 روز طول می کشد و با عدم وجود علائم تلفظی نشان دهنده اختلال عملکرد اندام زوج است. در مرحله اولیه ، موارد زیر نیز ذکر شده است:
- لرز
- زردی
- تب
- تاکی کاردی
- کاهش موقتی فشار خون
دوره دوم ، که به عنوان oligoanuria نیز شناخته می شود ، حدود 1-2 هفته طول می کشد. در این دوره ، حجم روزانه دفع ادرار کاهش می یابد ، به همین دلیل غلظت مواد مضر و فرآورده های متابولیک در بدن افزایش می یابد. در اولین بخش الیگوانوری ، وضعیت بسیاری از بیماران بهبود می یابد. متعاقباً ، آنها در مورد:
- عقب ماندگی در اقدامات ،
- ضعف عمومی
- از دست دادن اشتها
- حالت تهوع همراه با استفراغ
- پیچش عضلانی (به دلیل تغییر غلظت یونها در خون) ،
- تپش قلب و آریتمی.
در طول الیگوانوریا ، خونریزی داخلی اغلب در بیماران با آسیب شناسی دستگاه گوارش باز می شود.
بنابراین ، با الیگوانوری ، بیماران مستعد ابتلا به عفونت عفونی می شوند. مرحله سوم یا پلی اوریک با بهبود تدریجی در وضعیت بیمار مشخص می شود. با این حال ، برخی از بیماران علائمی را نشان می دهند که نشان دهنده سلامتی نیست.
در مرحله پلی اوریک ، کاهش شدید وزن در برابر پس زمینه افزایش اشتها مشاهده می شود. در همان زمان ، کار سیستم های عصبی گردش خون و مرکزی احیا می شود.
در مرحله چهارم ، سطح ادرار دفع شده و غلظت نیتروژن در خون عادی می شود. این دوره حدود 3-22 ماه طول می کشد. در مرحله چهارم ، عملکردهای اساسی کلیه ها ترمیم می شوند.
علائم یک شکل مزمن
 این بیماری برای مدت طولانی بدون علامت بروز می کند. اولین علائم نارسایی مزمن کلیوی یک ارگان هنگامی اتفاق می افتد که یک فرآیند پاتولوژیک تا 80-90٪ بافت ها را تحت تأثیر قرار داده است. علائم سندرم فرم مزمن به شرح زیر است:
این بیماری برای مدت طولانی بدون علامت بروز می کند. اولین علائم نارسایی مزمن کلیوی یک ارگان هنگامی اتفاق می افتد که یک فرآیند پاتولوژیک تا 80-90٪ بافت ها را تحت تأثیر قرار داده است. علائم سندرم فرم مزمن به شرح زیر است:
- پوست خارش دار
- کاهش میزان ادرار ،
- تخلیه غشای مخاطی حفره دهان ،
- اسهال
- خونریزی داخلی و خارجی.
در موارد شدید ، نارسایی مزمن کلیه با کما و از دست رفتن ایجاد پیچیده است.
روشهای تشخیصی
 در صورت وجود شک به نارسایی کلیه ، اقدامات با هدف تأیید تشخیص اولیه و شناسایی آسیب شناسی تحریک کننده این بیماری انجام می شود. این رویه ها شامل موارد زیر است:
در صورت وجود شک به نارسایی کلیه ، اقدامات با هدف تأیید تشخیص اولیه و شناسایی آسیب شناسی تحریک کننده این بیماری انجام می شود. این رویه ها شامل موارد زیر است:
- ادرار
- معاینه باکتریولوژیک ادرار ،
- آزمایش خون عمومی و بیوشیمیایی ،
- سونوگرافی ، CT و MRI اندامهای دستگاه ادراری ،
- سونوگرافی داپلر ،
- اشعه ایکس قفسه سینه
- بیوپسی کلیه
علاوه بر این ، الکتروکاردیوگرافی انجام می شود ، وضعیت فعلی قلب را نشان می دهد. همزمان با این اقدامات ، آزمایش زیمیتسکی تجویز می شود که از طریق آن حجم روزانه دفع ادرار مشخص می شود.
روشهای درمانی
 تاکتیک های درمان نارسایی کلیه از بین بردن علت این بیماری است. همچنین ، ترتیب و نوع مداخله درمانی به مرحله فعلی رشد اختلال بستگی دارد.
تاکتیک های درمان نارسایی کلیه از بین بردن علت این بیماری است. همچنین ، ترتیب و نوع مداخله درمانی به مرحله فعلی رشد اختلال بستگی دارد.
در صورت نارسایی کلیه همراه با خونریزی شدید ، تجویز می شود:
- انتقال خون
- معرفی نمکی و سایر مواد برای بازیابی پلاسما ،
- داروهایی که به از بین بردن آریتمی کمک می کنند ،
- داروهای ترمیم کننده میکروسیرکولاسیون.
با مسمومیت های سمی ، معده و معده روده تجویز می شود. علاوه بر این روش ، برای پاکسازی بدن از مواد مضر استفاده می شود:
بیماریهای عفونی توسط:
- داروهای ضد باکتری
- داروهای ضد ویروسی.
در درمان آسیب های خود ایمنی از موارد زیر استفاده می شود:
- گلوکوکورتیکواستروئیدها ، ترمیم غدد فوق کلیوی ،
- سمیت سرکوب کننده سیستم ایمنی
اگر نارسایی کلیه به دلیل انسداد کانال ها اتفاق بیفتد ، اقدامات لازم برای از بین بردن فاکتور ایجاد کننده ایجاد می شود: سنگ ، لخته شدن خون ، چرک و موارد دیگر.
اگر از مقادیر مجاز اوره (حداکثر 24 مول در لیتر) و پتاسیم (بیش از 7 مول در لیتر) تجاوز شود ، همودیالیز تجویز می شود. در طی این روش ، تصفیه خون خارجی انجام می شود.
در طی مرحله الیگوانوریا ، دیورتیک های اسمزی و furosemide نشان داده شده است که تولید ادرار را تحریک می کنند. در این دوره ، یک رژیم غذایی نیز تجویز می شود ، که این امر موجب رد مصرف محصولات پروتئینی می شود.
در درمان نارسایی مزمن کلیه عمدتاً از همودیالیز استفاده می شود که طبق یک برنامه مشخص در بیمارستان یا خانه انجام می شود. در صورت بروز چنین نیاز ، پیوند اعضای بدن تجویز می شود.
پیش آگهی بقا بستگی به شکل نارسایی کلیوی دارد. در سندرم حاد ، حداکثر 25-50٪ از بیماران می میرند. مرگ بیشتر به دلایل زیر اتفاق می افتد:
- کما
- اختلال شدید جریان خون ،
- سپسیس
پیش آگهی بیماری مزمن نارسایی کلیه به عوامل زیر بستگی دارد:
- علل اختلال عملکرد کلیه ،
- وضعیت بدن
- سن بیمار
با تشکر از فن آوری های مدرن که پیوند اندام های آسیب دیده و تصفیه خون خارجی را امکان پذیر می سازند ، احتمال مرگ در نارسایی مزمن کلیه به حداقل می رسد.
پیشگیری از بیماری
پیشگیری از وضعیت پاتولوژیک ، درمان به موقع بیماری هایی است که می تواند منجر به ایجاد این سندرم شود.
نارسایی کلیه یک سندرم خطرناک است که در آن عملکرد اندام ها و سیستم های داخلی مختل می شود. این بیماری در پس زمینه بسیاری از بیماری ها رخ می دهد و منجر به آسیب سیستمیک بدن می شود. درمان این سندرم در سرکوب بیماریهای همزمان و احیای عملکرد کلیه است.
تعادل آب و نمک
- عدم تعادل نمک با افزایش تشنگی ، خشکی دهان آشکار می شود
- ضعف ، تیرگی در چشم با افزایش شدید (به دلیل از دست دادن سدیم)
- پتاسیم اضافی فلج عضلات را توضیح می دهد
- نارسایی تنفسی
- ضربان قلب ، آریتمی ، انسداد داخل قلب تا ایست قلبی.
در اثر افزایش تولید هورمون پاراتیروئید ، به نظر می رسد هورمون پاراتیروئید مقدار زیادی فسفر و سطح پایین کلسیم در خون را نشان می دهد. این منجر به نرم شدن استخوان ها ، شکستگی های خودبخودی ، خارش پوست می شود.
عدم تعادل نیتروژن
در نتیجه آنها باعث رشد کراتینین خون ، اسید اوریک و اوره می شوند:
- با GFR کمتر از 40 میلی لیتر در دقیقه ، انتروتوکولیت ایجاد می شود (آسیب به روده کوچک و بزرگ با درد ، نفخ ، مدفوع شل مکرر)
- نفس آمونیاک
- ضایعات مفصلی ثانویه از نوع نقرس.
سیستم قلبی عروقی
- در مرحله اول ، با افزایش فشار خون پاسخ می دهد
- دوم ، ضایعات قلبی (عضلات - میوکاردیت ، کیسه پریکارد - پریکاردیت)
- دردهای کسل کننده در قلب ، اختلالات ریتم قلب ، تنگی نفس ، تورم روی پاها ، کبد بزرگ شده ظاهر می شود.
- با یک دوره نامطلوب از میوکاردیت ، ممکن است بیمار در برابر نارسایی حاد قلبی درگذشت.
- پریکاردیت می تواند با تجمع مایع در کیسه پریکارد یا ریزش کریستالهای اسید اوریک در آن اتفاق بیفتد که علاوه بر درد و گسترش مرزهای قلب ، هنگام گوش دادن به قفسه سینه ، یک ویژگی ("تشییع جنازه") صدای اصطکاک پریکارد را نشان می دهد.
شروع مبارزه با نارسایی مزمن کلیه همیشه تنظیم رژیم غذایی و تعادل آب و نمک است
- به بیماران توصیه می شود که با مصرف محدود پروتئین در مدت 60 گرم در روز ، مصرف غالب پروتئین های گیاهی ، میل کنند. با پیشرفت نارسایی کلیوی مزمن به مرحله 3-5 ، پروتئین به 40-30 گرم در روز محدود می شود. در عین حال ، آنها پروتئین های حیوانی را کمی افزایش می دهند ، گوشت گاو ، تخم مرغ و ماهی کم چربی را ترجیح می دهند. رژیم غذایی تخم مرغ و سیب زمینی محبوب است.
- در عین حال ، مصرف محصولات حاوی فسفر محدود است (حبوبات ، قارچ ، شیر ، نان سفید ، آجیل ، کاکائو ، برنج).
- پتاسیم بیش از حد نیاز به کاهش مصرف نان سیاه ، سیب زمینی ، موز ، خرما ، کشمش ، جعفری ، انجیر دارد).
- بیماران در صورت بروز ورم شدید یا فشار خون شریانی غیرقابل توقف ، باید با رژیم نوشیدن در سطح 2 تا 5/5 لیتر (از جمله سوپ و قرص نوشیدنی) ارتباط برقرار کنند.
- نگه داشتن دفتر خاطرات غذایی ، که محاسبه محاسبه پروتئین و عناصر کمیاب در مواد غذایی است ، بسیار مفید است.
- بعضی اوقات مخلوط های تخصصی غنی شده در چربی ها و حاوی مقدار مشخصی از پروتئین سویا و مواد مغذی متعادل در رژیم غذایی وارد می شوند.
- در کنار رژیم ، ممکن است به بیماران یک جایگزین اسید آمینه ، Ketosteril نیز نشان داده شود که معمولاً با GFR کمتر از 25 میلی لیتر در دقیقه اضافه می شود.
- رژیم کم پروتئین برای خستگی ، عوارض عفونی نارسایی مزمن کلیوی ، فشار خون شریانی کنترل نشده ، با GFR کمتر از 5 میلی لیتر در دقیقه ، افزایش پروتئین ، بعد از عمل ، سندرم شدید نفروتیک ، اورمیه پایانه با آسیب به قلب و سیستم عصبی ، تحمل رژیم غذایی ضعیف نشان داده نشده است.
- نمک به بیماران بدون فشار خون شریانی شدید و ادم محدود نمی شود. در صورت وجود این سندرم ها ، نمک به 3-5 گرم در روز محدود می شود.
درمان کم خونی
برای جلوگیری از کم خونی ، اریتروپویتین معرفی می شود که باعث تولید سلول های قرمز خون می شود. فشار خون شریانی کنترل نشده محدود به کاربرد آن می شود. از آنجا که کمبود آهن ممکن است در طول درمان با اریتروپویتین (به ویژه در زنان قاعدگی) ایجاد شود ، این درمان با آماده سازی آهن خوراکی (مکمل های سوربیفر ، مالتوفر و غیره) آماده سازی آهن برای کم خونی می شود).
درمان فشار خون بالا
آماده سازی برای درمان فشار خون شریانی: مهار کننده های ACE (Ramipril ، Enalapril ، Lisinopril) و sartans (Valsartan ، Candesartan ، Losartan، Eprozartan، Telmisartan) و همچنین Moxonidine، Felodipine، Diltiazem. در ترکیب با سالورتیک (اینداپامید ، آریفون ، فوروزیمید ، بومتانید).
تصحیح اختلالات الکترولیت آب
به همان روش درمان نارسایی حاد کلیوی انجام می شود. نکته اصلی این است که بیمار را از کمبود آب در مقابل زمینه محدودیت در رژیم غذایی آب و سدیم و همچنین از بین بردن اسید خون خلاص کنید ، که مملو از تنگی شدید و ضعف است. محلول ها با بی کربنات ها و سیترات ها ، بی کربنات سدیم معرفی می شوند. از محلول 5٪ گلوکز و تریسامین نیز استفاده می شود.
همودیالیز
با کاهش اساسی در تصفیه گلومرولی ، تصفیه خون از مواد متابولیسم نیتروژن با استفاده از روش همودیالیز انجام می شود ، هنگامی که سرباره ها از طریق غشای داخل محلول دیالیز عبور می کنند. دستگاه "کلیه مصنوعی" اغلب مورد استفاده قرار می گیرد ، هنگامی که محلول در حفره شکمی ریخته می شود ، دیالیز صفاقی کمتر انجام می شود و صفاقی نقش غشاء را بازی می کند. همودیالیز در نارسایی مزمن کلیوی به صورت مزمن انجام می شود ، برای همین بیماران روزانه چند ساعت به یک مرکز تخصصی یا بیمارستان مراجعه می کنند. در این حالت ، تهیه به موقع شنت شریانی ، که با GFR 30-15 میلی لیتر در دقیقه تهیه می شود ، مهم است. از آنجا که GFR کمتر از 15 میلی لیتر است ، دیالیز در کودکان و بیماران مبتلا به دیابت شروع می شود ؛ با GFR کمتر از 10 میلی لیتر در دقیقه ، دیالیز در بیماران دیگر انجام می شود. علاوه بر این ، نشانه های همودیالیز عبارتند از: 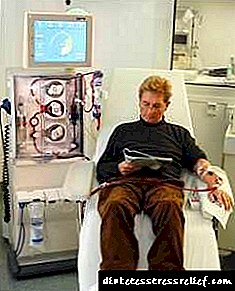
- مسمومیت شدید با محصولات نیتروژنی: تهوع ، استفراغ ، انتروکولیت ، فشار خون ناپایدار.
- اختلالات ادم و الکترولیت مقاوم در برابر درمان. ادم مغزی یا ادم ریوی.
- اسیدی شدن خون مشخص شده است.
موارد منع مصرف برای همودیالیز:
- اختلالات انعقادی
- افت فشار خون شدید مداوم
- تومورهای متاستاز
- جبران از بیماری های قلبی عروقی
- التهاب عفونی فعال
- بیماری های روانی.
پیوند کلیه
این یک راه حل اساسی برای این مشکل از بیماری مزمن کلیه است. بعد از این ، بیمار مجبور است از زندگی سیتواستاتیک و هورمون استفاده کند. موارد پیوندهای مکرر وجود دارد ، اگر به دلایلی پیوند رد شود. نارسایی کلیه در دوران بارداری با کلیه پیوندی نشانه ای برای قطع حاملگی نیست. حاملگی می تواند قبل از دوره مورد نیاز انجام شود و به طور معمول توسط سزارین در هفته 35-37 مجاز است.
بنابراین ، بیماری مزمن کلیه ، که جایگزین مفهوم "نارسایی مزمن کلیه" شده است ، به پزشکان این امکان را می دهد که سریعتر این مشکل را مشاهده کنند (اغلب در مواردی که علائم خارجی هنوز وجود ندارد) و با شروع درمان پاسخ دهند. درمان کافی می تواند زندگی بیمار را طولانی یا حتی نجات دهد ، پیش آگهی و کیفیت زندگی او را بهبود بخشد.