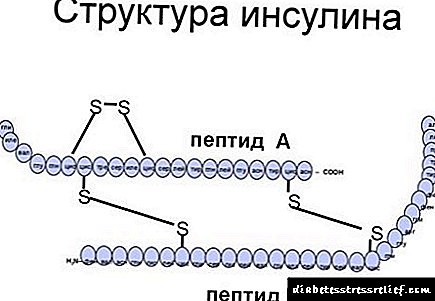
ترکیب "انسولین بازال" ، آنالوگ ها ، قیمت در داروخانه های روسی ، بررسی پزشکان و بیماران
انسولین دیابت که برای تزریق استفاده می شود برای جبران کمبود هورمون خود در بدن و جلوگیری از عواقب ناخواسته احتمالی تجویز می شود. انتخاب دارو بسته به نوع آسیب شناسی ، ویژگی های دوره بیماری ، ضمن در نظر گرفتن سن بیمار انجام می شود.
نشانه هایی برای قرار ملاقات
انسولین درمانی دیابت پس از معاینه بیمار توسط متخصص غدد انتخاب می شود. تزریق دارو برای آسیب شناسی نوع اول تجویز می شود ، زیرا لوزالمعده به این شکل از بیماری تولید هورمون خاص خود را متوقف می کند. دوز دارو به صورت جداگانه انتخاب می شود.
انسولین درمانی دیابت نوع 1 تنها درمان است ، اما در بعضی موارد ، این هورمون برای افرادی که از نوع دوم بیماری تجویز می شوند ، تجویز می شود. در مورد احتمال انتقال از مصرف داروهای کاهنده قند به هورمونهای تزریقی باید به بیماران هشدار داده شود. انسولین درمانی توسط غدد درون ریز با دیابت نوع 2 تجویز می شود:
- اگر کمبود هورمون واضح نشان داده شود - کتواسیدوز ، بیمار به سرعت با کاهش وزن و همچنین با کما کاهش می یابد.
- هنگام حمل کودک
- قبل از عمل جراحی برنامه ریزی شده.
- در بیماری های عفونی ، حادثه حاد مغزی ، حمله قلبی.
- اگر کاهش سطح پپتید C پلاسما در پس زمینه آزمایش داخل وریدی با گلوکاگون تشخیص داده شود.
- گلیسمی به طور مکرر در معده خالی (بیش از 8/7 میلی مول در لیتر) تشخیص داده شده است. این مسئله در مورد بیمارانی که از عوامل قند خون استفاده می کنند و از رژیم درمانی استفاده می کنند.
- با انتقال دیابت به یک مرحله جبران نشده و عدم وجود دینامیک مثبت در پس زمینه درمانی که قبلاً انجام شده است.
اعتیاد به یک داروی تزریقی رخ نمی دهد. بنابراین ، بیماران با نوع دوم آسیب شناسی اغلب به طور موقت به انسولین درمانی منتقل می شوند - برای حفظ لوزالمعده در مواردی که بار روی اندام افزایش می یابد. این در مورد عملیات و بیماری های حاد است. پس از گذشت عمل فاکتور تحریک کننده ، انسولین قابل انصراف است و از بیمار خواسته می شود رژیم خود را ادامه دهد و قرص مصرف کند.
طبقه بندی
چندین طبقه بندی از این هورمون استفاده می شود. با استفاده از روش تشخیص:
- دارویی که از بافت غده نژادهای گاو بزرگ حاصل می شود. این ماده در حضور سه اسید آمینه خاص با هورمون انسانی متفاوت است ، که اغلب واکنشهای عدم تحمل در آنها رخ می دهد.
- گوشت خوک این تفاوت در ساختار مولکولی به انسان نزدیک است - تفاوت در یک اسید آمینه است.
- آنالوگ انسولین انسانی (مهندسی ژنتیک). تکثیر شده از Escherichia coli ، برداشت شده از شخص یا هورمون بز گوشت خوک ، که در هنگام جایگزینی اسید آمینه خارجی امکان پذیر است.
انسولین با مؤلفه ای می تواند:
- مونوید - بر اساس عصاره بافت فقط یک گونه حیوان است.
- ترکیبی - در پزشکی عصاره هایی از لوزالمعده چندین حیوان وجود دارد.
با توجه به درجه تصفیه ، انسولین مصنوعی به:
- سنتی این ماده بیولوژیکی با استفاده از اتانول اسیدی به حالت مایع منتقل می شود و پس از آن پایه فیلتر شده و متبلور می شود. این یک روش با کیفیت بالا برای تصفیه نیست ، زیرا بسیاری از ناخالصی ها باقی می مانند.
- داروی مونوپیک. پس از تمیز کردن سنتی ، با استفاده از یک ماده ژل فیلتر می شود که باعث کاهش مقدار ناخالصی ها می شود.
- تک قطعه تمیز کردن عمیق با استفاده از جداسازی تبادل یونی و فیلتراسیون مولکولی انجام می شود که به شما امکان می دهد مناسب ترین ابزار برای سازگاری زیست سازگار باشید.
انسولین های مورد استفاده در بیماران مبتلا به دیابت با توجه به میزان پیشرفت اقدامات درمانی طبقه بندی می شوند:
- داروهایی که دارای اثر درمانی ultrashort هستند.
- مکانیسم کوتاه عمل.
- طولانی شد.
- ترکیبی
آنها در مکانیسم عمل متفاوت هستند ، که هنگام تعیین طرح انسولین درمانی مورد توجه قرار می گیرد.
خصوصیات داروها
داروهای طولانی مدت در دیابت به عنوان وسیله ای استفاده می شوند که از تشکیل طبیعی هورمون در بدن به مدت 24 ساعت تقلید می کند. معرفی داروها دو بار (صبح و عصر) در روز انجام می شود ، خوردن غذا پس از تزریق لازم نیست. داروهای طولانی مدت به لایه زیر جلدی ران و کمتر در دست تزریق می شوند.
تزریق انسولین کوتاه مدت با تمرکز بر زمان خوردن غذا انجام می شود. این عمل 20-30 دقیقه قبل از غذا انجام می شود. اگر بعد از دریافت وجوه غذا نخورید ، هیپوگلیسمی اجتناب ناپذیر است.
مواد مخدر (کوتاه) حاوی انسولین به دو گروه تقسیم می شوند:
بعد از نیم ساعت فعال سازی ، غلظت اوج - پس از 2 ساعت ، جذب بیش از 6 ساعت.
تولید مثل انسان با روش مهندسی ژنتیک: Bioinsulin R، Actrapid NM ، آماده سازی جنسولین R ، گانسولین R ، هیمولین منظم ، رینسولین ر.
نیمه مصنوعی (انسانی) - حمودار آر.
گوشت خوک یکپارچه - Monodar، Monosuinsulin MK، Actramid MS.
آنها 15 دقیقه پس از مصرف شروع به کار می کنند ، غلظت اوج بعد از 2 ساعت ثابت می شود و بعد از 4 تا 4 ساعت ترک می شود. قبل از غذا (به مدت 15-20 دقیقه) یا بلافاصله بعد از غذا وارد کنید.
هومالوگ (انسولین لیسپرو).
انسولین آسپارت - داروها NovoRapid Flexpen ، Penfill NovoRapid.
انسولین گلیسینین نام تجاری Apidra است.
بازال (طولانی مدت) به دو زیرگونه تقسیم می شود:
انسولین با طول متوسط
پس از تزریق زیر جلدی ، آنها بعد از 1-2 ساعت جذب می شوند ، بعد از 6-7 ساعت به اوج خود می رسند و تا 12 ساعت در بدن عمل می کنند. معمولاً 24 واحد در روز مورد نیاز است ، این میزان به 2 تزریق تقسیم می شود.
انسولین یوفان (انسانی ، قابل تجدید توسط مهندسی ژنتیک) - Gansulin N ، Biosulin N ، Insuran NPH ، Insumazan Bazal GT ، Protofan NM ، Humulin NPH ، Penfill NM Prototan.
انسولین انسولین (انسانی نیمه مصنوعی) - Humodar B، N. Biogulin
انسولین-ایزوپان خوک (تک قطبی) - پروتوفان ام اس ، مونودار بی.
انسولین روی (سیستم تعلیق) - Monotard MS.
انسولین طولانی مدت
این اثر 4-8 ساعت پس از تزریق ایجاد می شود ، پس از 10-18 ساعت به اوج می رسد ، مدت ماندن در بدن از 20 تا 30 ساعت است.
لانتوس (انسولین انسولین). اوج عمل برجسته وجود ندارد - دارو با سرعت ثابت ثابت در خون رها می شود ، عمل پس از یک ساعت و نیم توسعه می یابد. منجر به هیپوگلیسمی نمی شود. یک روز به 12 واحد لانتوس احتیاج دارد ، دوز به 2 تزریق تقسیم می شود.
انسولین دزمیر (لومیر فلکسپن ، لوفر پنیر). دوز روزانه 20 واحد است ، دارو 2 بار در روز تجویز می شود.
سطح گلوکز در بدن در بیماران مبتلا به دیابت نوع 2 حفظ می شود و با استفاده از آماده سازی های ترکیبی (مخلوط ها) ، انسولین های کوتاه و طولانی را ترکیب می کنند. مخلوط ها با مقدار کسری (25/75) نشان داده شده اند. شکل اول میزان هورمون کوتاه در دارو را نشان می دهد ، دومی - داروهای طولانی مدت.
مخلوط انسولین برای دیابت نوع 2 روزانه دو بار - در صبح و عصر ساعت ، نیم ساعت (به طور متوسط 20-40 دقیقه) قبل از غذا تزریق می شود. در هنگام ناهار ، پزشک داروی کاهش دهنده قند را تجویز می کند. داروهای حاوی انسولین عبارتند از:
- انسولین بیفازی (نیمه مصنوعی) - مخلوط هومالوگ 25 ، تهیه Biogulin 70/30 ، Humodar با عنوان K25.
- دو فاز (مهندسی ژنتیک). نمایندگان - Gansulin 30R ، Humulin M3 ، Insuman Comb 25 GT.
- انسولین دو فاز ، نماینده - NovoMix 30.
درمان غدد درون ریز دیابت نوع 2 باید بیمار را بطور جداگانه و با در نظر گرفتن گلوکومتری - شاخص های قند خون انتخاب کند.
انواع انسولین درمانی

انسولین درمانی به زیر گروه ها تقسیم می شود:
- پایه بولوس در طی عملکرد طبیعی لوزالمعده ، مقادیر گلوکز پایدار ، صرف نظر از مصرف مواد غذایی ، تعیین می شود ، این یک دوز پایه یا اصلی هورمون است. هنگامی که پایه ناسازگار است (با دیابت) ، قند موجود در بدن در بیشتر از مقادیر لازم شروع به تمرکز می کند. نوسانات هورمون باعث ایجاد تغییرات مرتبط با دیابت می شود. با روش اصلی بولوس درمانی ، معرفی یک ماده کوتاه اثر (انسولین بولوس) قبل از غذا و داروی طولانی مدت (انسولین پایه) در صبح و قبل از خواب به شما امکان می دهد تا به یک تجمع پس زمینه هورمون برسید. چنین درمانی به تقلید از عملکرد فیزیولوژیکی اندام کمک می کند.
- سنتی این تکنیک مبتنی بر تجویز همزمان انسولین با مکانیسم متفاوت عمل است ، داروها در یک تزریق ترکیب می شوند. به علاوه ، این روش برای درمان دیابت حداقل تعداد تزریق (از یک تا دو در روز) است. اما وقتی داروها از این طریق تجویز می شوند ، هیچ تقلیدی از تولید طبیعی هورمون وجود ندارد ، که اجازه کنترل کافی سوخت و ساز کربوهیدرات و سطح قند را نمی دهد.
- پمپ انسولین درمانی. این کار با استفاده از یک دستگاه قابل حمل الکترونیکی انجام می شود که هورمون هر مکانیسم عملکردی را فراهم می کند. رژیم های درمانی:
- میزان بولوس - یک دیابتی به طور مستقل یک دوز را انتخاب می کند و بر میزان دفعات مصرف دارو نظارت می کند.
- عرضه مداوم - انسولین به طور مداوم با حداقل مقدار تجویز می شود.
اولین رژیم (بولوس) قبل از غذا یا در صورت افزایش سطح گلوکز استفاده می شود. حالت دوم عملکرد طبیعی بدن را تولید می کند. هر دو حالت را می توان با یکدیگر ترکیب کرد.
پزشک باید در شرایط زیر پمپ انسولین درمانی را تجویز کند:
- هنگام رفع افت شدید مکرر گلوکز ،
- افراد دیابتی با دیابت کنترل نشده - رژیم غذایی ، معرفی انسولین به روش معمول و ورزش منجر به اثر مورد انتظار نمی شود ،
- در صورت تمایل ، بیمار برای تسهیل در مصرف دارو.
تجویز استفاده از پمپ انسولین غیرممکن است در صورتی که بیمار دارای بیماری روانی و تغییرات وابسته به سن باشد که مانع نگهداری دستگاه می شود - کاهش بینایی ، لرزش دست.
درمان غدد درون ریز از نوع دیگری از درمان استفاده می کند - انسولین درمانی شدید. در صورت عدم اضافه وزن و اختلالات عاطفی و روانی از بیمار استفاده می شود. انسولین را مطابق فرمول اختصاص دهید: به ازای هر کیلوگرم وزن - 0.5-1 واحد. تزریق یک بار در روز انجام می شود. استفاده از یک داروی هورمون طبیعی کاملاً تقلید کننده امکان پذیر است.
تجویز انسولین در دیابت نوع 2 پیشرفته باید کنترل شود. مقادیر گلوکز خون با استفاده از گلوکومتر تعیین می شود.
انسولین برای T1DM
در دیابت نوع 1 ، این هورمون یا به هیچ وجه تولید نمی شود یا به میزان بسیار ناچیز ترشح می شود. بنابراین استفاده از انسولین به دلایل سلامتی ضروری است. طرح درمانی: استفاده از یک فرآورده پایه تا حداکثر دو بار در روز و معرفی بولوس قبل از هر وعده غذایی. انسولین درمانی به درستی انتخاب شده باید عملکردهای فیزیولوژیکی لوزالمعده را تقلید کند.
محاسبه دوز پس از تشخیص توسط پزشک انجام می شود. فرم پایه دارو به طور متوسط تا 50٪ از کل هورمون را می گیرد. قبل از ناهار و شام ، انسولین با كوتاه مدت تجویز می شود ، قبل از صبحانه - آماده سازی طولانی و كوتاه. عصر ، قبل از خواب ، به داروی طولانی مدت تزریق می کنند.
انسولین برای دیابت 2
تجویز انسولین برای دیابت نوع 2 دارای تفاوت های ظریف است. بر اساس توصیه های زیر به یک هورمون تغییر دهید:
- درمان با دهان ادامه می یابد ، اما یک بار تزریق دارو در روز اضافه می شود.
- انتقال به انسولین درمانی به معنای تقویت کنترل قند خون است.
- انتخاب نوع هورمون با نشانگر ترشح باقیمانده آن ، مدت زمان سیر بیماری ، شیوه زندگی دیابتی و وزن بدن تعیین می شود.
گذار به ورود انسولین در تزریقات ، بسیاری از بیماران به طور ناکافی آن را درک می کنند و اغلب از آن امتناع می کنند ، که منجر به ایجاد عوارض می شود. وظیفه پزشک ارائه توضیحی در مورد این واقعیت است که در دیابت ، کاهش عملکرد غده یک روند طبیعی و اجتناب ناپذیر است. بنابراین ، انسولین در دیابت نوع 2 دیر یا زود تجویز می شود.
تزریق تزریق ضروری است هنگامی که داروهای کاهش دهنده قند دیگر با عملکردی که به آنها اختصاص داده شده مقابله نکنند. انسولین درمانی به موقع انتخاب شده ، کنترل قند خون را بهبود می بخشد ، بر این اساس ، احتمال بروز عوارض دیابتی کاهش می یابد.
برای استفاده از هورمون می توانید طرح های مختلفی اختصاص دهید. مصرف دارو برای کاهش قند در بدن با تزریق ترکیب می شود ، یا انتقال صاف به مونوتراپی انتخاب می شود. در مرحله اولیه ، میزان انسولین به صورت جداگانه محاسبه می شود.
راههای تزریق انسولین
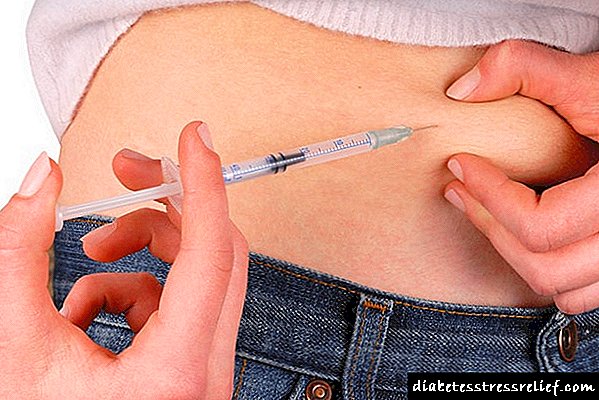
انسولین تزریقی به صورت زیر جلدی تجویز می شود:
- در معده
- در قسمت ران استخوان ساق پا
- در شانه
برای تزریق بیشتر از سرنگ انسولین با سوزن ثابت یا جداشده استفاده می شود. یک فرد دیابتی همچنین می تواند از قلم سرنگ استفاده کند ، در مخزنی که دوز مشخصی از دارو وجود دارد.
- هورمون کوتاه مدت عمدتاً در لایه زیر جلدی دیواره شکم تجویز می شود.
- یک داروی طولانی مدت به ران یا شانه بازو تزریق می شود.
بیمار باید الگوریتم روش را دنبال کند ، این از تزریق و عوارض عمومی جلوگیری می کند.
محاسبه دوز انسولین
محاسبه صحیح انسولین تجویز شده باید قادر به هر دیابتی در درمان انسولین باشد. تعداد واحدهای دارویی کوتاه مدت با توجه به میزان کربوهیدرات موجود در مواد غذایی مصرفی مشخص می شود. آنها توسط واحد نان XE اندازه گیری می شوند. طبق قانون مصوب ، 1 واحد آماده سازی برای پردازش یک XE مورد نیاز است.
شما می توانید حجم یک داروی "کوتاه" را محاسبه کنید ، با توجه به اینکه هر واحد انسولین تزریقی منجر به کاهش گلوکز به میزان 2 میلی مول در لیتر می شود و استفاده از مواد غذایی کربوهیدرات سطح آن را 2.22 میلی مول در لیتر افزایش می دهد. اگر گلوکزومتر قبل از غذا غلظت قند را بین 8 میلی مول در لیتر نشان دهد ، و بیمار با 20 گرم کربوهیدرات غذا بخورد ، سپس قند به میزان 12 تا 13 ، با سرعت 6. پرش شود. ED دارو. دفترچه خاطرات خودکنترلی به شما کمک می کند تا با محاسبات اشتباه کنید.
میانگین دوز روزانه دارو انتخاب می شود و بسته به مدت زمان بیماری ، وجود عوارض دیابتی ، وزن:
- به دیابت ، که بیش از 1 سال قبل تشخیص داده نشده است ، برای هر 1 کیلوگرم از وزن بدن به 0.5 IU نیاز است.
- در دیابت با مدت 1 تا 10 سال ، 0.7-0.8 واحد در هر کیلو وزن وزن مصرف می شود.
- افراد دیابتی با "تجربه" بیماری بیش از 10 سال به 0.9 واحد در هر کیلوگرم وزن نیاز دارند.
- با ایجاد کتواسیدوز ، در دوران بارداری و در دوره عفونت های حاد ، 1 واحد در هر کیلوگرم وزن بدن مصرف می شود.
با دیابت وابسته به انسولین ، مقدار روزانه هورمون بین داروهای کوتاه مدت و طولانی مدت توزیع می شود. داروهای طولانی مدت 40 تا 50٪ یونیت را تشکیل می دهند ؛ میزان باقی مانده به داروهای کوتاه مدت اختصاص می یابد. سه بار در روز قبل از غذا استفاده می شود.
در نوع دوم دیابت ، در صورت زیاد بودن قند یا درمان خوراکی ناکارآمد ، تزریق تجویز می شود. شما باید به یک داروی طولانی مدت تغییر دهید ، میانگین دوز آن 8-12 واحد در روز است. آنها بعد از خوردن غذا ، دچار بیماری خاموش پانکراس می شوند ، یعنی زمانی که این بیماری بیش از 10 سال طول بکشد. دوز توسط XE تعیین می شود.
نحوه ذخیره انسولین
اکثر تولید کنندگان با رعایت توصیه های زیر ، هورمون را ذخیره می کنند:
- در دمای بیش از 25 درجه بیش از یک ماه نیست.
- این دارو در یخچال و فریزر در محفظه با دمای 4 درجه یا بالاتر نگهداری می شود.
- دارو را در نزدیکی فریزر ذخیره نکنید.
- در صورت لزوم ، آمپول یا قلم سرنگ را با آنها بگیرید و آنها را در یک ظرف محافظت از حرارت قرار دهید.
- ویال ها را در معرض نور مستقیم خورشید قرار ندهید.
قبل از تزریق ، محلول در دمای اتاق آورده شد. اگر ظاهر دارو تغییر کرده باشد ، هورمون عمل نمی کند ، بنابراین ، از چنین بطری ها استفاده نمی شود.
فرم انتشار
آنها این دارو را در ایده تعلیق تزریق آزاد می کنند. این محصول در بطری های 10.5 یا 3 میلی لیتری با ضرب 5 قطعه در یک جعبه مقوایی به همراه توضیحات بسته بندی می شود. انسولین پایه ممکن است در کارتریج های قلم سرنگ نیز موجود باشد. آماده سازی همراه با دستورالعمل های دقیق برای استفاده است ، که در آن نحوه انجام تزریق انسولین به صورت مرحله به مرحله توضیح داده شده است. قبل از عمل باید محتویات را به خوبی مخلوط کنید تا جرم به یک رنگ سفید یکنواخت تبدیل شود.
این دارو فقط در بخش تجویز داروخانه عرضه می شود. در نسخه پزشک نام دارو را مطابق با نام بین المللی غیر اختصاصی (INN) ذکر می کند و نه نام تجاری سازنده.
فارماکودینامیک و فارماکوکینتیک
راه حل به صورت زیر جلدی اجرا می شود - این بهینه ترین روش است. پمپ های تزریق برای تزریق استفاده نمی شوند ، و در مقدمه کاملاً ممنوع است. اگر محلول را خودتان آماده کردید ، ابتدا تعلیق را جدا کرده و حدود 2 ساعت آن را در اتاق نگه دارید تا گرم شود تا دمای 22-25 * C گرم شود. ماده رقیق شده باید قوام یکنواخت داشته باشد و یک مایع سفید مات باشد. تزریق مایع سرد نامطلوب است ، زیرا شروع عمل چنین محلول کند می شود.
عمل ماده فعال به محل تزریق ، دوز و غلظت دارو بستگی دارد. به طور معمول ، افراد دیابتی این دارو را به شانه فوقانی ، باسن ، ران فوقانی و شکم تزریق می کنند. قبل از هر تزریق ، محل متفاوتی در ناحیه تزریق انتخاب می شود.
انسولین نیز با سرعتهای مختلف جذب می شود. بستگی به نوع دارو ، دوز ، محل تزریق دارد. بیشترین میزان ورود مواد مخدر به خون هنگام تزریق زیر پوست دیواره شکم ، پایین تر - هنگام تزریق به بازو ، ران و بعد از تزریق به باسن یا زیر تیغ شانه - کمترین سرعت است. انسولین بازال به تدریج عمل می کند. اثر درمانی بعد از 1 ساعت شروع می شود و حداکثر اثر بعد از 3-4 ساعت ظاهر می شود. این دارو به مدت 11-20 ساعت موثر است.
مهم! تعلیق تزریق شده در ورید ممنوع است. برای برداشتن اورژانسی بیمار از کما قند خون ، "انسولین سریع" استفاده می شود. این یک داروی کوتاه مدت ، محلول در آب است که می تواند به یک ورید تزریق شود.
آماده سازی انسولین که وارد خون می شود سریع تجزیه می شود و توسط کبد و کلیه ها دفع می شود.
نشانه ها و موارد منع مصرف
اصلی ترین نشانه استفاده از انسومن بازال اولین نوع دیابت است که در آن کمبود هورمون ترشح شده در ناحیه خاصی از لوزالمعده وجود دارد. کمبود انسولین منجر به تجمع گلوکز در بدن می شود ، زیرا این هورمون است که قند را تجزیه می کند. افزایش مقدار گلوکز در خون باعث سلامتی پایین ، بر اندامهای هدف شده و ممکن است منجر به شرایط بحرانی ، کما قند خون شود. انسولین پایه از دو سالگی به بزرگسالان و کودکان تزریق می شود. برای کودکان خردسال از این دارو استفاده نمی شود ، زیرا هیچ مطالعه بالینی در مورد اثبات ایمنی آن در دوران نوزادی وجود ندارد. بارداری و شیردهی مانعی برای تعیین انسولین نیست.
این دارو موارد منع مصرف دارد:
- قند خون کم
- عدم تحمل فرد به انسولین یا سایر مؤلفه های دارو.
اگر به ترکیب دارو حساسیت دارید ، پزشک جایگزین را برای شما تجویز می کند. اگر بلافاصله استفاده از آنالوگ ها امکان پذیر نباشد ، آنها انسولین را تحت نظر پزشک و در صورت لزوم در ترکیب با آنتی هیستامین ها تزریق می کنند. برای تسکین حمله و اطمینان از تأثیر طولانی مدت قند خون ، این دارو را می توان با Insuman Rapid ترکیب کرد. در هنگام تحمل فرزند ، زن می تواند به دیابت مبتلا شود ، اما پس از زایمان می گذرد. در این حالت انسولین لازم است.
عوارض جانبی
درمان طولانی مدت با انسولین می تواند باعث بروز واکنش های ناخواسته شود:
سندرم اول نتیجه دوز انتخاب نشده دارو است. این کافی نیست ، بنابراین ، کاهش قند خون به میزان مناسب رخ نمی دهد ، قند در پلاسما جمع می شود و باعث بدتر شدن بیمار می شود.

علائم مشخصه قند خون:
- تشنگی سیری ناپذیر
- گرسنگی
- تکرر ادرار ،
- نقص بینایی
- حالت تهوع
کاهش شدید قند باعث بیمار می شود:
- ضعف شدید
- سرگیجه
- تیرگی در چشم
- از دست دادن آگاهی
اینها علائم کمبود قند خون است. در صورت بروز:
- دوز به درستی محاسبه نمی شود
- نوع دیگری از انسولین معرفی می شود ،
- به اشتباه مقدار زیادی از دارو را وارد کرد.
اگر "پرش" قند در یک بیمار یک اتفاق مکرر باشد ، پس رگ های کوچک محیطی رنج می برند. بیشتر مویرگهای شبکیه تحت تأثیر قرار می گیرند که به تدریج منجر به کاهش دید ، تا کوری می شود. با تجویز مداوم دارو در همان محل ، نکروز بافت در آنجا مشاهده می شود ، جای زخم ظاهر می شود. علاوه بر این ، اگر به دارو حساسیت دارید ، ممکن است مشاهده کنید:
- خارش
- بثورات ،
- نکروز در محل تزریق ،
- برونکواسپاسم
- افتادگی پوست.
در موارد شدید ، ایجاد شوک آنژیونوریوتیک امکان پذیر است. برای تشخیص آلرژی به دارو ، آزمایش تحمل زیر جلدی قبل از تجویز اول انجام می شود. اگر منفی باشد ، درمان بیشتر بدون محدودیت اعمال می شود. اگر آزمایش مثبت باشد ، انسولین کولا با حضور پزشک انجام می شود.
مقدار مصرف و مصرف بیش از حد
هیچ دوز دقیق و قابل قبولی برای همه وجود ندارد. هر بیمار به صورت جداگانه انتخاب می شود. به طور متوسط ، آن 0.4-1.0 U / kg وزن بیمار است. ممکن است در بیماران با قرار ملاقات "Insuman Bazal" که انسولین با منشأ حیوانی مصرف کرده اند ، عوارض ایجاد شود.
مهم! در صورت لزوم ، پزشک بسته به فعالیت بدنی ، تغذیه ، سبک زندگی بیمار ، مقدار انسولین را تنظیم می کند.
این دارو 40-60 دقیقه قبل از غذا تزریق می شود. بعد از تزریق از خوردن وعده های غذایی غافل نشوید ، زیرا این امر باعث کاهش سریع قند در زیر حد طبیعی و همراه با موارد زیر خواهد شد:
- ضعف عمومی
- هایپرهیدروز
- سردرد
- لرزش اندام ،
- نقض هماهنگی
- تاری آگاهی
- غش
در کلینیک مشابه با مصرف بیش از حد انسولین مشاهده می شود. درمان علامتی انجام می شود ، زیرا کاهش بیشتر قند منجر به ایجاد کما می شود.

تعامل
در هنگام تجویز داروهای انسولین ، پزشک با دقت مطالعه می کند که چه داروهای دیگری را بیمار مصرف می کند ، زیرا بسیاری از داروها اثر انسولین را کاهش می دهند. بنابراین ، هنگام محاسبه دوز ، این تفاوت های ظریف باید در نظر گرفته شود. اثر درمانی دارو را کاهش دهید:
- دیورتیک ها
- مهار کننده های MAO
- مشتقات اسید سالیسیلیک ،
- عوامل سولفونامید
- داروهای هورمونی
- داروهای ضد روان پریشی
- کورتیکواستروئیدها
در صورت مصرف سایر داروهای قند خون ، از جمله داروهای خوراکی ، تنظیم دوز ضروری است. الکل ، مانند بتا بلاکرها ، اثرات انسولین را تقویت کرده و به پیشرفت هیپوگلیسمی کمک می کند.
علاوه بر انسولین پایه ، پزشکان سایر داروهای تجویز شده با خاصیت کمبود قند خون را تجویز می کنند. نمونه هایی از جایگزین ها در جدول آورده شده است.
| نام | ماده فعال | مدت زمان عمل | هزینه کارتریج ها مالیده می شود. | هزینه 1 بطری مالش. |
| ووزولیم-ن | ایزوفان | به طور متوسط 18-24 ساعت | 1900,00 | 638,00 |
| Biosulin n | ایزوفان | به طور متوسط 18-24 ساعت | 1040,00 | 493,00 |
| Protafan NM | بلورهای ایزوفان | متوسط 19-20 ساعت | 873,00 | 179,00 |
| هومولین NPH | ایزوفان انسولین rDNA | میانگین 18-26 ساعت | 1101,00 | 539,00 |
مواد جایگزین در مجموعه ای از ترکیبات کمکی متفاوت هستند. این همان چیزی است که هنگام انتخاب دارو باید به آن توجه کنید.

متخصصان غدد درون ریز و بیماران با استفاده از بازال انسولین نظرات خود را در مورد این دارو ترک می کنند.
سوتلانا از برایانانسک ، 36 ساله ، غدد درون ریز. استفاده از آن در قلم سرنگ راحت است. یک اثر قابل پیش بینی
نیکولای ولادیمیرویچ ، 45 ساله ، غدد درونریز ، پرم. داروی خوبی با حداقل عوارض جانبی. خیلی قوی نیست ، اما در صورت مشاهده دوزهای تجویز شده ، اثر مطلوب را می بخشد.
ناتالیا ، 65 ساله ، اوفا. مدتهاست که به دیابت مبتلا شده ام. من 12 سال است که از Insuman Bazal استفاده می کنم. به کنترل قند و طبیعی نگه داشتن آن کمک می کند. برای طولانی تر کردن اثر من با داروهای طولانی مدت ترکیب می کنم.
ارزیابی و اصلاح میزان پایه
پس از محاسبه اولیه نرخ پایه ، تصحیح آن لازم خواهد بود ، یعنی سازگاری با خصوصیات فردی فرد. این شامل تغییر در نرخ پایه در ساعات یا فواصل فردی است. در ابتدا ، شما نیاز به اندازه گیری قند خون در بیشتر موارد (تقریباً یک بار در هر 1-2 ساعت) دارید. این امر برای به دست آوردن اطلاعات دقیق در مورد تغییرات سطح گلوکز لازم است. تمام اندازه گیری های انجام شده باید با دقت ثبت شوند.
انسولین پایه باید در زمانی ارزیابی شود که سایر عوامل (به غیر از انسولین پایه) که بر قند خون تأثیر نمی گذارد بر قند خون تأثیر نمی گذارد: وعده های غذایی ، انسولین بولوس یا موارد دیگر (ورزشی ، هیپوگلیسمی ، استرس) ، یعنی در "پیش زمینه تمیز". نباید انسولین پایه را در روزهایی که ورزش می کنید تنظیم کنید و یا دچار کمبود قند خون شده اید. ورزش گلوکز مصرف می کند و بر حساسیت کل بدن به انسولین تأثیر می گذارد ، بنابراین انسولین کمتری در روزهایی که ورزش می کنید لازم است.
پس از تنظیم انسولین پایه به رژیم معمول ، انتخاب دوز پایه برای روزهای ورزشی قابل بررسی است. هیپوگلیسمی اغلب سطح گلوکز خون را بالا می برد و باعث پدیده پس زدگی یا هیپرگلیسمی بعد از هیپوگلیسمی می شود. این اتفاق می افتد زیرا برخی از هورمون ها که در پاسخ به هیپوگلیسمی رها می شوند و سعی می کنند بدن را از آن محافظت کنند ، می توانند منجر به افزایش طولانی مدت گلوکز در خون شوند ، زیرا بلافاصله از بین نمی روند. واکنش به هیپوگلیسمی به شکل گلوکز خون بالا می تواند برای مدت طولانی ادامه یابد ، معمولاً تا 12 ساعت یا بیشتر ، گاهی بیش از 24 ساعت.
روز خود را به چندین دوره تقسیم کنید و انسولین پایه را به طور جداگانه در هر یک از آنها ارزیابی کنید ، این کار کار را ساده تر می کند. به عنوان مثال ، می توانید روز را به چهار دوره تقسیم کنید: شب 22: 00-7: 00 ، صبحانه 7: 00-12: 00 ، ناهار 12: 00-17: 00 ، شام 17: 00-22: 00. آغاز هر دوره زمانی سرآغاز «پیشینه تمیز» خواهد بود. شروع به ارزیابی دوز پایه از دوره شب ساده ترین است ، زیرا این "زمینه تمیز" عالی است. قرائت گلوکز را از لحظه انقضای انسولین بولوس ، یعنی حدود 4 ساعت پس از آخرین تزریق بولوس ، انجام دهید. به عنوان مثال ، اگر شام در ساعت 18:00 شام خوردید ، پس زمینه "تمیز" از 22:00 شروع می شود ، و از این پس می توانید ارزیابی کنید که انسولین پایه چگونه کار می کند.
ارزیابی انسولین پایه در طول روز کار آسانی نیست. در این شرایط ارزیابی کار دوز پایه بسیار دشوار است ، زیرا گلوکز موجود در خون تحت عمل مداوم انسولین و مواد غذایی بولوس قرار دارد. برای بررسی دوز پایه در طول روز ، می توانید وعده های غذایی فردی را پرش کنید. در كودكان ، به ویژه در كوچك ها ، این می تواند بیش از حد پیچیده باشد. در کودکان بزرگتر می توان وعده های غذایی فردی را بدون کربوهیدرات مصرف کرد.
قوانین ارزیابی دوز پایه:
- اندازه گیری مکرر گلیسمی مورد نیاز است
- ارزیابی بر روی "پس زمینه تمیز" انجام می شود
- اگر روز گذشته دچار هیپوگلیسمی یا درگیر ورزش شده اید ، انسولین پایه را ارزیابی نکنید
- شروع تصحیح از شب آسانتر است
- ارزیابی را زودتر از 4 ساعت پس از آخرین بولوس شروع کنید
- شما می توانید وعده های غذایی فردی را پر کنید تا دوز پایه خود را بررسی کنید.
- اگر نوسانات سطح گلیسمی در دامنه 1.5-2.0 میلی مول در لیتر باشد ، دوز رژیم پایه صحیح است.
هنگام ارزیابی انسولین پایه ، نوسانات قند خون در دامنه 1.5-2.0 میلی مول در لیتر مجاز است. سعی نکنید انسولین پایه خود را تمام وقت حفظ کنید. برای کار بیشتر انسولین به انسولین پایه نیاز دارید. روندها و پروفایلهای تغییرات گلوکز را اندازه گیری کنید ، نه تعداد افراد. اطمینان حاصل کنید که این روند پایدار است ، و بنابراین اغلب مشخصات پایه را تغییر ندهید.
تصحیح مشخصات پایه:
- تغییر دوز رژیم پایه باید 2-3 ساعت قبل از زمان "مشکل" برای آنالوگهای انسولین با عملکرد کوتاه انجام شود
- اصلاح با حداقل پیمایش به پایین یا پایین +/- 10-20٪:
- 0،025-0،05 پیکسل با نرخ پایه کمتر از 0.5 پیکسل در ساعت ،
- 0.05-0.1 پیکسل با سرعت 0.5-1.0 پیکسل در ساعت ،
- 0.1-0.2 پیکسل با سرعت بیش از 1 پیکسل در ساعت
- اصلاح بیش از 2 بار در هفته نیست
حتی آنالوگ های کوتاه مدت انسولین سریعاً شروع به فعالیت نمی کنند ، برای شروع کار به زمان نیاز دارند. به طور متوسط ، حداکثر غلظت آنالوگ های انسولین کوتاه مدت بعد از تزریق بولوس بعد از حدود 60 دقیقه رخ می دهد و حداکثر اثر (حداکثر مصرف گلوکز بافت) بعد از 100 دقیقه اتفاق می افتد.
رسیدن به سطح پایدار انسولین حتی در هنگام استفاده از آنالوگهای انسولین کوتاه مدت ، 5-4 ساعت پس از تغییر قابل توجه در میزان پایه طول می کشد. علاوه بر این ، دوز پایه بلافاصله تجویز نمی شود ، اما بتدریج ، بنابراین تنظیمات پروفایل پایه را قبل از زمانی که این تغییرات لازم باشد پیش از این تغییر دهید. به عنوان مثال ، اگر از 4:00 قند خون را افزایش داده اید و می خواهید از این زمان عمل انسولین را تقویت کنید ، پس از ساعت 1: 00-2: 00 ساعت میزان پایه را افزایش دهید.
عمل نرخ پایه جدید بلافاصله اتفاق نمی افتد ، اما بعد از 2-3 ساعت برای یک انسولین با انسولین کوتاه مدت و بعد از 3-4 ساعت برای انسولین کوتاه مدت.
دوز پایه شب
دوز پایه شبانه:
- اصلاح دوز پایه در شب به شما این امکان را می دهد که به عملکرد روزه دار خوبی برسید ، که این باعث می شود تصحیح دوز روزانه انسولین پایه و بولوس تسهیل شود
- کاهش خطر هیپوگلیسمی شبانه
- در شب ارزیابی دوز پایه آسان تر است ، زیرا نه:
- وعده های غذایی
- فعالیت بدنی ،
- تزریق اضافی انسولین
جدول 1. نمونه هایی از تنظیم دوز پایه در شب

با وجود مقادیر زیاد گلوکز در خون در طول شب ، آنها همچنان پایدار باقی می مانند (نوسانات گلوکز خون در دامنه 1.5-2 میلی مول در لیتر) ، بنابراین در اینجا همچنین می توانیم بگوییم که دوز پایه کافی است. برای اصلاح قند خون در این حالت ، یک بولوس اصلاح کننده در ساعت 22 لازم است.
دوز روزانه پایه: روزه
نرخ پایه روزانه: بر روی شکم خالی:
- پرش از یک وعده غذایی
- ارزیابی 4 ساعت بعد از آخرین غذای مفید و غذایی را شروع کنید
- ارزیابی قند خون را در محدوده هدف شروع کنید
- یک روز قبل از شروع استثناء کنید:
- فعالیت بدنی ،
- هیپوگلیسمی ،
- استرس
- گلوکز را هر 1-2 ساعت بررسی کنید
- قند خون باید در محدوده هدف باشد
- با کاهش قند خون کمتر از 4 میلی مول در لیتر ، گلوکز اضافی مصرف کنید
- با افزایش قند خون بیش از 10-12 میلی مول در لیتر ، یک ماده اصلاح کننده اضافی وارد کنید
اگر قبل از آزمایش با لغو مصرف مواد غذایی ، تزریق انسولین و یا وعده غذایی انسولین وجود داشته است ، پس باید حدود 4 ساعت پس از این کار صبر کنید. قبل از شروع نمونه اطمینان حاصل کنید که مقادیر گلوکز خون در حد مورد نظر باشد ، در غیر این صورت نمونه را دور بریزید. می توانید به تدریج مقدار روزانه پایه را در روز تنظیم کنید.
به عنوان مثال ، یک روز از خوردن صبحانه امتحان کنید و دوز پایه را در صبح ارزیابی کنید ، روز دیگر از ناهار خودداری کنید و دوز پایه را بعد از ظهر تخمین بزنید و غیره. هنگام انجام آزمایش با لغو مواد غذایی ، اغلب قند خون را اندازه گیری می کنید ، سعی کنید عملکرد آن را در محدوده هدف حفظ کنید. اگر گلوکز پایین تر از 4 میلی مول در لیتر قرار گرفت ، کربوهیدرات های اضافی (آب ، شکر) مصرف کنید ، اگر قند خون بیش از 10-12 میلی مول در لیتر افزایش یابد ، یک ماده اصلاح کننده اضافی را معرفی کنید.
نمونه هایی از تنظیم دوز پایه (روی معده خالی) در روز
جدول 2. شرایط: کاهش قند خون در دوره 13: 00-15: 00 در "زمینه تمیز"

در این مثال ، کاهش قند خون در "پس زمینه تمیز" رخ می دهد ، هیچ وعده غذایی و تزریق اضافی انسولین وجود نداشت ، یعنی فقط تحت تأثیر انسولین پایه. کاهش قند خون حاکی از افزایش انسولین است ، بنابراین باید میزان پایه کاهش یابد. کاهش قند خون 2 ساعت طول می کشد ، بنابراین مدت زمان اصلاح نیز 2 ساعت خواهد بود. اصلاح در پروفایل پایه باید از قبل انجام شود ، به طوری که تا زمانی که قند خون کاهش می یابد ، مقدار جدید پایه شروع به فعالیت می کند ، یعنی 2 ساعت در 11:00.
جدول 3. شرایط: افزایش قند خون در دوره 16: 00-19: 00 بدون میان وعده و جمعیت

در این مثال ، افزایش قند خون نیز در "پس زمینه تمیز" اتفاق می افتد ، تنها تحت تأثیر انسولین پایه. افزایش قند خون نشانگر عدم انسولین است ، بنابراین باید میزان پایه افزایش یابد. افزایش قند خون 3 ساعت به طول می انجامد ، بنابراین مدت زمان اصلاح نیز 3 ساعت خواهد بود. اصلاح در پروفایل پایه باید از قبل انجام شود ، به طوری که با افزایش قند خون ، مقدار جدید پایه شروع به فعالیت می کند ، یعنی 2 ساعت ساعت 14:00.
همیشه امتحان با کنسل کردن مصرف مواد غذایی امکان پذیر نیست. به عنوان مثال ، فرزندان خردسال ، از این رو در این حالت خطر کتون در خون وجود دارد. در این حالت ، با توجه به شاخص های قند خون قبل و بعد از خوردن غذا ، می توان مقدار پایه غیرمستقیم را تخمین زد. اگر دوز انسولین بولوس و پایه به درستی انتخاب شود ، 2 ساعت بعد از خوردن غذا ، افزایش اندک گلوکز در خون مجاز است و بعد از 4 ساعت سطح آن باید قبل از غذا به شاخص ها کاهش یابد. اگر این اتفاق نیفتد ، یکی از دلایل ممکن است دوز پایه باشد.
نرخ پایه روزانه: روی معده خالی نیست:
- قند خون 2 ساعت بعد از غذا باید 2-3 میلی لیتر در لیتر بیشتر از قبل از غذا باشد
- گلوکز خون 2 ساعت بعد از غذا باید به تدریج در طی 2 ساعت بعدی کاهش یابد و قبل از غذا به یک سطح برسد
- مواد غذایی باید کم چربی و مقدار مشخصی کربوهیدرات باشد
- قند خون
- میان وعده نخورید
هنگام ارزیابی دوز پایه از طریق شاخص های قند خون بعد از غذا ، لازم است که وعده غذایی با حداقل چربی و مقدار شناخته شده کربوهیدرات باشد. مقدار زیادی چربی یا محاسبه نادرست کربوهیدرات ها می تواند سطح گلوکز خون را بعد از خوردن غذا تأثیر بگذارد ، و شما قادر نخواهید بود به طور صحیح میزان دوز انسولین پایه و بولوس را ارزیابی کنید.
نمونه هایی از تنظیم دوز پایه (نه بر روی معده خالی) در طول روز
جدول 4. تنظیمات دوز پایه روزانه

در این مثال ، 2 ساعت بعد از خوردن در 5 واحد نان (XE) و معرفی 5 واحد انسولین بولوس ، قند خون 3 میلی مول در لیتر افزایش می یابد (از 7 تا 10 میلی مول در لیتر) ، که نشان دهنده دوز کافی انسولین بولوس است ، اما بعد از 4 ساعت ، قند خون بالا می ماند ، یعنی قبل از آن کاهش نمی یابد. غذا این ممکن است به دلیل عدم انسولین پایه از 11 تا 13 ساعت باشد.
سطح پایدار گلوکز از 13 تا 15 ساعت نشانگر سطح کافی انسولین پایه در این زمان است (در این زمان انسولین بولوس از بین رفته است). بنابراین ، لازم است که نرخ پایه از 9 به 11 (پیشاپیش 2 ساعت قبل از زمان "مشکل") 10-20٪ افزایش یابد. دوز پایه در آن زمان 0.6 U / ساعت بود ، به این معنی که باید آن را به 0.65-0.7 U / ساعت افزایش داد.
پروفایل های پایه و نرخ پایه پایه موقت
پروفیل های پایه و میزان پایه پایه موقت از جمله مزایای پمپ انسولین است و برای ساده تر کردن استفاده از آن استفاده می شود.
جدول 5. مشخصات پایه استاندارد

كسانی كه در كنترل قند خون بولوس بیشتری ایجاد می كنند ، هموگلوبین گلیك شده بهتری دارند. انواع مختلف تحویل انسولین پایه روزانه که می توانید از آنها برای موقعیتهای مختلف درازمدت زندگی استفاده کنید ، پروفایلهای پایه نامیده می شوند.
پمپ شما دارای چندین پروفایل پایه است. در زندگی عادی ، از مشخصات پایه استاندارد خود استفاده می کنید. اما شما همچنین می توانید پروفایل های پایه دیگری را برنامه ریزی کنید ، که با میزان متفاوت تحویل انسولین در برخی از ساعت ها یا دوره های زمانی متفاوت خواهد بود. به عنوان مثال ، در صورت بیماری ، می توانید میزان تحویل انسولین در روز را 20٪ افزایش دهید ، در این صورت دیگر لازم نیست هر بار که دچار بیماری حاد هستید ، مشخصات استاندارد خود را تغییر دهید.
استفاده از یک نرخ پایه موقت باعث افزایش قند خون می شود. میزان پایه موقت پایه تغییر در میزان عرضه انسولین پایه برای یک زمان خاص و از پیش تعیین شده اما بیش از 24 ساعت نیست. در یک مطالعه ، دانشمندان دریافتند که استفاده مکرر از میزان پایه موقت باعث بهبود قند خون می شود.
هنگام برنامه نویسی نرخ پایه موقت ، باید مشخص کنید که درصد پایه در مقایسه با نمایه فعلی شما ، که 100٪ مطابقت دارد تغییر خواهد کرد. مدت زمان پایه پایه موقت نیز مشخص شده است. برای افزایش تأمین انسولین پایه به میزان 30٪ ، لازم است یک میزان پایه موقت 130٪ تعیین شود. برای کاهش تأمین انسولین پایه به میزان 40٪ ، لازم است که یک میزان پایه موقت 60٪ تعیین شود.
افزایش موقتی در میزان پایه ممکن است در بیماریهایی که همراه با تب هستند ، مصرف داروهای افزایش قند خون (داروهای هورمونی) در پایان دوره قاعدگی در دختران مفید باشد. در این حالت ، افزایش تقاضای انسولین امکان پذیر است.
جدول 6. افزایش نرخ پایه زمانی

کاهش موقت در میزان پایه ممکن است در هنگام اعمال بدنی و هیپوگلیسمی لازم باشد ، زیرا در این موارد کاهش نیاز به انسولین امکان پذیر است.
جدول 7. کاهشنرخ پایه موقت

من پدربزرگها ، V.A. Peterkova ، T.L. کوروا ، د.ن. لاپتف
انسولین بازال: ویژگی های اصلی
 این یک داروی هیپوگلیسمی است که برای یک نوع دیابت وابسته به انسولین مورد استفاده قرار می گیرد. ماده مؤثر دارو انسولین انسانی است.
این یک داروی هیپوگلیسمی است که برای یک نوع دیابت وابسته به انسولین مورد استفاده قرار می گیرد. ماده مؤثر دارو انسولین انسانی است.
این دارو برای تجویز زیر جلدی یک تعلیق سفید است. متعلق به گروه انسولین ها و آنالوگ های آنها است که یک اثر متوسط دارند.
انسولین Insuman Bazal GT به آرامی عمل می کند ، اما اثر پس از تجویز به اندازه کافی طولانی می ماند. بیشترین غلظت اوج 3-4 ساعت پس از تزریق حاصل می شود و تا 20 ساعت ادامه می یابد.
اصل دارو به شرح زیر است:
- گلیکوژنولیز و گلیکونوژنز را کند می کند ،
- غلظت گلوکز خون را کاهش می دهد ، اثر کاتابولیک را کاهش می دهد و به واکنش های آنابولیک کمک می کند ،
- لیپولیز را مهار می کند ،
- تشکیل گلیکوژن در عضلات ، کبد را تحریک می کند و گلوکز را به وسط سلول منتقل می کند ،
- جریان پتاسیم را به سلولها افزایش می دهد ،
- سنتز پروتئین و فرایند رساندن اسیدهای آمینه به سلول ها را فعال می کند ،
- لیپوژنز در کبد و بافت چربی را بهبود می بخشد ،
- ترویج استفاده از پیروات.
در افراد سالم نیمه عمر دارو از خون 4 تا 6 دقیقه طول می کشد. اما با بیماری های کلیوی ، زمان افزایش می یابد ، اما این تاثیری در تأثیر متابولیک دارو ندارد.
دستورالعمل استفاده از دارو
 فقط پزشك مراجعه كننده بايد دوز آماده سازي انسولين را بر اساس سبك زندگي ، فعاليت و تغذيه بيمار انتخاب كند. همچنین ، این مقدار بر اساس متابولیسم گلیسمی و کربوهیدرات محاسبه می شود.
فقط پزشك مراجعه كننده بايد دوز آماده سازي انسولين را بر اساس سبك زندگي ، فعاليت و تغذيه بيمار انتخاب كند. همچنین ، این مقدار بر اساس متابولیسم گلیسمی و کربوهیدرات محاسبه می شود.
متوسط دوز روزانه بین 0.5 تا 1.0 IU / 1 کیلو وزن وزن است. در این حالت ، 40-60 of از دوز برای انسولین طولانی مدت داده می شود.
شایان ذکر است که هنگام جابجایی از انسولین حیوانی به انسان ، ممکن است کاهش دوز لازم باشد. و اگر انتقال از انواع دیگر داروها انجام شود ، پس نظارت پزشکی ضروری است. برای نظارت بر متابولیسم کربوهیدرات در 14 روز اول پس از گذر باید مراقبت ویژه ای انجام شود.
انسولین بازال طی 45-60 دقیقه در زیر پوست تجویز می شود. قبل از غذا ، اما بعضی اوقات به بیمار تزریق عضلانی داده می شود. شایان ذکر است که هر بار مکانی که تزریق وارد شود باید تغییر کند.
همه افراد دیابتی باید بدانند که از انسولین پایه برای پمپ های انسولین ، از جمله آن برای کاشت استفاده نمی شود. در این حالت ، تجویز IV دارو منع مصرف دارد.
علاوه بر این ، دارو نباید با انسولین هایی که غلظت متفاوتی دارند (به عنوان مثال ، 100 IU / ml و 40 IU / ml) ، سایر داروها و انسولین های حیوانات مخلوط شود. غلظت انسولین بازال در ویال 40 IU / ml است ، بنابراین شما باید فقط از سرنگ های پلاستیکی استفاده کنید که به طور خاص برای این غلظت هورمون طراحی شده اند. علاوه بر این ، سرنگ نباید حاوی بقایای انسولین قبلی یا داروی دیگر باشد.
قبل از اولین مصرف محلول از ویال ، با خارج کردن درب پلاستیکی از آن ، بسته بندی را باز کنید. اما ابتدا تعلیق باید کمی تکان بخورد تا با یک قوام یکنواخت ، به رنگ شیری تبدیل شود.
اگر پس از تکان دادن دارو شفاف باقی بماند یا توده یا رسوب در مایع ظاهر شود ، بنابراین دارو توصیه نمی شود. در این حالت ، لازم است یک بطری دیگر باز شود ، که تمام نیازهای فوق را برآورده کند.
قبل از جمع آوری انسولین از بسته ، مقداری هوا وارد سرنگ می شود و سپس داخل ویال داخل آن قرار می گیرد. در مرحله بعد ، بسته با سرنگ وارونه می شود و حجم مشخصی از محلول در آن جمع می شود.
قبل از تزریق ، هوا باید از سرنگ آزاد شود. با جمع شدن یک پوسته از پوست ، یک سوزن در آن قرار داده می شود ، و سپس محلول به آرامی وارد می شود. پس از آن سوزن با دقت از روی پوست جدا شده و یک سواب پنبه ای برای چند ثانیه به محل تزریق فشار می یابد.
بررسی بسیاری از دیابتی ها به این واقعیت دامن می زند که سرنگ انسولین گزینه ای ارزان قیمت است ، اما استفاده از آنها بسیار ناخوشایند است. امروزه برای تسهیل این روند از قلم سرنگ مخصوص استفاده می شود. این وسیله تحویل انسولین است که می تواند تا 3 سال دوام داشته باشد.
قلم سرنگ GT پایه به شرح زیر استفاده می شود:
- شما باید دستگاه را باز کنید ، قسمت مکانیکی آن را نگه دارید و درپوش را به سمت آن بکشید.
- نگهدارنده کارتریج از واحد مکانیکی جدا نشده است.
- کارتریج درون نگهدارنده وارد می شود که به عقب (تمام راه) به قسمت مکانیکی پیچ می شود.
- قبل از معرفی محلول در زیر پوست ، قلم سرنگ باید کمی در کف دست ها گرم شود.
- درپوش های بیرونی و داخلی با دقت از سوزن جدا می شوند.
- برای کارتریج جدید ، یک دوز تزریق 4 واحد است ؛ برای نصب آن ، باید دکمه شروع را بکشید و آن را بچرخانید.
- یک سوزن (4-8 میلی لیتر) یک قلم سرنگ به صورت عمودی در پوست قرار داده می شود ، اگر طول آن 10-12 میلی متر باشد ، سپس سوزن را با زاویه 45 درجه وارد می کنیم.
- در مرحله بعد ، دکمه شروع دستگاه را به آرامی فشار دهید و تعلیق را وارد کنید تا اینکه یک کلیک ظاهر شود ، نشان می دهد که نشانگر دوز به صفر رسیده است.
- پس از آن 10 ثانیه صبر کنید و سوزن را از روی پوست بکشید.
تاریخ اولین مجموعه تعلیق باید روی برچسب بسته نوشته شود. شایان ذکر است که پس از باز کردن سیستم تعلیق می توانید در دمای بیش از 25 درجه به مدت 21 روز در مکانی تاریک و خنک نگهداری شود.
عوارض جانبی ، موارد منع مصرف ، مصرف بیش از حد
 Insuman Bazal GT دارای موارد منع مصرف و واکنشهای منفی زیادی نیست. غالباً به عدم تحمل فردی فرو می رود. در این حالت ، ورم کوینک ، تنگی نفس ممکن است ایجاد شود و بثورات روی پوست و گاهی خارش ظاهر شود.
Insuman Bazal GT دارای موارد منع مصرف و واکنشهای منفی زیادی نیست. غالباً به عدم تحمل فردی فرو می رود. در این حالت ، ورم کوینک ، تنگی نفس ممکن است ایجاد شود و بثورات روی پوست و گاهی خارش ظاهر شود.
سایر عوارض جانبی به طور عمده با درمان نادرست ، عدم رعایت توصیه های پزشکی یا تجویز بی سوادی انسولین بروز می کند. در این شرایط ، بیمار غالباً دچار هیپوگلیسمی می شود که ممکن است با نقص عملکرد NS ، میگرن ، سرگیجه با دیابت و اختلال در گفتار ، بینایی ، بیهوشی و حتی اغما همراه باشد.
همچنین ، بررسی دیابتی ها می گوید که با دوز کم ، رژیم غذایی ضعیف و پرش از تزریق ، قند خون و اسیدوز دیابتی ایجاد می شود. این شرایط با کما ، خواب آلودگی ، غش ، تشنگی و اشتهای ضعیف همراه است.
علاوه بر این ، ممکن است پوست در محل تزریق خارش یابد و گاهی کبودی روی آن ایجاد می شود. علاوه بر این ، افزایش تیتر آنتی بادی های ضد انسولین امکان پذیر است ، به همین دلیل می توان قند خون ایجاد کرد. برخی از بیماران واکنش متقاطع ایمنی با هورمونی که توسط بدن ساخته شده است را تجربه می کنند.
در صورت مصرف بیش از حد انسولین ، ممکن است هیپوگلیسمی با شدتهای مختلف ایجاد شود. با یک شکل ملایم ، هنگامی که بیمار آگاهی دارد ، فوراً نیاز به نوشیدن نوشیدنی شیرین یا خوردن یک محصول حاوی کربوهیدرات دارد. در صورت از دست دادن هوشیاری ، 1 میلی گرم گلوکاگون به صورت عضلانی تزریق می شود ، با عدم کارآیی آن از محلول گلوکز (30-50٪) استفاده می شود.
با وجود هیپوگلیسمی طولانی مدت یا شدید ، پس از تجویز گلوکاگون یا گلوکز ، تزریق با محلول ضعیف گلوکز توصیه می شود که از عود جلوگیری می کند.
بیماران شدید برای مراقبت دقیق از وضعیت آنها در بخش مراقبت های ویژه بستری می شوند.
دستورالعمل های ویژه
انسولین بازال را نمی توان با تعدادی از داروها استفاده کرد. اینها شامل داروهایی است که دارای اثرات قند خون ، IAF ها ، دیسپیرامین ها ، پنتوکسیفیلین ، مهارکننده های میمونوآمین اکسیداز ، فلوکستین ، فیبرات ، پروپوکسی فن ، هورمون های جنسی ، آنابولیک ها و سالیسیلات ها هستند. همچنین انسولین پایه را نباید با پنتول آمین ، سیبنزولین ، Ifosfamide ، گوانتیدین ، سوماتوستاتین ، فنل فورامین ، فنوکسی بنزامین ، سیکلوفسفامید ، تروفسفامید ، فنل فورامین ، سولفونامیدها ، تریتکوالین ، تتراسایکلین ها ، ترکیب کرد.
اگر از انسولین اساسی به همراه ایزونیازید ، مشتقات فنوتیازین ، سوماتوتروپین ، کورتیکوتروپین ، دانازول ، پروژستوژن ها ، گلوکوکورتیکواستروئیدها ، دیازوکسید ، گلوکاگون ، دیورتیک ها ، استروژن ها ، ایزونیازید و سایر داروها استفاده می کنید می تواند اثر انسولین را به میزان قابل توجهی کاهش دهد. اثر مشابهی توسط نمک های لیتیوم ، کلونیدین و بتا بلاکرها اعمال می شود.
ترکیبی از اتانول اثرات قند خون را تضعیف یا تقویت می کند. هنگام ترکیب با پنتامیدین ، ممکن است هیپوگلیسمی ایجاد شود که گاهی اوقات به هیپرگلیسمی تبدیل می شود. اگر استفاده از انسولین را با داروهای سمپاتولیتیک ترکیب کنید ، تضعیف یا عدم فعال شدن رفلکس NS سمپاتیک ممکن است.
رژیم دوز برای گروههای خاصی از بیماران بصورت جداگانه انتخاب می شود. بنابراین ، در افراد دیابتی سالمند و بیماران مبتلا به نارسایی کلیوی ، به مرور زمان ، نیاز به انسولین کاهش می یابد. و اگر دوز به درستی انتخاب نشده باشد ، چنین بیمارانی ممکن است دچار هیپوگلیسمی شوند.
شایان ذکر است که با تنگی شریان های مغزی یا کرونر و رتینوپاتی پرولیفراتیو (در صورت قرار گرفتن در معرض لیزر) ، لازم است سطح گلیسمی را به دقت کنترل کنید. از آنجا که در این موارد ، کاهش شدید سطح گلوکز می تواند منجر به از بین رفتن کامل بینایی شود.
در دوران بارداری ، درمان با Insuman Bazaol GT باید ادامه یابد. شایان ذکر است که پس از سه ماهه اول ، نیاز به انسولین بیشتر می شود. اما بعد از زایمان ، برعکس ، نیاز کاهش می یابد ، به طوری که ممکن است در دیابت قند خون ایجاد شود و تنظیم انسولین لازم شود.
در دوره شیردهی ، انسولین درمانی باید ادامه یابد. اما در برخی موارد ، تنظیم رژیم و دوز ممکن است ضروری باشد.
هزینه انسولین بازال از 1228 تا 1600 روبل متغیر است. قیمت یک قلم سرنگ از 1000 تا 38 000 روبل متغیر است.
ویدئوی موجود در این مقاله نحوه تزریق انسولین به درستی را نشان می دهد.