دارو Lixumia: دستورالعمل استفاده
راه حل برای تجویز SC شفاف ، بی رنگ است.
| 1 میلی لیتر | |
| لیکسیزاناتید | 0.05 میلی گرم |
برندگان: گلیسرول 85٪ - 18mg ، سدیم استات تری هیدرات - 3.5 میلی گرم ، متیونین - 3 میلی گرم ، metacresol - 2.7 میلی گرم ، محلول اسید هیدروکلریک 1M یا محلول هیدروکسید سدیم 1 M - تا pH 4.5 ، آب d / و - تا 1 میلی لیتر.
3 میلی لیتر - کارتریج (1) - قلم سرنگ (1) - بسته های مقوا.
راه حل برای تجویز SC شفاف ، بی رنگ است.
| 1 میلی لیتر | |
| لیکسیزاناتید | 0.1 میلی گرم |
برندگان: گلیسرول 85٪ - 18mg ، سدیم استات تری هیدرات - 3.5 میلی گرم ، متیونین - 3 میلی گرم ، metacresol - 2.7 میلی گرم ، محلول اسید هیدروکلریک 1M یا محلول هیدروکسید سدیم 1 M - تا pH 4.5 ، آب d / و - تا 1 میلی لیتر.
3 میلی لیتر - کارتریج (1) - قلم سرنگ (1) - بسته های مقوا.
3 میلی لیتر - کارتریج (1) - قلم سرنگ (2) - بسته های مقوا.
3 میلی لیتر - کارتریج (1) - قلم سرنگ (6) - بسته های مقوا.
راه حل برای تجویز SC شفاف ، بی رنگ است.
| 1 میلی لیتر | |
| لیکسیزاناتید | 0.05 میلی گرم |
برندگان: گلیسرول 85٪ - 18mg ، سدیم استات تری هیدرات - 3.5 میلی گرم ، متیونین - 3 میلی گرم ، metacresol - 2.7 میلی گرم ، محلول اسید هیدروکلریک 1M یا محلول هیدروکسید سدیم 1 M - تا pH 4.5 ، آب d / و - تا 1 میلی لیتر.
راه حل برای تجویز SC شفاف ، بی رنگ است.
| 1 میلی لیتر | |
| لیکسیزاناتید | 0.1 میلی گرم |
برندگان: گلیسرول 85٪ - 18mg ، سدیم استات تری هیدرات - 3.5 میلی گرم ، متیونین - 3 میلی گرم ، metacresol - 2.7 میلی گرم ، محلول اسید هیدروکلریک 1M یا محلول هیدروکسید سدیم 1 M - تا pH 4.5 ، آب d / و - تا 1 میلی لیتر.
3 میلی لیتر - کارتریج (2) با محلول 0.05 میلی گرم در میلی لیتر (10 میکروگرم در دوز) و 0.1 میلی گرم در میلی لیتر (20 میکروگرم در دوز) - قلم سرنگ (2) - بسته های مقوا.
نشانه های استفاده
دیابت نوع 2 در بزرگسالان برای دستیابی به کنترل قند خون در بیمارانی که دیابت آن با کنترل مداوم هیپوگلیسمی کنترل نمی شود.
هدف Lixumia در ترکیب با داروهای هیپوگلیسمی خوراکی زیر ذکر شده است:
- داروی کاهنده قند خون خوراکی گروه سولفونیل اوره ،
- ترکیبی از این داروها.
لیکسومیا به همراه انسولین پایه نیز تجویز می شود:
- بهمراه یک داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره.
موارد منع مصرف
- افزایش حساسیت فردی به ماده فعال یا هر یک از داروهای تحریک کننده دارو.
- دوره شیردهی (شیردهی).
- بیماری های شدید دستگاه گوارش از جمله گاستروپارزی.
- نارسایی شدید کلیوی (ترخیص کالا از گمرک کراتینین کمتر از 30 میلی لیتر در دقیقه).
- کودکان و نوجوانان زیر 18 سال.
با سابقه پانکراتیت ، باید از Lixumia با احتیاط استفاده شود.
طریقه استفاده: دوز و دوره درمان
دوز اولیه لیکسومیا 10 میکروگرم یک بار در روز به مدت 14 روز است. سپس این دوز باید به یک دوز نگهدارنده 20 میکروگرم یک بار در روز افزایش یابد.
هنگامی که یک دارو به درمان متفورمین مداوم اضافه می شود ، متفورمین ممکن است بدون تغییر دوز آن ادامه یابد.
هنگامی که لیکسومیا با یک داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره یا ترکیبی از یک داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره و انسولین پایه به یک درمان موجود اضافه شود ، کاهش دوز یک داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره یا انسولین پایه می تواند برای کاهش خطر هیپوگلیسمی در نظر گرفته شود.
استفاده از لیکسومیا نیازی به نظارت ویژه بر غلظت گلوکز خون ندارد. اما ، در صورت استفاده از داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره یا انسولین پایه ، نظارت بر غلظت گلوکز خون یا خود نظارت (کنترل توسط بیمار) غلظت گلوکز خون ممکن است لازم باشد برای تنظیم دوز داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره یا انسولین پایه.
گروه های خاص بیمار
کودکان و نوجوانان زیر 18 سال: در حال حاضر ایمنی و اثربخشی دارو در این گروه از بیماران مورد مطالعه قرار نگرفته است.
سالخوردگان: بسته به سن بیمار ، تنظیم دوز لازم نیست.
بیماران مبتلا به نارسایی کبد: در بیماران مبتلا به نارسایی کبدی ، تنظیم دوز لازم نیست.
بیماران مبتلا به نارسایی کلیوی: تنظیم دوز در بیمارانی که نارسایی کلیوی خفیف دارند (ترخیص کالا از گمرک کراتینین 50-80 میلی لیتر در دقیقه) و نارسایی کلیوی متوسط (ترخیص کالا از گمرک کراتینین 30-50 میلی لیتر در دقیقه) لازم نیست. در بیماران مبتلا به نارسایی شدید کلیوی (ترخیص کالا از گمرک کراتینین کمتر از 30 میلی لیتر در دقیقه) یا نارسایی کلیه مرحله نهایی ، تجربه درمانی با لیکسومیا وجود ندارد ، بنابراین استفاده از دارو در این گروه از بیماران منع مصرف دارد.
لیکسومیا 1 بار در روز در طی 1 ساعت قبل از اولین وعده غذایی در طول روز یا در طی 1 ساعت قبل از وعده عصرانه تجویز می شود. اگر دوز بعدی از بین رفت ، باید ظرف 1 ساعت قبل از وعده غذایی بعدی تجویز شود.
این دارو به صورت زیر جلدی در ران ، دیواره شکم یا شانه تجویز می شود. لیکسومیا نباید به صورت داخل وریدی یا عضلانی تجویز شود.
قبل از استفاده ، قلم سرنگ Lixumia باید در یخچال و فریزر با دمای 2-8 درجه سانتیگراد در بسته بندی آن ذخیره شود تا از قرار گرفتن در معرض نور در امان باشد. پس از اولین استفاده ، قلم سرنگ باید در دمای بیش از 30 درجه سانتیگراد نگهداری شود. پس از هر بار استفاده ، قلم سرنگ باید با درپوش بسته شود تا از قرار گرفتن در معرض نور در امان باشد. قلم سرنگ نباید با سوزن وصل شده ذخیره شود. اگر یخ زده است از قلم سرنگ استفاده نکنید.
قلم سرنگ Lixumia باید پس از 14 روز از بین برود.
عمل دارویی
مؤلفه فعال Lixumia lixisenatide یک آگونیست قوی و انتخابی گیرنده های پپتید گلوکاگون مانند (GLP-1) است. گیرنده GLP-1 یک هدف برای GLP-1 بومی ، یک هورمون درون زا ترشح داخلی است که ترشح انسولین وابسته به گلوکز توسط سلولهای بتا جزایر پانکراس را تقویت می کند. اثر لیکسیزناتید با تعامل خاص آن با گیرنده های GLP-1 همراه است و منجر به افزایش محتوای داخل سلولی مونوفسفات آدنوزین حلقوی (cAMP) می شود. Lixisenatide ترشح انسولین توسط سلولهای بتا جزایر پانکراس را در پاسخ به هایپرگلیسمی تحریک می کند. هنگامی که غلظت گلوکز در خون به مقادیر طبیعی کاهش یابد ، تحریک ترشح انسولین متوقف می شود و این باعث کاهش خطر هیپوگلیسمی می شود. در قند خون ، لیکسیزناتید همزمان ترشح گلوکاگون را سرکوب می کند ، با این حال ، واکنش محافظ ترشح گلوکاگون در پاسخ به هیپوگلیسمی باقی می ماند.
تمایل به فعالیت انسولین لیپیزناتید ، از جمله افزایش بیوسنتز انسولین و تحریک سلولهای بتا جزایر پانکراس در حیوانات نشان داده شد. Lixisenatide باعث کاهش سرعت تخلیه معده می شود و از این طریق میزان افزایش قند خون بعد از خوردن غذا کاهش می یابد. تأثیر روی تخلیه معده نیز می تواند به کاهش وزن کمک کند.
هنگامی که یک بار در روز برای بیماران مبتلا به دیابت نوع 2 تجویز می شود ، لیکسیزناتید به دلیل رشد سریع بعد از تجویز آن و کاهش طولانی مدت غلظت گلوکز خون بعد از غذا و معده خالی ، کنترل قند خون را بهبود می بخشد.
فرم ، ترکیب و بسته بندی را آزاد کنید
راه حل برای تجویز SC شفاف ، بی رنگ است.
1 میلی لیتر محلول شامل:
ماده فعال: Lixisenatide - 0.05 میلی گرم ،
تركیبات: گلیسرول 85٪ - 18mg ، سدیم استات تری هیدرات - 3.5 میلی گرم ، متیونین - 3 میلی گرم ، metacresol - 2.7 میلی گرم ، محلول اسید هیدروکلریک 1 M یا محلول هیدروکسید سدیم 1 M - تا pH 4.5 ، آب d / و - تا 1 میلی لیتر
3 میلی لیتر - کارتریج (1) - قلم سرنگ (1) - بسته های مقوا.
راه حل برای تجویز SC شفاف ، بی رنگ است.
1 میلی لیتر محلول شامل:
ماده فعال: لیکسیزناتید - 0.1 میلی گرم ،
تركیبات: گلیسرول 85٪ - 18mg ، سدیم استات تری هیدرات - 3.5 میلی گرم ، متیونین - 3 میلی گرم ، metacresol - 2.7 میلی گرم ، محلول اسید هیدروکلریک 1 M یا محلول هیدروکسید سدیم 1 M - تا pH 4.5 ، آب d / و - تا 1 میلی لیتر
3 میلی لیتر - کارتریج (1) - قلم سرنگ (1) - بسته های مقوا.
3 میلی لیتر - کارتریج (1) - قلم سرنگ (2) - بسته های مقوا.
3 میلی لیتر - کارتریج (1) - قلم سرنگ (6) - بسته های مقوا.
راه حل برای تجویز SC شفاف ، بی رنگ است.
در 1 میلی لیتر محلول شامل:
ماده فعال: Lixisenatide - 0.05 میلی گرم ،
تركیبات: گلیسرول 85٪ - 18mg ، سدیم استات تری هیدرات - 3.5 میلی گرم ، متیونین - 3 میلی گرم ، metacresol - 2.7 میلی گرم ، محلول اسید هیدروکلریک 1 M یا محلول هیدروکسید سدیم 1 M - تا pH 4.5 ، آب d / و - تا 1 میلی لیتر
راه حل برای تجویز SC شفاف ، بی رنگ است.
در 1 میلی لیتر محلول شامل:
ماده فعال: لیکسیزناتید - 0.1 میلی گرم ،
تركیبات: گلیسرول 85٪ - 18mg ، سدیم استات تری هیدرات - 3.5 میلی گرم ، متیونین - 3 میلی گرم ، metacresol - 2.7 میلی گرم ، محلول اسید هیدروکلریک 1 M یا محلول هیدروکسید سدیم 1 M - تا pH 4.5 ، آب d / و - تا 1 میلی لیتر
3 میلی لیتر - کارتریج (2) با محلول 0.05 میلی گرم در میلی لیتر (10 میکروگرم در دوز) و 0.1 میلی گرم در میلی لیتر (20 میکروگرم در دوز) - قلم سرنگ (2) - بسته های مقوا.
دیابت نوع 2 در بزرگسالان برای دستیابی به کنترل قند خون در بیمارانی که دیابت آن با کنترل مداوم هیپوگلیسمی کنترل نمی شود.
لیکسومیا در ترکیب با داروهای هیپوگلیسمی خوراکی زیر نشان داده شده است:
- داروی کاهنده قند خون خوراکی گروه سولفونیل اوره ،
- ترکیبی از این داروها.
لیکسومیا در ترکیب با انسولین پایه نشان داده شده است:
- در ترکیب با متفورمین ،
- بهمراه یک داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره.
استفاده از لیکسومیا در دوران بارداری و شیردهی
زنان در سن باروری.
برای زنان در سن باروری که از داروهای ضد بارداری استفاده نمی کنند ، لیکسومیا توصیه نمی شود.
بارداری
اطلاعات کافی در مورد استفاده از لیکسومیا در زنان باردار وجود ندارد. مطالعات بالینی سمیت تولید مثل را نشان داده است.
خطر بالقوه برای انسان ناشناخته است.
در دوران بارداری نباید از لیکسومیا استفاده شود. در عوض ، انسولین توصیه می شود.
اگر بیمار مایل به بارداری باشد یا حاملگی رخ داده باشد ، باید درمان با Lixumia قطع شود.
شیردهی
مشخص نیست که آیا Lixumia به شیر مادر انسان منتقل می شود یا خیر. در حین شیردهی نباید از لیکسومیا استفاده شود.
باروری
مطالعات بالینی تأثیر مضر مستقیمی بر باروری نشان نمی دهد.
Lixisenatide آگونیست انتخابی گیرنده های GLP-1 (پپتید مانند گلوکاگون) است. گیرنده GLP-1 یک هدف برای GLP-1 بومی است ، یک هورمون اینترتین درون زا که ترشح انسولین وابسته به گلوکز را توسط سلولهای بتا لوزالمعده تقویت می کند.
اثر لیکسیزناتید توسط یک تعامل خاص با گیرنده های GLP-1 واسطه می یابد ، و منجر به افزایش مونوفسفات آدنوزین حلقوی داخل سلولی (cAMP) می شود.
لیکسیزناتید هنگام افزایش سطح قند خون ترشح انسولین را تحریک می کند ، اما نه با هنجموگلیسمی ، که خطر ابتلا به قند خون را محدود می کند.
در عین حال ، ترشح گلوکاگون سرکوب می شود. با وجود قند خون ، مکانیسم ذخیره ترشح گلوکاگون حفظ می شود.
Lixisenatide تخلیه معده را کند می کند ، و سرعتی که گلوکز بدست آمده از غذا در جریان خون باشد ، کاهش می دهد.
اثرات فارماکودینامیکی.
هنگامی که یک بار در روز در بیماران مبتلا به دیابت نوع 2 استفاده می شود ، لیکسیزاناتید به دلیل اثرات فوری و طولانی مدت کاهش غلظت گلوکز بعد از غذا و معده خالی ، کنترل قند خون را بهبود می بخشد.
این تأثیر بر گلوکز پس از مصرف در یک مطالعه 4 هفته ای ، در مقایسه با لیراگلوتید 1.8 میلی گرم یک بار در روز در ترکیب با متفورمین تأیید شد. کاهش از سطح اولیه شاخص PPK 0: 30-4: 30 ساعت
گلوکز پلاسما بعد از یک وعده غذایی زیر بود:
-12.61 ساعت * mmol / L (-227.25 ساعت * mg / dL) در گروه لیگزیزناتید و -4.04 ساعت * mmol / L (-72.83 ساعت * میلی گرم / dl) در گروه liraglutide.
این همچنین در یک مطالعه 8 هفته ای در مقایسه با لیراگلوتید تجویز شده قبل از صبحانه در ترکیب با انسولین گلارژین با یا بدون متفورمین تأیید شد.
کارآیی و ایمنی بالینی.
اثرات Lixumia در کنترل گلیسمی در مقایسه با اگزناتید در شش کارآزمایی تصادفی ، دو سو کور ، کنترل شده با دارونما و یک مطالعه تصادفی ، برچسب باز با کنترل فعال بررسی شد.
این بررسیها شامل 3825 بیمار مبتلا به دیابت نوع 2 (2445 بیمار برای استفاده از لیکسیزناتید به صورت تصادفی) ، 48.2٪ از مردان و 8/51٪ از خانمها بودند.
768 بيمار (447 نفر به طور تصادفي براي استفاده از ليكزانناتيد) 65 سال داشتند و 103 بيمار (57 نفر به طور تصادفي براي استفاده از لكيزناتاتيد) 75 سال داشتند.
در مطالعات انجام شده در مرحله سوم ، خاطرنشان شد كه در پایان دوره اصلی درمان 24 هفته ، بیش از 90٪ از جمعیت بیمار توانستند دوز نگهداری لیكسومیا 20 میكروگرم را یك بار در روز حفظ كنند.
کنترل قند خون
درمان ترکیبی اضافی با استفاده از داروهای ضد دیابتی خوراکی.
در پایان دوره اصلی درمان 24 هفته ، لیکسومیا در ترکیب با متفورمین ، سولفونیل اوره ، پیوگلیتازون یا ترکیبی از این داروها کاهش معنی داری در پلاسما ناشتا HbA1c ، گلوکز ناشتا و گلوکز ناشتا 2 ساعته پس از یک وعده غذایی در مقایسه با دارونما نشان داد. كاهش HbA1c در زمان مصرف دارو يكبار در روز ، صرف نظر از اينكه در صبح يا عصر استفاده مي شود ، قابل توجه است.
چنین مواجهه با HbA1c در مطالعات طولانی مدت تا 76 هفته به طول انجامید.
درمان اضافی در ترکیب با متفورمین به طور انحصاری.
جدول 2: مطالعات کنترل شده با دارونما بهمراه متفورمین (نتایج 24 هفته).
در یک مطالعه با کنترل فعال در پایان دوره اصلی 24 هفته درمانی ، استفاده از Lixumia یک بار در روز کاهش سطح HbA1c -0.79 9 در مقایسه با -0.96٪ با exenatide دو بار در روز ، با اختلاف متوسط در درمان نشان داد 17/0٪ (فاصله اطمینان 95٪ (CI): 0.033 ، 0.297) و درصد مشابهی از بیماران که در گروه لیکسیزناتید به میزان HbA1c کمتر از 7٪ رسیده اند (48.5٪)
و در گروه اکستناتید (49.8٪).
در طی دوره اصلی 24 هفته اصلی ، بروز تهوع در گروه لیکسیزناتید 24.5٪ در مقایسه با 1/35٪ در گروه اگزناتید دو بار در روز و بروز هیپوگلیسمی علامت دار با لیکسیزناتید 2.5٪ در مقایسه با 7/7٪ در گروه اگزنتاتید.
در یک مطالعه 24 هفته ای با برچسب باز ، لیکسیزناتید قبل از وعده غذایی اصلی داده شد و به عنوان لیکسیزناتید قبل از صبحانه به عنوان بخشی از کاهش ، فرومایه نیست.
HbA1c (تغییر در حد متوسط از سطح اولیه: -0.65٪ در مقایسه با 74/0٪). کاهش مشابه HbA1c با وجود وعده اصلی غذایی (صبحانه ، ناهار یا شام) مشاهده شد. در پایان مطالعه ، 6/43 درصد (گروه های اصلی وعده های غذایی) و 8/42 درصد (گروه صبحانه) بیماران کمتر از 7 درصد HbA1c داشتند. تهوع در 7/14٪ و 5/15٪ از بيماران و هيپوگليسمي علامتدار در 8/5٪ و 2/2٪ بيماران در گروه هاي غذايي و صبحانه اصلي گزارش شده است.
درمان اضافی به طور انحصاری با سولفونیل اوره یا در ترکیب با متفورمین.
جدول 3: مطالعه کنترل شده با دارونما به همراه سولفونیل اوره (نتایج 24 هفته).
درمان اضافی به صورت انحصاری با پیوگلیتازون یا در ترکیب با متفورمین.
در یک مطالعه بالینی در بیمارانی که کنترل پیوگلیتازون را به دست نیاوردند ، افزودن لیگزیزناتید به پیوگلیتازون در ترکیب با یا بدون متفورمین در پایان دوره اصلی درمانی 24 هفته ای منجر به کاهش HbA1c از پایه 0.90٪ در مقایسه با کاهش شد. از سطح اولیه 0.34 in در گروه دارونما. در پایان دوره اصلی 24 هفته درمانی ، 52.3٪ از بیماران دریافت کننده لیکسیزاناتید دارای HbA1 بودند
در گروه دارونما c کمتر از 7٪ و در گروه دارونما 26.4٪ بود.
در طی دوره اصلی 24 هفته اصلی ، در گروه لیکسیزناتید 5/23٪ تهوع در گروه دارونما 6/10٪ مشاهده شد ، موارد هیپوگلیسمی علامتدار در 3.4٪ از بیماران تحت درمان با لیکسیزناتید ، در مقایسه با 1.2٪ در گروه دارونما
درمان ترکیبی اضافی با انسولین پایه Lixumia ، به صورت ترکیبی با انسولین پایه و یا همراه با انسولین پایه و متفورمین یا در ترکیب با انسولین پایه و سولفونیل اوره ، منجر به کاهش آماری معنی داری در HbA1c و 2 ساعت گلوکز پس از مصرف بعد از آزمایش شد. خوردن در مقابل دارونما
جدول 4: مطالعات کنترل شده با دارونما بهمراه انسولین پایه (نتایج 24 هفته).
یک مطالعه بالینی در بیمارانی که قبلاً انسولین دریافت نکرده بودند ، که فاقد کنترل داروهای ضد دیابتی خوراکی بودند ، انجام شد. این مطالعه شامل یک دوره مقدماتی 12 هفته ای با تجویز انسولین و تیتراسیون انسولین انسولین و یک دوره درمانی 24 هفته ای بود که طی آن بیماران لیگزیزناتید یا دارونما را بهمراه انسولین گلارژین و متفورمین با یا بدون تیازولیدین دیون دریافت کردند. در این دوره ، انسولین گلارژین به طور مداوم تیتر می شد.
در طی دوره مقدماتی 12 هفته ، علاوه بر این و تیتراسیون انسولین انسولین منجر به کاهش HbA1c تقریبا 1٪ شد.
علاوه بر این از لیکسیزناتید منجر به کاهش قابل توجهی بیشتر در HbA1 از 0.71 in در گروه lixisenatide در مقایسه با 0.40 در گروه دارونما شد. در پایان دوره درمانی 24 هفته ای ، 56.3٪ از بیماران با استفاده از لیکسیزاناتید در مقایسه با 5/38٪ در گروه دارونما نمره HbA1 کمتر از 7٪ داشتند.
در طول دوره 24 هفته درمانی ، 22.4٪ از بیماران تحت درمان با لیکسیزناتید حداقل یک هیپوگلیسمی علامتدار گزارش کرده اند ، در حالی که در گروه دارونما 5/13٪ بود.
شیوع هیپوگلیسمی به طور عمده در 6 هفته اول درمان در گروه لیکسیزناتید افزایش یافت ، و سپس مشابه گروه دارونما بود.
گلوکز ناشتا ناشتا.
در یک مطالعه کنترل شده با دارونما در پایان دوره 24 هفته درمانی ، کاهش گلوکز پلاسما ناشتا از ابتدا به دست آمده با تیمار لیکسومیا از 0.42 mmol / L تا 1.19 mmol / L بود.
سطح گلوکز پس از مصرف.
درمان لیکسومیا منجر به کاهش 2 ساعت گلوکز بعد از مصرف غذا پس از وعده غذایی ، از نظر آماری نسبت به دارونما ، صرف نظر از درمان اساسی ، کاهش یافت.
به طور کلی ، در کلیه مطالعاتی که میزان گلوکز پس از مصرف آنها اندازه گیری شده است ، با Lixumia در پایان دوره درمانی 24 هفته ، کاهش از پایه در محدوده 4.51 به 7.96 mmol / L بوده است. از 2/26 درصد تا 8/46 درصد بيماران ، ميزان گلوکز پس از مصرف 2 ساعته كمتر از 8/7 ميلي مول در ليتر (140.4 ميلي گرم در دسي ليتر) بود.
وزن بدن
در پایان دوره اصلی 24 هفته درمانی ، لیکسومیا درمانی در ترکیب با متفورمین و / یا سولفونیل اوره در کلیه کارآزمایی های کنترل شده منجر به تغییر مداوم در وزن بدن اعم از -76.6 کیلوگرم به -9696 کیلوگرم شد. تغییر در وزن بدن از سطح اولیه در محدوده از -0.38 کیلوگرم به -80.80 کیلوگرم همچنین در بیمارانی که لیگزیزناتید را در ترکیب با دوز فوق العاده پایدار انسولین پایه یا در ترکیب با متفورمین یا سولفونیل اوره دریافت می کردند ، مشاهده شد.
در بیمارانی که ابتدا استفاده از انسولین را شروع کرده اند ، در گروه لیکسیزناتید ، وزن بدن تقریباً بدون تغییر باقی مانده است ، در حالی که در گروه دارونما افزایش افزایش یافته است.
در مطالعات طولانی مدت که 76 هفته طول کشید ، کاهش وزن ثابت بود.
کاهش وزن به فراوانی حالت تهوع و استفراغ بستگی ندارد.
عملکرد سلول بتا.
مطالعات کلینیکی Lixumia عملکرد سلولهای بتا را بهبود داده است که توسط یک مدل ارزیابی عملکرد سلول بتا (HOMO-β / HOMA-β) اندازه گیری می شود.
ترمیم مرحله اول ترشح انسولین و بهبود مرحله دوم ترشح انسولین در پاسخ به تزریق بولوس داخل وریدی گلوکز ، پس از یک دوز واحد لیکسومیا در بیماران مبتلا به دیابت نوع 2 (20 نفر) مشاهده شد.
ارزیابی سیستم قلبی عروقی.
در تمام آزمایشات کنترل شده با دارونما در مرحله III ، بیماران مبتلا به دیابت نوع 2 افزایش در ضربان قلب متوسط را نشان ندادند.
در یک مطالعه فاز III کنترل شده با دارونما ، کاهش متوسط فشار خون سیستولیک و دیاستولیک به ترتیب به 2.1 میلی متر RT وجود دارد. هنر و تا 1.5 میلی متر RT. هنر
متاآنالیز کلیه وقایع قلبی و عروقی به طور مستقل تأسیس شده (مرگ بر اثر دلایل قلبی عروقی ، انفارکتوس غیر قلبی میوکارد ، سکته مغزی غیر مهلک ، بستری در بیمارستان به دلیل آنژین ناپایدار ، بستری در بیمارستان به دلیل نارسایی قلبی و تجدید عروق عروق کرونر) در 8 کارآزمایی کنترل شده با دارونما از مرحله III ، شامل 2673 بیمار مبتلا به دیابت نوع 2 که لیکسیزناتید دریافت می کردند و 1 448 بیمار دریافت کننده دارونما نسبت خطر ابتلا به 1.03 (فاصله اطمینان 95 0. 64/0 ، 66/1) را برای لیکسیس نشان دادند. Atid با دارونما مقایسه شده است.
تعداد حوادث در کارآزمایی های بالینی اندک بود (1.9٪ در بیمارانی که لیکسیزناتید دریافت می کردند و 1.8٪ در بیمارانی که دارونما دریافت می کردند) ، نتیجه گیری موثقی نمی دهد.
بروز حوادث قلبی و عروقی فردی (لیکسیزاناتید در مقابل دارونما): مرگ ناشی از دلایل قلبی عروقی (0.3٪ در مقایسه با 0.3٪) ، انفارکتوس میوکارد غیر کشنده (0.4٪ در مقایسه با 0.4) ٪) سكته مغزي غير كشنده (7/0٪ در مقايسه با 4/0٪) ، بستري در بيمارستان به علت آنژين ناپايدار (0٪ در مقايسه با 1/0٪) ، بستري به علت نارسايي قلبي (٪ 1) تجدید عروق کرونر عروق کرونر (0.7 vers در مقابل 1.0)).
فارماکوکینتیک: جذب.
پس از تجویز زیر جلدی به بیماران مبتلا به دیابت نوع 2 ، میزان جذب لیگزیزناتید سریع ، صرف نظر از دوز تجویز شده ، سریع است. صرف نظر از دوز و اینكه آیا از لیكیزناتید در دوزهای یك یا چندگانه استفاده شده است ، در بیماران مبتلا به دیابت نوع 2 ، میانگین tmax از 1 تا 3.5 ساعت است. با توجه به تجویز زیر جلدی لیکسیزناتید به شکم ، ران یا شانه ، از نظر بالینی تفاوت معنی داری در میزان جذب وجود ندارد.
توزیع
Lixisenatide دارای درجه ای از اتصال متوسط (55٪) به پروتئین های انسانی است.
حجم ظاهری توزیع پس از تجویز زیر جلدی لیکسیزناتید (Vz / F) تقریباً 100 لیتر است.
انتقال بیولوژیکی و دفع.
به عنوان یک پپتید ، لیکسیزاناتید با فیلتراسیون گلومرولی و به دنبال آن جذب مجدد لوله و تجزیه متابولیک بیشتر دفع می شود و منجر به تشکیل پپتیدهای کوچکتر و اسیدهای آمینه می شود که دوباره در متابولیسم پروتئین گنجانده شده اند. پس از تجویز دوزهای متعدد در بیماران مبتلا به دیابت نوع 2 ، میانگین نیمه عمر نهایی حذف تقریبا 3 ساعت و میانگین ترخیص ظاهری (CL / F) حدود 35 لیتر در ساعت بود.
جمعیت ویژه:
بیماران با اختلال در عملکرد کلیه.
در بیماران با عملکرد کلیوی نرمال و بیماران با عملکرد کلیه مختل شده (ترخیص کالا از گمرک کراتینین با فرمول Cockcroft-Gault ، 50-80 میلی لیتر در دقیقه) ، در Cmax و PPK از لیکسیزناتید اختلاف معنی داری مشاهده نشد. در بیماران با عملکرد کلیوی با اختلال متوسط (ترخیص کالا از گمرک کراتینین 30-50 میلی لیتر در دقیقه) ، شاخص AUC (ناحیه زیر منحنی) 24٪ افزایش یافته است ، و در بیماران دارای نقص شدید کلیوی (ترخیص کالا از گمرک کراتینین 15-30 میلی لیتر در دقیقه) توسط 46 ٪
بیماران با اختلال در عملکرد کبد.
از آنجا که لیکسیزناتید عمدتا توسط کلیه ها دفع می شود ، بیمارانی که عملکرد کلیوی با اختلال حاد یا مزمن دارند در مطالعات فارماکوکینتیک شرکت نکردند. انتظار می رود که اختلال عملکرد کبدی بر فارماکوکینتیک لیگزیزناتید تأثیر نگذارد.
پل
جنس هیچ تأثیر بالینی قابل توجهی در فارماکوکینتیک لیکسیزناتید ندارد.
مسابقه
براساس نتایج مطالعات فارماکوکینتیک در بیماران نژاد قفقازی ، ژاپنی و چینی ، منشأ قومی تأثیری بالینی بر فارماکوکینتیک لیکسیزناتید ندارد.
بیماران سالخورده.
سن تاثیری از نظر بالینی بر فارماکوکینتیک لیکسیزاناتید ندارد. در یک مطالعه فارماکوکینتیک در بیماران غیر دیابتی سالخورده ، استفاده از لیگزیزناتید 20 میکروگرم در گروه بیماران سالخورده (11 بیمار در سنین 65 تا 74 سال و 7 بیمار از 75 سال)) ، منجر به افزایش متوسط در PPC لیگزیزناتید به میزان 29٪ ، در مقایسه با 18 بیمار 18 تا 45 ساله ، احتمالاً با کاهش عملکرد کلیه در گروه سالمندان همراه است.
وزن بدن
وزن بدن تاثیری بالینی در شاخص PPK لیکسیزناتید ندارد.
عوارض جانبی Liksumiya
توضیحات مختصر از مشخصات امنیتی.
بیش از 2600 بیمار در 8 مطالعه کنترل شده با دارونما یا مطالعات فاز III با کنترل فعال ، لیکسومیا را به صورت مونوتراپی یا همراه با متفورمین ، سولفونیل اوره (با یا بدون متفورمین) یا انسولین پایه (با یا بدون متفورمین یا با سولفونیل اوره) دریافت کردند. بدون او)
شایع ترین عارضه جانبی گزارش شده در طول کارآزمایی های بالینی تهوع ، استفراغ و اسهال بود. واکنش ها بیشتر خفیف و زودگذر بود.
همچنین مواردی از قند خون (در مواردی که از لیکسومیا در ترکیب با سولفونیل اوره و / یا انسولین پایه استفاده شده بود) و سردرد نیز وجود داشته است.
واكنشهاي آلرژيك در٪ 4 از بيماران مبتلا به Lixumia مشاهده شد.
در زیر ، عوارض جانبی که با فرکانس> 5٪ رخ داده است ، در صورتی که فراوانی وقوع در بین بیمارانی که لیکسومیا دریافت می کردند بیشتر از بیمارانی بود که تمام داروهای مقایسه را دریافت می کردند ، همچنین شامل عوارض جانبی با فرکانس وقوع 1٪ در گروه بیمارانی که دریافت Lixumia داشتند ، اگر فراوانی بروز 2 برابر بیشتر از فراوانی در بین گروه بیمارانی بود که تمام داروهای مقایسه را دریافت می کردند.
عوارض جانبی ایجاد شده در آزمایشات کنترل شده با پلاسبو و فاز III با کنترل فعال در کل دوره درمان (از جمله دوره فراتر از دوره اصلی درمانی 24 هفته ای در مطالعات با هفته های 76 ≥ کل درمان).
اغلب اوقات (1/10:):
- هیپوگلیسمی (همراه با سولفونیل اوره و / یا انسولین پایه)
سردرد
- حالت تهوع ، استفراغ ، اسهال
اغلب (1/100 before قبل از آنفولانزا ، عفونت دستگاه تنفسی فوقانی ، سیستیت ، عفونت ویروسی)
- هیپوگلیسمی (به طور انحصاری با متفورمین)
- سرگیجه ، خواب آلودگی
- سوءهاضمه
- کمردرد
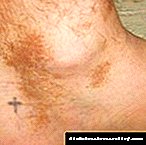
- خارش در محل تزریق
به ندرت (1/1000 to - واکنش آنافیلاکسی
- کهیر
شرح عوارض جانبی فردی:
هیپوگلیسمی.
در بیمارانی که لیکسومیا را در مونوتراپی مصرف کرده بودند ، در 1.7٪ از بیماران که لیگزیزناتید دریافت می کردند ، و در 1.6٪ از بیماران که دارونما دریافت می کردند ، هیپوگلیسمی علامتدار رخ داده است. هنگامی که از Lixumia به طور انحصاری با متفورمین در کل دوره درمان استفاده شد ، در 7.0٪ از بیماران دریافت کننده لیگزیزناتید و 4.8٪ از بیماران دارونما ، هیپوگلیسمی علامتدار رخ داده است.
در بیمارانی که لیکسومیا را بهمراه سولفونیل اوره و متفورمین مصرف می کردند ، در 22.0٪ بیمارانی که لیگزیزناتید دریافت می کردند و 18.4٪ بیمارانی که دارونما (6/3٪ اختلاف مطلق) داشتند ، هیپوگلیسمی علامت دار رخ داده است. هنگامی که از لیکسومیا در ترکیب با انسولین پایه با یا بدون متفورمین در کل دوره درمان استفاده شد ، در 42.1 of از بیماران دریافت کننده لیگزیزناتید و در 38.9٪ از کسانی که دارونما دریافت کرده بودند ، هیپوگلیسمی علامت دار رخ داده است (3/3 درصد از اختلاف مطلق).
هنگامی که لیکسومیا به طور انحصاری با سولفونیل اوره در کل دوره درمان استفاده شد ، هیپوگلیسمی علامتدار در 22.7 receiving از بیماران دریافت کننده لیکسیزناتید اتفاق افتاد ، در مقایسه با 15.2 receiving دریافت کننده دارونما (7.5 difference اختلاف مطلق). هنگامی که از لیکسومیا در ترکیب با سولفونیل اوره و انسولین پایه استفاده شد ، هیپوگلیسمی علامتدار در 47.2 درصد از بیماران دریافت کننده لیکسیزناتید رخ داد ، در مقایسه با 21.6 درصد دارونما (6/25 درصد از اختلاف مطلق).
به طور کلی ، در کل دوره درمان در مطالعات کنترل شده با دارونما فاز III ، بروز هیپوگلیسمی شدید علامت دار نادر بود (0.4٪ در بیماران تحت درمان با لیکسیزناتید و 0.2٪ در بیماران تحت درمان با دارونما).
نقض دستگاه گوارش.
در طی دوره اصلی 24 هفته اصلی ، حالت تهوع و استفراغ شایعترین عارضه جانبی گزارش شده است. بروز تهوع در گروه لیکسیزناتید (1/26٪) در مقایسه با گروه دارونما (6.2٪) و بروز استفراغ در گروه لیکسیزناتید (5/10٪) در مقایسه با گروه دارونما (1.8٪) بیشتر بود. ٪)
واکنش ها عمدتاً خفیف و زودگذر بوده و در 3 هفته اول پس از شروع درمان رخ داده است. متعاقباً طی هفته های بعدی فرکانس به تدریج کاهش یافت.
واکنش در محل تزریق.
در طی دوره اصلی 24 هفته اصلی ، در 3.9٪ از بیماران دریافت کننده لیکسومیا ، واکنش در محل تزریق مشاهده شد و در 1.4٪ بیماران دریافت کننده دارونما نیز واکنش در محل تزریق مشاهده شد.
بیشترین واکنش ها از نظر شدت خفیف بوده و معمولاً جلوی درمان را نمی گرفتند.
ایمنی زایی
با توجه به خاصیت ایمنی بالقوه داروهای دارویی حاوی پروتئین یا پپتیدها ، پس از درمان با Lixumia ، ممکن است بیماران آنتی بادی به لیکسیزناتید تولید کنند ، و در پایان دوره اصلی 24 هفته اصلی در مطالعات کنترل شده با دارونما در 69.8٪ از بیماران تحت درمان با لیکسیزاناتید ، وضعیت آنتی بادی مثبت ایجاد شد. در پایان کل دوره درمان 76 هفته ای ، درصد بیماران مثبت بینی مشابه بود. در پایان دوره اصلی درمانی 24 هفته ای ، در 32.2٪ از بیماران دارای وضعیت آنتی بادی مثبت ، غلظت آنتی بادی بالاتر از حد پایین تر از کمیت بود و در پایان کل دوره درمانی 76 هفته ای در 44.7٪ از بیماران ، غلظت آنتی بادی بالاتر از حد پایین اندازه گیری بود. . پس از قطع درمان ، مشاهده چندین بیمار مبتلا به مثبت بینی ادامه یافت ، در مدت 3 ماه درصد تا حدود 90٪ و پس از 6 ماه یا بیشتر - تا 30٪ کاهش یافت.
تغییر در HbA1c از پایه بدون در نظر گرفتن وضعیت آنتی بادی (مثبت یا منفی) مشابه بود.
از بیماران با اندازه گیری HbA1c که لیگزیزناتید دریافت کرده اند ، 79.3٪ وضعیت آنتی بادی منفی و یا غلظت آنتی بادی کمتر از حد پایین اندازه گیری بود و 20.7٪ باقی مانده از بیماران غلظت آنتی بادی کمی داشتند.در زیر گروه بیماران (2/5٪) با بالاترین غلظت آنتی بادی ، میانگین بهبود HbA1c در هفته 24 و هفته 76 در محدوده اندازه گیری بالینی قابل توجه بود ، با این حال ، تنوع پاسخ گلیسمی وجود دارد ، و 1.9٪ کاهش نمی یابد. HbA1c
وضعیت آنتی بادی ها (مثبت یا منفی) اجازه نمی دهد که کاهش HbA1c در بیماران را پیش بینی کنیم.
در مشخصات ایمنی کلی در بیماران ، صرف نظر از وضعیت آنتی بادی ، تفاوت معنی داری وجود ندارد ، بجز افزایش تعداد واکنش ها در محل تزریق (در کل دوره درمان ، 7/4٪ در بیماران با وضعیت آنتی بادی مثبت ، در مقایسه با 2.5٪ در بیماران سروونگاتیو). بدون توجه به وضعیت آنتی بادی ، اکثر واکنش ها در محل تزریق خفیف بودند.
هیچ واکنشی متقابل در مقایسه با گلوکاگون بومی یا GLP-1 درون زا مشاهده نشد.
واکنشهای آلرژیک.
در طول دوره اصلی 24 هفته درمانی ، واکنشهای آلرژیک احتمالاً با لیکسیزناتید (مانند واکنش آنافیلاکسی ، آنژیوادم و کهیر) همراه است در 0.4٪ از بیماران تحت درمان با لیکسیزناتید ، در حالی که احتمالاً واکنشهای آلرژیک کمتر از در 1/1٪ از بیماران دریافت کننده دارونما.
واکنش آنافیلاکتیک در 0.2٪ از بیماران دریافت کننده لیکسیزناتید ، در مقایسه با عدم واکنش در گروه دارونما ایجاد شد.
بیشترین واکنشهای آلرژیک ایجاد شده از نظر شدت خفیف بودند. یک مورد از واکنش آنافیلاکتوئیدی در طول آزمایشات بالینی لیکسیزناتید ایجاد شد.
ضربان قلب
در مطالعات مربوط به داوطلبان سالم ، افزایش گذرا در ضربان قلب بعد از تجویز 20 میکروگرم لیکسیزاناتید مشاهده شد. آریتمی قلبی ، به ویژه ، تاکی کاردی (8/0٪ در مقایسه با ترک دارو).
در طول دوره اصلی 24 هفته درمانی ، میزان بروز قطع به دلیل عوارض جانبی در گروه Lixumia 7.4٪ در مقایسه با 3.2 in در گروه دارونما بود. شایع ترین واکنش های جانبی که منجر به قطع درمان در گروه لیکسیزناتید شد ، حالت تهوع (3.1٪) و استفراغ (1.2٪) بود.
گزارش عوارض جانبی مشکوک.
گزارش عوارض جانبی مشکوک پس از ثبت دارو مهم است. این به شما امکان می دهد تا نظارت بر تراز سود / خطر دارو را ادامه دهید. از کارمندان بهداشت خواسته می شود هرگونه عارضه جانبی مشکوک را از طریق سیستم گزارشگری ملی گزارش دهند.
در مورد بیماران مبتلا به دیابت نوع 1 هیچ تجربه درمانی با استفاده از لیگزیزناتید وجود ندارد ؛ نباید در این بیماران استفاده شود.
برای درمان کتواسیدوز دیابتی نباید از لیکسیزناتید استفاده شود.
پانکراتیت حاد.
استفاده از آگونیست های گیرنده پپتید-1 مانند گلوکاگون (GLP-1) با خطر ابتلا به پانکراسیت حاد همراه است.
چندین مورد از پانکراتیت حاد با استفاده از لیکسیزناتید گزارش شده است ، اگرچه رابط علت و معلولی برقرار نشده است.
لازم است تا در مورد علائم معمولی پانکراتیت حاد به بیماران اطلاع داده شود: درد شدید ، شدید شکم. در صورت مشکوک شدن به پانکراتیت ، لازم است استفاده از لیکسیزناتید را متوقف کنید ، در صورت تایید پانکراتیت حاد ، استفاده از لیکسیزناتید نباید از سر گرفته شود. در موارد مصرف پس از لوزالمعده در بیماران باید احتیاط کرد.
بیماریهای شدید دستگاه گوارش.
استفاده از آگونیست های گیرنده های GLP-1 ممکن است با واکنش های جانبی دستگاه گوارش همراه باشد.
در بیماران مبتلا به بیماریهای شدید دستگاه گوارش از جمله گاستروپارز شدید ، لیکسیزناتید مورد مطالعه قرار نگرفته است و به همین دلیل استفاده از لیکسیزناتید توصیه نمی شود.
اختلال در عملکرد کلیه.
تجربه درمانی محدودی در بیماران با عملکرد کلیوی با اختلال متوسط (ترخیص کالا از گمرک کراتینین 30-50 میلی لیتر در دقیقه) وجود دارد ، و هیچ تجربه درمانی در بیماران با عملکرد کلیوی با اختلال شدید (ترخیص کالا از گمرک کراتینین کمتر از 30 میلی لیتر در دقیقه) یا در بیماران در مرحله پایانی بیماری وجود ندارد. کلیه ها در بیمارانی که عملکرد کلیوی با اختلال متوسط دارند ، باید از Lixumia با احتیاط استفاده شود. در بیمارانی که عملکرد کلیوی دچار اختلال شدید دارند یا در بیماران در مرحله پایانی بیماری کلیوی ، استفاده از آن توصیه نمی شود (به "دوز مصرف و تجویز" و "فارماکوکینتیک" مراجعه کنید).
هیپوگلیسمی.
بیمارانی که لیکسومیا با سولفونیل اوره یا انسولین پایه دریافت می کنند ممکن است خطر ابتلا به هیپوگلیسمی را افزایش دهند. برای کاهش خطر ابتلا به هیپوگلیسمی ، می توان دوز سولفونیل اوره یا انسولین پایه را کاهش داد (به "دوز مصرف و تجویز" مراجعه کنید). به دلیل افزایش خطر هیپوگلیسمی نباید از لیکسومیا در ترکیب با انسولین پایه و سولفونیل اوره استفاده شود.
داروهای همزمان
کم کردن تخلیه محتویات معده با استفاده از لیکسیزناتید ممکن است میزان جذب داروهای خوراکی را کاهش دهد. در بیمارانی که داروهای خوراکی دریافت می کنند که نیاز به جذب سریع دستگاه گوارش ، پایش بالینی و یا داروهای دارای شاخص درمانی باریک دارند ، باید از Lixumia با احتیاط استفاده شود. توصیه های ویژه در مورد استفاده از چنین داروهایی در بخش "تداخلات دارویی" ارائه شده است.
جمعیت غیر قابل کشف.
Lixisenatide در ترکیب با مهار کننده های دیپپتیدیل پپتیداز -4 (DPP-4) مورد مطالعه قرار نگرفته است.
در بیماران مبتلا به نارسایی احتقانی قلب ، تجربه محدودی وجود دارد.
کم آبی
بیمارانی که تحت درمان با Lixumia قرار گرفته اند ، باید از خطر احتمالی کم آبی بدن به دلیل واکنش های منفی دستگاه گوارش آگاه شوند و برای جلوگیری از هیپوولمی ، احتیاط کنند.
برندگان
این دارو حاوی متاکرزول است که می تواند باعث بروز واکنش های آلرژیک شود.
زنان در سن باروری.
برای زنان در سن باروری که از داروهای ضد بارداری استفاده نمی کنند ، لیکسومیا توصیه نمی شود.
بارداری
اطلاعات کافی در مورد استفاده از لیکسومیا در زنان باردار وجود ندارد. مطالعات بالینی سمیت تولید مثل را نشان داده است.
خطر بالقوه برای انسان ناشناخته است.
در دوران بارداری نباید از لیکسومیا استفاده شود. در عوض ، انسولین توصیه می شود.
اگر بیمار مایل به بارداری باشد یا حاملگی رخ داده باشد ، باید درمان با Lixumia قطع شود.
شیردهی
مشخص نیست که آیا Lixumia به شیر مادر انسان منتقل می شود یا خیر. در حین شیردهی نباید از لیکسومیا استفاده شود.
باروری
مطالعات بالینی تأثیر مضر مستقیمی بر باروری نشان نمی دهد.
ویژگی های تأثیر دارو بر توانایی رانندگی وسیله نقلیه یا مکانیسم های بالقوه خطرناک.
Lyskumia بر توانایی رانندگی وسیله نقلیه یا ماشین آلات تاثیری ندارد و یا تأثیر کمی دارد. در صورت مصرف همراه با سولفونیل اوره یا انسولین پایه ، به بیماران توصیه می شود که در صورت رانندگی یا استفاده از ماشین آلات ، از بروز هیپوگلیسمی جلوگیری کنند.
شرایط ذخیره سازی
در دمای 2 تا 8 درجه سانتیگراد در مکانی تاریک نگهداری کنید. یخ نکنید. از فریزر دور نگه دارید.
پس از اولین استفاده ، قلم سرنگ را می توان برای 14 روز در دمای بیش از 30 درجه سانتیگراد استفاده کرد. یخ نکنید.
دور از دسترس کودکان نگه دارید.
دستورالعمل استفاده از قلم سرنگ Lixumia
قبل از استفاده از قلم سرنگ Lixumia ، دستورالعمل ها را با دقت بخوانید.
این دستورالعمل های پزشکی را برای استفاده پزشکی برای مرجع بعدی حفظ کنید.
Lixumia یک قلم سرنگ از پیش پر شده برای تزریق است که حاوی 14 دوز است. هر دوز حاوی 10 میکروگرم یا 20 میکروگرم لیکسیزناتید در 0.2 میلی لیتر است.
• روزانه فقط یک تزریق انجام دهید.
• هر قلم سرنگ Lixumium حاوی 14 دوز از پیش پر شده است. هر دوز لازم نیست.
• قبل از استفاده از قلم سرنگ ، در مورد نحوه مصرف دارو با پزشک خود مشورت کنید.
• اگر پیروی از دستورالعمل های خود کاملاً غیرممکن است ، یا نمی توانید قلم سرنگ را کنترل کنید (برای مثال ، اگر مشکل بینایی دارید) ، از کمکهای خارجی استفاده کنید.
• این قلم فقط مخصوص یک نفر است. اشتراک گذاری ممنوع است.
• همیشه از برچسب زدن بررسی کنید تا مطمئن شوید که سرنگ های Lixumia با هم مخلوط نشده اند. همچنین برای ذخیره سازی منقضی شده بررسی کنید.
استفاده از داروی اشتباه می تواند مضر باشد.
• سعی نکنید مایعات را از کارتریج با استفاده از سرنگ جدا کنید. اطلاعات سوزن (اختیاری)
• فقط از سوزن های مصوب برای استفاده با Lixumia استفاده کنید. از سوزن های یکبار مصرف از 29 تا 32 در قلم سرنگ Lixumia استفاده کنید بهتر است اگر از پزشک خود در مورد طول و سنج سوزن ها سؤال کنید.
• در صورت تزریق کمک خارجی باید مراقب باشید که به سوزن کسی آسیب نرساند. در غیر اینصورت انتقال عفونت امکان پذیر است.
• برای هر تزریق ، از سوزن جدید استفاده کنید تا از آلودگی لیکسومیا و خرید احتمالی جلوگیری کنید.
علائم دارو Lixumia
دیابت نوع 2 در بزرگسالان برای دستیابی به کنترل قند خون در بیمارانی که دیابت آن با کنترل مداوم هیپوگلیسمی کنترل نمی شود.
لیکسومیا در ترکیب با داروهای هیپوگلیسمی خوراکی زیر نشان داده شده است:
- متفورمین
- داروی خوراکی هایپوگلیسمی خوراکی از گروه سولفونیل اوره ،
- ترکیبی از این داروها.
لیکسومیا در ترکیب با انسولین پایه نشان داده شده است:
- در مونوتراپی ،
- در ترکیب با متفورمین ،
- در ترکیب با یک داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره - سایپرز ، باشگاه دانش
| کد ICD-10 | نشانه |
| E11 | دیابت نوع 2 |
رژیم دوز
دوز اولیه 10 میکروگرم Lixumia یک بار در روز به مدت 14 روز است.
سپس دوز لیکسومیا باید به 20 میکروگرم یک بار در روز افزایش یابد. این دوز حمایتی است.
هنگامی که لیکسومیا به متفورمین درمانی موجود اضافه شد ، متفورمین ممکن است بدون تغییر دوز آن ادامه یابد.
هنگامی که Lixumia با یک داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره یا ترکیبی از یک داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره و انسولین پایه به یک روش درمانی فعلی اضافه شود ، برای کاهش خطر ابتلا به هیپوگلیسمی ، می توانید در نظر بگیرید که می توانید دوز داروی خوراکی هایپوگلیسمی دهان گروه سولفونیل اوره یا بخش پایه را کاهش دهید. دستورالعمل های ویژه ").
استفاده از دارو Lixumia نیازی به نظارت ویژه بر غلظت گلوکز خون ندارد. اما ، در صورت استفاده از داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره یا انسولین پایه ، نظارت بر غلظت گلوکز خون یا خود نظارت (کنترل توسط بیمار) غلظت گلوکز خون ممکن است لازم باشد برای تنظیم دوز داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره یا انسولین پایه.
گروه های خاص بیمار
کودکان و نوجوانان زیر 18 سال
در حال حاضر ، ایمنی و اثر بخشی دارو Lixumia در بیماران زیر 18 سال مورد مطالعه قرار نگرفته است.
افراد سالخورده
بسته به سن بیمار نیازی به تنظیم دوز نیست.
بیماران مبتلا به نارسایی کبد
در بیماران مبتلا به نارسایی کبدی ، تنظیم دوز لازم نیست.
بیماران مبتلا به نارسایی کلیه
تنظیم دوز در بیمارانی که نارسایی کلیوی خفیف دارند (ترخیص کالا از گمرک کراتینین 50-80 میلی لیتر در دقیقه) و نارسایی کلیوی متوسط (ترخیص کالا از گمرک کراتینین 30-50 میلی لیتر در دقیقه) لازم نیست.
در مورد بیماران مبتلا به نارسایی شدید کلیوی (ترخیص کالا از گمرک کراتینین کمتر از 30 میلی لیتر در دقیقه) یا نارسایی کلیه مرحله نهایی ، هیچ تجربه درمانی با استفاده از لیکسومیا وجود ندارد ، بنابراین استفاده از لیکسومیا در این گروه از بیماران منع مصرف دارد.
دارو Lixumia 1 بار در روز طی 1 ساعت قبل از اولین وعده غذایی در طول روز یا در مدت 1 ساعت قبل از وعده غذایی عصرانه تجویز می شود. اگر دوز بعدی از بین رفت ، باید ظرف 1 ساعت قبل از وعده غذایی بعدی تجویز شود. دارو Lixumia به صورت زیر جلدی در ران ، دیواره شکم یا شانه تجویز می شود. دارو Lixumia نمی تواند به صورت داخل وریدی و عضلانی تجویز شود. قبل از استفاده ، قلم سرنگ Lixumia باید در یخچال و فریزر با دمای 2-8 درجه سانتیگراد در بسته بندی آن نگهداری شود تا از قرار گرفتن در معرض نور در امان باشد. پس از اولین استفاده ، قلم سرنگ Lixumia باید در دمای بیش از 30 درجه سانتیگراد نگهداری شود. پس از هر بار استفاده ، قلم سرنگ Lixumium باید با درپوش بسته شود تا از قرار گرفتن در معرض نور در امان باشد. قلم سرنگ Lixumia نباید با سوزن وصل شده ذخیره شود. اگر یخ زده است از قلم سرنگ Lixumia استفاده نکنید.
قلم سرنگ Lixumia باید پس از 14 روز از بین برود.
اثر جانبی
فراوانی عوارض جانبی (HP) به شرح زیر تعیین شد: خیلی اوقات: ≥ 10٪ ، اغلب: 1 often - 76 هفته) با فرکانس> 5 occurred اتفاق می افتد (اگر در بیمارانی که لیکسومیا مصرف می کردند در مقایسه با بیماران فرکانس آنها بیشتر بود) مصرف تمام داروهای مقایسه ای دیگر ، از جمله دارونما ، و همچنین با فرکانس بالای 1٪ در بیماران گروه Lixumia ، در صورتی که فراوانی آنها بیش از 2 برابر میزان بروز این HP در بیمارانی بود که هر یک از داروهای مقایسه (از جمله دارونما) را دریافت می کردند. .
بیماریهای عفونی و انگلی
آنفلوانزا ، عفونت های دستگاه تنفسی فوقانی.
اختلالات متابولیک و تغذیه ای
هیپوگلیسمی همراه با علائم بالینی اتفاق می افتد (هنگامی که لیکسومیا به همراه داروی خوراکی هیپوگلیسمی خوراکی از گروه سولفونیل اوره و / یا انسولین پایه استفاده می شود).
اختلالات سیستم عصبی
اختلالات دستگاه گوارش
حالت تهوع ، استفراغ ، اسهال.
اختلالات بافت عضلانی و اسکلتی
در بیمارانی که لیگزومیا را به صورت مونوتراپی یا در ترکیب با متفورمین دریافت می کنند ، هیپوگلیسمی با تظاهرات بالینی به طور مکرر توسعه می یابد ، و فراوانی آن در بیمارانی که لیکسومیا دریافت کرده بودند مشابه با دارونما در کل دوره درمان بود.
در بیمارانی که به همراه لیپسومیا به همراه داروی افتادگی قند خون از گروه سولفونیل اوره یا انسولین پایه تزریق شده بودند ، شیوع هیپوگلیسمی با علائم بالینی بسیار شایع بود.
در کل دوره درمان با Lixumia ، بروز هیپوگلیسمی همراه با علائم بالینی کمی بیشتر از دارونما بود ، هنگامی که از Lixumia در ترکیب استفاده شد:
- با داروی هیپوگلیسمی خوراکی از گروه سولفونیل اوره و متفورمین ،
- با انسداد انسولین پایه ،
- با ترکیبی از انسولین پایه و متفورمین.
در کل دوره درمان ، هنگامی که لیکسومیا در ترکیب با مونوتراپی با داروی افت فشار خون از گروه سولفونیل اوره استفاده شد ، هیپوگلیسمی با تظاهرات بالینی در 22.7٪ از بیماران تحت درمان با لیکسومیا و در 15.2٪ از بیماران که دارونما دریافت کرده بودند ، رخ داد.هنگامی که از Lixumia در ترکیب سه گانه با داروی هایپوگلیسمی خوراکی از گروه سولفونیل اوره و انسولین پایه استفاده شد ، هیپوگلیسمی با تظاهرات بالینی در 2/47 درصد از بیماران تحت درمان با لیکسیزناتید و در 6/21 درصد از بیماران تحت درمان با دارونما اتفاق افتاد.
به طور کلی ، در کل دوره مصرف دارو در کارآزمایی های بالینی فاز III کنترل شده ، بروز هیپوگلیسمی شدید با تظاهرات بالینی با درجه بندی "نادر" مطابقت دارد (در 0.4٪ در بیمارانی که لیکسومیا دریافت کرده اند و در بیمارانی که دارونما دریافت کرده اند 0.2٪). .
اختلالات دستگاه گوارش
حالت تهوع و استفراغ شایعترین HP گزارش شده در طی دوره اصلی 24 هفته درمانی بود. ميزان تهوع در بيماران تحت درمان با ليكسوميا (1/26٪) بيشتر از بيماران تحت درمان با دارونما (2/6٪) بود. ميزان استفراغ در بيماران تحت درمان با ليكسوميا (5/10٪) بيشتر از بيماران تحت درمان با دارونما (1.8٪) بود. این HP ها عمدتا خفیف و زودگذر بودند و در 3 هفته اول پس از شروع درمان رخ می دادند. طی هفتههای بعدی ، آنها به تدریج کاهش یافت.
در بیماران تحت درمان با Lixumia ، میزان حالت تهوع (5/24٪) کمتر از بیماران تحت درمان با اگزناتید 2 بار در روز (35.1٪) و فراوانی سایر HP از دستگاه گوارش در هر دو مورد بود. گروه های درمانی یکسان بود.
واکنش در محل تزریق
واکنش در محل تزریق در طی یک دوره 24 هفته درمانی در 3.9٪ از بیماران دریافت کننده لیکسومیا مشاهده شد ، در حالی که در بیمارانی که دارونما دریافت می کردند ، با فرکانس 1.4٪ مشاهده شد. بیشترین واکنش ها از نظر شدت خفیف بوده و معمولاً جلوی درمان را نمی گرفتند.
با توجه به خاصیت ایمنی بالقوه داروهای داروهای حاوی پروتئین یا پپتیدها ، پس از درمان با Lixumia در بیماران ، تشکیل آنتی بادی به لیکسیزناتید امکان پذیر است. در پایان دوره درمانی 24 هفته ای ، در یک مطالعه تحت کنترل با دارونما ، 69.4٪ از بیماران تحت درمان با لیکسیزناتید نتایج مثبت برای حضور آنتی بادی های به لیگزیزناتید داشتند. با این حال ، تغییر در شاخص HbA 1c ، در مقایسه با آن قبل از استفاده از lxisenatide ، بدون در نظر گرفتن نتیجه مثبت یا منفی آنالیز برای حضور آنتی بادی ها به لیکسیزناتید ، یکسان بود. از بین بیماران تحت درمان با لیکسیزاناتاید که نمره HbA 1c داشتند ، 79.3٪ تست منفی برای حضور آنتی بادی به لیکسیزناتید داشتند یا تیتر آنتی بادی به لیکسیزناتید کمتر از حد پایین برای تعیین مقدار آن بود ، در حالی که 20.7٪ بیماران دیگر. تیترهای کمی از آنتی بادی ها به لیکسیزاناتید.
هیچ تفاوتی در مشخصات ایمنی کلی در بیماران بسته به وضعیت آنتی بادی ها به لیکسیزاناتید وجود ندارد ، به جز افزایش تعداد دفعات واکنش در محل تزریق در بیماران با آنتی بادی مثبت. صرف نظر از وجود یا عدم وجود آنتی بادی های به لیکسیزاناتید ، بیشترین واکنش در محل تزریق خفیف بود.
هیچ واکنشی متقاطع ایمنی با گلوکاگون بومی یا GLP-1 درون زا وجود ندارد.
واکنشهای آلرژیک احتمالاً با استفاده از لیکسیزناتید (مانند واکنشهای آنافیلاکسی ، آنژیوادم و کهیر) در طی دوره اصلی 24 هفته درمانی همراه است ، در 0.4٪ از بیماران تحت درمان با لیکسومیا ، در مقایسه با کمتر از 0.1٪ بیماران مشاهده شد. در گروه دارونما
قطع زودرس دارو
فراواني قطع دارو به علت عوارض جانبي در گروه Lixumia 7/7٪ و در گروه دارونما 3.2٪ بود. شایع ترین HP که منجر به ترک درمان در گروه Lixumia می شود تهوع (3.1٪) و استفراغ (1.2٪) بود.
فرم مصرف
محلول تزریق 0.05 میلی گرم در میلی لیتر و 0.1 میلی گرم در میلی لیتر
1 میلی لیتر محلول شامل:
ماده فعال - لیکسیزناتید 0.05 میلی گرم یا 0.10 میلی گرم
مواد تحریک کننده: گلیسیرین 85٪ ، تری هیدرات استات سدیم استات ، L-متیونین ، متاکرسول ، اسید هیدروکلریک ، هیدروکسید سدیم ، آب برای تزریق.
مایع بی رنگ و شفاف.
خواص دارویی
پس از تجویز زیر جلدی به بیماران مبتلا به دیابت نوع 2 ، میزان جذب لیگزیزناتید سریع ، صرف نظر از دوز تجویز شده ، سریع است. صرف نظر از دوز و اینكه آیا از لیكیزناتید در دوزهای یك یا چندگانه استفاده شده است ، در بیماران مبتلا به دیابت نوع 2 ، میانگین tmax از 1 تا 3.5 ساعت است. با توجه به تجویز زیر جلدی لیکسیزناتید به شکم ، ران یا شانه ، از نظر بالینی تفاوت معنی داری در میزان جذب وجود ندارد.
Lixisenatide دارای درجه ای از اتصال متوسط (55٪) به پروتئین های انسانی است.
حجم ظاهری توزیع پس از تجویز زیر جلدی لیکسیزناتید (Vz / F) تقریباً 100 لیتر است.
انتقال بیولوژیکی و دفع
به عنوان یک پپتید ، لیکسیزاناتید با فیلتراسیون گلومرولی و به دنبال آن جذب مجدد لوله و تجزیه متابولیک بیشتر دفع می شود و منجر به تشکیل پپتیدهای کوچکتر و اسیدهای آمینه می شود که دوباره در متابولیسم پروتئین گنجانده شده اند.
پس از تجویز دوزهای متعدد در بیماران مبتلا به دیابت نوع 2 ، میانگین نیمه عمر نهایی حذف تقریبا 3 ساعت و میانگین ترخیص ظاهری (CL / F) حدود 35 لیتر در ساعت بود.
بیماران با اختلال در عملکرد کلیه
در بیماران دارای جزئی (ترخیص کالا از گمرک کراتینین با فرمول Cockcroft-Gault ، 60-90 میلی لیتر در دقیقه) ، متوسط (ترخیص کالا از گمرک کراتینین 30-60 میلی لیتر در دقیقه) و اختلال شدید کلیوی (ترخیص کالا از گمرک کرایینین 15-30 میلی لیتر در دقیقه بود) حداقل) ، AUC (ناحیه تحت غلظت و منحنی زمان) به ترتیب 46٪ ، 51٪ و 87٪ افزایش یافته است.
بیماران با اختلال در عملکرد کبد
از آنجا که لیکسیزناتید عمدتا توسط کلیه ها دفع می شود ، بیمارانی که عملکرد کلیوی با اختلال حاد یا مزمن دارند در مطالعات فارماکوکینتیک شرکت نکردند. انتظار می رود که اختلال عملکرد کبدی بر فارماکوکینتیک لیگزیزناتید تأثیر نگذارد.
جنس هیچ تأثیر بالینی قابل توجهی در فارماکوکینتیک لیکسیزناتید ندارد.
براساس نتایج مطالعات فارماکوکینتیک در بیماران نژاد قفقازی ، ژاپنی و چینی ، منشأ قومی تأثیری بالینی بر فارماکوکینتیک لیکسیزناتید ندارد.
سن تاثیری از نظر بالینی بر فارماکوکینتیک لیکسیزاناتید ندارد. در یک مطالعه فارماکوکینتیک در بیماران غیر دیابتی سالخورده ، استفاده از لیگزیزناتید 20 میکروگرم در گروه بیماران سالخورده (11 بیمار در سنین 65 تا 74 سال و 7 بیمار از 75 سال ≥ 75 سال) و منجر به افزایش متوسط PPK لیگزیزناتید به میزان 29٪ ، در مقایسه با 18 بیمار 18 تا 45 ساله ، احتمالاً با کاهش عملکرد کلیه در گروه سالمندان همراه است.
وزن بدن تاثیری بالینی در شاخص PPK لیکسیزناتید ندارد.
Lixisenatide آگونیست انتخابی گیرنده های GLP-1 (پپتید مانند گلوکاگون) است. گیرنده GLP-1 یک هدف برای GLP-1 بومی است ، یک هورمون اینترتین درون زا که ترشح انسولین وابسته به گلوکز را توسط سلولهای بتا لوزالمعده تقویت می کند.
اثر لیکسیزناتید توسط یک تعامل خاص با گیرنده های GLP-1 واسطه می یابد ، و منجر به افزایش مونوفسفات آدنوزین حلقوی داخل سلولی (cAMP) می شود. لیکسیزناتید هنگام افزایش سطح قند خون ترشح انسولین را تحریک می کند ، اما نه با هنجموگلیسمی ، که خطر ابتلا به قند خون را محدود می کند.
در عین حال ، ترشح گلوکاگون سرکوب می شود. با وجود قند خون ، مکانیسم ذخیره ترشح گلوکاگون حفظ می شود. Lixisenatide تخلیه معده را کند می کند ، و سرعتی که گلوکز بدست آمده از غذا در جریان خون باشد ، کاهش می دهد.
هنگامی که یک بار در روز در بیماران مبتلا به دیابت نوع 2 استفاده می شود ، لیکسیزاناتید به دلیل اثرات فوری و طولانی مدت کاهش غلظت گلوکز بعد از غذا و معده خالی ، کنترل قند خون را بهبود می بخشد.
این تأثیر بر گلوکز پس از مصرف در یک مطالعه 4 هفته ای ، در مقایسه با لیراگلوتید 1.8 میلی گرم یک بار در روز در ترکیب با متفورمین تأیید شد. کاهش از سطح اولیه شاخص PPC از 0: 30-4: 30 ساعت گلوکز پلاسما پس از وعده غذایی:
-12.61 ساعت * mmol / L (-227.25 ساعت * mg / dL) در گروه لیکسیزناتید و
- 4.04 ساعت * mmol / L (-72.83 ساعت * mg / dL) در گروه لیراگلوتید. این همچنین در یک مطالعه 8 هفته ای در مقایسه با لیراگلوتید تجویز شده قبل از صبحانه در ترکیب با انسولین گلارژین با یا بدون متفورمین تأیید شد.
کارآیی و ایمنی بالینی
در مطالعات انجام شده در مرحله سوم ، خاطرنشان شد كه در پایان دوره اصلی درمان 24 هفته ، بیش از 90٪ از جمعیت بیمار توانستند دوز نگهداری لیكسومیا 20 میكروگرم را یك بار در روز حفظ كنند.
درمان ترکیبی اضافی با داروهای ضد دیابتی خوراکی
در پایان دوره اصلی 24 هفته درمانی با لیکسومیا ، در ترکیب با متفورمین ، سولفونیل اوره ، پیوگلیتازون یا ترکیبی از این داروها ، کاهش آماری معنی داری در پلاسما ناشتا HbA1c و گلوکز 2 ساعته بعد از مصرف غذا پس از یک وعده غذایی در مقایسه با دارونما نشان داد. كاهش HbA1c در زمان مصرف دارو يكبار در روز ، صرف نظر از اينكه در صبح يا عصر استفاده مي شود ، قابل توجه است. چنین مواجهه با HbA1c در مطالعات طولانی مدت تا 76 هفته به طول انجامید.
سطح گلوکز پس از مصرف
درمان لیکسومیا منجر به کاهش 2 ساعت گلوکز بعد از مصرف غذا پس از وعده غذایی ، از نظر آماری برتر از دارونما ، صرف نظر از درمان اساسی ، شد.
در پایان دوره اصلی 24 هفته درمانی ، لیکسومیا درمانی در ترکیب با متفورمین و / یا سولفونیل اوره در کلیه کارآزمایی های کنترل شده منجر به تغییر مداوم در وزن بدن اعم از -76.6 کیلوگرم به -9696 کیلوگرم شد.
تغییر در وزن بدن از سطح اولیه در محدوده از - 0.38 کیلوگرم به -80.80 کیلوگرم همچنین در بیمارانی که لیگزیزناتید را در ترکیب با دوز فوق العاده پایدار انسولین پایه یا در ترکیب با متفورمین یا سولفونیل اوره دریافت می کردند ، مشاهده شد.
در بیمارانی که ابتدا استفاده از انسولین را شروع کرده اند ، در گروه لیکسیزناتید ، وزن بدن تقریباً بدون تغییر باقی مانده است ، در حالی که در گروه دارونما افزایش افزایش یافته است. در مطالعات طولانی مدت که 76 هفته طول کشید ، کاهش وزن ثابت بود.
مطالعات کلینیکی Lixumia عملکرد سلولهای بتا را بهبود داده است که توسط یک مدل ارزیابی عملکرد سلول بتا (HOMO-β / HOMA-β) اندازه گیری می شود.
ارزیابی قلبی عروقی
در تمام آزمایشات کنترل شده با دارونما در مرحله III ، بیماران مبتلا به دیابت نوع 2 افزایش در ضربان قلب متوسط را نشان ندادند.
افراد سالخورده
افراد در سن 70 سال
Lixisenatide به طور قابل توجهی سطح هموگلوبین گلیکوزیله شده (HbA1c) را بهبود می بخشد (-0.64٪ در مقایسه با دارونما ، فاصله اطمینان 95٪ (CI): -0.810٪ تا -46.404٪ ، پ
عوارض جانبی محلول Lixumium
خلاصه مشخصات امنیتی
بیش از 2600 بیمار در 8 مطالعه کنترل شده با دارونما یا مطالعات فاز III با کنترل فعال ، لیکسومیا را به صورت مونوتراپی یا همراه با متفورمین ، سولفونیل اوره (با یا بدون متفورمین) یا انسولین پایه (با یا بدون متفورمین یا با سولفونیل اوره) دریافت کردند. یا بدون آن)
شایع ترین عارضه جانبی گزارش شده در طول کارآزمایی های بالینی تهوع ، استفراغ و اسهال بود. واکنش ها بیشتر خفیف و زودگذر بود.
همچنین مواردی از قند خون (در مواردی که از لیکسومیا در ترکیب با سولفونیل اوره و / یا انسولین پایه استفاده شده بود) و سردرد نیز وجود داشته است. واكنشهاي آلرژيك در٪ 4 از بيماران مبتلا به Lixumia مشاهده شد.
در زیر ، عوارض جانبی که با فرکانس> 5٪ رخ داده است ، در صورتی که فراوانی وقوع در بین بیمارانی که لیکسومیا دریافت می کردند بیشتر از بیمارانی بود که تمام داروهای مقایسه را دریافت می کردند ، همچنین شامل عوارض جانبی با فرکانس 1٪ in در گروه بیمارانی که دریافت Lixumia داشتند ، اگر فراوانی بروز 2 برابر بیشتر از فراوانی در بین گروه بیمارانی بود که تمام داروهای مقایسه را دریافت می کردند.
واکنشهای منفی در آزمایشات کنترل شده با پلاسبو و فاز III با کنترل فعال در کل دوره درمان (از جمله دوره فراتر از دوره اصلی 24 هفته اصلی در مطالعات با 76 weeks هفته از کل درمان) ایجاد شده است.
- هیپوگلیسمی (در ترکیب با سولفونیل اوره و / یا انسولین پایه)
- سردرد
- حالت تهوع ، استفراغ ، اسهال
اغلب (≥ 1/100 تا 5٪ چربی روزه bolsan zhalymsyz واکنشار بریلن ، شکارچی payda boli zhіlіgі barlyқ salistyru مواد مخدر taryn alғan edelushіler toptara arasynda zhіlіlіndydydelda 1٪
پلاسبو بالاناتین әne belsendi baқylanatyn فاز III ғ zertteulerde bүkіl emdela kezeңi boyina (bүkіl emdeudің ≥ 76 aptasynda zertteulerde negizy-24
دستورالعمل ویژه
در بیمارانی که لیگزومیا را به صورت مونوتراپی یا در ترکیب با متفورمین دریافت می کنند ، هیپوگلیسمی با تظاهرات بالینی به طور مکرر توسعه می یابد ، و فراوانی آن در بیمارانی که لیکسومیا دریافت کرده بودند مشابه با دارونما در کل دوره درمان بود.
در بیمارانی که به همراه لیپسومیا به همراه داروی افتادگی قند خون از گروه سولفونیل اوره یا انسولین پایه تزریق شده بودند ، شیوع هیپوگلیسمی با علائم بالینی بسیار شایع بود.
در کل دوره درمان با Lixumia ، بروز هیپوگلیسمی همراه با علائم بالینی کمی بیشتر از دارونما بود ، هنگامی که از Lixumia در ترکیب استفاده شد:
- با داروی خوراکی هایپوگلیسمی خوراکی از گروه سولفونیل اوره و متفورمین ،
- با درمان با انسولین پایه ،
- با ترکیبی از انسولین پایه و متفورمین.
در کل دوره درمان ، هنگامی که لیکسومیا در ترکیب با مونوتراپی با داروی افت فشار خون از گروه سولفونیل اوره استفاده شد ، هیپوگلیسمی با تظاهرات بالینی در 22.7٪ از بیماران تحت درمان با لیکسومیا و در 15.2٪ از بیماران که دارونما دریافت کرده بودند ، رخ داد. هنگامی که از Lixumia در ترکیب سه گانه با داروی هایپوگلیسمی خوراکی از گروه سولفونیل اوره و انسولین پایه استفاده شد ، هیپوگلیسمی با تظاهرات بالینی در 47.2٪ از بیماران تحت درمان با لیکسیزناتید و در 21.6٪ از بیماران تحت درمان با دارونما رخ داد.
به طور کلی ، در کل دوره مصرف دارو در کارآزمایی بالینی فاز III کنترل شده ، بروز هیپوگلیسمی شدید با تظاهرات بالینی با درجه بندی "نادر" مطابقت دارد.
با توجه به خاصیت ایمنی بالقوه داروهای داروهای حاوی پروتئین یا پپتیدها ، پس از درمان با Lixumia در بیماران ، تشکیل آنتی بادی به لیکسیزناتید امکان پذیر است. در پایان دوره درمانی 24 هفته ای ، در یک مطالعه تحت کنترل با دارونما ، 69.4٪ از بیماران تحت درمان با لیکسیزناتید نتایج مثبت برای حضور آنتی بادی های به لیگزیزناتید داشتند.با این حال ، تغییر در شاخص HbA1c ، در مقایسه با قبل از استفاده از lxisenatide ، بدون در نظر گرفتن نتیجه مثبت یا منفی آنالیز برای حضور آنتی بادی ها به لیکسیزناتید ، یکسان بود. از بین بیماران تحت درمان با لیکسیزناتید با نمره HbA1c ، 79.3٪ آزمایش منفی برای حضور آنتی بادی به لیکسیزناتید یا تیتر آنتی بادی به لیکسیزناتید کمتر از حد پایین اندازه گیری آن و 20.7٪ باقی مانده بیماران کمی داشتند. تیترهای قابل ردیابی آنتی بادی ها به لیکسیزاناتید.
هیچ تفاوتی در مشخصات ایمنی کلی در بیماران بسته به وضعیت آنتی بادی ها به لیکسیزاناتید وجود ندارد ، به جز افزایش تعداد دفعات واکنش در محل تزریق در بیماران با آنتی بادی مثبت. صرف نظر از وجود یا عدم وجود آنتی بادی های به لیکسیزاناتید ، بیشترین واکنش در محل تزریق خفیف بود.
هیچ واکنشی متقاطع ایمنی با گلوکاگون بومی یا GLP-1 درون زا وجود ندارد.
مقدار مصرف و تجویز
دوز اولیه: دوز با 10 میلی گرم لیکسومیا یک بار در روز به مدت 14 روز شروع می شود.
دوز نگهداری: تجویز دوز ثابت 20 میلی گرم لیکسومیا یک بار در روز از روز 15 شروع می شود.
برای دوز نگهداری از محلول تزریق Lixumia از 20 میکروگرم استفاده می شود. برای دوز شروع ، از محلول 10 میکروگرم تزریق لیکسومیا استفاده می شود.
لیکسومیا یک بار در روز ، یک ساعت قبل از هر وعده غذایی معرفی می شود. ترجیحا تزریق لیکسومیا هر روز قبل از همان وعده غذایی که مناسب ترین زمان مصرف انتخاب شده است انجام می شود. اگر یک دوز لیکسومیا از دست رفته باشد ، باید یک ساعت قبل از وعده غذایی بعدی تزریق شود.
هنگام تجویز لیکسومیا ، علاوه بر دریافت درمان با متفورمین ، ممکن است دوز فعلی متفورمین بدون تغییر باقی بماند.
در هنگام تجویز لیکسومیا ، علاوه بر دریافت درمان با سولفونیل اوره یا انسولین پایه ، ممکن است یک دوز سولفونیل اوره یا انسولین پایه کاهش یابد تا خطر ابتلا به هیپوگلیسمی کاهش یابد.
لیکسومیا به دلیل افزایش خطر هیپوگلیسمی نباید همراه با انسولین پایه و سولفونیل اوره تجویز شود (به "دستورالعمل های ویژه" مراجعه کنید).
استفاده از Lixumia نیازی به نظارت ویژه بر میزان قند خون ندارد. با این وجود ، در صورت استفاده از ترکیب با سولفونیل اوره یا انسولین پایه ، نظارت بر قند خون یا خود نظارت بر قند خون ممکن است به منظور تنظیم دوز سولفونیل اوره یا انسولین پایه لازم باشد.
بر اساس سن ، تنظیم دوز لازم نیست.
بیماران با اختلال در عملکرد کلیه
در بیمارانی که عملکرد کلیوی با اختلال خفیف یا متوسط دارند ، تنظیم دوز لازم نیست. در بیمارانی که عملکرد کلیوی به شدت دچار اختلال شده است (ترخیص کالا از گمرک کراتینین کمتر از 30 میلی لیتر در دقیقه) یا در بیماران مبتلا به بیماری کلیوی مرحله نهایی ، هیچ تجربه درمانی وجود ندارد و به همین دلیل ، لیکسومیا برای این گروه از بیماران توصیه نمی شود.
بیماران با اختلال در عملکرد کبد
برای بیماران با اختلال در عملکرد کبد ، تنظیم دوز لازم نیست. جمعیت کودکان
ایمنی و اثربخشی لیگزیزناتید در کودکان و نوجوانان زیر 18 سال برقرار نشده است. داده ای در دسترس نیست
مسیر اداره
لیکوم برای تجویز زیر جلدی در ران ، معده یا شانه نشان داده شده است. شما نمی توانید به صورت داخل وریدی یا عضلانی وارد شوید.
اگر یخ زده باشد نباید از لیکسومیا استفاده شود. لیکسومیا را می توان با سوزن های یکبار مصرف از 29 تا 32 کالیبر برای قلم سرنگ استفاده کرد. سوزن قلم سرنگ شامل نمی شود.
لازم است به بیمار آموزش داده شود كه سوزن را پس از هر بار استفاده مطابق با قوانین مقررات دفع محلی رها كند و قلم سرنگ را بدون سوزن درج شده ذخیره كند. این به جلوگیری از آلودگی و گرفتگی سوزن کمک می کند. قلم برای استفاده فقط یک بیمار در نظر گرفته شده است.
هرگونه مواد مخدر یا مواد زاید استفاده نشده مطابق با قوانین دفع محلی باید دفع شود.
در صورت عدم وجود مطالعات سازگاری ، دارو را نباید با داروهای دیگر مخلوط کرد.
تداخلات دارویی
Lixisenatide یک پپتید است که با مشارکت سیتوکروم P450 متابولیزه نمی شود. در مطالعات آزمایشگاهی ، لیکسیزناتید فعالیت ایزوآنزیم های سیتوکروم P450 یا حمل و نقل های انسانی را تحت تأثیر قرار نمی دهد.
کم کردن تخلیه محتویات معده با استفاده از لیکسیزناتید ممکن است میزان جذب داروهای خوراکی را کاهش دهد. باید مراقب باشید تا بیماران با در نظر گرفتن داروهای دارای شاخص درمانی محدود و یا داروهایی که نیاز به نظارت بالینی نزدیک دارند ، به خصوص هنگام شروع درمان با لیکسیزناتید با دقت کنترل کنند. برای لیکسیزاناتید ، این داروها باید به روش معمول مصرف شوند. در صورت استفاده از چنین داروهایی با غذا ، به بیماران توصیه می شود در صورت عدم استفاده از لیگزیزناتید ، هر زمان ممکن ، آنها را با غذا میل کنند.
در مورد داروهای خوراکی ، مانند آنتی بیوتیک ها ، که خصوصاً با توجه به اثربخشی به غلظت آستانه بستگی دارد ، به بیماران توصیه می شود حداقل 1 ساعت قبل یا 4 ساعت پس از تزریق لیکسیزاناتید مصرف کنند.
فرم های دوز محلول درونی که حاوی مواد حساس به هضم در معده هستند باید 1 ساعت قبل یا 4 ساعت پس از تزریق لیکسیزاناتید استفاده شود.
به منظور ارزيابي تاثير لكيزناتايد بر تخليه محتواي معده از پاراستامول به عنوان يك مدل دارويي استفاده شد. بعد از استفاده از دوز واحد پاراستامول 1000 میلی گرم ، سطح زیر منحنی (PPC) و t1 / 2 پاراستامول بدون در نظر گرفتن زمان استفاده از آن (قبل یا بعد از تزریق لیکسیزناتید) بدون تغییر باقی ماند. هنگامی که پس از 10 میکروگرم لیکسیزناتید از 1 ساعت یا 4 ساعت استفاده شد ، پارامتر Cmax پاراستامول به ترتیب 29٪ و 31٪ کاهش یافت و میانگین مقدار tmax به ترتیب 2.0 و 1.75 ساعت کاهش یافت. با استفاده از 20 میکروگرم از دوز نگهدارنده ، کندتر بیشتر tmax و کاهش Cmax از پاراستامول پیش بینی شد.
هنگامی که پاراستامول 1 ساعت قبل از استفاده از لیگزیزناتید استفاده شد هیچ تاثیری روی Cmax و tmax از پاراستامول وجود نداشت.
با توجه به داده های فوق ، نیازی به تنظیم دوزهای پاراستامول نیست ، اما پسوند Tmax که در هنگام قرار گرفتن پاراستامول 1-4 ساعت پس از مصرف لیکسیزناتید مشاهده شد ، باید در نظر گرفته شود که یک شروع سریع عمل برای اثربخشی لازم باشد.
بعد از استفاده از یک دوز یک بار از داروهای ضدبارداری خوراکی (اتیلین استرادیول 0.03 میلی گرم در لونورژسترل 0.15 میلی گرم) 1 ساعت قبل یا 11 ساعت پس از استفاده از 10 میکروگرم لیکسیزناتید ، Smax ، PPC ، t1 / 2 و tmax از استینیل استرادیول و لوونورژستر بدون تغییر باقی ماند.
استفاده از داروهای ضدبارداری خوراکی 1 ساعت یا 4 ساعت پس از استفاده از لیکسیزناتید بر AUC و t1 / 2 اتیل استرادیول و لوونورژسترل تأثیر نگذاشت ، در حالی که Cmax استینیل استرادیول به ترتیب با 52 درصد و 39 درصد کاهش یافت و Cmax لوونورژستر به ترتیب 46 درصد کاهش یافت. و 20٪ ، و مقدار متوسط tmax 1-3 ساعت کاهش یافته است.
کاهش در Cmax دارای ارتباط بالینی محدود است و تنظیم دوز یک داروی ضد بارداری خوراکی لازم نیست.
هنگام استفاده از 20 میکروگرم لیکسیزناتید در ترکیب با 40 میلی گرم آتروواستاتین در صبح به مدت 6 روز ، اثر آتورواستاتین تغییر نکرد ، در حالی که Cmax 31٪ کاهش یافته و tmax با 3.25 ساعت افزایش یافته است.
چنین افزایش برای tmax مشاهده نشد اگر آتروواستاتین در شب استفاده می شود ، و لیکسیزناتید در صبح ، اما PPK و Cmax از آتورواستاتین ، به ترتیب ، 27 and و 66 increased افزایش یافته است.
این تغییرات از نظر بالینی قابل توجه نیستند ، بنابراین تنظیم دوز آتورواستاتین در استفاده از ترکیب آن با لیگزیزناتید لازم نیست.
وارفارین و سایر مشتقات کومارین
پس از مصرف همزمان 25 میلی گرم وارفارین با دوزهای متعدد لیگزیزناتید 20 میکروگرم ، هیچ تأثیری در AUC یا INR (نسبت نرمال بین المللی) وجود نداشت ، در حالی که Cmax 19٪ کاهش یافته و tmax به 7 ساعت افزایش یافته است.
براساس این نتایج ، تنظیم دوز وارفارین در ترکیب با لیکسیزناتید لازم نیست ، با این وجود ، نظارت مکرر INR در بیمارانی که از وارفارین و / یا مشتقات کومارین استفاده می کنند ، در شروع یا پایان درمان لیکسیزناتید توصیه می شود.
پس از استفاده ترکیبی از لیکسیزناتید 20 میکروگرم و 0.25 میلی گرم دیگوکسین در حالت تعادل ، PPC دیگوکسین تغییر نکرد. مقدار tmax دیگوکسین 1.5 ساعت افزایش یافته و ارزش Cmax 26٪ کاهش یافته است.
براساس این نتایج ، تنظیم دوز دیگوکسین در ترکیب با لیکسیزناتید لازم نیست.
پس از استفاده ترکیبی از لیکسیزناتید 20 میکروگرم و 5 میلی گرم رامیپریل به مدت 6 روز ، رامیپریل PPK 21٪ افزایش یافت ، در حالی که Cmax 63٪ کاهش یافت. شاخص PPC و Cmax متابولیت فعال (ramiprilat) تغییر نکرد. مقدار tmax از ramipril و ramiprilat تقریباً 2.5 ساعت افزایش یافته است.
بر اساس این نتایج ، تنظیم دوز رامیپریل در هنگام استفاده از آن در ترکیب با لیگزیزناتید لازم نیست.
مصرف بیش از حد
در طی کارآزمایی های بالینی ، دوز لیکسیزناتید تا 30 میکروگرم دو بار در یک مطالعه 13 هفته ای به بیماران مبتلا به دیابت نوع 2 تزریق شد. افزایش شیوع اختلالات دستگاه گوارش مشاهده شد.
در صورت مصرف بیش از حد ، مطابق با علائم و نشانه های بالینی ، بیمار باید درمان حمایتی مناسبی را شروع کند و باید مقدار دوز لیگزیزناتید به دوز تجویز شده کاهش یابد.