عواقب عدم درمان دیابت
در صورت نگرش غیرمسئولانه به دیابت ، عوارض و عواقب نامطلوب بوجود می آیند ، در نتیجه ، با توجه به مقدار قند زیاد ، به سرعت در حال پیشرفت عوارض در بدن هستند. در دیابت نوع 1 ، عوارض 5-20 سال پس از شروع بیماری ظاهر می شود.
تأثیر منفی بر قلب
 عوارض این سیستم می تواند در بیماری عروق کرونر ، فشار خون بالا و غیره ایجاد شود. اگر در طول مدت درمان شروع نشود ، عواقب جدی می تواند رخ دهد - سکته مغزی ، حمله قلبی.
عوارض این سیستم می تواند در بیماری عروق کرونر ، فشار خون بالا و غیره ایجاد شود. اگر در طول مدت درمان شروع نشود ، عواقب جدی می تواند رخ دهد - سکته مغزی ، حمله قلبی.
بنابراین به بیماران توصیه می شود فشار خون و متابولیسم چربی خود را به دقت کنترل کنند. اگر فشار بیمار عادی باشد ، کافی است در هر مراجعه به پزشک وی را تحت نظر بگیرید. اگر فشار افزایش یافته یا کاهش یابد ، باید بطور منظم با یک تنومتر اندازه گیری شود.
- پایین (دیاستولیک) نباید بیشتر از 85 میلی متر RT باشد. خیابان
- قسمت فوقانی (سیستولیک) نباید بیشتر از 130 میلی متر جیوه باشد. هنر
تأثیر مثبت در عادی سازی فشار ، کاهش اضافه وزن و همچنین کاهش مقدار نمک در مواد غذایی (1 قاشق چای خوری) است. اگر بعد از آن فشار به حالت عادی برگشته است ، پس باید از پزشک معالج استفاده کنید که باید دارو را تجویز کند.
مصرف داروها نه تنها با فشار زیاد یا کم فشار بلکه در فشار عادی نیز باشد تا افزایش نیابد!
اثرات منفی بر روی چشم ها
 عوارض در چشم ظاهر می شود. شبکیه در درجه اول آسیب دیده است. در این حالت ، گردش خون در کوچکترین عروق فوندوس مختل می شود. در چند سال اول ، این عارضه ممکن است به هیچ وجه ظاهر نشود ، این تنها یک چیز است: بیماران مبتلا به دیابت نوع 1 باید سالی یک بار به پزشک بینایی سنج مراجعه کنند!
عوارض در چشم ظاهر می شود. شبکیه در درجه اول آسیب دیده است. در این حالت ، گردش خون در کوچکترین عروق فوندوس مختل می شود. در چند سال اول ، این عارضه ممکن است به هیچ وجه ظاهر نشود ، این تنها یک چیز است: بیماران مبتلا به دیابت نوع 1 باید سالی یک بار به پزشک بینایی سنج مراجعه کنند!
توصیه می شود که فوندوس را به دقت بررسی کنید. با تغییر در قسمت محیطی ، ممکن است بیمار متوجه کاهش چشمگیر چشم نشود. اگر قسمت مرکزی فوندوس آسیب دیده باشد ، این عارضه بسیار سریعتر است و بیمار شروع به شکایت از شروع ضعف خود می کند.
دیواره های چشم به طور قابل توجهی شکننده و شکننده می شوند و همچنین افزایش خونریزی نیز مشاهده می شود. این به این دلیل است که چشم میزان قند خون بالایی دارد. هرچه خونریزی بیشتر باشد ، عروق جدید بیشتری ظاهر می شوند که خونریزی گسترده ای را ایجاد می کنند. و این می تواند به این واقعیت منجر شود که شبکیه می تواند لایه برداری کند و سلولهای بینایی بمیرند.
اگر علائم کاهش بینایی در بیمار مبتلا به دیابت به موقع مشاهده شود ، پس از آن درمان تجویز می شود ، که شامل یک روند طولانی برای بازگرداندن گلوکز در خون بدن است. در صورت لزوم ، فتوآگولاسیون لیزر تجویز می شود - سوزاندن از طریق پرتوهای بخش های تغییر یافته شبکیه.
کما هیپوگلیسمیک (اگر مصرف بیش از حد انسولین اتفاق افتاده باشد)
 کما شرایطی است که در یک واکنش خاص از سیستم عصبی در دنباله خاصی تجلی پیدا می کند. کما می تواند به شدت توسعه یابد. بعضی اوقات زمان کوتاه پیش سازها به حدی کوتاه است که تقریباً بلافاصله کما ممکن است رخ دهد - چند دقیقه کافی است و فرد هوشیاری خود را از دست می دهد ، گاهی اوقات این با فلج شدن مراکز مهم مغز همراه است.
کما شرایطی است که در یک واکنش خاص از سیستم عصبی در دنباله خاصی تجلی پیدا می کند. کما می تواند به شدت توسعه یابد. بعضی اوقات زمان کوتاه پیش سازها به حدی کوتاه است که تقریباً بلافاصله کما ممکن است رخ دهد - چند دقیقه کافی است و فرد هوشیاری خود را از دست می دهد ، گاهی اوقات این با فلج شدن مراکز مهم مغز همراه است.
بنابراین ، می توان نتیجه گرفت که کما هیپوگلیسمی - این آخرین درجه از بروز هیپوگلیسمی است ، با افت سریع قند خون ، خیلی سریع توسعه می یابد. این بیشتر اوقات به دلیل عدم تطابق دوز انسولین در مصرف مواد غذایی است. کما توسط دو مکانیسم ایجاد می شود:
- کاهش قند در مغز - رفتارهای مختل شده ، از دست دادن هوشیاری ، گرفتگی ، اغما ،
- تحریک سیستم سمپاتیک و آدرنال - انواع اختلالات خودمختار ، وازواسپاسم ، احساس تنش ، ترس ، تعریق ، تاکی کاردی ، اضطراب.
تأثیر دیابت بر کلیه ها
نام علمی "نفروپاتی دیابتی" است. کلیه نوعی فیلتر است که مواد لازم را در بدن باقی می گذارد و مواد خطرناک و مضر را به همراه ادرار از بدن خارج می کند.این فیلتر بیانگر تجمع بسیاری از عروق کوچک است. با دیابت نوع 1 ، که برای مدت طولانی بدون درمان باقی می ماند ، تغییراتی در عروق و همچنین در رگ های فوندوس رخ می دهد. با سطح قند خون طبیعی ، فیلتر نباید اجازه دهد پروتئین نیز از آن عبور کند این ماده مناسب است و در دیابت نوع 1 پروتئین می تواند در ادرار ظاهر شود. علاوه بر این ، یک شخص ممکن است این احساس را به هیچ وجه حس نکند.
هر شخصی که دیابت نوع یک دارد ، لازم است سالی یک بار ادرار بدهد (آزمایش عمومی ادرار).
نفروپاتی دیابتی نیز در مراحل اولیه بیماری به راحتی قابل تشخیص است. برای انجام این کار ، باید مقدار میکرو پروتئین موجود در ادرار را محاسبه کنید. با پیشرفت این بیماری ، در فردی که از دیابت نوع یک رنج می برد ، افزایش مکرر فشار مشاهده می شود ، که بر کلیه ها تأثیر منفی می گذارد.
تأثیر دیابت بر روی پاها
یکی از عوارض قابل توجه دیابت را می توان آسیب به پاها ، یعنی پا دانست. در کنار این ، اعصاب و عروق اندامها نیز تحت تأثیر قرار می گیرند. تظاهرات تغییرات شامل کاهش درد و حساسیت دما در پاها است و این می تواند منجر به ایجاد گنگنن یا نقایص زخمی پاها شود.
در برابر این زمینه ، یک آسیب کوچک ممکن است مورد توجه بیمار قرار نگیرد ، در نتیجه باکتری ها به این مکان می روند و شروع به توسعه می کنند. اگر درمانی وجود نداشته باشد ، التهاب به زخم معده تبدیل می شود ، که در مقابل زمینه دیابت نوع 1 بسیار ضعیف است. و اگر درمان فوری رعایت نشود ، توسعه گانگرن امکان پذیر است ، و پس از قطع عضو اندام آسیب دیده.
- ظاهر سوزش
- هر نوع درد
- تهی بودن پا
- سوزن زدن در پاها.
انفارکتوس میوکارد در دیابتی
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
انفارکتوس میوکارد در دیابت یک عارضه جدی است که می تواند منجر به فوت بیمار شود. این دو بیماری تشدیدکننده متقابل نیاز به درمان فشرده ، پیروی دقیق از تمام نسخه های پزشک و جلوگیری از مادام العمر دارند.
چگونه حمله قلبی ایجاد می شود؟
حمله قلبی چیست؟ این چیزی نیست جز مرگ میوکارد پس از قطع حاد گردش خون در قسمت معینی از آن. تغییرات آترواسکلروتیک در عروق مختلف ، از جمله عروق میوکارد ، پیش از توسعه طولانی مدت حمله قلبی است. میزان مرگ و میر ناشی از حمله قلبی در زمان ما کاملاً بالا است و تقریباً 15-20٪ است.
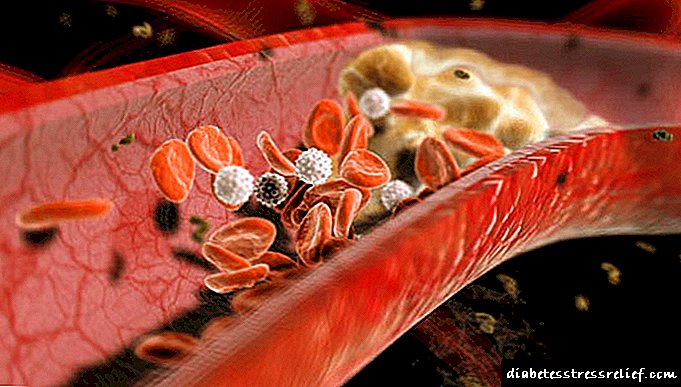
آترواسکلروز رسوب چربی در دیواره عروق است که درنهایت منجر به بسته شدن کامل لومن شریان می شود ، خون نمی تواند ادامه یابد. همچنین احتمال پاره شدن تکه ای از پلاک چربی که با رشد بعدی ترومبوز در کشتی ایجاد شده است ، وجود دارد. این مکانیسم ها منجر به حمله قلبی می شوند. در این حالت ، حمله قلبی لزوماً در عضله قلب رخ نمی دهد. این می تواند یک حمله قلبی مغز ، روده ها ، طحال باشد. اگر روند قطع جریان خون در قلب رخ دهد ، ما در مورد انفارکتوس میوکارد صحبت می کنیم.
برخی از عوامل منجر به رشد سریع آترواسکلروز می شوند. یعنی:
- اضافه وزن
- جنسیت مرد
- فشار خون شریانی
- سیگار کشیدن
- نقض متابولیسم چربی ،
- دیابت قندی
- آسیب کلیه
- تمایل ارثی
حمله قلبی دیابت
اگر یک فرد دیابتی انفارکتوس میوکارد داشته باشد ، پس از آن باید یک دوره شدید پیش بینی شود ، عواقب آن نیز جدی خواهد بود. در نتیجه مطالعه چنین شرایطی مشخص شد که حمله قلبی به بیماری دیابت در سنین بالاتر از آنچه که در مورد بیماری عروق کرونر قلب بدون دیابت انجام می شود ، رشد می کند. این توسط برخی از ویژگی های دوره دیابت تسهیل می شود.
- شدت این بیماری به این دلیل است که با وجود گلوکز بیش از حد در خون ، اثر سمی آن ایجاد می شود و منجر به آسیب به دیواره داخلی رگ ها می شود. و این منجر به افزایش رسوب در مناطق آسیب دیده پلاک های کلسترول می شود.
- چاقی تغذیه نادرست برای مدت طولانی منجر به بیماری جدی می شود.
- فشار خون شریانی یک همراه ثابت دیابت نوع 2 و چاقی است. این عامل در شکست کشتی های کالیبر بزرگ تأثیر می گذارد.
- در دیابت قندی ، ترکیب خون در جهت افزایش ویسکوزیته تغییر می کند. این فاکتور شروع انفارکتوس میوکارد را بسیار تسریع می کند.
- انفارکتوس میوکارد در نزدیکی خویشاوندی مشاهده شد ، حتی به دیابت مبتلا نیست.
- اختلال در متابولیسم چربی و کلسترول. تغذیه نقش اساسی دارد.
یک دیابتی با تجربه معمولاً یک قلب به اصطلاح دیابتی ایجاد می کند. این بدان معنی است که دیواره های آن پوسته می شوند ، ضربان قلب به تدریج ایجاد می شود.
مرگ و میر ناشی از حمله قلبی به دیابت به دلیل فرآیندهای متابولیک و ریکاوری در بدن به میزان قابل توجهی افزایش می یابد.
علائم و ویژگی ها
در افراد بدون اختلال در متابولیسم کربوهیدرات و افراد دیابتی ، علائم انفارکتوس میوکارد می تواند به میزان قابل توجهی متفاوت باشد. غالباً ، همه چیز به طول بیماری بستگی دارد: هرچه مدت زمان دیابت طولانی تر باشد ، علائم حمله قلبی کمتر برجسته می شوند ، که اغلب تشخیص را دشوار می کنند.
مشخصه اصلی علائم اختلال در گردش خون حاد میوکارد - درد قفسه سینه - در دیابت قند خون تراز شده یا ممکن است در کل وجود نداشته باشد. این به این دلیل است که بافت عصبی تحت تأثیر قند زیاد قرار دارد و این منجر به کاهش حساسیت در درد می شود. با توجه به این عامل ، میزان مرگ و میر به میزان قابل توجهی افزایش می یابد.
این بسیار خطرناک است ، زیرا ممکن است بیمار به کمی درد در سمت چپ توجه نکند ، و بدتر شدن آن را می توان جهش در سطح قند دانست.
در صورت بروز حمله قلبی چه علائمی می تواند از نظر دیابتی ایجاد کند؟ بیمار ممکن است شرایط زیر را یادداشت کند:
- درد ، احساس فشرده سازی در پشت ساق ،
- دست چپ به شدت از دست داده ، درد در آن احساس می شود ،
- درد در فک پایین می تواند در سمت چپ مشاهده شود ، ناراحتی وسواس ،
- نقض شدید رفاه ، ضعف ،
- احساس وقفه در کار قلب وجود دارد ،
- تنگی نفس رخ می دهد
- ضعف ، سرگیجه ایجاد می شود.
از آنجایی که تمام مراحل بهبودی در دیابت قندی مختل شده است ، ایجاد انفارکتوس میوکارد با کانونی بزرگ بسیار بیشتر از افراد فاقد دیابت اتفاق می افتد. عواقب این حمله قلبی بسیار سخت تر است.
در بیماران دیابتی ، خطر بیشتری وجود دارد که دوباره انفارکتوس میوکارد رخ دهد.
برای اینکه درمان انفارکتوس میوکارد موفقیت آمیز باشد و عواقب نامطلوب حاصل نشود ، لازم است قبل از هر چیز قند خون عادی شود. فقط در زمینه کنترل کافی سطح گلوکز می توان نتایج مثبتی حاصل کرد.
مؤثرترین روشهای بازیابی جریان خون پس از سکته قلبی ، درمان جراحی است. این امر به ویژه در مورد دیابت صادق است ، زیرا خطر عوارض و مرگ و میر در چنین بیمارانی بسیار بیشتر است. آنها به آنژیوپلاستی و استنتینگ عروقی متوسل می شوند. این کار از درمان با داروهایی که لخته خون را حل می کنند ، موثرتر است.
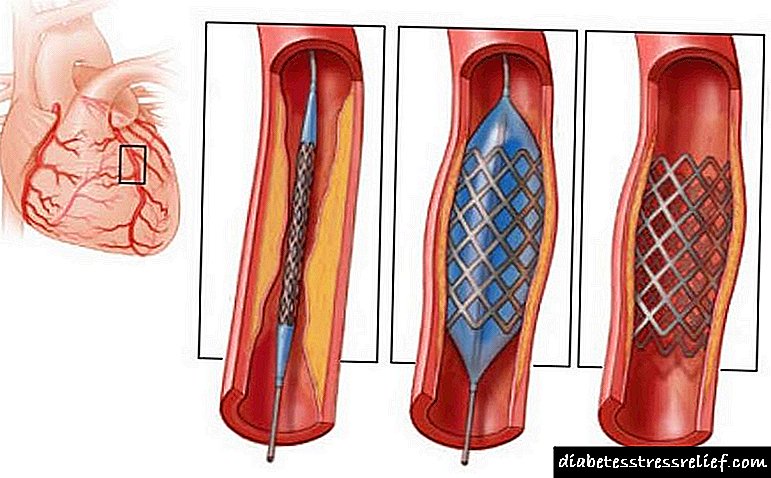
اگر ارائه کمکهای جراحی اضطراری غیرممکن باشد ، درمان انفارکتوس میوکارد به درمان ترومبولیتیک کاهش می یابد. همچنین برای گرفتن استاتین ، مشتقات آسپیرین ، در صورت لزوم ، داروهایی برای کاهش فشار خون ، گلیکوزیدهای قلبی تجویز می شود.
بعد از حمله قلبی به دیابت ، باید در جدول استاندارد شماره 9 رعایت کنید. این ماده غذایی است که به طور کامل با الزامات رژیم غذایی بیماری عروق کرونر قلب مطابقت دارد. علاوه بر این ، دائماً با رعایت این رژیم ، می توانید مشکلات قلبی را برای مدت طولانی فراموش کنید. اصول رژیم:
- تغذیه باید کامل باشد ،
- شما باید از کربوهیدراتهای سریع خودداری کنید ،
- چربی های حیوانی باید از مطالعه خارج شوند
- غذا باید با رژیم دقیق مطابقت داشته باشد ،
- نظارت مداوم بر میزان گلوکز ،
- کنترل کلسترول.
تغذیه نقطه شروع است که می تواند بر روند بیماری تأثیر بگذارد ، خطر عوارض بعد از حمله قلبی را کاهش دهد ، یا برعکس ، در صورت عدم رعایت رژیم ، آن را افزایش دهد. مرگ و میر پس از حمله قلبی تا حد زیادی به تغذیه بستگی دارد.
پیشگیری
اقدامات پیشگیرانه به کند شدن روند بیماری عروق کرونر قلب کمک خواهد کرد. در صورت وجود دیابت ، اولین نکته در پیشگیری ، نظارت مداوم و اصلاح میزان قند خون است. برای جلوگیری از عواقب جدی مانند حمله قلبی ، باید:
- رژیم خود را "به حالت عادی" برسانید ، یعنی به جدول شماره 9 بروید ،
- حرکت بیشتر ، قدم زدن ، قدم زدن ،
- ترک سیگار
- فشارخون شریانی را درمان کنید ،
- مایعات زیادی بنوشید
- سطح کلسترول و گلوکز را کنترل و تنظیم کنید ،
- درمان به موقع بیماریهای همزمان.
درمان انفارکتوس میوکارد با دیابت باید کاملاً مطابق دستورالعمل پزشک انجام شود. خود نظم و درمان کافی از عوارض بعد از حمله قلبی جلوگیری می کند.
عواقب احتمالی نادیده گرفتن درمان دیابت
 دیابت قندی فقط یک بیماری نیست که می تواند کیفیت زندگی فرد را به طرز چشمگیری بدتر کند.
دیابت قندی فقط یک بیماری نیست که می تواند کیفیت زندگی فرد را به طرز چشمگیری بدتر کند.
اگر توصیه های پزشک را رعایت نکنید و اقدامات احتیاطی را رعایت نکنید ، ممکن است عوارضی به وجود بیاید که باعث اختلال در روش معمول می شود. به دلیل برخی از آنها ، اگر پزشکان به او کمک نکنند ، ممکن است بیمار معلول شود یا حتی بمیرد.
پیامدهای دیابت چیست؟
علل عوارض
تمام عواقب احتمالی دیابت را می توان به زودرس ، دیررس و مزمن تقسیم کرد. برای جلوگیری از بروز آنها یا به حداقل رساندن خطرات مرتبط با آنها ، باید بدانید چه عاملی منجر به ایجاد عوارض می شود.
دلیل اصلی ظاهر را می توان افزایش سطح گلوکز در خون یک فرد دیابتی نامید. در بدن سالم از محصولات پوسیدگی آن استفاده می شود.
اما با یک بیماری قند ، متابولیسم اغلب مختل می شود ، به همین دلیل این باقیمانده ها در جریان خون جمع می شوند و در عملکرد طبیعی اندام ها و سیستم ها دخالت می کنند. بیشتر اوقات روی عروق اثر می گذارد. حرکت خون از طریق آنها مانع است ، به همین دلیل اندامهای مختلف کمبود مواد مغذی را تجربه می کنند. هرچه قند بیشتر باشد ، خسارت وارد شده به بدن نیز بیشتر خواهد شد.
با گذشت طولانی از بیماری ، رگ ها نازک تر شده و شکننده می شوند. اوضاع بدتر می شود زیرا تغییرات پاتولوژیکی در فیبرهای عصبی نیز رخ می دهد. همچنین لازم به ذکر است که در بیماران دیابتی ، متابولیسم لیپیدها نیز مختل می شوند که منجر به افزایش چربی و کلسترول خون می شود.
این امر فقط با درمان با کیفیت بالا قابل پیشگیری یا کند می باشد ، در طی آن پزشک تمام مراحل لازم را تجویز می کند و بیمار توصیه های خود را دنبال می کند. اگر نکات ایمنی نقض شود ، خطر ابتلا به دیابت شدید افزایش می یابد.
این اتفاق در شرایطی رخ می دهد که بیمار اقدامات زیر را انجام دهد:
- نقض رژیم
- عدم کنترل بر شاخص های قند ،
- امتناع از پیگیری توصیه های مربوط به حفظ سطح گلوکز ،
- استفاده از مواد مضر ، عادات خطرناک (سیگار کشیدن ، سوء مصرف الکل) ،
- محدودیت تحرک و فعالیت بدنی.
در این راستا ، لازم است که از دستورالعمل های متخصص پیروی شود تا از تغییرات پاتولوژیک جلوگیری شود. فکر نکنید تغییرات سبک زندگی قادر به تأثیرگذاری بر اوضاع نیستند.
برای آقایان این بیماری از زنان خطرناک تر است ، زیرا تمایل به افزایش وزن دارند. این پدیده ممکن است اوضاع را بیشتر کند. بعلاوه در مردان علائم عوارض نسبت به خانمها کمتر است ، که تشخیص به موقع این مشکل را دشوار می کند.
سخنرانی ویدئویی در مورد علل و علائم دیابت:
عواقب دیابت
عوارض بیماری قند بسیار متنوع است. برخی از آنها خطری جدی برای سلامتی و زندگی بیمار به همراه دارند.
بیشتر اوقات در میان آنها خوانده می شود:
- رتینوپاتی
- نفروپاتی
- انسفالوپاتی
- آنژیوپاتی
- آرتروپاتی
- پای دیابتی و غیره
ارزش آن است که این آسیب شناسی ها با جزئیات بیشتری مورد بررسی قرار گیرد تا بتوانیم به موقع از بروز آنها جلوگیری کرده و یا از پیشرفت آنها ردیابی کنیم.
رتینوپاتی
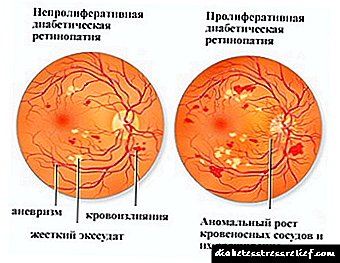 این عارضه اغلب نتیجه دیابت نوع 2 پیشرفته است. هرچه زمان بیشتری از شروع بیماری زمینه ای می گذرد ، خطر ابتلا به رتینوپاتی بیشتر می شود.
این عارضه اغلب نتیجه دیابت نوع 2 پیشرفته است. هرچه زمان بیشتری از شروع بیماری زمینه ای می گذرد ، خطر ابتلا به رتینوپاتی بیشتر می شود.
بروز و پیشرفت آن فقط در صورت مشاهده تمام نسخه های پزشک امکان پذیر است. میزان خطر با توجه به شدت دیابت تعیین می شود.
این تخلف یکی از بیماری های چشم است و شبکیه را تحت تأثیر قرار می دهد. دلیل وقوع آن از بین رفتن خاصیت ارتجاعی در عروق است که باعث خونریزی نقطه ای در چشم می شود.
با پیشرفت ، چنین خونریزی ها شایع تر می شوند ، ورم و آنوریسم ایجاد می شود. نتیجه ممکن است جداشدگی شبکیه و از بین رفتن باشد.
خطرناک ترین نوسانات قرائت گلوکز است. آنها منجر به بروز بیماری و شدت آن می شوند. بنابراین ، کنترل مقدار قند بسیار مهم است و سعی کنید آن را در همان سطح نگه دارید. در این حالت ، آسیب شناسی ممکن است فروکش کند.
نفروپاتی
 این بیماری در نتیجه دوره طولانی دیابت نوع 2 بروز می کند. در این حالت ، اغلب بدون علائم قابل توجه تشکیل می شود. این بیماری با اختلالات متابولیکی برانگیخته می شود و به همین دلیل در عروق خونی به خصوص ریزگردها مشکلاتی وجود دارد.
این بیماری در نتیجه دوره طولانی دیابت نوع 2 بروز می کند. در این حالت ، اغلب بدون علائم قابل توجه تشکیل می شود. این بیماری با اختلالات متابولیکی برانگیخته می شود و به همین دلیل در عروق خونی به خصوص ریزگردها مشکلاتی وجود دارد.
تجمع یون های سدیم در خون ، که به دلیل مقدار بالای گلوکز رخ می دهد ، باعث از بین رفتن بافت کلیوی (توبول ها و گلومرول های کلیوی) می شود. در آینده ، این آسیب شناسی به نارسایی کلیوی مبتلا می شود.
لازم به ذکر است نفروپاتی به عنوان یک گروه کلی از تخلفات درک می شود. آنها با یک اصل مشترک متحد می شوند - مشکلات مربوط به خون رسانی به کلیه ها.
- پیلونفریت ،
- تشکیل رسوبات چربی در لولههای کلیوی ،
- تصلب شرایین کلیوی ،
- گلومرولوسکلروز ،
- تخریب نکروز توبولهای کلیوی و غیره
نفروپاتی یک بیماری بسیار جدی است ، به همین دلیل به بیماران گروه معلولیت اعطا می شود.
آنژیوپاتی
 این آسیب شناسی نیز اغلب به عنوان نتیجه دیابت نوع 2 بدست می آید. با توسعه آن ، دیواره های مویرگ ها نازک تر می شوند و دیواره رگ های خونی آسیب می بینند.
این آسیب شناسی نیز اغلب به عنوان نتیجه دیابت نوع 2 بدست می آید. با توسعه آن ، دیواره های مویرگ ها نازک تر می شوند و دیواره رگ های خونی آسیب می بینند.
این بیماری به دو گونه تقسیم می شود: میکروآنژیوپاتی (اختلالات موثر بر عروق اندام بینایی و کلیه ها) و ماکروآنژیوپاتی (در عروق قلب و عروق پاها مشکلی وجود دارد).
میکروآنژیوپاتی با پیشرفت بیشتر منجر به بیماری کلیه می شود.
در توسعه ماکروانژیوپاتی ، 4 مرحله از هم تفکیک می شود:
- بروز آترواسکلروز. تشخیص بدون استفاده از روشهای ابزار دشوار است.
- ظاهر درد هنگام راه رفتن. بیشتر اوقات ، ناراحتی در قسمت پایینی یا ران موضعی است.
- تقویت درد در پاها. در صورت گرفتن موقعیت افقی می توان آنها را مشاهده کرد.
- تشکیل زخم. عارضه آنها گانگرن است. اگر به بیمار توجه پزشکی نشود ، ممکن است مرد.
از این نظر ، در دیابت قندی ، توصیه می شود که در مراحل اولیه برای تشخیص آنژیوپاتی ، معاینه مکرر انجام شود.
عواقب و دلایل دیابت

سالهاست که بدون موفقیت با DIABETES تلاش می کنید؟
رئیس انستیتو: ”شما را شگفت زده خواهید کرد که با مصرف آن هر روز ، دیابت آسان است.
تمام عوارض و پیامدهای دیابت با افزایش سطح قند خون و شرایط حاد - و سایر مواد مانند اسید لاکتیک همراه است. در بدن سالم ، محصولات متابولیک از طریق کلیه ها تجزیه و دفع می شوند. اما اگر متابولیسم یک فرد مختل شود ، این "ضایعات" در خون باقی می مانند. عوارض حاد دیابت نوع 1 و نوع 2 می تواند در چند روز ، ساعت ها و گاهی اوقات دقیقه بروز کند.
عوارض مزمن در کسانی که 10-15 سال بیمار هستند ، رخ می دهد. این تأثیرات مستقیماً با قند خون بالا ارتباط دارد. دلیل اصلی آنها شکنندگی رگ های خونی و تغییرات دردناک فیبرهای عصبی در اندام ها است. اول از همه ، این بیماری بر مویرگ ها تأثیر می گذارد. آنها به شبکیه ، فیلترهای کلیوی ، گلومرول ها و پوست پا نفوذ می کنند.

مردان حتی اگر دچار اضافه وزن نباشند ، باید نسبت به زنان بیشتر مراقب باشند. دیابت در مردان اغلب با وراثت همراه است. یکی دیگر از ویژگی های دوره بیماری در جنس قوی تر - علائم بیرونی بیماری کمتر است ، اما سریعتر بروز می کند. بنابراین ، در اولین علائم مشکوک ، باید آزمایش خون برای قند انجام شود.
پای دیابتی
 به دلیل اختلال در میکروسیرکولاسیون خون ، بافت های بدن فاقد مواد مغذی هستند. نتیجه آسیب رساندن به رگ های خونی و اعصاب است.
به دلیل اختلال در میکروسیرکولاسیون خون ، بافت های بدن فاقد مواد مغذی هستند. نتیجه آسیب رساندن به رگ های خونی و اعصاب است.
اگر ضایعات در اندام تحتانی تأثیر بگذارد ، ممکن است بیماری مانند پای دیابتی ایجاد شود. آنچه که این آسیب شناسی به نظر می رسد ، می توانید با دیدن عکس متوجه شوید.
با سوزن زدن و احساس سوزش جزئی در پاها شروع می شود ، اما پس از آن علائمی مانند:
- ضعف
- درد شدید
- بی حسی
- کاهش حساسیت.
هرگونه عفونت با این آسیب شناسی می تواند باعث گسترش سریع میکرو فلورای بیماری زا شود ، به همین دلیل سایر ارگان ها نیز در معرض خطر هستند.
ایجاد پای دیابتی در 3 مرحله انجام می شود:
- بروز پلی نوروپاتی. در این حالت ، انتهای عصبی در پاها آسیب دیده است.
- مرحله ایسکمیک این بیماری با اختلالات عروقی مشخص می شود ، به همین دلیل بافت ها فاقد تغذیه هستند.
- مرحله مختلط. این بیماری شدیدترین محسوب می شود ، زیرا با حضور در آن ، مشکلاتی در مورد پایان دادن به اعصاب و خون رسانی وجود دارد. در نتیجه ، گانگرن می تواند توسعه یابد.
به احتمال زیاد بروز چنین آسیب شناسی در بیمارانی که حداقل 10 سال از بیماری دیابت رنج می برند. آنها باید کفش هایی با کیفیت بالا انتخاب کنند و از ایجاد ترک و گوشه روی پاها جلوگیری کنند.
عوارض حاد
کما دیابتی به دلیل هایپرگلیسمی ایجاد می شود. انواع دیگر عوارض حاد دیابت عبارتند از: کتواسیدوز ، هیپوگلیسمیک ، کما "اسید لاکتیک". هر یک از عوارض می توانند هم به خودی خود و هم هنگام با یکدیگر ترکیب شوند. علائم و عواقب آنها مشابه و به همان اندازه خطرناک است: از دست دادن هوشیاری ، اختلال در عملکرد اعضای بدن.
کتواسیدوز اغلب در بیماران مبتلا به بیماری نوع 1 بروز می کند. در بیماران مبتلا به دیابت نوع 2 ، فقط در موارد شدید. بدن با کمبود گلوکز انرژی کافی ندارد و شروع به استخراج آن از چربی ها می کند. اما از آنجا که با توجه به پیش زمینه این بیماری ، متابولیسم درست نیست ، "ضایعات" پردازش آنها در خون جمع می شود. بیمار دارای نفس استون ، ضعف شدید ، سریع تنفس است.
هیپوگلیسمی ، یعنی افت شدید قند ، در بیماریهای هر دو نوع نیز مشاهده می شود. این باعث دوز نادرست انسولین ، الکل قوی ، ورزش بیش از حد می شود. این عارضه می تواند به سرعت در عرض چند دقیقه بروز کند.
با دیابت نوع 2 ، افراد بالای پنجاه سال اغلب دچار کما هایپراسمولار و اسید لاکتیک هستند. اولین مورد باعث اضافی سدیم و گلوکز در خون می شود. چنین بیمار نمی تواند عطش خود را فرو ببرد ، اغلب و اغلب ادرار می کند. مورد دوم ، افراد با نارسایی قلبی و عروقی ، کلیوی و کبد را تهدید می کند. فشار خون بیمار به شدت افت می کند و جریان ادرار متوقف می شود.
انسفالوپاتی
به این کار شکست ساختارهای مغز گفته می شود.
در اثر انحرافاتی از قبیل ایجاد می شود:
- هیپوکسی
- خون کافی ،
- تخریب سلولهای مغزی.
همه اینها می تواند در دیابت قندی آشکار شود ، به همین دلیل هوشیاری لازم است. در مرحله اولیه توسعه ، تشخیص انسفالوپاتی دشوار است زیرا علائمی وجود ندارد. این بدان معناست که جستجوی امتحانات برنامه ریزی شده توسط پزشک و امتناع از معاینات قابل قبول نیست.
هنگامی که بیماری شروع به پیشرفت می کند ، علائمی مانند:
- خستگی ،
- اضطراب
- بی خوابی
- سردردها (تمایل به شدت بخشیدن به آنها) ،
- مشکلات غلظت ،
- نقص بینایی
- مشکلات هماهنگی
در آینده ممکن است بیمار دچار اختلال در حافظه شود ، ضعف ، سردرگمی محتمل است. با گذشت زمان ، فرد توانایی تأمین مستقل نیازهای خود را از دست می دهد ، درمانده می شود و به دیگران وابسته می شود. همچنین خطر سکته مغزی یا نکروز در ساختارهای فردی مغز نیز وجود دارد.
چشم ها: رتینوپاتی دیابتی
یکی از عواقب خطرناک دیابت (اغلب از نوع 2) نزدیک بینی و کوری است. رتینوپاتی دیابتی ، کوچکترین مویرگهایی را که شبکیه را سوراخ می کنند شکننده می کند. رگها ترکیده و خونریزی در فوندوس با گذشت زمان منجر به جدا شدن شبکیه می شود. عارضه دیگر پوشاندن لنز یا آب مروارید است. رتینوپاتی و نزدیک بینی تقریبا در هرکسی که بیش از 20 سال بیمار بوده است رخ می دهد.
افراد دیابتی باید به خاطر داشته باشند که رتینوپاتی به آرامی و به تدریج توسعه می یابد. بنابراین ، آنها باید سالی یک بار بینایی خود را بررسی کنند. پزشک با بررسی فوندوس ، میزان عروق را که قبلاً متحمل شده اند ، مشخص می کند و معالجه را برای شما تجویز می کند.
اما اگر میوپیا با عینک به طور کامل اصلاح شود ، پس از آن با دیابت همراه نیست!
قلب و سیستم گردش خون: آنژیوپاتی
هنگامی که دیواره رگ های خونی ، از جمله مغز و قلب ، پلاستیک را از دست می دهند ، متراکم می شوند و بتدریج باریک می شوند ، فشار خون بیمار افزایش می یابد. عضله قلب نیز رنج می برد: بیماران اغلب دچار حملات آریتمی و آنژین می شوند. بیماری نوع 2 می تواند در یک سال به سکته مغزی یا حمله قلبی منجر شود! این خطر در مردان و خانمهای مسن که اضافه وزن دارند و در بیماران سیگاری افزایش یافته است.
دیابت یک بیماری موذی است. عواقب آن گاهی برای مدت زمان طولانی توسعه می یابد ، اما فوراً ظاهر می شود. افرادی که از این بیماری رنج می برند ، باید روزانه فشار خون خود را کنترل کنند. در صورت وجود این بیماری ، توصیه می شود فشار خون را در فاصله 130/85 میلی متر جیوه حفظ کنید. هنر
پلی نوروپاتی: علائم و عواقب آن
این عارضه به تدریج و بیشتر در مردان سیگاری و زنان چاق مبتلا به بیماری نوع 2 بروز می کند. اولین نشانه ها در شب ظاهر می شوند. در ابتدا به نظر بیمار می رسد که انگار دستکش را روی دست های خود می گذارند و جوراب های ساق بلند روی پاهای او کشیده شده است ، پوست زیر آنها سوزن زده و می سوزد و اندام وی بی حس می شود. به تدریج ، حساسیت در انگشتان دست و در عین حال کاملاً از بین می رود. آنها نه تنها احساس گرما ، سرما ، بلکه لمس و بعداً درد را نیز متوقف می کنند.
این پلی نوروپاتی است - آسیب به الیاف عصبی محیطی (دوردست) و انتهای آن. ضعف در بازوها و پاها وجود دارد. برخی دچار درد تیراندازی شدید در مفاصل ، گرفتگی عضلات دست ها ، ماهیچه های گوساله و عضلات ران می شوند.
پای دیابتی چیست؟
علت "پای دیابتی" کاهش حساسیت عصبی و اختلال در گردش خون در پا است. افرادی که مدت زمان طولانی ، 15-20 ساله بیمار شده اند ، مجبور به ترس از کوچکترین زخم روی پا هستند: ذرت هایی که به خون ریخته می شوند می توانند به زخم باز تبدیل شوند و یک ترک کوچک روی پاشنه می تواند به یک آبسه چرکی تبدیل شود. بیماریهای قارچی پوست و ناخنها برای بیماران دیابتی نوع 2 خطر کمتری ندارد.

زخم های پا در میان فرم شدید این بیماری خطرناک نیستند زیرا فقط بهبودی آنها دشوار است. با گذشت زمان ، بخشی از بافت شروع به مردن می کند ، زخم های استوایی رخ می دهد. گاهی اوقات نوبت به گانگرن می رسد ، و سپس اندام باید قطع شود. این عارضه در افراد سیگاری مسن شایع تر است. بیماران باید بهداشتی باشند ، کفش های تنگ نپوشند و پابرهنه راه نروند.
عوارض دیابتی شایع
این بیماری کار همه ارگان ها را مختل می کند: برخی از آنها با هدف "هدف" گرفته می شوند ، در حالی که برخی دیگر "بر روی مماس لمس می شوند". به دلیل اختلال در گردش خون ، افراد دیابتی از بیماری درماتیت ، لثه ، بیماری پریودنتال رنج می برند: لثه ها متورم می شوند ، دندان های شل و سالم از بین می روند. دستگاه گوارش و ناحیه تناسلی نیز رنج می برند. در خانم ها اگر درمان نشوند ، عواقب دیابت می تواند سقط جنین ، زایمان زودرس باشد. در مردان ، شکل شدید بیماری منجر به ناتوانی جنسی می شود. کاهش میل جنسی تقریباً در نیمی از مردان مبتلا به دیابت نوع 2 مشاهده می شود.
عوارض بارداری
هر نوع دیابت به ویژه برای زنان باردار خطرناک است. معمولاً بعد از زایمان ، متابولیسم به حالت عادی برمی گردد ، اما در خانم های دارای اضافه وزن ، بعضی اوقات بیماری نوع 2 بروز می کند.
هم برای مادر و هم برای نوزاد خطرناک است. کودک مقدار زیادی قند را از طریق بند ناف و جفت دریافت می کند ، بنابراین در بدو تولد وزن زیادی دارد و اندام های داخلی آن زمان تشکیل ندارند. اثرات طولانی مدت بیماری مادر تمایل به چاقی خصوصاً در پسران دارد.
آرتروپاتی
 این بیماری پس از حدود 5 سال زندگی با دیابت شکل می گیرد. این بیماری در افراد در سنین مختلف حتی در افراد جوان بروز می کند. ظاهر آن به دلیل اسیدوز دیابتی است.
این بیماری پس از حدود 5 سال زندگی با دیابت شکل می گیرد. این بیماری در افراد در سنین مختلف حتی در افراد جوان بروز می کند. ظاهر آن به دلیل اسیدوز دیابتی است.
مشکل از بین رفتن مفاصل است که به دلیل کمبود نمک کلسیم ایجاد می شود.
علائم اصلی آرتروپاتی درد شدید هنگام راه رفتن است. به دلیل آنها مقابله با وظایف روزمره برای بیمار دشوار است. در موارد شدید ، بیمار ظرفیت کار خود را از دست می دهد.
به طور معمول ، آرتروپاتی در مفاصل زیر تأثیر می گذارد:
در منطقه آنها است که شدیدترین درد رخ می دهد. این بیماری می تواند همراه با تب و همچنین ایجاد ادم در مناطق آسیب دیده باشد. با وجود آرتروپاتی احتمال تغییرات هورمونی در بدن وجود دارد که می تواند مشکلات سلامتی بیشتری را ایجاد کند.
دیابت چیست؟
امروز دیابت چیست ، همه می دانند. این یک بیماری است که در اثر نقض فرآیندهای متابولیک پیچیده ، یعنی کربوهیدرات ایجاد می شود. این بیماری با افزایش کنترل نشده قند خون همراه است. گلوکز بیش از حد در ادرار نیز تشخیص داده می شود (طبیعی است - در آنجا نیست). پیشرفت بیماری کم و بیش عواقب تهدید کننده زندگی را در پی دارد. همه ارگان ها و سیستم های اندام آسیب دیده اند ، همیشه خطر ابتلا به کما (هیپوگلیسمی ، قند خون) وجود دارد. اغما اغلب باعث مرگ می شود.
با دیابت ، اختلالات متابولیکی جدی در بدن ایجاد می شود. تشخیص براساس علائم مشخصه و آزمایشات آزمایشگاهی با دقت بالا انجام می شود.
دیابت حاملگی - چیست؟
این شکل در خانمهایی که قبلاً هیچگاه افزایش قند خون در زندگی خود نداشته اند ، در جایی بعد از هفته بیستم بارداری بروز می کند.
اگر زن مبتلا به دیابت به هر شکلی باشد ، مقدار اضافی گلوکز در جنین تجمع می یابد و به چربی تبدیل می شود. در چنین کودکانی ، لوزالمعده مقادیر زیادی انسولین را برای استفاده از گلوکز از مادر تولید می کند. علاوه بر این ، در نوزادان ، قند خون کاهش می یابد. نوزادان خطر ابتلا به چاقی ، مشکلات تنفسی و احتمال ابتلا به دیابت نوع 2 در بزرگسالی را افزایش می دهند.
 عوامل خطر اصلی در ایجاد دیابت حاملگی عبارتند از:
عوامل خطر اصلی در ایجاد دیابت حاملگی عبارتند از:
- سن زن بالای 40 سال است که خطر ابتلا به بیماری را دو برابر می کند ،
- وجود دیابت در نزدیکان ،
- متعلق به نژاد سفید نیست ،
- پوند اضافی (شاخص توده بدنی قبل از بارداری) ،
- به دنیا آمدن کودکی که بیش از 4/4 کیلوگرم وزن داشته باشد یا مرده باشد بدون هیچ دلیل واضحی ،
- سیگار کشیدن
در صورت وجود عوامل پیشنهادی ، پزشک علاوه بر این آزمایش تأیید کننده دیگری را نیز تجویز می کند. بیشتر زنان باردار برای درمان دیابت بارداری به انسولین احتیاج ندارند.
بازگشت به مطالب
علل و علائم
دلایل اصلی ایجاد دیابت حاملگی عبارتند از:
- وراثت
- بیماریهای خود ایمنی که سلولهای لوزالمعده توسط سیستم ایمنی بدن از بین می روند ،
- عفونت های ویروسی که به لوزالمعده آسیب می رسانند و روند خود ایمنی را تحریک می کنند ،
- سبک زندگی
- رژیم

علائم دیابت حاملگی عبارتند از:
- افزایش شدید وزن
- افزایش حجم ادرار ،
- تشنگی مداوم
- کاهش فعالیت
- از دست دادن اشتها.
بازگشت به مطالب
تشخیص و درمان دیابت حاملگی
اگر یک زن باردار حداقل یک عامل خطر ابتلا به دیابت بارداری داشته باشد یا مشکوک باشد ، باید آزمایش GTT را انجام دهد. بر اساس نتایج حاصل از تجزیه و تحلیل ، نتیجه گیری در مورد وجود / عدم وجود دیابت حاملگی در مادر آینده است.
ابتدا پزشک برای دیدن سطح اولیه و تأیید تشخیص دیابت حاملگی ، آزمایش خون را به بیمار تجویز می کند. سپس او نظارت خواهد کرد که آیا قند در حد طبیعی است یا خارج از مرزهای آن است.
پزشک اقدامات درمانی زیر را تجویز می کند:
- رژیم و ورزش مناسب ،
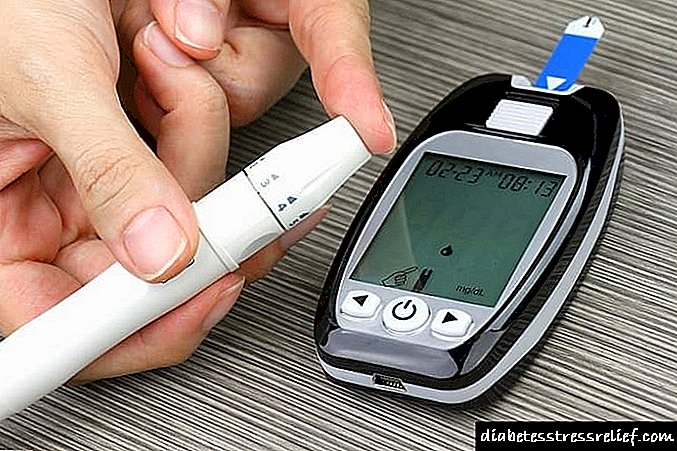
- استفاده از دستگاه مخصوص اندازه گیری قند ،
- داروهای دیابت و در صورت لزوم تزریق انسولین.
بازگشت به مطالب
عوارض و پیشگیری های احتمالی
با کمترین ظن به دیابت حاملگی ، مشورت پزشک ضروری است. برای جلوگیری از پیشرفت بیماری ، توصیه های زیر باید دنبال شود:

- رژیم غذایی کم قند و چربی را دنبال کنید ،
- غذاهای پر فیبر مصرف کنید
- کاهش وزن
- به طور منظم و کسری غذا بخورید ، با مشاهده فواصل مساوی بین زمان وعده های غذایی ،
- هر روز باید شارژ شود ، با حفظ وزن مطلوب ،
- دائماً سطح بدن او ، به ویژه پا را مورد بازرسی قرار می دهد تا ظاهر زخم ها و عفونت ها از دست نرود ،
- برهنه نرو
- پا را هر روز با صابون کودک بشویید ، بعد از شستشو به آرامی پاک کنید و پودر تالک را روی پاها بمالید ،
- تراشیدن باید با دقت انجام شود ، با دقت بریدن انگشتان پا ،
- بهداشت را با دقت بخوانید
- وضعیت طبیعی دندان ها و حفره دهان را حفظ کنید.
بازگشت به مطالب
تأثیر دیابت حاملگی بر رشد جنین
او عوارضی مانند جنین دیابتی دارد. غالباً در زنان مبتلا به دیابت کودکان بزرگی متولد می شوند که اندام آنها غالباً توسعه نیافته است و نمی توانند عملکرد خود را انجام دهند. این منجر به چنین اختلالی می شود:
- تنفسی
- قلبی عروقی
- عصبی
چنین نوزادانی سطح کافی در خون ندارند ، که نیاز به تزریق گلوکز یا سایر محلولهای ویژه بلافاصله پس از تولد دارد. در روزهای اول ، کودکان به زردی مبتلا می شوند ، وزن بدن آنها کاهش می یابد و بهبودی آهسته آن صورت می گیرد. خونریزی روی پوست تمام سطح بدن ، سیانوز و تورم نیز قابل ذکر است.
 اگر یک زن باردار در دوران بارداری درمانی مناسب دریافت نکرده باشد ، در 75٪ از کل موارد مرگ و میر مشاهده می شود. با نظارت تخصصی ، این مقدار به 15٪ کاهش می یابد.
اگر یک زن باردار در دوران بارداری درمانی مناسب دریافت نکرده باشد ، در 75٪ از کل موارد مرگ و میر مشاهده می شود. با نظارت تخصصی ، این مقدار به 15٪ کاهش می یابد.
برای جلوگیری از اثرات دیابت بر روی یک نوزاد متولد نشده ، نظارت دقیق بر قند خون لازم است. تمام توصیه های پزشک باید رعایت شود ، برای این بیماری درمان شود و درست بخورید.
هم اکنون می توانید با پزشک ملاقات کنید و ملاقات کنید:
پیشینه تاریخی
هیچ اطلاعات موثقی در مورد دقیقاً ابتدای ورود افراد با بیماری خطرناک وجود ندارد. می توان گفت که اولین مراجعات به یک بیماری مشابه در توصیف دیابت قدمت آن به قرن سوم قبل از میلاد باز می گردد. شفا دهنده های مصر باستان و یونان باستان ، رومی و شرقی Eesculapius با او به خوبی آشنا بودند. در اروپای قرون وسطایی نیز تلاش شده است تا "آنچه دیابت است" توضیح داده شود ، تا ماهیت این بیماری را که افراد طبقات مختلف را تحت تأثیر قرار داده توصیف کند. در آن روزها نمی توان دلایل واقعی ابتلا به دیابت را تعیین کرد ، بنابراین بیشتر افراد بیمار محکوم به مرگ شدند.
اصطلاح "دیابت" در ابتدا توسط آریتوس (قرن دوم میلادی) ، پزشک رومی به کار رفته بود. وی این بیماری را "درد و رنج غیرقابل تحمل" توصیف کرد که عمدتا در بین جنس مذکر گسترش یافته است ، که بدن را در ادرار حل می کند. غیر دشمنان بدون توقف ، احساس تشنگی غیرقابل تحمل می کنند ، زندگی آنها فریبنده و کوتاه است. " در زمان های قدیم ، تشخیص مبتنی بر علائم بیرونی بود.
اگر كودك یا جوانی بیمار شد (دیابت نوع 1) ، به زودی از كما درگذشت. هنگامی که این بیماری در یک بیمار بالغ (طبق طبقه بندی مدرن - دیابت نوع 2) ایجاد شد ، با کمک یک رژیم غذایی خاص ، گیاهان دارویی ، به او کمکهای ابتدایی ارائه شد.
مطالعات بعدی باعث شده است تا پزشکی برای یافتن دلایل واقعی بیماری و روشهای درمانی آن نزدیک شود:
- 1776 - انگلیسی دکتر دابسون تشخیص داد که طعم قند ادرار از یک بیمار نتیجه ای است که از افزایش قند موجود در آن است. بنابراین ، آنها شروع به تماس با دیابت "قند" کردند ،
- 1796 - اهمیت حفظ رژیم غذایی دیابتی ها ، ورزش مناسب ، توجیه شد ،
- 1841 - پزشکان آموختند که چگونه گلوکز آزمایشگاهی را در ادرار و سپس در خون تعیین کنند ،

- 1921 - انسولین برای اولین بار سنتز شد ، که در سال 1922 برای معالجه بیماران مبتلا به دیابت مورد استفاده قرار گرفت ،
- 1956 - در مورد خواص گروه ویژه ای از داروها که می توانند بدن را تولید انسولین کنند ، مورد بررسی قرار گرفت.
- 1960 - ساختار انسولین انسانی را توصیف می کند ،
- 1979 - انسولین کامل انسانی به لطف مهندسی ژنتیک سنتز می شود.
داروهای فعلی به شما امکان می دهد زندگی را به حداکثر برسانید و فعالیت دیابتی ها را بهینه کنید.
طبقه بندی
معمولاً دیابت به دو نوع اصلی تقسیم می شود - وابسته به انسولین (IDDM) و غیر وابسته به انسولین (IDDM). همچنین دیابت حاملگی و شرایط آسیب شناختی مرتبط با نقص عملکرد متابولیسم کربوهیدرات وجود دارد.
بسته به توانایی بدن در تولید انسولین ، ترشح می کند:
- نوع اول - IDDM. این نوع دیابت به طور غیرقابل توصیف با کمبود حاد انسولین در بدن ارتباط دارد. لوزالمعده آسیب دیده (پانکراس) قادر به انجام کارکردهای خود نیست. این ماده انسولین را به طور کامل تولید نمی کند و یا آن را در مقادیر بسیار کمی دفع نمی کند. در نتیجه ، پردازش با کیفیت بالا و جذب گلوکز غیرممکن می شود. در کودکی یا زیر 30 سال بیمار شوید. بیماران معمولاً وزن اضافی ندارند. آنها مجبور به تزریق انسولین می شوند.
- نوع 2 - NIDDM. در این نوع دیابت ، انسولین توسط سلولهای لوزالمعده مربوطه در حجم کافی یا حتی بیش از حد تولید می شود ، اما حساسیت بافت ها به آن از بین می رود ، "بی فایده" است. به طور معمول ، NIDDM را در بزرگسالان بعد از 30-40 سال مشخص کنید. بیماران معمولاً از درجات مختلف چاقی رنج می برند. تزریق انسولین زیر جلدی برای این بیماران معمولاً لازم نیست. برای درمان چنین دیابت از فرم های دوز قرص داروهای کاهش دهنده قند استفاده می شود. تأثیر داروها کاهش مقاومت سلولها به انسولین یا تحریک لوزالمعده برای تولید انسولین است.
گاهی اوقات ماهیت ثانویه اختلال در تحمل گلوکز وجود دارد ، که ناشی از زمینه فیبروز کیستیک ، هموکروماتوز ، پانکراتکتومی ، پانکراس مزمن است. انواع ژنی ، بیماریهای غدد درون ریز ، برخی داروها و سموم می توانند به عنوان علل عمل کنند.
عکس علامت دار
در بسیاری از موارد ، دیابت قند به طور تصادفی در طی مطالعات پیشگیری آزمایشگاهی تعیین می شود. اولین علائم دیابت بعداً رخ می دهد.
علائم دیابت:

- تکرر ادرار ، دفع بیش از حد مایعات ادراری از جمله در طول شب ،
- احساس مداوم تشنگی ، شخص نمی تواند او را برآورده کند ،
- سرگیجه ، ضعف شدید ، خستگی مزمن ، خستگی سریع شروع می شود (به دلیل جذب نامناسب منبع اصلی انرژی - گلوکز) ایجاد می شود ،
- خشکی پوست (نشانه کم آبی بدن مترقی) ، خشک شدن در دهان ،
- خارش پوست و غشاهای مخاطی - به ویژه در پرینه ،
- کاهش وزن بدن یا افزایش آن فراتر از اندازه گیری ،
- اختلال در اشتها
- بی ثباتی عاطفی
- مشکلات مربوط به توانایی بینایی - "مه ، حجاب گل آلود" در جلوی چشم ظاهر می شود ، حدت بینایی کاهش می یابد ،
- بی حسی اندامها ، حمله به گرفتگی عضلات ، سوزن سوزن شدن ، سنگینی در پاها به دلیل نقض میکروسیرکولاسیون خون ،
- اختلال عملکرد جنسی
- آهسته "سفت شدن" (بهبودی) زخم ها ، بریدگی ها ، ضایعات پوستی پوستی (فورونکولوز).
علائم اضافی دیابت وجود دارد. نقص سیستم های مختلف مشاهده می شود. حمله قلبی اغلب ممکن است رخ دهد ، کبد و کلیه ها رنج می برند.

اگر درمان کافی برای دیابت انجام نشود ، سلولهای کبدی به تدریج با بافت همبند جایگزین می شوند (سیروز ایجاد می شود) یا "چاق می شوند" (کبدی).
علائم فوق دیابت گزارش شده در مورد نقایص شدید در بدن ، باعث می شود فرد به پزشک مراجعه کند.
عوامل بیماری زایی
دیابت نمی تواند آلوده شود ، اما نقش وراثت در مکانیسم شروع بیماری به اثبات رسیده است.
اگر یکی از والدین مبتلا به دیابت باشد ، احتمال ابتلای کودک به دیابت حدود 30 درصد است. اگر مادر و پدر هر دو بیمار باشند ، خطر ابتلا به فرزندان آنها به علائم دیابت به 60٪ افزایش می یابد.
دلایل دیابت چیست؟ علت دیابت نوع 1 مرگ سلولهای تولید کننده انسولین لوزالمعده پانکراس به دلیل آسیب شناسی خود ایمنی است ، هنگامی که آنتی بادی در سلولهای خودشان در بدن تولید می شود و آنها را از بین می برد. در دیابت نوع 2 ، لوزالمعده انسولین تولید می کند ، اما در حجم کافی نیست ، بنابراین حساسیت گیرنده های بافتی به انسولین کاهش می یابد.

علاوه بر مستعدات ژنتیکی ، علاوه بر عوامل ژنتیکی ،
- اضافه وزن
- بیماریهای حاد یا مزمن پانکراس (پانکراتیت ، ضایعات ویروسی ، عفونی) ، آسیب های آن ، تومورها ،
- شوک عاطفی
- سن - با گذشت سالها ، خطر ابتلا به بیماری افزایش می یابد
- بارداری
- مصرف داروهای خاص.
نقص های درشت در رژیم غذایی دارای یک اثر منفی (مصرف بیش از حد شیرینی ، غذاهای دارای مواد سرطان زا ، سمی) ، سوء مصرف الکل است. نیکوتین همچنین با مسمومیت مداوم از بدن و لوزالمعده به بروز دیابت کمک می کند. برای محافظت از خود در برابر دیابت ، باید از عادت های بد خودداری کنید.
عوارض دیابت
دیابت بدون درمان ، نقض مداوم توصیه های پزشکی ، خطاهای تغذیه ای و سایر عوامل منجر به ایجاد عوارض تهدید کننده زندگی دیابت می شود.

پرش شدید قند خون باعث ایجاد حاد (هیپوگلیسمی ، قند خون) و عوارض مزمن (آسیب به کبد ، سیستم CC) می شود.
عوارض حاد ، تاخیر در از بین بردن آن می تواند منجر به مرگ فرد شود:
- هیپوگلیسمی - افت قند زیر 3.3 میلیمول در لیتر. علائم اولیه و اصلی آن: احساس گرسنگی ، خواب آلودگی ، حمله تاکی کاردی ، سردرد ، حمله به ضعف شدید ، لرزیدن در بدن و عرق کردن. بعدی ، بینایی مختل شده ، رنگ پریدگی پوست ، حمله به پرخاشگری. اگر در این مرحله اقدامات مناسب انجام نشود ، مهار ، از دست دادن هوشیاری ، اغما ظاهر می شود. هیپوگلیسمی می تواند برانگیزد: مصرف بیش از حد هیپوگلیسمی ، گرسنگی ، فعالیت بدنی غیرمعمول ، مصرف الکل. اگر بیمار انسولین تزریق کند اما بعد از آن غذا نخورد ، میزان قند به شدت کاهش می یابد.
- هایپرگلیسمی بیش از حد غلظت قند خون به میزان بیش از 6/5-7/7 میلی مول در لیتر است. در مواردی اتفاق می افتد که فرد مبتلا به دیابت ، داروی ضد تب را تجویز کند ، اگر دوز تجویز شده به اندازه کافی نباشد ، مدت طولانی است که توسط پزشک تنظیم نشده باشد ، اگر بیمار دچار استرس شدید و غیره باشد ، مانند عطش ، خشکی دهان ، اختلال در بینایی و از دست دادن هوشیاری ظاهر می شود. این یک حمله خطرناک است.
- کتواسیدوز به دلیل تجمع بدنهای "کتون" در خون ایجاد می شود. علائم: بوی "استون" ، که از دهان بیمار احساس می شود ، ضعف ، سردرد و درد در شکم. ماهیت تنفس تغییر می کند.
یک دوره طولانی مدت از بیماری ، اشکال شدید آن منجر به ایجاد عوارض سیستم عصبی ، عروقی می شود ، باعث ایجاد آسیب در پا می شود. نفروپاتی ضایعه ای از کوچکترین عروق کلیوی است. بیمار درد و سنگینی در ستون فقرات کمر ، تشنگی ، ضعف ، از دست دادن اشتها ، حالت تهوع ، تورم ، مزه ناخوشایند احساس می کند. پروتئین در ادرار بیمار ظاهر می شود.
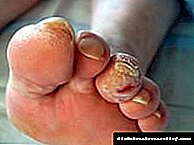
"پای دیابتی" - تغییر در ساختار بافتهای روی پاها که با دیابت قندی طولانی و شدید روبرو می شود. بریدگی ها ، ترک ها یا ذرت می تواند باعث ایجاد زخم های استوایی روی پاهای مبتلا به دیابت شود. درمان پای دیابتی به دلیل تشخیص دیرهنگام ضایعات ، اغلب بموقع است.
اصول درمان دیابت
درمان دیابت باید جامع باشد. انتخاب استراتژی درمانی بستگی به نوع بیماری ، شدت دوره آن ، وجود عوارض و عوامل دیگر دارد. چگونه می توان دیابت را درمان کرد؟
مناطق اصلی عبارتند از:
- عادی سازی سطح قند خون با داروها و حفظ سطح مطلوب آن. در دیابت نوع 1 ، تجویز به طور منظم زیر جلدی داروهای انسولین مورد نیاز است. انسولین کوتاه مدت و درجات مختلف طولانی مدت دارد. فقط یک متخصص غدد می تواند آن را تجویز کند ، از شاخص های گلوکز موجود در خون بیمار ، شدت علائم شروع می شود. قبل از هر بار مصرف دارو ، بیمار باید قند را اندازه گیری کند ، نتیجه را با استفاده از دستگاه قابل حمل مخصوص - گلوکومتر اندازه گیری کند. لازم است به شدت توصیه های پزشک در مورد درمان انسولین را رعایت کنید. چگونه می توان دیابت نوع 2 را درمان کرد؟ پزشک معمولاً داروهایی را در قرصها برای دیابت تجویز می کند. انواع مختلفی از آنها وجود دارد ، در هر مورد بالینی خاص ، غدد درونریز داروی مناسب برای دیابت را انتخاب می کند.

- رژیم صحیح تغذیه در درمان دیابت نوع 1 از عملکرد کمکی برخوردار است ، در حالی که در دیابت نوع 2 یک مورد اساسی است. یک رژیم غذایی می تواند سطح قند خون را به صورت کیفی تنظیم کند. اگر توصیه های رژیم غذایی به طور مرتب نقض شود ، این منجر به عواقب نامطلوب می شود. رژیم غذایی یک فرد دیابتی به طور طبیعی با رژیم غذایی یک فرد سالم متفاوت است. محدودیت های کمی و کیفی غذایی وجود دارد. نباید در رژیم غذایی غذاهایی وجود داشته باشد که بتوانند سطح قند را بیش از حد افزایش دهند (شیرینی ، چربی های هیدروژنه ، الکل ، فست فود و موارد مشابه). وظیفه رژیم برای بیمار با وزن اضافی بدن ، کنترل نه تنها مصرف کربوهیدرات ها ، بلکه تثبیت وزن است. برای افزایش وزن بدن افراد دیابتی با کاهش وزن تجویز می شوند.
- فعالیت بدنی متوسط. فعالیت بدنی کافی باعث کاهش قند خون می شود. نوع و حجم آن برای دیابت باید با پزشک موافقت شود. خصوصاً باید مراقب بیماران وابسته به انسولین باشیم ، نباید هیپوگلیسمی مجاز باشد.
- داروی گیاهی (درمان دیابت قندی با گیاهان دارویی باید با پزشک خود در میان باشد).
- درمان کافی از بیماریها و عوارض همزمان (درمان آسیب شناسی دیابتی پاها ، کلیه ها ، کبد ، رگ های خونی و غیره) از جمله درمان جراحی پای دیابتی مترقی که بر لایه های عمیق بافت ها اثر می گذارد.
نظارت مداوم بر قند خون در دیابت لازم است. علاوه بر اندازه گیری با گلوکومتر ، لازم است قند را در یک آزمایشگاه بالینی بررسی کنید. افراد مبتلا به دیابت در کلینیک ثبت شده اند. درمان فقط توسط پزشک معالج و اصلاح می شود.
بنابراین ، آیا می توان دیابت را درمان کرد؟ این سؤال توسط هر شخصی که تشخیص ناامیدکننده داشته باشد پرسیده می شود. متأسفانه راهی برای درمان کامل دیابت وجود ندارد.
با نگرش توجه به سلامتی خود ، پیروی از نسخه های پزشکی ، تمرین های بدنی ، گیاهان و رژیم غذایی ، فقط می توانید سطح قند خون را در حد مناسب حفظ کرده و از بروز عوارض تهدید کننده زندگی در دیابت خودداری کنید.
در تلاش برای بهبودی از بیماری ، بیماران به روشهای مختلف غیر سنتی متوسل می شوند. باید به خاطر داشت که غالباً اینگونه تلاشها به طرز فجیعی به پایان می رسد.
آیا در صورت انجام عمل جراحی می توان دیابت را درمان کرد - کاشت غده مصنوعی که مقدار مناسب انسولین را تولید می کند؟ در این حالت ، داروهای مدرن نمی توانند تثبیت کامل وضعیت بیمار را تضمین کنند ، زیرا این روش اشکالاتی دارد.