علائم نگران کننده: تنگی نفس به دیابت و لیستی از بیماری های ریه که ممکن است نشان دهنده آن باشد
ادم ریوی یک افزایش پاتولوژیکی در حجم مایعات خارج از عروق در ریه ها است. با ورم ریوی ، مایع در فضاهای خارج رگهای خونی ریوی جمع می شود. در یک نوع ادم ، به اصطلاح ادم ریوی کاردیوژنیک ، تعریق مایعات به دلیل افزایش فشار در رگهای ریوی و مویرگها ایجاد می شود. به عنوان یک عارضه بیماری قلبی ، ورم ریوی می تواند مزمن شود ، اما ادم حاد ریوی نیز وجود دارد ، که به سرعت رشد می کند و می تواند در مدت زمان کوتاه منجر به مرگ بیمار شود.
علل ورم ریوی
معمولاً ورم ریوی به دلیل کمبود بطن چپ ، محفظه اصلی قلب ، که ناشی از بیماری قلبی است ، رخ می دهد. در شرایط خاص قلب ، فشار بیشتری برای پر کردن بطن چپ لازم است تا جریان خون کافی به تمام قسمت های بدن اطمینان شود. بر این اساس ، فشار در اتاقهای دیگر قلب و رگهای ریوی و مویرگها افزایش می یابد.

به تدریج ، بخشی از خون به فضای بین بافت های ریه جاری می شود. این مانع از گسترش ریه ها شده و تبادل گاز موجود در آنها را مختل می کند. علاوه بر بیماری های قلبی ، عوامل دیگری که مستعد ابتلا به ورم ریوی هستند نیز وجود دارد:
- خون اضافی در رگها
- برخی از بیماری های کلیوی ، سوختگی گسترده ، بیماری کبد ، کمبودهای تغذیه ای ،
- نقض خروج لنف از ریه ها ، همانطور که با بیماری هوچکین مشاهده می شود ،
- کاهش جریان خون از محفظه فوقانی سمت چپ قلب (به عنوان مثال با تنگ شدن دریچه میترال) ،
- اختلالات ایجاد انسداد رگهای ریوی.
علائم ورم ریوی
علائم در مرحله اولیه ورم ریوی نشان دهنده ضعف گسترش ریه و تشکیل ترانسودات است. این موارد عبارتند از:
- تنگی نفس
- دوره های ناگهانی پریشانی تنفسی بعد از ساعت ها خواب ،
- تنگی نفس ، که در حالت نشسته تسهیل می شود ،
- سرفه
هنگام معاینه بیمار ، نبض سریع ، تنفس سریع ، صداهای غیر طبیعی هنگام گوش دادن ، تورم رگ های گردن رحم و انحراف از صداهای طبیعی قلب یافت می شود. با ورم شدید ریوی ، هنگامی که کیسه های آلوئولار و مجاری هوایی کوچک پر از مایعات می شوند ، وضعیت بیمار بدتر می شود. نفس نفس بکشد ، مشکل می شود ، خلط سرخ شده با اثری از خون با یک سرفه رها می شود. پالس را تسریع می کند ، ریتم قلب مختل می شود ، پوست سرد می شود ، چسبنده می شود و یک رنگ مایل به آبی بدست می آورد ، عرق کردن شدت می یابد. هرچه قلب خون کمتر و خون کمتری می کند ، فشار خون افت می کند ، پالس مانند می شود.
تشخیص ورم ریوی
تشخیص ورم ریوی بر اساس علائم و معاینه جسمی انجام می شود ، سپس مطالعه گازهای موجود در خون شریانی تجویز می شود که معمولاً کاهش میزان اکسیژن را نشان می دهد. در عین حال ، نقض تعادل اسید و باز و تعادل اسید-باز و همچنین اسیدوز متابولیک نیز قابل تشخیص است. اشعه X قفسه سینه معمولاً تیرگی پراکنده در ریه ها و غالباً هیپرتروفی قلب و مایعات اضافی در ریه ها را نشان می دهد. در برخی موارد ، از کاتتریزاسیون شریان ریوی برای اهداف تشخیصی استفاده می شود که می تواند نارسایی بطن چپ را تأیید کند و سندرم پریشانی تنفسی در بزرگسالان را رد کند ، علائم آن مشابه علائم ورم ریوی است.
هنگام معاینه بیمار در هنگام حمله ، ظاهر بیمار ، وضعیت اجباری در تختخواب و رفتار مشخصه (هیجان و ترس) قابل توجه است. در فاصله ، خس خس و تنفس پر سروصدا شنیده می شود. هنگام گوش دادن به (شنیداری) قلب ، تاکی کاردی تلفظ می شود (ضربان سریع قلب تا 150 ضربان در دقیقه یا بیشتر) ، تنفس حباب ، صدای قلب به دلیل "سر و صدای" در قفسه سینه شنیده نمی شود. سینه در حال گسترش است. نوار قلب (الکتروکاردیوگرام) - در طی ورم ریوی ، اختلال ریتم قلبی ثبت می شود (از تاکی کاردی گرفته تا اختلالات جدی تا انفارکتوس میوکارد). اکسی متری پالس (روشی برای تعیین اشباع خون ، اکسیژن) - با ادم ریوی ، کاهش شدید میزان اکسیژن در خون تا 90٪ تعیین می شود.
درمان ادم ریوی
درمان ورم ریوی باید در بخش مراقبت های ویژه (بخش) انجام شود. تاکتیک های درمان به طور مستقیم به شاخص های هوشیاری ، ضربان قلب ، فشار خون بستگی دارد و در هر مورد فردی می تواند به طور چشمگیری متفاوت باشد. اصول کلی درمان عبارتند از:
- کاهش تحریک پذیری مرکز تنفسی.
- انقباض قلب افزایش یافته است.
- تخلیه گردش خون ریوی.
- درمان با اکسیژن (اشباع اکسیژن خون).
- استفاده از داروهای آرام بخش (آرام بخش).
به بیمار در حالت خوابیده و نیمهخواب داده می شود ، پاهای او به زمین پایین می آید تا بازگشت خون به قلب کاهش یابد. برای کاهش تحریک پذیری مرکز تنفس و کاهش فشار در گردش خون ریوی ، 1 میلی لیتر محلول مرفین 1٪ مایع تجویز می شود. با تحریک شدید ، 2 میلی لیتر droperidol به صورت داخل وریدی تجویز می شود. با تاکی کاردی شدید ، 1 میلی لیتر از محلول 1٪ دیفن هیدرامین یا سوپرستین تجویز می شود. اکسیژن درمانی (اشباع اکسیژن خون توسط استنشاق) با اتصال بیمار به دستگاه با اکسیژن یا اکسیژن با بخارات الکل (برای اشباع خون با اکسیژن و کاهش کف) انجام می شود. با فشار خون طبیعی ، دیورتیک های 80 میلی گرم فوروزمید به صورت داخل وریدی تزریق می شوند.
برای بهبود انقباض قلب ، گلیکوزیدهای قلبی (1 میلی لیتر محلول corglycon یا 0.5 میلی لیتر محلول استروفانتین ، قبلاً محلول در 20 میلی لیتر سالین فیزیولوژیکی رقیق می شود) استفاده می شود. برای تخلیه میوکارد ، 1 قرص نیتروگلیسیرین زیر زبان گرفته می شود و محلول نیتروگلیسیرین به صورت دراز و باریک (به صورت داخل وریدی ، تحت کنترل فشار خون) تزریق می شود. از مهار کننده های ACE (آنالاپریل) برای گسترش رگ های خونی و کاهش بار روی قلب استفاده می شود. باید در نظر داشت که در مقابل زمینه ورم ریوی ، فشار خون ممکن است کاهش یابد (تا شوک) یا افزایش یابد (تا بحران فشار خون بالا) ، ممکن است ریتم قلب مختل شود. درمان باید تحت کنترل شرایط بیمار و اندازه گیری مداوم فشار خون انجام شود.
ذات الریه دیابت: درمان و علائم عوارض
دیابت قارچی در پس زمینه نقص در فرآیندهای متابولیکی رخ می دهد ، که در آن بیمار قند خون مداوم دارد. 2 نوع برجسته بیماری وجود دارد. در حالت اول ، لوزالمعده انسولین تولید نمی کند ، در حالت دوم - این هورمون تولید می شود ، اما توسط سلول های بدن درک نمی شود.
خصوصیت دیابت این است که افراد نه خود بیماری ، بلکه از عوارضی که باعث افزایش قند خون مزمن می شود ، می میرند. ایجاد عواقب با روند میکروآنژیوپاتی و گلیکوزی شدن پروتئین های بافت بهم پیوسته است. در نتیجه چنین تخلفی ، سیستم ایمنی بدن عملکردهای محافظتی خود را انجام نمی دهد.
در دیابت نیز تغییراتی در مویرگها ، گلبول های قرمز و متابولیسم اکسیژن ایجاد می شود. این امر بدن را مستعد عفونت ها می کند. در این حالت ، هر ارگان یا سیستمی از جمله ریه ها می توانند مبتلا شوند.
ذات الریه در دیابت هنگامی رخ می دهد که دستگاه تنفسی آلوده می شود. غالباً انتقال پاتوژن توسط قطرات موجود در هوا انجام می شود.
علل و عوامل خطر
غالباً ، ذات الریه بر اثر زمینه سرماخوردگی یا آنفولانزا ایجاد می شود. اما علل دیگری از ذات الریه در بیماران دیابتی وجود دارد:
- هایپرگلیسمی مزمن ،
- ایمنی تضعیف شده
- میکروآنژیوپاتی ریوی ، که در آن تغییرات پاتولوژیک در عروق اندام های تنفسی رخ می دهد ،
- انواع بیماریهای همزمان
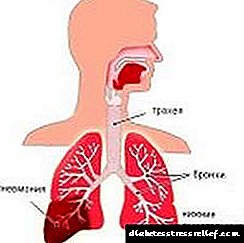 از آنجا که قند بالا باعث ایجاد محیط مساعد در بدن بیمار برای نفوذ عفونت می شود ، دیابتی ها باید بدانند کدام عوامل بیماری زا می توانند التهاب ریوی ایجاد کنند.
از آنجا که قند بالا باعث ایجاد محیط مساعد در بدن بیمار برای نفوذ عفونت می شود ، دیابتی ها باید بدانند کدام عوامل بیماری زا می توانند التهاب ریوی ایجاد کنند.
شایع ترین عامل ایجاد کننده ذات الریه پنومونی و طبیعت مبتنی بر جامعه ، استافیلوکوکوس اورئوس است. و ذات الریه باکتریایی در افراد دیابتی نه تنها در اثر عفونت استافیلوکوکی بلکه در کلبسیلا پنومونیه ایجاد می شود.
اغلب با قند خون مزمن ، ابتدا ذات الریه آتیپیک ناشی از ویروس ها ایجاد می شود. بعد از اینکه یک عفونت باکتریایی به آن پیوست.
خصوصیات دوره روند التهابی در ریه ها با دیابت ، فشار خون بالا و تغییر وضعیت روحی است ، در حالی که در بیماران عادی علائم بیماری شبیه به علائم یک عفونت تنفسی ساده است. علاوه بر این ، در بیماران دیابتی ، تصویر بالینی برجسته تر است.
همچنین ، با یک بیماری مانند قند خون در دیابت ، ورم ریوی بیشتر مشاهده می شود. این امر به این دلیل است که مویرگها بیشتر نفوذ می کنند ، عملکرد ماکروفاژها و نوتروفیل ها تحریف می شود و سیستم ایمنی بدن نیز ضعیف می شود.
گفتنی است ، ذات الریه پنومونی ناشی از قارچ ها (کوکسیدیوئیدها ، کریپتوکوکوس) ، استافیلوکوکوس و کلبسیلا در افراد دارای اختلال در تولید انسولین بسیار مشکلتر از بیمارانی است که مشکلات متابولیکی ندارند. احتمال سل نیز به میزان قابل توجهی افزایش می یابد.
حتی خرابی های متابولیک تأثیر نامطلوبی بر سیستم ایمنی بدن دارند. در نتیجه ، احتمال ایجاد آبسه ریه ها ، باکتری بدون علامت و حتی مرگ افزایش می یابد.
نشانه شناسی
تصویر بالینی پنومونی در بیماران دیابتی مشابه علائم بیماری در بیماران عادی است. اما بیماران مسن غالباً هیچ دما ندارند ، زیرا بدن آنها بسیار ضعیف است.
علائم برجسته بیماری:
- لرز
- سرفه خشک ، با گذشت زمان به مرطوب تبدیل می شود ،
- تب با درجه حرارت تا 38 درجه ،
- خستگی ،
- سردرد
- عدم اشتها
- تنگی نفس
- ناراحتی عضلانی
- سرگیجه
- هایپرهیدروز.
 همچنین ، درد ممکن است در ریه آسیب دیده رخ دهد ، در حین سرفه افزایش می یابد. و در بعضی از بیماران ، پوشاندن هوشیاری و سیانوز مثلث نازولیابال ذکر شده است.
همچنین ، درد ممکن است در ریه آسیب دیده رخ دهد ، در حین سرفه افزایش می یابد. و در بعضی از بیماران ، پوشاندن هوشیاری و سیانوز مثلث نازولیابال ذکر شده است.
گفتنی است ، سرفه دیابتی با بیماریهای التهابی دستگاه تنفسی ممکن است بیش از دو ماه از بین نرود. و مشکلات تنفسی در هنگام تجمع اگزودات فیبر در آلوئول ها ، پر کردن لومن اندام و تداخل در عملکرد طبیعی آن رخ می دهد. مایعات در ریه ها به دلیل اینکه سلول های ایمنی بدن برای جلوگیری از تعمیم عفونت و از بین بردن ویروس ها و باکتری ها به کانون التهابی فرستاده می شوند جمع می شوند.
در افراد دیابتی ، قسمت های خلفی یا پایین ریه ها بیشتر دیده می شود. علاوه بر این ، در بیشتر موارد ، التهاب در اندام مناسب اتفاق می افتد ، که با ویژگی های آناتومیکی توضیح داده می شود ، زیرا پاتوژن راحت تر در برونکوس راست و کوتاه راست قرار می گیرد.
ورم ریوی با سیانوز ، تنگی نفس و احساس گرفتگی در قفسه سینه همراه است. همچنین تجمع مایعات در ریه ها فرصتی برای ایجاد نارسایی قلبی و تورم کیسه قلب است.
در صورت پیشرفت ورم ، علائمی مانند:
- تاکی کاردی
- تنگی نفس
- افت فشار خون
- سرفه شدید و درد قفسه سینه ،
- ترشحات عظیم مخاط و خلط ،
- خفگی
درمان و پیشگیری
 اساس درمان پنومونی یک دوره درمان ضد باکتری است. علاوه بر این ، این بسیار مهم است که آن را به پایان برساند ، در غیر این صورت عود ممکن است رخ دهد.
اساس درمان پنومونی یک دوره درمان ضد باکتری است. علاوه بر این ، این بسیار مهم است که آن را به پایان برساند ، در غیر این صورت عود ممکن است رخ دهد.
یک شکل خفیف از بیماری اغلب با داروهایی درمان می شود که به خوبی توسط افراد دیابتی پذیرفته می شوند (آموکسی سیلین ، آزیترومایسین). با این وجود ، در دوره گرفتن چنین بودجه ای ، باید از نزدیک مراقب شاخص های گلوکز باشید که از بروز عوارض جلوگیری می کند.
اشکال شدیدتر این بیماری با آنتی بیوتیک ها درمان می شود ، اما باید به خاطر داشت که ترکیب دیابت و آنتی بیوتیک منحصرا توسط پزشکان حاضر تجویز می شود.
همچنین ، با ذات الریه ، داروهای زیر قابل تجویز است:
در صورت لزوم ، داروهای ضد ویروسی تجویز می شوند - Acyclovir ، Ganciclovir ، Ribavirin. در این حالت ، رعایت استراحت در رختخواب بسیار حائز اهمیت است که از بروز عوارض جلوگیری می کند.
اگر مقادیر زیادی مایعات در ریه ها جمع شود ، ممکن است نیاز به از بین بردن باشد. برای تسهیل تنفس از دستگاه تنفس کننده و ماسک اکسیژن استفاده می شود. برای تسهیل در عبور مخاط از ریه ها ، بیمار نیاز به نوشیدن مقدار زیادی آب (حداکثر 2 لیتر) دارد ، اما تنها در صورت نارسایی کلیوی یا قلبی وجود ندارد. ویدئوی این مقاله در مورد پنومونی دیابت صحبت می کند.
علائم نگران کننده: تنگی نفس به دیابت و لیستی از بیماری های ریه که ممکن است نشان دهنده آن باشد

شایع ترین علل مرگ برای بیماران دیابتی سکته مغزی ، کلیه یا نارسایی قلبی و مشکلات تنفسی است. این توسط آمار اثبات شده است.
در مورد مورد دوم ، این امر به این دلیل است که بافت ریه بسیار نازک است و دارای مویرگهای کوچک زیادی است.
و هنگامی که آنها نابود شوند ، چنین مناطقی شکل می گیرد که دسترسی به سلولهای فعال سیستم ایمنی بدن و اکسیژن دشوار است. در نتیجه ممکن است نوعی التهاب یا سلولهای سرطانی در چنین مکانهایی رخ دهد که بدن به دلیل عدم دسترسی با آن مقابله نمی کند. دیابت و بیماری ریه ترکیبی کشنده است.
رابطه بین بیماری ها
دیابت مستقیماً روی مجاری هوایی تأثیر نمی گذارد. اما حضور آن از یک طریق یا روش دیگر باعث بی ثباتی کارکرد همه اندام ها می شود. به دلیل بیماری ، تخریب شبکه های مویرگی اتفاق می افتد ، در نتیجه قسمت های آسیب دیده ریه ها قادر به دریافت غذای کافی نیستند ، که منجر به وخیم تر شدن حالت و عملکرد تنفس خارجی می شود.
 علائم زیر معمولاً در بیماران مشاهده می شود:
علائم زیر معمولاً در بیماران مشاهده می شود:
- هیپوکسی شروع به توسعه می کند ،
- اختلالات ریتم تنفسی رخ می دهد
- ظرفیت حیاتی ریه ها کاهش می یابد.
هنگامی که دیابت در بیماران رخ می دهد ، اغلب تضعیف سیستم ایمنی بدن مشاهده می شود ، که طول مدت بیماری را تحت تأثیر قرار می دهد.
به دلیل ذات الریه ، افزایش قابل توجهی در قند خون مشاهده می شود که این امر تشدید دیابت است. هنگامی که این بیماری تشخیص داده شود ، دو تشخیص باید به طور همزمان درمان شوند.
پنومونی
ذات الریه در افرادی که از دیابت رنج می برند ناشی از عفونت دستگاه تنفسی است.
انتقال پاتوژن توسط قطرات موجود در هوا صورت می گیرد. با توجه به افزایش سطح گلوکز در خون انسان ، شرایط مساعدی برای نفوذ عفونتهای مختلف به بدن ایجاد می شود.

یکی از ویژگی های دوره ذات الریه در دیابت ، فشار خون بالا و همچنین تغییر در وضعیت روحی فرد است. در سایر بیماران ، تمام علائم بیماری مشابه علائم عفونت تنفسی معمولی است.
در افراد دیابتی که قند خون دارند ، ممکن است ادم ریوی ایجاد شود. این فرآیند به این دلیل اتفاق می افتد که مویرگ های اندام به بیشترین نفوذ پذیری تبدیل می شوند ، سیستم ایمنی بدن نیز به میزان قابل توجهی ضعیف می شود و عملکرد ماکروفاژها و نوتروفیل ها تحریف می شود.
اگر پنومونی در بیماران دیابتی تشخیص داده شود ، علائم زیر بیماری مشاهده می شود:
- افزایش درجه حرارت بدن تا 38 درجه ، در حالی که ممکن است تب وجود داشته باشد (نکته قابل توجه این است که در بیماران سالخورده عمدتا افزایش درجه حرارت بدن وجود ندارد ، و این به این دلیل است که بدن آنها بسیار ضعیف شده است) ،
- سرفه خشک ، به تدریج تبدیل به مرطوب (با سرفه شدید در ناحیه ریه آسیب دیده ، ممکن است درد ایجاد شود) ،
- لرز
- سردردهای شدید
- تنگی نفس
- کمبود اشتها ،
- سرگیجه مکرر
- ناراحتی عضلانی
- خستگی
بیشتر اوقات ، در افراد دیابتی ، قسمتهای تحتانی ریه ها مبتلا می شوند و سرفه دیابتی با چنین فرآیندهای التهابی ممکن است بیش از 60 روز از بین نرود.
موثرترین پیشگیری از پنومونی واکسیناسیون است:

- بچه های کوچک (تا 2 سال) ،
- بیماران مبتلا به بیماری های مزمن مانند دیابت و آسم ،
- بیماران مبتلا به ایمنی به شدت آسیب دیده در بیماری هایی مانند عفونت HIV ، سرطان و همچنین شیمی درمانی ،
- بزرگسالانی که رده سنی آنها از 65 سال بیشتر است.
واکسن مورد استفاده بی خطر است زیرا حاوی باکتری های زنده نیست. احتمال انقباض ذات الریه پس از واکسیناسیون وجود ندارد.
سل
سل اغلب به یکی از بدترین عوارض دیابت تبدیل می شود. مشخص است که این بیماران خیلی بیشتر از سایرین به این بیماری مبتلا می شوند و آقایان 20 تا 40 ساله بیشتر مبتلا هستند.

دوره شدید سل در افراد دیابتی به دلیل اختلالات متابولیک و افت سیستم ایمنی بدن رخ می دهد. این دو بیماری که مورد بررسی قرار می گیرند بر یکدیگر تأثیر می گذارند بنابراین ، با یک دوره پیچیده دیابت ، سل بسیار شدید خواهد بود. و او ، به نوبه خود ، در ایجاد عوارض مختلف دیابتی نقش دارد.
خیلی اوقات سل می تواند وجود دیابت را تعیین کند ، تأثیر شدید آن بر بدن باعث تشدید علائم دیابتی می شود. آنها معمولاً با آزمایش گاه به گاه قند خون ، آن را پیدا می کنند.
 اولین علائم وجود سل در دوره دیابت:
اولین علائم وجود سل در دوره دیابت:
- افت شدید وزن ،
- تشدید علائم دیابت ،
- ضعف مداوم
- کمبود یا از دست دادن اشتها.
در پزشکی تعداد بسیار زیادی از نظریه های مختلف در مورد بروز سل در بیماران مبتلا به دیابت وجود دارد.
با این وجود دلیل مشخصی وجود ندارد زیرا عوامل مختلفی می توانند در بروز و پیشرفت بیماری تأثیر بگذارند:
- از بین رفتن بدن ناشی از دیابت
- جبران طولانی مدت فرآیندهای متابولیک ،
- مهار فاگوسیتوز با تضعیف شدید خصوصیات ایمنی بدن ،
- کمبود ویتامین ها
- اختلالات مختلف عملکرد بدن و سیستمهای آن.
افراد دیابتی با سل فعال در دیسپنسرهای سل درمان می شوند.
قبل از تجویز درمان لازم ، پزشک فتزیساریک نیاز به جمع آوری اطلاعات زیادی در مورد وضعیت بدن بیمار دارد: ویژگی های بیماری غدد درون ریز ، دوز و همچنین مدت زمان مصرف داروهای ضد دیابتی ، وجود عوارض مختلف دیابتی و عملکرد کبد و کلیه.
 پلوریس یک روند التهابی ورق های پلور ریه ها است.
پلوریس یک روند التهابی ورق های پلور ریه ها است.
آنها هنگامی ایجاد می شوند که پلاک در سطح آنها تشکیل شده باشد و از محصولات پوسیدگی انعقاد خون (فیبرین) یا به دلیل تجمع مایع در صفحه پلور طبیعت متفاوت تشکیل شده است.
مشخص است که این بیماری اغلب در دیابت ایجاد می شود. پلوری در بیماران دیابتی اغلب بار دوم رخ می دهد و یک بیماری پیچیده ریه است.
در پزشکی ، چنین انواع تشخیصی وجود دارد:

- سروز
- پراکنده
- خونریزی سروز.
- چرکی
- مزمن
به عنوان یک قاعده ، این بیماری به دلیل عوارض بیماری ریوی ایجاد می شود. در بیماران دیابتی ، دوره آن بسیار شدید است و به سرعت در حال پیشرفت است.
وجود پلور در علائم زیر ذکر شده است:
- وخامت شدید در شرایط عمومی ،
- تب
- درد قفسه سینه ، و همچنین در ناحیه مبتلا به این بیماری ،
- افزایش عرق کردن
- افزایش تنگی نفس.
درمان یک فرم غیر خارشناک پلور در دیابت قندی عمدتاً با روشهای محافظه کارانه انجام می شود. به همین منظور ، بیشتر از آنتی باکتریال ، ضد عفونی کننده درخت برونش و سم زدایی استفاده می شود. چنین درمانی کاملاً مؤثر است و به شما امکان می دهد به نتیجه مورد انتظار برسید.

از آنتی بیوتیک ها برای درمان پلوری استفاده می شود.
در شکل مزمن آمپیema پلور ، بیشتر از جراحی استفاده می شود. در این حالت ، درمان محافظه کار نتیجه مطلوب را نخواهد داد ، این نمی تواند بیمار را از چنین شکل شدید بیماری درمان کند.
جراحی در بخش پزشکی تخصصی انجام می شود و به طور معمول از روش های زیر استفاده می شود:
- زهکشی باز
- تجزیه
- توراکوپلاستی
پیشگیری
برای بیماران مبتلا به دیابت روشهای مختلفی وجود دارد:

- نظارت مداوم قند خون لازم است. حفظ منظم عملکرد تقریباً 10 برابر باعث از بین رفتن مویرگ ها می شود ،
- معاینه ویژه با استفاده از سونوگرافی برای وجود لخته های خون در دیواره رگ های خونی. انسداد مویرگها به دلیل لایه برداری از لخته شدن خون یا ضخیم شدن خون رخ می دهد. به منظور کاهش ویسکوزیته آن ، استفاده از داروهای ویژه بر اساس اسید استیل سالالیسیلیک منطقی است. اما ، بدون مشورت با پزشک ، استفاده از دارو مجاز نیست ،
- فعالیت بدنی ثابت (متوسط) و ورزش منظم ،
- پیاده روی طولانی در هوای تازه نیز یک اقدام پیشگیرانه خوب است. علاوه بر این ، ارزش آن را دارد که نیکوتین را کاملاً رها کنید ، و همچنین از یک دستگاه تصفیه هوا در اتاق استفاده کنید.
فیلم های مرتبط
درباره دوره سل ریوی دیابت در ویدیو:
بیماری ریه های دیابت به شدت می تواند بر وضعیت بیمار تأثیر منفی بگذارد ، در برخی موارد حتی نتیجه کشنده نیز ممکن است. بنابراین استفاده از اقدامات پیشگیرانه برای جلوگیری از وقوع آنها بسیار مهم است. این امر به ویژه در مورد افراد دیابتی صادق است ، زیرا به دلیل تشخیص آنها ، بدن ضعیف شده و مستعد ابتلا به عفونت است.
- سطح قند را برای مدت طولانی تثبیت می کند
- تولید انسولین لوزالمعده را بازیابی می کند
بیشتر بدانید دارویی نیست ->
تنگی نفس برای دیابت: درمان نارسایی تنفسی
تنگی نفس علامتی است که با بسیاری از بیماری ها همراه است. علل اصلی آن بیماری های قلب ، ریه ها ، برونش ها و کم خونی است. اما همچنین عدم وجود هوا و احساس خفگی می تواند همراه با دیابت و فشار شدید جسمی باشد.
غالباً بروز یک علامت مشابه در بیماران دیابتی به خودی خود بیماری نیست ، بلکه عوارضی در پیش زمینه آن بروز می کند. بنابراین ، اغلب با هایپرگلیسمی مزمن ، فرد از چاقی ، نارسایی قلبی و نفروپاتی رنج می برد و همه این آسیب شناسی ها تقریباً همیشه با تنگی نفس همراه است.
علائم تنگی نفس - کمبود هوا و بروز احساس خفگی. در عین حال ، تنفس تسریع می یابد ، پر سر و صدا می شود و عمق آن تغییر می کند. اما چرا چنین شرایطی ایجاد می شود و چگونه می توان از آن جلوگیری کرد؟
مکانیسم های تشکیل علائم
پزشکان غالباً ظاهر تنگی نفس را با انسداد راه های هوایی و نارسایی قلبی مرتبط می کنند. بنابراین ، بیمار اغلب به صورت نادرست تشخیص داده می شود و درمان بی فایده ای را تجویز می کند. اما در واقعیت ، بیماری زایی این پدیده می تواند بسیار پیچیده تر باشد.
قانع کننده ترین این تئوری مبتنی بر مفهوم ادراک و تجزیه و تحلیل متعاقب آن توسط مغز تکانه هایی است که در هنگام کشش و تنش درست عضلات تنفسی وارد بدن نمی شوند. در این حالت ، میزان تحریک پایانه های عصبی که تنش عضلات را کنترل می کنند و سیگنال را به مغز می فرستند با طول عضلات مطابقت ندارد.
این امر به این واقعیت منجر می شود که نفس در مقایسه با تنش های عضلانی تنفس بسیار کم است. در عین حال ، تکانه هایی که از انتهای عصبی ریه ها یا بافت های تنفسی با مشارکت عصب واگ وارد می شوند ، وارد سیستم عصبی مرکزی می شوند و یک احساس آگاهانه یا ناخودآگاه از تنفس ناراحت کننده و به عبارتی تنگی نفس تشکیل می دهند.
این یک ایده کلی در مورد چگونگی شکل گیری تنگی نفس در دیابت و سایر اختلالات بدن است. به عنوان یک قاعده ، این مکانیسم تنگی نفس مشخصه فشار بدنی است ، زیرا در این حالت ، افزایش غلظت دی اکسید کربن در جریان خون نیز مهم است.
اما اساساً اصول و مکانیسم های بروز مشکل در تنفس در شرایط مختلف مشابه است.
در عین حال ، هر چه تحریک کننده ها و اختلال در عملکرد تنفس قوی تر باشد ، تنگی نفس شدیدتر است.
انواع ، شدت و علل تنگی نفس در بیماران دیابتی
اصولاً علائم تنگی نفس بدون در نظر گرفتن عامل ظاهر آنها یکسان است. اما تفاوت ها می تواند در مراحل تنفس باشد ، بنابراین سه نوع تنگی نفس وجود دارد: الهام بخش (در هنگام استنشاق ظاهر می شود) ، تحریکی (در هنگام بازدم) و مخلوط (مشکل در تنفس در داخل و خارج).
شدت تنگی نفس در دیابت نیز ممکن است متفاوت باشد. در سطح صفر ، تنفس دشوار نیست ، استثنا فقط افزایش فعالیت بدنی است. با درجه خفیف ، تنگی نفس هنگام راه رفتن یا بالا رفتن ظاهر می شود.
با شدت متوسط ، وقفه در عمق و دفعات تنفس حتی در هنگام آهستگی راه رفتن رخ می دهد. در صورت شدید بودن ، هنگام راه رفتن ، بیمار هر 100 متر را متوقف می کند تا نفس خود را بگیرد. با درجه ای بسیار شدید ، مشکلات تنفسی بعد از کمی فعالیت بدنی و حتی گاهی اوقات در هنگام استراحت شخص ظاهر می شود.
علل تنگی نفس دیابتی اغلب با آسیب رساندن به سیستم عروقی همراه است ، به همین دلیل تمام ارگان ها دائماً دچار کمبود اکسیژن می شوند. علاوه بر این ، در پس زمینه دوره طولانی بیماری ، بسیاری از بیماران دچار نفروپاتی می شوند که این امر کم خونی و هیپوکسی را افزایش می دهد. علاوه بر این ، هنگام تنفس خون ، با تنفس می توان با کتواسیدوز مشکل ایجاد کرد که به دلیل افزایش غلظت گلوکز در خون ، کتون تشکیل می شود.
در دیابت نوع 2 ، بیشتر بیماران دارای اضافه وزن هستند. و همانطور که می دانید چاقی کار ریه ها ، قلب و دستگاه تنفسی را پیچیده می کند ، بنابراین مقدار کافی اکسیژن و خون وارد بافت ها و اندام ها نمی شود.
همچنین ، قند خون مزمن بر کار قلب تأثیر منفی می گذارد. در نتیجه ، در افراد دیابتی با نارسایی قلبی ، تنگی نفس در حین انجام فعالیت بدنی یا راه رفتن رخ می دهد.
با پیشرفت بیماری ، مشکلات تنفسی حتی وقتی که در حالت استراحت باشد ، مثلاً در هنگام خواب ، بیمار را ناراحت می کند.
با تنگی نفس چه کار کنیم؟
افزایش ناگهانی غلظت گلوکز و استون در خون می تواند باعث حمله تنگی نفس حاد شود. در این زمان ، شما باید بلافاصله با آمبولانس تماس بگیرید. اما در طول انتظار او ، شما نمی توانید هیچ دارویی مصرف کنید ، زیرا این تنها می تواند شرایط را بدتر کند.
بنابراین قبل از رسیدن آمبولانس ، لازم است که اتاق مورد نظر بیمار تهویه شود. اگر هر لباس تنفس را دشوار می کند ، باید آن را محکم یا از بین ببرید.
همچنین لازم است غلظت قند در خون با استفاده از گلوکومتر اندازه گیری شود. اگر میزان گلیسمی خیلی زیاد باشد ، معرفی انسولین امکان پذیر است. با این حال ، در این مورد ، مشاوره پزشکی ضروری است.
اگر علاوه بر دیابت ، بیمار مبتلا به بیماری قلبی باشد ، باید فشار را نیز اندازه بگیرد. در این حالت ، بیمار باید روی صندلی یا تختخواب نشسته باشد ، اما شما نباید او را روی تخت بگذارید ، زیرا این تنها وضعیت وی را بدتر می کند. علاوه بر این ، پاها باید پایین بیایند ، که باعث خروج مایعات اضافی از قلب می شود.
اگر فشار خون خیلی زیاد است ، می توانید داروهای ضد فشار خون مصرف کنید. این داروها می توانند از جمله داروهای Corinfar یا Kapoten باشند.
اگر تنگی نفس با دیابت مزمن شده است ، پس بدون جبران بیماری زمینه ای ، خلاص شدن از شر آن غیرممکن است. بنابراین ، لازم است سطح قند خون تثبیت شود و رژیم غذایی رعایت شود ، که این امر حاکی از رد غذاهای سریع کربوهیدرات است.
علاوه بر این ، مصرف داروهای کاهش دهنده قند به موقع و در دوز مناسب یا تزریق انسولین بسیار مهم است. هنوز هم نیاز به ترک هرگونه عادت بد ، به ویژه از استعمال دخانیات.
علاوه بر این ، برخی از توصیه های کلی باید رعایت شود:
- هر روز حدود 30 دقیقه در هوای تازه قدم بزنید.
- اگر وضعیت سلامتی اجازه می دهد ، تمرینات تنفسی را انجام دهید.
- غالباً و در قسمت های کوچک بخورید.
- در صورت وجود آسم و دیابت قندی ، لازم است تا تماس با مواردی که باعث تحریک حمله خفگی می شوند ، به حداقل برسد.
- گلوکز و فشار خون را مرتبا اندازه گیری کنید.
- مصرف نمک را محدود کنید و مقادیر متوسط آب مصرف کنید. این قانون به ویژه در مورد افرادی که از نفروپاتی دیابتی و اختلالات قلبی عروقی رنج می برند ، اعمال می شود.
- وزن خود را کنترل کنید. افزایش شدید وزن به میزان 1.5 تا 2 کیلوگرم طی چند روز ، حاکی از احتباس مایعات در بدن است که مهارکننده تنگی نفس است.
علاوه بر این ، با تنگی نفس ، نه تنها داروها ، بلکه داروهای مردمی نیز به شما کمک می کنند. بنابراین ، برای عادی سازی تنفس ، از عسل ، شیر بز ، ریشه ترب کوهی ، شوید ، یاس وحشی ، شلغم و حتی وحشت های عجله استفاده می شود.
تنگی نفس اغلب در آسم رخ می دهد. در مورد ویژگی های آسم برونش در دیابت ، ویدئوی این مقاله را می گویید.
قند خود را مشخص کنید یا جنسیت را برای توصیه ها انتخاب کنید. جستجو
علل تنگی نفس: توصیه های پزشک عمومی
یكی از اصلی ترین شکایاتی كه بیماران بیشتر از آن ابراز می كنند تنگی نفس است. این احساس ذهنی ، بیمار را مجبور به مراجعه به کلینیک ، تماس با آمبولانس می کند و حتی ممکن است نشانه ای برای بستری در اورژانس باشد. بنابراین تنگی نفس چیست و علل اصلی ایجاد آن چیست؟ پاسخ این سؤالات را در این مقاله مشاهده خواهید کرد. بنابراین ...
تنگی نفس چیست
همانطور که در بالا ذکر شد ، تنگی نفس (یا تنگی نفس) یک احساس ذهنی شخص است ، یک حاد ، حاد یا حاد مزمن کمبود هوا ، که با سفتی در قفسه سینه در قفسه سینه ، از نظر بالینی بروز می کند - با افزایش میزان تنفس بیش از 18 در دقیقه و افزایش عمق آن.
یک فرد سالم در حالت استراحت به تنفس خود توجه نمی کند. با فشار بدنی متوسط ، دفعات و عمق تنفس تغییر می کند - فرد از این امر آگاه است ، اما این شرایط باعث ناراحتی او نمی شود ، علاوه بر این ، شاخص های تنفس وی طی چند دقیقه پس از قطع تمرین به حالت عادی برمی گردد. اگر تنگی نفس در حین ورزش متوسط برجسته تر شود ، یا هنگامی که فرد اقدامات ابتدایی را انجام می دهد (هنگام گره زدن کفش ، راه رفتن در خانه) ، یا حتی بدتر از آن ، در حالت استراحت از بین نرود ، ظاهر می شود ، این یک تنگی پاتولوژیک است که نشان دهنده بیماری خاصی است. .
طبقه بندی تنگی نفس
اگر بیمار نگران مشکل در تنفس باشد ، چنین تنگی نفس الهام می شود. به نظر می رسد هنگامی که لومن نای و برونش های بزرگ باریک می شوند (به عنوان مثال ، در بیماران مبتلا به آسم برونش یا در نتیجه فشرده سازی برونش از خارج - با پنوموتوراکس ، پلور و غیره).
در صورت بروز ناراحتی در حین بازدم ، چنین تنگی نفس کششی گفته می شود. این بیماری به دلیل تنگ شدن لومن برونشهای کوچک رخ می دهد و نشانه بیماری انسداد مزمن ریوی یا آمفیزم است.
دلایل زیادی برای تنگی نفس وجود دارد - با نقض استنشاق و بازدم. موارد اصلی نارسایی قلبی و بیماری ریه در مراحل دیررس و پیشرفته است.
5 درجه شدت تنگی نفس وجود دارد ، که براساس شکایات بیمار تعیین می شود - مقیاس MRC (مقیاس شورای تحقیقات پزشکی پزشکی مقیاس افتادگی).
| شدت | علائم |
| 0 - نه | تنگی نفس به جز یک بار بسیار سنگین ، زحمت نمی کشد |
| 1 - نور | تنگی نفس فقط هنگام راه رفتن سریع یا هنگام کوهنوردی رخ می دهد |
| 2 - متوسط | تنگی نفس منجر به کندتر قدم زدن در مقایسه با افراد سالم در همان سن می شود ، بیمار برای گرفتن نفس مجبور است هنگام راه رفتن متوقف شود. |
| 3 - سنگین | بیمار هر چند دقیقه (تقریباً 100 متر) متوقف می شود تا نفس خود را بگیرد. |
| 4 - بسیار دشوار است | تنگی نفس در کمترین فشار بدنی یا حتی در حالت استراحت رخ می دهد. به دلیل تنگی نفس ، بیمار مجبور می شود دائما در خانه باشد. |
سوء هاضمه با آسیب شناسی ریه
این علائم در تمام بیماری های برونش و ریه ها مشاهده می شود. بسته به پاتولوژی ، تنگی نفس می تواند به صورت حاد (پلور ، پنوموتوراکس) ایجاد شود یا بیمار را برای هفته ها ، ماه ها و سال ها مختل کند (بیماری انسداد مزمن ریوی یا COPD).
تنگی نفس در COPD به دلیل تنگ شدن لومن دستگاه تنفسی ، تجمع ترشحات چسبناک در آنها است. دائمی است ، دارای شخصیت محرمانه است و در صورت عدم درمان کافی ، بیشتر برجسته تر می شود. اغلب با سرفه همراه با تخلیه بعدی خلط ترکیب می شود.
با آسم برونش ، تنگی نفس در قالب حملات ناگهانی خفگی بروز می کند. این یک ویژگی محرمانه است - یک نفس کوتاه کوتاه پس از یک بازدم شدید و دشوار به وجود می آید. هنگام استنشاق داروهای ویژه ای که برونش ها را گسترش می دهند ، تنفس به سرعت عادی می شود. حملات خفگی معمولاً پس از تماس با آلرژن ها - با استنشاق یا خوردن - رخ می دهد. در موارد خاص و شدید ، حمله توسط برونکومتری متوقف نمی شود - وضعیت بیمار به تدریج بدتر می شود ، او هوشیاری خود را از دست می دهد. این یک وضعیت بسیار خطرناک برای زندگی بیمار است که نیاز به مراقبت های پزشکی فوری دارد.
همراه با تنگی نفس و بیماریهای عفونی حاد - برونشیت و ذات الریه. شدت آن بستگی به شدت بیماری زمینه ای و گستردگی روند آن دارد. علاوه بر تنگی نفس ، بیمار از تعدادی از علائم دیگر آشفته است:
- تب از عوارض تب دار تا تب تب ،
- ضعف ، بی حالی ، تعریق و سایر علائم مسمومیت ،
- سرفه غیرمولد (خشک) یا مولد (همراه خلط) ،
- درد قفسه سینه
با درمان به موقع برونشیت و ذات الریه ، علائم آنها در طی چند روز متوقف می شود و بهبودی حاصل می شود. در موارد شدید ذات الریه ، قلبی با نارسایی تنفسی همراه است - تنگی نفس به میزان قابل توجهی افزایش یافته و برخی از علائم مشخصه دیگر ظاهر می شود.
تومورهای ریه ها در مراحل اولیه بدون علامت هستند. در صورتی که یک تومور اخیر به طور تصادفی تشخیص داده نشود (در هنگام انجام فلوروگرافی پیشگیرانه یا به عنوان یک یافته اتفاقی در روند تشخیص بیماری های غیر ریوی) ، به تدریج رشد می کند و با رسیدن به اندازه کافی به اندازه کافی ، علائم خاصی ایجاد می کند:
- در ابتدا ، تنگی نفس غیر شدید ، اما به تدریج افزایش می یابد ،
- سرفه با حداقل خلط ،
- هموپتیزی ،
- درد قفسه سینه
- کاهش وزن ، ضعف ، رنگ پریدگی بیمار.
درمان تومورهای ریه ممکن است شامل جراحی برای از بین بردن تومور ، شیمی درمانی و / یا پرتودرمانی و سایر روشهای درمانی مدرن باشد.
بزرگترین تهدید برای زندگی بیمار توسط شرایطی صورت می گیرد که با تنگی نفس مانند آمبولی ریوی یا آمبولی ریوی ، انسداد مجاری هوایی محلی و ورم سمی ریوی ایجاد می شود.
TELA - شرایطی که در آن یک یا چند شاخه از شریان ریوی توسط لخته های خون گرفتگی می یابد ، در نتیجه بخشی از ریه ها از عمل تنفس خارج می شود. تظاهرات بالینی این آسیب شناسی به حجم ضایعه ریه بستگی دارد. معمولاً با تنگی ناگهانی نفس خود را نشان می دهد که بیمار را با فشار جسمی متوسط یا ناچیز یا حتی در حالت استراحت ، همراه با احساس خفگی ، سفتی و درد قفسه سینه شبیه به آنژین صدری ، اغلب هموپتیزی ایجاد می کند. این تشخیص با تغییرات مربوط به نوار قلب ، اشعه ایکس قفسه سینه ، در طی آنژیوپولموگرافی تأیید می شود.
انسداد تنفسی نیز به عنوان علائم خفگی تجلی می یابد. تنگی نفس الهام بخش است ، تنفس از راه دور شنیده می شود - پر سر و صدا ، استریدور. همراهی مکرر از تنگی نفس با این آسیب شناسی ، سرفه دردناک است ، به خصوص با تغییر وضعیت بدن. این تشخیص بر اساس اسپیرومتری ، برونکوسکوپی ، اشعه ایکس یا توموگرافی انجام می شود.
انسداد راه هوایی می تواند ناشی از:
- نقض ثبت تراشه یا برونش به دلیل فشرده سازی این اندام از خارج (آنوریسم آئورت ، گواتر) ،
- ضایعات نای یا برونش با تومور (سرطان ، پاپیلوما) ،
- بلع (آسپیراسیون) بدن خارجی ،
- شکل گیری تنگی سیکاتریک ،
- التهاب مزمن منجر به از بین رفتن و فیبروز بافت غضروف تراشه (برای بیماریهای روماتیسمی - لوپوس اریتماتوز سیستمیک ، آرتریت روماتوئید ، گرانولوماتوز وگنر).
درمان با برونکودیلاتلاتورها با این آسیب شناسی بی اثر است. نقش اصلی در درمان متعلق به درمان کافی از بیماری زمینه ای و ترمیم مکانیکی باز بودن راه هوایی است.
ورم سمی ریوی می تواند در پس زمینه یک بیماری عفونی همراه با مسمومیت شدید یا در نتیجه قرار گرفتن در معرض مواد سمی در دستگاه تنفسی ایجاد شود. در مرحله اول ، این حالت فقط با افزایش تدریجی تنگی نفس و سریع تنفس بروز می کند. پس از مدتی ، تنگی نفس با خفگی دردناک جایگزین می شود ، همراه با نفس کشیدن. جهت اصلی درمان سم زدایی است.
بیماری های ریه زیر با تنگی نفس کمتر دیده می شود:
- پنوموتوراکس - یک وضعیت حاد که در آن هوا وارد حفره پلور می شود و در آنجا طولانی می شود ، فشرده شدن ریه و انسداد عمل تنفس ، به دلیل جراحات یا فرآیندهای عفونی در ریه ها اتفاق می افتد ، نیاز به مراقبت سریع فوری دارد ،
- سل ریوی - یک بیماری عفونی جدی ناشی از مایکوباکتریوم توبرکلوزیس ، به یک درمان خاص طولانی نیاز دارد ،
- اکتینومیکوز ریه - بیماری ناشی از قارچ ها ،
- آمفیزم ریوی نوعی بیماری است که آلوئولها در آن کشیده شده و توانایی تبادل گاز طبیعی را از دست می دهند ، به عنوان یک شکل مستقل توسعه می یابند یا با سایر بیماریهای مزمن تنفسی همراه هستند ،
- سیلیکوز - گروهی از بیماریهای شغلی ریه که از رسوب ذرات گرد و غبار در بافت ریه ناشی می شود ، بهبودی غیرممکن است ، به بیمار توصیه می شود درمان علامتی را حفظ کند ،
- اسکولیوز ، نقایص مهره های قفسه سینه ، اسپوندیلیت آنکیلوزان - با این شرایط شکل قفسه سینه مختل می شود ، که باعث تنفس می شود و باعث تنگی نفس می شود.
سوء هاضمه با آسیب شناسی سیستم قلبی عروقی
افرادی که از بیماری های قلبی رنج می برند ، یکی از اصلی ترین شکایات ، تنگی نفس است. در مراحل اولیه بیماری ، تنگی نفس توسط بیماران به عنوان احساس کمبود هوا در هنگام فشار جسمی درک می شود ، اما با گذشت زمان این احساس ناشی از استرس کمتر و کمتری است ، در مراحل پیشرفته حتی بیمار را در حالت استراحت نمی گذارد. علاوه بر این ، مراحل دور دست از بیماری های قلبی با تنگی نفس شبانه پاروکسیسمال مشخص می شود - حمله ای از خفگی که در شب در حال توسعه است و منجر به بیداری بیمار می شود. این بیماری به عنوان آسم قلبی نیز شناخته می شود. دلیل آن احتقان در مایعات ریه ها است.
سوء هاضمه با اختلالات عصبی
شکایات تنگی نفس در یک درجه یا سطح دیگر توسط of بیماران عصب شناس و روانپزشک ارائه می شود. احساس کمبود هوا ، عدم توانایی در استنشاق کامل ، اغلب همراه با اضطراب ، ترس از مرگ از خفگی ، احساس "شاتر" ، سدی در سینه که مانع از تنفس کامل می شود ، شکایات کاملاً متنوعی از بیماران است. به طور معمول ، چنین بیمارانی بسیار تحریک آمیز هستند ، که به شدت در برابر استرس واکنش نشان می دهند ، غالباً با گرایش های هیپوکندریال. اختلالات تنفسی روانی اغلب در پس زمینه اضطراب و ترس ، خلق و خوی افسرده ، پس از تجربه بیش از حد عصبی رخ می دهد. حتی حملات احتمالی آسم کاذب وجود دارد - ناگهان در معرض حملات تنگی نفس روانی قرار می گیرند. یکی از ویژگی های بالینی ویژگی های روان شناختی تنفس ، طراحی نویز آن است - آه های مکرر ، ناله ها ، ناله کردن.
درمان تنگی نفس در اختلالات عصبی و عصبی مانند توسط متخصصین اعصاب و روانپزشکان انجام می شود.
سوء هاضمه با کم خونی
کم خونی نوعی بیماری است که با تغییر در ترکیب خون مشخص می شود ، یعنی کاهش محتوای هموگلوبین و گلبول های قرمز خون در آن. از آنجا که اکسیژن از ریه ها به کمک هموگلوبین به طور مستقیم به اندام ها و بافت ها منتقل می شود ، با کاهش این مقدار ، بدن شروع به گرسنگی اکسیژن - هیپوکسی می کند. البته او در تلاش است تا این وضعیت را تقریباً جبران کند تا اکسیژن بیشتری را درون خون پمپ کند ، در نتیجه فرکانس و عمق نفس افزایش می یابد ، یعنی تنگی نفس رخ می دهد. کم خونی می تواند انواع مختلفی داشته باشد و به دلایل مختلف بروز می کند:
- مصرف کافی آهن با مواد غذایی (به عنوان مثال در گیاهخواران) ،
- خونریزی مزمن (همراه با زخم معده ، لیومیوم رحم) ،
- بعد از اینکه اخیراً دچار بیماریهای عفونی یا جسمی جدی شدید ،
- با اختلالات مادرزادی متابولیک ،
- بعنوان یک علامت سرطان به ویژه سرطان خون.
علاوه بر تنگی نفس همراه با کم خونی ، بیمار از:
- ضعف شدید ، از دست دادن قدرت ،
- کاهش کیفیت خواب ، کاهش اشتها ،
- سرگیجه ، سردرد ، کاهش عملکرد ، اختلال در غلظت ، حافظه.
افراد مبتلا به کم خونی با برخی از انواع بیماری - رنگ زرد یا زردی آن - با کمبود پوست مشخص می شوند.
تشخیص کم خونی دشوار نیست - کافی است یک آزمایش خون عمومی انجام شود. اگر تغییراتی در آن ایجاد شود که نشان دهنده کم خونی است ، تعدادی از معاینات اعم از آزمایشگاهی و ابزاری برای روشن سازی تشخیص و شناسایی دلایل بیماری انجام می شود. درمان توسط متخصص خون پزشک تجویز می شود.
سوء هاضمه با بیماری های سیستم غدد درون ریز
افراد مبتلا به بیماری هایی مانند تیروتوکسیکوز ، چاقی و دیابت نیز اغلب از تنگی نفس شکایت می کنند.
با تیروتوکسیکوز - شرایطی که با تولید بیش از حد هورمونهای تیروئید مشخص می شود ، تمام مراحل متابولیکی بدن به شدت افزایش می یابد - در حالی که نیاز به اکسیژن را بیشتر تجربه می کنید. بعلاوه ، هورمون بیش از حد باعث افزایش تعداد انقباضات قلب می شود ، در نتیجه قلب توانایی پمپاژ کامل خون به بافت ها و اندام ها را از دست می دهد - آنها فاقد اکسیژن هستند ، که بدن سعی در جبران آن دارد - تنگی نفس رخ می دهد.
اضافی بافت چربی در بدن هنگام چاقی کار عضلات تنفسی ، قلب ، ریه ها را پیچیده می کند ، در نتیجه بافت ها و اندام ها به اندازه کافی خون دریافت نمی کنند و فاقد اکسیژن هستند.
با دیابت ، دیر یا زود ، سیستم عروقی بدن تحت تأثیر قرار می گیرد ، در نتیجه ، تمام ارگان ها در حالت گرسنگی اکسیژن مزمن قرار دارند. علاوه بر این ، کلیه ها نیز با گذشت زمان تحت تأثیر قرار می گیرند - نفروپاتی دیابتی ایجاد می شود ، که به نوبه خود باعث کم خونی می شود ، در نتیجه هیپوکسی حتی بیشتر می شود.
تنگی نفس در زنان باردار
در دوران بارداری ، سیستم های تنفسی و قلبی عروقی بدن یک زن بار بیشتری را تجربه می کند. این بار به دلیل افزایش حجم خون در گردش ، فشرده سازی از زیر دیافراگم توسط رحم بزرگ شده است (در نتیجه اعضای بدن سینه دچار گرفتگی می شوند و حرکات تنفسی و انقباضات قلب به نوعی دشوار می شوند) ، نیاز اکسیژن نه تنها مادر بلکه جنین رو به رشد است. همه این تغییرات فیزیولوژیکی منجر به این واقعیت می شود که بسیاری از خانم ها در دوران بارداری دچار تنگی نفس می شوند. میزان تنفس از 22-24 در دقیقه تجاوز نمی کند ، در حین فشار بدنی و استرس شایع تر می شود. با پیشرفت بارداری ، تنگی نفس نیز پیشرفت می کند. علاوه بر این ، مادران انتظار اغلب از کم خونی رنج می برند ، در نتیجه تنگی نفس شدت می یابد.
اگر میزان تنفس از ارقام فوق تجاوز کند ، تنگی نفس نمی گذرد و یا در زمان استراحت به میزان قابل توجهی کاهش نمی یابد ، زن باردار همیشه باید با پزشک - متخصص زنان و زایمان یا متخصص زنان مشورت کند.
تنگی نفس در کودکان
میزان تنفس در کودکان در سنین مختلف متفاوت است. در صورت افتادن سوء هاضمه بايد مشكوك باشد:
- در یک کودک 0-6 ماه تعداد حرکات تنفسی (NPV) بیش از 60 دقیقه در دقیقه است ،
- در یک کودک 6-12 ماهه ، NPV بالای 50 دقیقه در دقیقه ،
- در کودکی بزرگتر از 1 سال از NPV بالای 40 سال در دقیقه ،
- در کودکی بزرگتر از 5 سال ، NPV بیش از 25 دقیقه در دقیقه ،
- در کودک 10-14 ساله ، NPV بیش از 20 دقیقه در دقیقه است.
صحیح تر این است که هنگام خواب کودک حرکات تنفسی را در نظر بگیرید. یک دست گرم باید آزادانه روی سینه کودک گذاشته شود و تعداد حرکات سینه را در 1 دقیقه بشمارید.
در هنگام برانگیختگی هیجانی ، در حین فشار بدنی ، گریه و تغذیه ، میزان تنفس همیشه بیشتر است ، با این وجود اگر NPV به طور قابل توجهی از هنجار تجاوز کند و در زمان استراحت به آرامی بهبود یابد ، باید در مورد این موضوع به پزشک متخصص اطفال اطلاع دهید.
اغلب اوقات ، تنگی نفس در کودکان با شرایط آسیب شناختی زیر رخ می دهد:
- سندرم پریشانی تنفسی نوزادان (که اغلب در نوزادان نارس ثبت شده است و مادران آنها از بیماری دیابت قند ، اختلالات قلبی عروقی ، بیماری های ناحیه تناسلی رنج می برند ، در هیپوکسی داخل رحمی ، آسفکسی رخ می دهند ، از نظر بالینی با تنگی نفس با NPV بیش از 60 در دقیقه ، رنگ آبی پوست و آنها بروز می یابد) رنگ پریدگی ، سفتی قفسه سینه نیز ذکر شده است ، باید هرچه سریعتر درمان شروع شود - مدرن ترین روش معرفی سورفکتانت ریوی به داخل نای نوزادان در لحظه های عمر خود را)
- تنگی حاد حنجره ، یا کروپ کاذب (یکی از ویژگی های ساختار حنجره در کودکان ، ترخیص کالا از گمرک کوچک آن است ، که با تغییرات التهابی در غشای مخاطی این اندام می تواند منجر به اختلال در عبور هوا از طریق آن شود ، معمولاً کروپ کاذب در شب ایجاد می شود - در ناحیه تارهای صوتی ، ادم افزایش می یابد و منجر به شدید شدن می شود) تنگی نفس و خفگی الهام بخش ، در این شرایط ، لازم است هجوم هوای تازه را به کودک بدهد و بلافاصله با یک آمبولانس تماس بگیرد) ،
- نقص مادرزادی قلب (کودک به دلیل اختلالات رشد داخل رحمی ، کودک پیام های پاتولوژیکی بین عروق اصلی یا حفره های قلبی ایجاد می کند و منجر به مخلوطی از خون وریدی و شریانی می شود ، در نتیجه این امر ، اندام ها و بافت های بدن خون را دریافت می کنند که با اکسیژن اشباع نشده است و بسته به شدت دچار هیپوکسی می شوند. نقص با مشاهده پویا و / یا عمل جراحی نشان داده شده است) ،
- برونشیت ویروسی و باکتریایی ، ذات الریه ، آسم ، آلرژی ،
- کم خونی
در خاتمه ، لازم به ذکر است که فقط یک متخصص می تواند علت قابل اعتماد تنگی نفس را تعیین کند ، بنابراین ، اگر این شکایت بوجود بیاید ، نباید خود درمانی کنید - مناسب ترین راه حل مشورت با پزشک خواهد بود.
اولین علائم مشکلات قلبی که نباید از آن چشم پوشی کرد
با کدام پزشک تماس بگیرید
اگر تشخیص بیمار هنوز ناشناخته است ، بهتر است با یک پزشک معالج (متخصص کودکان برای کودکان) مشورت کنید. پس از معاینه ، پزشک قادر خواهد بود در صورت لزوم ، یک تشخیص احتمالی را تعیین کند ، در صورت لزوم ، بیمار را به یک متخصص ارجاع دهد. اگر تنگی نفس با آسیب شناسی ریه در ارتباط است ، لازم است با یک متخصص قلب و عروق ، و برای بیماری قلبی ، یک متخصص قلب و عروق مشورت کنید. یک کم خونی توسط یک متخصص خون ، بیماری های غدد درون ریز - توسط متخصص غدد ، یک آسیب شناسی سیستم عصبی - توسط یک متخصص مغز و اعصاب ، که روانپزشکی همراه با تنگی نفس است - توسط یک روانپزشک درمان می شود.
نسخه تصویری مقاله
علل تنگی نفس: توصیه های پزشک عمومی
متن اثر علمی با موضوع "ویژگیهای بیماریهای ریه در دیابت قندی"
ویژگی های بیماری های ریه در دیابت
دیابت قندی (DM) در همه مناطق جهان رواج دارد و تعداد بیماران مبتلا به دیابت به طور پیوسته در حال افزایش است. گزینه های کنترل مدرن دیابت ، میزان مرگ و میر ناشی از قند خون و هیپوگلیسمی را به میزان قابل توجهی کاهش داده و امید به زندگی بیماران دیابت نوع I و II را به میزان قابل توجهی افزایش داده است. با این وجود ، عوارض عروقی دیابت همچنان یک مشکل جدی محسوب می شود و صدمات قابل توجهی به بیماران و جامعه به طور کلی وارد می کند. آسیب شناخته شده به چشم ، کلیه ها ، قلب ، سیستم عصبی ، اندام ها ، به عنوان عوارض دیابت در حال پیشرفت است ، در حالی که تغییرات در ریه ها با دیابت کمتر مورد مطالعه قرار می گیرد. الگوهای کلی رابطه بین دیابت و بیماری های ریه به شرح زیر است:
• بیماریهای حاد التهابی ریه ها به طور طبیعی باعث جبران خسارت دیابت می شوند ، مزمن مزمن در کنترل دیابت دخالت می کند و خطر ابتلا به آن را افزایش می دهد ،
• دیابت کنترل نشده شرایط را برای پیشرفت بیماری های ریه ایجاد می کند ،
• DM دوره را تشدید می کند و درمان بسیاری از بیماری های ریه را محدود می کند ،
• درمان بیماری های ریه در بیمار مبتلا به دیابت همیشه نیاز به حل یک مشکل اضافی دارد - دستیابی به کنترل دیابت.
در این مقاله سعی شده است تا اطلاعاتی در مورد آسیب ریه و ویژگیهای بیماریهای ریوی در دیابت به طور خلاصه ارائه شود.
ضایعات ریه در دیابت
یک شواهد بافت شناسی از آسیب ریه در دیابت ، ضخیم شدن غشای زیرزمین مویرگهای ریوی ناشی از میکروآنژیوپاتی است. هایپرگلیسمی در دیابت بر خصوصیات ساختاری و عملکردی سلولهای اندوتلیال مویرگهای آلوئولار تأثیر می گذارد و بنابراین می توانیم از وجود آسیب ریوی دیابتی به دلیل میکروآنژیوپاتی صحبت کنیم. کاهش حجم ریه اغلب در افراد دیابتی زیر 25 سال در دیابت نوع I مشاهده می شود. کاهش کشش الاستیک ریه ها در هر سنی رخ می دهد ، در حالی که اختلال در انتشار ریوی به دلیل کاهش حجم خون در مویرگهای ریوی مشخصه بیماران مسن است. اختلالات عملکردی شناسایی شده اجازه می دهد تا ریه ها در دیابت 1 ، 2 یک عضو هدف در نظر گرفته شوند.
ایگور امیلیویچ استفانیان - استاد ، محقق برجسته ، رئیس. بخش ریه شناسی انستیتوی تحقیقات مرکزی سل RAMS.
کاهش حجم ، توانایی انتشار و کشش الاستیک ریه ها در هنگام دیابت با گلیکوزیلاسیون غیر آنزیمی پروتئین های بافت همراه است و منجر به آسیب به بافت همبند می شود. در بیماران مبتلا به نوروپاتی خودمختار ، تنفس پایه ای مجاری هوایی مختل می شود ، در نتیجه ، توانایی برونکودیلاتلاسیون کاهش می یابد. علاوه بر این ، در بیماران دیابتی ، استعداد ابتلا به عفونت های ریوی ، به ویژه سل و میکوز افزایش یافته است که دلایل آن نقض کموتاکسیس ، فاگوسیتوز و فعالیت ضد باکتریایی لکوسیتهای پلی مورفونوکلئر است.
هنگام تعیین شاخص های عملکرد تنفس خارجی (HFD) در 52 بیمار مبتلا به دیابت ، مشخص شد که حجم ریه ها (ظرفیت حیاتی ریه ها ، ظرفیت کل ریه ها و حجم باقیمانده) و همچنین ظرفیت انتشار ریه ها و فشار جزئی اکسیژن در خون شریانی با دیابت به طور قابل توجهی پایین تر بود. در 48 بیمار بدون این بیماری. یک مطالعه مقایسه ای از کالبد شکافی کالبد شکافی در 35 بیمار مبتلا به دیابت ، ضخیم شدن قابل توجهی دیواره مویرگهای آلوئول ، شریانی ها و دیواره های آلوئولی در دیابت را نشان داد ، که می تواند به عنوان مظاهر میکروآنژیوپاتی دیابتی و اساس اختلالات عملکردی در نظر گرفته شود.
اختلالات FVD در دیابت
ارزیابی EFD برای دیابت بسیار مهم است زیرا:
• این مطالعات غیر تهاجمی به شما این امکان را می دهد تا وضعیت شبکه مویرگی گسترده ریه ها را تعیین کنید ،
• از بین رفتن سطح بالینی ذخایر عملکردی ریوی با افزایش سن ، استرس ، بروز بیماریهای ریه ، در ارتفاعات ، رکود خون به دلیل نارسایی قلبی یا کلیوی ،
• برخلاف ماهیچه های قلبی یا اسکلتی ، وضعیت ریه ها به آمادگی جسمی وابستگی کمتری دارد ،
• تغییرات در HPF به شما امکان می دهد پیشرفت میکروآنژیوپاتی سیستمیک را به طور غیر مستقیم ارزیابی کنید.
با این وجود ، هنوز هم در مورد نقش دیابت در اختلال در HFD و تحمل ورزش ، اجماع وجود ندارد. این نکته وجود دارد که شاخص های HPF و ظرفیت انتشار ریه ها در دیابت رنج نمی برد و کاهش تحمل ورزش بدنی به دلایل قلبی عروقی است و بنابراین در افراد مبتلا به دیابت نیازی به غربالگری اسپیرومتریک نیست. از طرف دیگر ، شواهدی وجود دارد که نشان می دهد کاهش حجم ریوی و انسداد مجاری هوایی در دیابت نوع II قابل توجه است.
8 A ™ / کره. ریوی و آلرژی شناسی 4 * 2009 www.atmosphere-ph.ru
پارگی به عنوان عوارض این بیماری که شدت آن در اثر چربی خون ایجاد می شود و اختلال در مجاری هوایی دیابت نوع II یکی از عوامل پیش بینی کننده مرگ است.
رابطه ای بین سطح پایین انسولین در خون و سرکوب حساسیت گیرنده های M- کولینرژیک برقرار شده است. شناسایی بیش فعالی برونش در بیماران مبتلا به دیابت نوع II که در طی 3 ماه اول پس از تزریق انسولین رخ می دهد ، بیانگر نیاز به نظارت اسپیرومتریک و حسابداری از علائم تنفسی در چنین شرایطی ، به ویژه در بیماران مبتلا به بیماری های مزمن تنفسی است.
دیابت و انسداد برونش
رابطه مستقیمی بین دیابت و بیماریهای انسدادی برونش برقرار نشده است. پیشنهاد شده است که التهاب مزمن سیستمیک ذاتی در آسم برونش (BA) و بیماری انسدادی مزمن ریه (COPD) می تواند باعث مقاومت به انسولین شود و منجر به اختلال در متابولیسم گلوکز شود ، این امر باعث ایجاد خطر ابتلا به دیابت یا پیچیده شدن روند دیابت موجود 9 می شود. 10
ویژگی عملکردی بیماران مبتلا به COPD مبتلا به دیابت همزمان II این است که در اکثر موارد آنها نه با انسداد بلکه به دلیل نوعی اختلال اختلال در FVD مشخص می شوند.
سوال در مورد امکان انجام کامل درمان اصلی با گلوکوکورتیکواستروئیدهای استنشاقی (IHC) در بیماران مبتلا به ترکیبی از دیابت و آسم موضوعی بحث برانگیز است. برخی محققان گزارش می كنند كه در بیماران مبتلا به AD و دیابت كه فلوتیكازون پروپیونات یا مونتلوكاست دریافت كرده اند ، سطح هموگلوبین گلیك شده از نظر آماری تفاوت معنی داری نداشت. از طرف دیگر داده هایی منتشر شده است که استفاده از IHC در بیماران مبتلا به دیابت منجر به افزایش قابل توجهی در گلوکز سرم می شود: هر 100 میکروگرم IHC (از نظر دیپروپیونات منطقه بکلومه) گلیسمی را 1.82 میلی گرم در دسی لیتر افزایش می دهد (P = 0.007). به یک صورت یا روش دیگر ، در درمان IHC در بیماران مبتلا به دیابت ، کنترل دقیق گلیسمی توصیه می شود ، به خصوص هنگام تجویز دوز بالای این داروها.
اپیدمیولوژی و ویژگی های دوره ذات الریه در دیابت به اندازه کافی مورد مطالعه قرار نگرفته است ، با این وجود ، شواهدی از نتایج کمتر مطلوب ذات الریه در افراد مبتلا به دیابت در مقایسه با جمعیت عمومی وجود دارد. تجزیه و تحلیل دلایل مرگ و میر 221 بیمار مبتلا به دیابت بیش از 10 سال نشان داد که در 22٪ موارد مرگ ناشی از بیماری های عفونی و ذات الریه است.
دیابت در فیبروز کیستیک
DM ، غالباً با فیبروز کیستیک همراه است ، تفاوت های بارزی با دیابت نوع "کلاسیک" یا نوع II دارد. این دلیل برای برجسته کردن شکل خاصی از بیماری - دیابت مرتبط با فیبروز کیستیک ("دیابت مرتبط با فیبروز کیستیک")
شرط بندی ") در هلند ، تحمل گلوکز در 16٪ از بیماران مبتلا به فیبروز کیستیک و در 31٪ دیابت تشخیص داده شد. در بین بیماران مبتلا به فیبروز کیستیک بالاتر از 40 سال ، دیابت در 52٪ مشاهده شده است. در زنان مبتلا به فیبروز کیستیک ، دیابت در سنین بسیار زودتر از مردان دیده می شود. برای کنترل دیابت با فیبروز کیستیک ، یک رژیم غذایی کافی نیست ، و لازم است از داروهای هیپوگلیسمی خوراکی یا انسولین 15 ، 16 استفاده شود.
دیابت و میکوز ریوی
در دیابت عملکرد نوتروفیل ها و ماکروفاژها رنج می برد ، ایمنی سلولی و هومورال و همچنین متابولیسم آهن مختل می شود. این پیش نیازها همراه با آنژیوپاتی دیابتی ، خطر ابتلا به عفونتهای فرصت طلب ، به ویژه مایکوزهای تهاجمی (کاندیدیازیس ، آسپرژیلوز ، Cryptococcosis) را ایجاد می کنند.
موكوريماكوز (زايگوميكوز) در اثر قارچ هاي جنسيايتوس جنس ايجاد مي شود و معمولاً در افراد مبتلا به اختلالات شديد ايمني به ويژه با نوتروپني بروز مي كند كه اين ويژگي ديابت كنترل نشده است. تشخيص موكورمايكوز با مشكلات جداسازي كشت زايگومايست و عدم وجود سرويژنازوز همراه است. درمان شامل از بین بردن عوامل سرکوب سیستم ایمنی ، برداشتن قسمتهای درگیر ریه ها و استفاده از دوزهای زیاد آمفوتریسین B 18 ، 19 است.
دیابت و سل
ترکیب دیابت و سل از دوران باستان شناخته شده بود: ابن سینا در مورد ارتباط این دو بیماری در قرن یازدهم نوشت. شرایط افزایش حساسیت بیماران دیابتی به عفونت سل با سرکوب ایمنی سلولی و تولید سیتوکین ها تحت تأثیر نامطلوب گلیکوزیلاسیون غیر آنزیمی ایجاد می شود. نقش مسمومیت مزمن سل در ایجاد دیابت قابل بحث است.
قبل از کشف انسولین و ایجاد داروهای ضد سل ، سل ریوی در کالبد شکافی تقریباً در نیمی از دیابتی ها که در شهرهای بزرگ اروپا درگذشتند ، تشخیص داده شد. تواناییهای کنونی کنترل دیابت و درمان ضد سل ، این آمار را بسیار تغییر داده است ، اما شیوع سل در بیماران دیابتی و در قرن بیست و یکم در قرن بیست و یکم بیشتر از 1.5-8.8 برابر بیشتر از جمعیت عمومی 3 ، 22 ، 23 است. یک افزایش مداوم در شیوع دیابت وجود دارد. اثرات منفی بر بروز سل.
در کشور ما سالهاست که بیماران مبتلا به دیابت در معرض ابتلا به سل هستند که این امر حاکی از معاینه سالانه از آنها به منظور تشخیص تغییرات در ریه ها است. اتحادیه بین المللی سل ، اجرای چنین اقداماتی را در کشورهایی که شیوع بالای سل دارند ، ضروری می داند.
خصوصيات سل ريوي در بيماران مبتلا به ديابت ، غالباً شروع علامت كم بيماري ، بومي سازي تغييرات در لوب هاي پايين ريه ها ، ايجاد مشكلات تشخيصي و محدود كردن استفاده از موارد خاص است.
AT ^ حوزه. ریوی و آلرژی شناسی 9
www جو- ph.ru
داروهای ضد سل ، به دلیل وجود عوارض دیابت. توسعه سل ریوی در بیماران مبتلا به دیابت ، به طور معمول ، در کنترل دیابت مشکلاتی ایجاد می کند ، و هایپرگلیسمی مداوم ، به نوبه خود ، تحت تأثیر درمان ضد سل ، در روند طبیعی فرآیندهای جبران کننده در ریه ها دخالت می کند.
دیابت و بیماری بینابینی ریه
رابطه مستقیمی بین دیابت و بیماری بینابینی ریه (LLL) بعید است ، به جز تغییر در ریه ها به دلیل میکروآنژیوپاتی و گلیکوزیلاسیون غیر بنزمی عناصر داخل روده ریوی. با این حال ، دیابت موانع جدی برای اجرای کامل گلوکوکورتیکوئیدوئید درمانی ایجاد می کند ، لازم است برای بیماران مبتلا به یک دوره مترقی ILI ، به ویژه سارکوئیدوز و آلوئولیت فیبروز. در چنین شرایطی ، کنترل دیابت با بهینه سازی روش کاهش قند حاصل می شود و می توان با استفاده از پلاسمافریزیس و لنفوسیتوپلاسم-فورز 26 ، 27 ، اثر بخشی درمان IDL را با دوزهای پایین تر از گلوکوکورتیکواستروئیدها بهبود بخشید.
دیابت و آسیب شناسی ریه در جنین
مشخص است که کنترل نامناسب دیابت در زنان باردار تأثیر منفی بر رشد ریه ها در جنین می گذارد. نقض سنتز فسفولیپیدهای اصلی سورفکتانت (فسفاتیدیل کلولین و فسفاتیدیل گلیسرول) خطر ابتلا به سندرم پریشانی حاد تنفسی (ARDS) در نوزادان را افزایش می دهد. با کنترل خوب دیابت در زنان باردار ، خطر ابتلا به ARDS به میزان قابل توجهی کاهش می یابد. معاینه سونوگرافی در هفته 37 بارداری به شما امکان می دهد وضعیت ریه ها در جنین ، خطر ابتلا به ARDS را ارزیابی کرده و نیاز به مطالعه محتوای فسفاتیدیل کولین و فسفاتیدیل گلیسرول را در مایعات آمنیوتیک 28 ، 29 برطرف کنید.
AD و ARDS در بزرگسالان
تنها نکته مثبت مرتبط با دیابت ، کاهش خطر ابتلا به ARDS در بزرگسالان است که این امر به دلیل تأثیر بر پاسخ التهابی هیپرگلیسمی ، اختلالات متابولیک و داروهای مورد استفاده در دیابت است.
شکی نیست که چنین عارضه جهانی دیابت به عنوان میکروآنژیوپاتی نمی تواند بر ریه های یک اندام با شبکه گسترده مویرگی تأثیر بگذارد ، و مطالعات بیشماری در دهه 1990 شواهدی برای حمایت از این نکته ارائه می دهد. با این وجود ، اطلاعات در مورد ویژگی های آسیب شناسی ریوی در دیابت غیر سیستماتیک است ، در این زمینه هنوز بسیاری از تضادها و "نقاط خالی" وجود دارد ، و ما هنوز باید در مورد ویژگی های بیماری های ریه در دیابت اطلاعات زیادی کسب کنیم.
1. Sandler M. // Arch. کارورز مد 1990.V. 150.P. 1385.
2. Popov D. ، Simionescu M. // Ital. جی آنات جنین 2001. V. 106. عرضه. 1. ص 405.
3. Marvisi M. et al. // Prenti Prog. مد 1996.V. 87.P. 623.
4. Matsubara T. ، Hara F. // Nippon Ika Daigaku Zasshi. 1991. V. 58. ص 528.
5. Hsia C.C.، Raskin P. // Diabes Technol. وجود دارد. 2007. V. 9. عرضه. 1. ص S73.
6. بنبسات C.A. و همکاران // ام. J. Med. علمی 2001. V. 322. ص 127.
7. دیویس T.M. و همکاران // مراقبت از دیابت. 2004. V. 27. ص 752.
8. Terzano C. و همکاران. // J. آسم. 2009. V. 46. ص 703.
9. Gulcan E. و همکاران. // J. آسم. 2009. V. 46. ص 207.
10. Barnes P.، Celli B. // Eur. تنفس کن ج. 2009. V. 33. ص 1165.
11. Majumdar S. و همکاران. // J. Indian Med. Assoc 2007. V. 105. ص 565.
12. Faul J.L. و همکاران // کلینیک مد Res 2009. V. 7. ص 14.
13. اسلاتور C.G. و همکاران // ام. J. Med. 2009. V. 122. ص 472.
14. Higa M. // نیپون رینشو. 2008. V. 66. ص 2239.
15. van den Berg J.M. و همکاران // J. Cyst. فیبروس 2009. V. 8. ص 276.
16. Hodson M.E. // کلینیک بیلیرز. آندوکرینول متاب 1992. V. 6. ص 797.
17. Okubo Y. و همکاران. // نیپون رینشو. 2008. V. 66. ص 2327.
18. وینسنت L. و همکاران. // آن. مد کارآموز (پاریس). 2000. V. 151. ص 669.
19. تاکاکورا S. // نیپون رینشو. 2008. V. 66. ص 2356.
20. صدیبه E.H. // سانته. 2007. V. 17. ص 29.
21. یابلوکوف D.D. ، Galibina A.I. سل ریوی همراه با بیماریهای داخلی. Tomsk ، 1977. S. 232-350.
22. استیونسون C.R. و همکاران // مزمن ایلن. 2007. V. 3. ص 228.
23. جئون C.Y. ، موری M.B. // PLoS Med. 2008. V. 5. ص 152.
24. دولی K.E. ، Chaisson R.E. // لانکت عفونت. دیس 2009. V. 9. ص 737.
25. هریس A.D. و همکاران // ترانس. R. Soc. تروپ مد سلام 2009. V. 103. ص 1.
26. Shmelev E.I. و همکاران // pulmonology. 1991. شماره 3. ص 39.
27. Shmelev E.I. و همکاران // استفاده بالینی از روشهای درمانی خارج از بدن. م. ، 2007.س 130-132.
28. Tyden O. et al. // آکتا آندوکرینول. تحویل (کپن.) 1986. V. 277. ص 101.
29. Bourbon J.R.، Farrell P.M. // کودک. Res 1985.V. 19.P. 253.
30. هوندن س. ، گونگ م.ن. // نقد. مراقبت پزشکی. 2009. V. 37. ص 2455.>
اشتراک در مجله علمی و عملی "Atmosphere. ریوی و آلرژی
شما می توانید در هر پستی در روسیه و CIS مشترک شوید .این مجله سالانه 4 بار منتشر می شود. هزینه اشتراک به مدت شش ماه مطابق کاتالوگ آژانس Rospechat 100 روبل ، برای یک عدد - 50 روبل است.
مشاهده مقالات محبوب
تنگی نفس (تنگی نفس) یک احساس دردناک از کمبود هوا است ، در حالت شدید به صورت خفه کننده است.
اگر تنگی نفس در فرد سالم در برابر پیش زمینه فعالیت بدنی یا استرس شدید روحی - روانی ایجاد شود ، از نظر فیزیولوژیکی در نظر گرفته می شود. علت آن افزایش نیاز به اکسیژن در بدن است. در موارد دیگر ، تنگی نفس در اثر برخی بیماری ایجاد می شود و به آن آسیب شناسی گفته می شود.
با توجه به دشواری در مرحله استنشاق یا بازدم ، تنگی نفس به ترتیب به عنوان الهام بخش و کششی مشخص می شود. تنگی نفس مختلط همچنین با محدودیت هر دو مرحله امکان پذیر است.
انواع مختلفی از تنگی نفس وجود دارد. اگر بیمار احساس تنگی نفس ، نارضایتی از نفس کند ، تنگی نفس در نظر گرفته می شود اما اندازه گیری این غیرممکن است و هیچ فاکتور وقوع آن وجود ندارد. بیشتر اوقات ، این علائم هیستری ، نوروز ، رادیکولیت سینه است. تنگی نفس با نقض فراوانی ، عمق نفس ، مدت زمان استنشاق یا بازدم و همچنین افزایش کار عضلات تنفسی مشخص می شود.
بیماری سوء هاضمه
در بیماری های دستگاه تنفسی ، تنگی نفس می تواند نتیجه انسداد راه های هوایی یا کاهش سطح سطح تنفس ریه ها باشد.
انسداد در دستگاه تنفسی فوقانی (بدن خارجی ، تومور ، تجمع خلط) ، استنشاق و عبور هوا به ریه ها را دشوار می کند ، در نتیجه باعث تنگی نفس می شود. کاهش لومن بخشهای پایانی درخت برونشی - برونشیول ها ، برونش های کوچک با ورم التهابی یا اسپاسم عضلات صاف آنها مانع از بازدم می شود ، و باعث افتادگی نفس می شود. در صورت تنگ شدن نای یا برونش بزرگ ، تنگی نفس یک شخصیت مختلط را به عهده می گیرد که با محدودیت هر دو مرحله عمل تنفسی همراه است.
تنگی نفس همچنین به دلیل التهاب پارانشیم ریه (ذات الریه) ، آتلکتازیس ، سل ، اکتینومیکوز (عفونت قارچی) ، سیلیکوز ، انفارکتوس ریوی یا فشرده سازی از خارج با هوا ، مایعات در حفره پلور (با هیدروتوراکس ، پنوموتوراکس) مخلوط می شود. تنگی نفس آمیخته شدید تا خفگی با آمبولی ریوی مشاهده می شود. بیمار موقعیتی اجباری را که با حمایت روی دستان خود نشسته است ، می گیرد. خفگی در قالب حمله ناگهانی علائم آسم ، برونشی یا قلبی است.
با پلوری ، تنفس سطحی و دردناک می شود ، تصویری مشابه با آسیب های قفسه سینه و التهاب اعصاب بین دنده ای ، آسیب به عضلات تنفسی (همراه با فلج اطفال ، فلج ، میاستنی گراویس) مشاهده می شود.
تنگی نفس در بیماری های قلبی یک علامت نسبتاً مکرر و تشخیصی است. دلیل تنگی نفس در اینجا تضعیف عملکرد پمپاژ بطن چپ و رکود خون در گردش ریوی است.
با توجه به درجه تنگی نفس ، می توان درباره شدت نارسایی قلبی قضاوت کرد. در مرحله اولیه ، تنگی نفس در حین انجام فعالیت بدنی ظاهر می شود: بالا رفتن از پله ها بیش از 2-3 طبقه ، قدم زدن به سمت بالا ، در برابر باد ، با یک قدم سریع حرکت می کند. با پیشرفت بیماری ، تنفس حتی با کمی تنش دشوار می شود ، هنگام صحبت ، غذا خوردن ، قدم زدن با سرعت آرام ، دراز کشیدن به صورت افقی. در مرحله شدید بیماری ، تنگی نفس حتی با حداقل فشار انجام می شود و هر عملی مانند بیرون رفتن از رختخواب ، حرکت در اطراف آپارتمان ، تنه ، احساس کمبود هوا را به همراه دارد. در مرحله آخر ، تنگی نفس وجود دارد و کاملاً در حالت استراحت.
حملات تنگی شدید نفس ، خفگی که بعد از استرس جسمی ، روانی و عاطفی رخ می دهد یا ناگهان ، غالباً در شب ، هنگام خواب ، آسم قلبی نامیده می شود. بیمار حالت نشستن اجباری را اشغال می کند. تنفس از راه دور پر سر و صدا ، حباب می شود. آزاد شدن خلط فومي قابل مشاهده است كه نشانگر شروع ورم ريوي است ، با چشم غير مسلح ، مشاركت عضلات كمكي در عمل تنفس ، انقباض فضاهاي بين قشر قابل توجه است.
علاوه بر این ، تنگی نفس در کنار درد در قفسه سینه ، تپش قلب ، قطع شدن در کار قلب می تواند نشانه ای از انفارکتوس حاد میوکارد ، اختلالات ریتم (تاکی کاردی پاروکسیسمال ، فیبریلاسیون دهلیزی) باشد و به دلیل کاهش شدید عملکرد قلب ، کاهش پرفیوژن و اکسیژن رسانی به ارگان ها و بافت ها باشد.
گروهی از بیماری های خونی که یکی از علائم آن تنگی نفس است ، شامل کم خونی و لوسمی (بیماری های توموری) است. هر دو با کاهش سطح هموگلوبین و گلبول های قرمز مشخص می شوند که نقش اصلی حمل و نقل اکسیژن است. بر این اساس ، اکسیژن رسانی به اندام ها و بافت ها بدتر می شود. یک واکنش جبرانی رخ می دهد ، دفعات و عمق تنفس افزایش می یابد - از این طریق بدن در هر واحد زمان شروع به مصرف اکسیژن بیشتری از محیط می کند.
ساده ترین و مطمئن ترین روش برای تشخیص این شرایط ، آزمایش خون عمومی است.
گروه دیگر بیماریهای غدد درون ریز (تیروتوکسیکوز ، دیابت ملیتوس) و بیماریهای فعال هورمون (چاقی) است.
با تیروتوکسیکوز توسط غده تیروئید ، مقدار زیادی هورمون تولید می شود که تحت تأثیر آن همه فرآیندهای متابولیک تسریع می شوند ، متابولیسم و مصرف اکسیژن افزایش می یابد. در اینجا ، تنگی نفس ، مانند کم خونی ، از نظر ماهیت جبران کننده است. علاوه بر این ، مقادیر بالای T3 ، T4 باعث تقویت عملکرد قلب می شود و به اختلال در ریتم مانند تاکی کاردی پاروکسیسمال ، فیبریلاسیون دهلیزی با پیامدهای ذکر شده در بالا کمک می کند.
سوء هاضمه در دیابت می تواند به عنوان یک نتیجه از میکروآنژیوپاتی دیابتی در نظر گرفته شود و منجر به نقض غنائم ، گرسنگی اکسیژن سلول ها و بافت ها شود. پیوند دوم آسیب کلیه است - نفروپاتی دیابتی. کلیه ها عامل تشکیل خون - اریتروپویتین هستند و با کمبود آن کم خونی ایجاد می شود.
با چاقی ، در نتیجه رسوب بافت چربی در اندام های داخلی ، کار قلب و ریه ها دشوار است ، گشت و گذار دیافراگم محدود است. علاوه بر این ، چاقی اغلب با آترواسکلروز ، فشار خون بالا همراه است ، این نیز باعث نقض عملکرد آنها و بروز تنگی نفس می شود.
تنگی نفس تا حد خفگی می تواند با مسمومیت های مختلف سیستمیک مشاهده شود. مکانیسم توسعه آن شامل افزایش نفوذپذیری دیواره عروق در سطح میکروسیرسولت و ادم سمی ریوی و همچنین آسیب مستقیم به قلب با اختلال در عملکرد و ایست خون در گردش ریوی است.
تنگی نفس درمانی
بدون درک علت ، ایجاد بیماری که با آن ایجاد می شود ، رفع تنگی نفس غیرممکن است. برای هر نوع سوء هاضمه ، برای کمک به موقع و جلوگیری از عوارض ، باید به پزشک مراجعه کنید. پزشکان ، که صلاحیت آنها شامل درمان بیماری هایی با تنگی نفس است ، یک درمانگر ، متخصص قلب و عروق ، غدد داخلی است.
متخصصان مراکز پزشکی AVENUE به کلیه سؤالات مربوط به مشکل شما با جزئیات و در قالب پاسخی پاسخ خواهند داد و برای حل آن همه کار خواهند کرد.
درمانگر ، متخصص قلب و عروق MC Avenue-Alexandrovka
ژورنیکوف دنیس الکساندرویچ.
تنگی نفس: دلایل اصلی ، توصیه های یک متخصص
تنگی نفس نوعی اختلال تنفسی است ، افزایش فرکانس و یا عمق آن ، که اغلب با احساس کمبود هوا (خفگی) و گاهی اوقات ترس همراه است. متوقف کردن آن با اراده آزاد امکان پذیر نخواهد بود.
تنگی نفس همیشه علامت یک بیماری است. با این حال ، تنگی نفس را باید از تنفس پر سر و صدا با خرابی شدید عصبی یا هیستریا متمایز کرد (در حالت دوم ، تنفس پر سر و صدا با آه های عمیق قطع می شود).
دلایل بروز تنگی نفس بسیار است. عمل و نوع مراقبت بسته به اینکه حاد (ناگهانی) باشد متفاوت خواهد بود زیرا حمله خفگی یا تنگی نفس بتدریج افزایش می یابد و مزمن است. سوء هاضمه همیشه نشانه بیماری است.
سوء هاضمه همیشه نشانه بیماری است.
حمله حاد تنگی نفس
شایع ترین علل حمله حاد تنگی نفس ، خفگی است.
- حمله آسم برونشی.
- تشدید برونشیت انسدادی.
- نارسایی قلبی - ”آسم قلبی”.
- افزایش شدید قند خون و استون در دیابت.
- اسپاسم حنجره با آلرژی یا التهاب شدید.
- بدن خارجی در مجاری هوایی.
- ترومبوز رگهای ریه یا مغز.
- بیماریهای التهابی و عفونی شدید با تب بالا (ذات الریه پنومونی ، مننژیت ، آبسه و…).
تنگی نفس در آسم برونش
اگر بیمار مدتی از برونشیت انسدادی یا آسم برونش رنج می برد و پزشکان او را تشخیص داده اند ، پس ابتدا باید از یک بطری اسپری مخصوص با برونکودیلاتور مانند سالبوتامول ، فنوترول یا ترشی استفاده کنید. آنها اسپاسم برونش ها را تسکین داده و جریان هوا را به ریه ها افزایش می دهند. معمولاً 1-2 دوز (استنشاق) برای جلوگیری از حمله خفگی کافی است.
در این حالت ، قوانین زیر باید رعایت شود:
- شما نمی توانید بیش از 2 استنشاق انجام دهید - "تزریق" در یک ردیف ، حداقل 20 دقیقه فاصله باید مشاهده شود. استفاده مکرر از استنشاق کننده اثر درمانی آن را تقویت نمی کند ، اما ظاهر عوارض جانبی مانند تپش قلب ، تغییر در فشار خون - بله.
- با مصرف متناوب در طول روز از حداکثر دوز روزانه استنشاقی تجاوز نکنید - این 6-8 بار در روز است.
- استفاده نامناسب و مکرر از استنشاقی با حمله طولانی مدت از خفگی خطرناک است. تنفس دشوار می تواند به وضعیت به اصطلاح آسم برود ، که حتی در بخش مراقبت های ویژه ، متوقف کردن آن دشوار است.
- اگر پس از استفاده مکرر (یعنی 2 بار 2 "تزریق") از استنشاقی ، تنگی نفس از بین نرود یا حتی تشدید شود - بلافاصله با آمبولانس تماس بگیرید.
قبل از رسیدن آمبولانس چه کاری می توان انجام داد؟
برای تهیه هوای خنک تازه به بیمار: یک پنجره یا پنجره را باز کنید (تهویه مطبوع مناسب نیست!) ، لباس های تنگ را بردارید. اقدامات بیشتر به علت تنگی نفس بستگی دارد.
در فرد مبتلا به دیابت ، اندازه گیری قند خون با یک گلوکومتر ضروری است. در مقادیر زیاد قند ، انسولین نشان داده می شود ، اما این امر حاکم پزشکان است.
توصیه می شود فرد مبتلا به بیماری قلبی فشار خون را اندازه گیری کند (ممکن است زیاد باشد) ، آن را تنظیم کنید. دراز کشیدن روی تخت ضروری نیست ، زیرا نفس کشیدن از این کار سخت تر می شود. پاها را پایین بیاورید تا حجم اضافی قسمت مایع خون از قلب به سمت پاها برود. در فشار زیاد (بیش از 20 میلی متر جیوه. هنر بالاتر از حد طبیعی) اگر شخصی مدت طولانی از فشار خون بالا رنج می برد و داروهای فشار خون در خانه وجود دارد ، می توانید برای جلوگیری از بروز بحران های فشار خون بالا ، مانند کاپوتن یا کورینفار ، از دارویی استفاده کنید که قبلاً توسط پزشک تجویز شده باشد.
به یاد داشته باشید اگر شخصی برای اولین بار در زندگی خود بیمار شد - به خودی خود هیچ دارویی مصرف نکنید.
چند کلمه در مورد حنجره
در مورد حنجره نیز باید چند کلمه بگویم. با اسپاسم حنجره ، تنفس پر سر و صدایی عجیب و غریب (استیدور) شنیده می شود ، از راه دور شنیده می شود و اغلب با سرفه خفیف "پارس" همراه است. این وضعیت اغلب با عفونت های حاد تنفسی ویروسی ، به ویژه در کودکان رخ می دهد. بروز آن با ورم شدید حنجره همراه با التهاب همراه است. در این حالت ، گلو خود را با کمپرس های گرم نپیچانید (این ممکن است تورم را افزایش دهد). ما باید سعی کنیم کودک را آرام کنیم ، به او نوشیدنی بدهیم (حرکات بلع تورم را نرم می کند) ، دسترسی به هوای خنک مرطوب فراهم می کند. با یک هدف پریشان می توانید خردل را روی پای خود بگذارید. در موارد خفیف ، ممکن است این کافی باشد ، اما باید یک آمبولانس فراخوانی شود ، زیرا لارنگوسپاسم می تواند افزایش یابد و دسترسی هوا را کاملاً مسدود کند.
تنگی نفس مزمن
شکل ظاهری و تشدید تدریجی تنگی نفس بیشتر در بیماری های ریوی یا قلبی مشاهده می شود. معمولاً تنفس سریع و احساس کمبود هوا برای اولین بار در هنگام ورزش بدنی ظاهر می شود. به تدریج ، کارهایی که یک شخص می تواند انجام دهد ، یا مسافتی که بتواند برود ، کاهش می یابد. راحتی فعالیت بدنی تغییر می کند ، کیفیت زندگی کاهش می یابد. علائمی مانند تپش قلب ، ضعف ، رنگ پریدگی یا کبودی پوست (خصوصاً اندام) به هم پیوسته ، تورم و درد در قفسه سینه امکان پذیر است. آنها با این واقعیت ارتباط دارند که انجام کار خود برای ریه یا قلب دشوار شده است. اگر اقدامی نکنید ، تنگی نفس با کوچکترین تلاش و در حالت استراحت شروع به زحمت می کند.
درمان تنگی نفس مزمن بدون درمان برای بیماری ناشی از آن غیرممکن است. بنابراین ، شما باید به کمک پزشکی مراجعه کرده و معاینه شوید. علاوه بر دلایل ذکر شده ، تنگی نفس با کم خونی ، بیماری های خونی ، بیماری های روماتیسمی ، سیروز و غیره ظاهر می شود.
توصیه می شود پس از تشخیص و یک دوره درمانی برای بیماری زمینه ای در خانه ، به توصیه های زیر رعایت کنید:
- داروهای تجویز شده توسط پزشک را به طور مرتب مصرف کنید.
- با پزشک خود مشورت کنید که چه داروهایی و با چه دوزهایی می توانید به صورت اضطراری مصرف کنید و این داروها را در کابینت خانه خود نگه دارید.
- پیاده روی روزانه در هوای تازه و در حالت راحت و ترجیحا حداقل نیم ساعت.
- سیگار کشیدن را متوقف کنید.
- بیش از حد پرخوری نکنید ، بهتر است اغلب در بخش های کوچک غذا بخورید. غذاهای فراوان تنگی نفس را افزایش می دهد یا ظاهر آن را تحریک می کند.
- برای آلرژی ، آسم ، سعی کنید از تماس با موادی که باعث حمله آسم (گرد و غبار ، گل ، حیوانات ، بوهای تند و غیره) می شود ، خودداری کنید.
- فشار خون را با دیابت کنترل کنید - قند خون.
- مایعات باید به مقدار کم مصرف شوند ، نمک را محدود کنید. با بیماری های قلبی و کلیوی ، سیروز کبد ، استفاده از مقادیر زیادی مایعات و نمک باعث حفظ آب در بدن می شود و همین امر باعث تنگی نفس می شود.
- هر روز تمرینات انجام دهید: تمرینات اختصاصی و تمرین های تنفسی. تمرینات فیزیوتراپی بدن را تن می کند ، ذخایر قلب و ریه ها را افزایش می دهد.
- وزن منظم داشت. افزایش سریع وزن 5/1 تا 2 کیلوگرم طی چند روز ، نشانه ای از احتباس مایعات در بدن و مهار کننده تنگی نفس است.
این توصیه ها در هر بیماری مفید خواهد بود.