دیابت نوع دوم
انسولین دیابت نوع 2 یک ابزار ضروری است بنابراین می توانید سطح قند خون خود را عادی نگه دارید و خود را از عوارض محافظت کنید. بدون تزریق هورمونی که قند را در موارد خفیف کاهش می دهد ، ممکن است انجام شود اما با بیماری با شدت متوسط یا زیاد همراه نیست. بسیاری از دیابتی ها زمان نشستن بر روی قرص ها و داشتن گلوکز زیاد را به خود اختصاص می دهند. انسولین را تزریق کنید تا قند طبیعی شود ، در غیر این صورت عوارض دیابت ایجاد می شود. آنها می توانند شما را ناتوان کنند یا شما را زود قبر کنند. برای میزان قند 8.0 میلی مول در لیتر یا بالاتر ، درمان دیابت نوع 2 را با انسولین فوراً شروع کنید ، همانطور که در زیر توضیح داده شده است. 
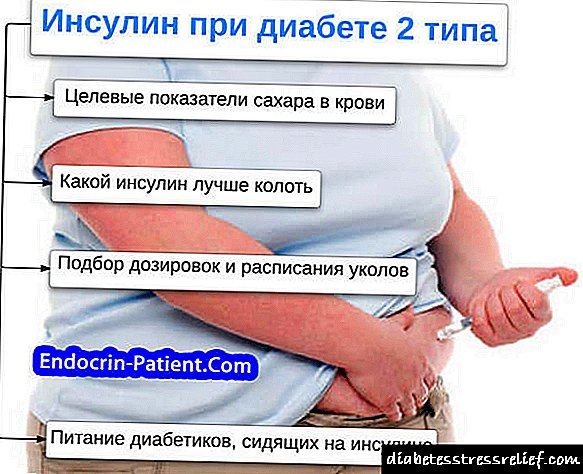 انسولین دیابت نوع 2: مقاله مفصلی
انسولین دیابت نوع 2: مقاله مفصلی
بدانید که شروع به درمان انسولین یک فاجعه یا پایان جهان نیست. در مقابل ، تزریق باعث طولانی شدن عمر شما و بهبود کیفیت آن می شود. آنها از عوارض کلیه ، پاها و بینایی محافظت می کنند.
از کجا شروع کنیم؟
اول از همه ، آزمایش خون برای پپتید C انجام دهید. تصمیم در مورد تزریق انسولین در دیابت نوع 2 بر اساس نتایج آن گرفته می شود. اگر مقادیر پپتید C شما پایین باشد ، حداقل در دوره هایی از عفونت حاد تنفسی تنفسی ، مسمومیت غذایی و سایر بیماری های حاد باید انسولین تزریق کنید. بیشتر بیمارانی که از رژیم قدم به قدم برای دیابت نوع 2 استفاده می کنند ، می توانند بدون تزریق روزانه به خوبی زندگی کنند. وقتی برای انجام آزمایش C پپتید به آزمایشگاه می آیید ، می توانید هموگلوبین گلیکوزیزه شده خود را همزمان انجام دهید.
در هر صورت ، تمرین بدون تزریق را با سرنگ انسولین انجام دهید. حیرت خواهید کرد که چقدر راحت است. با یک قلم سرنگ - همان چیز ، همه چیز آسان و بدون درد است. در صورت بروز سرماخوردگی ، مسمومیت غذایی یا سایر شرایط حاد ، مهارت انجام انسولین بسیار مفید خواهد بود. در چنین دوره هایی ممکن است لازم باشد انسولین به طور موقت تزریق شود. در غیر این صورت ، دیابت ممکن است برای بقیه عمر شما بدتر شود.
بیماران دیابتی نوع 2 که تحت درمان انسولین قرار گرفته اند مشکل دارند:
- داروهای وارداتی با کیفیت بالا را به خودشان ارائه می دهند ،
- دوز را به درستی محاسبه کنید ،
- شکر را مرتبا اندازه گیری کنید ، روزانه یک دفتر خاطرات را نگه دارید
- نتایج درمان را تحلیل کنید.
اما درد ناشی از تزریق یک مشکل جدی نیست ، زیرا عملاً وجود ندارد. بعداً از ترسهای گذشته خود می خندید.
پس از مدتی ، حتی تزریق زیر جلدی انسولین در دوزهای پایین نیز می تواند طبق یک طرح انتخاب شده به صورت جداگانه ، به این وجوه اضافه شود. دوز انسولین شما 3-8 برابر کمتر از مقادیر مورد استفاده پزشکان خواهد بود. بر این اساس ، شما لازم نیست از عوارض جانبی انسولین درمانی رنج ببرید.
اهداف و روش های درمانی دیابت نوع 2 ، که در این سایت توضیح داده شده است ، تقریباً با توصیه های استاندارد کاملاً متفاوت است. با این حال ، روش های دکتر برنشتاین کمک می کند ، و درمان استاندارد همانطور که مشاهده کردید بسیار نیست. هدف واقعی و قابل دستیابی ، ثابت نگه داشتن شکر 4.0-5.5 میلی مول در لیتر ، مانند افراد سالم است. این برای محافظت در برابر عوارض دیابت در کلیه ها ، بینایی ، پا و سایر سیستم های بدن تضمین شده است.

چرا دیابت نوع 2 انسولین تجویز می کند؟
در نگاه اول ، نیازی به تزریق انسولین در دیابت نوع 2 نیست. زیرا سطح این هورمون در خون بیماران معمولاً طبیعی است ، یا حتی بالا می رود. با این حال ، همه چیز خیلی ساده نیست. واقعیت این است که در بیماران مبتلا به دیابت نوع 2 ، حملات سیستم ایمنی بدن به سلول های بتا لوزالمعده که تولید انسولین می کنند رخ می دهد. متأسفانه ، چنین حملات نه تنها در دیابت نوع 1 ، بلکه در T2DM نیز رخ می دهد. به دلیل آنها ، بخش قابل توجهی از سلولهای بتا می توانند بمیرند.
دلایل دیابت نوع 2 چاقی ، رژیم غذایی ناسالم و سبک زندگی بی تحرک است. بسیاری از افراد میانسال و سالخورده دارای اضافه وزن هستند. با این حال ، همه آنها مبتلا به دیابت نوع 2 نیستند.چه چیزی تعیین می کند که آیا چاقی به دیابت تبدیل می شود؟ از یک تمایل ژنتیکی گرفته تا حملات خود ایمنی. بعضی اوقات این حملات به حدی شدید است که فقط تزریق انسولین می تواند آنها را جبران کند.

در چه شاخص های قند نیاز به تغییر از قرص ها به انسولین دارم؟
اول از همه ، به لیست قرص های مضر برای دیابت نوع 2 نگاه کنید. صرف نظر از تعداد قند خود ، بلافاصله از مصرف آنها خودداری کنید. در صورت استفاده صحیح ، تزریق انسولین می تواند عمر شما را طولانی کند. و قرص های مضر آن را کاهش می دهند ، حتی اگر سطح گلوکز به طور موقت کاهش یابد.




در مرحله بعد ، شما باید به عنوان مثال ، در طول هفته ، رفتار قند را در طول روز کنترل کنید. بیشتر از متر استفاده کنید ؛ نوارهای تست را ذخیره نکنید.
میزان آستانه گلوکز در خون 6.0-6.5 میلیمول در لیتر است.
ممکن است معلوم شود که در بعضی از ساعات ، قند شما علی رغم پیروی شدید از رژیم و مصرف حداکثر دوز متفورمین ، به طور مرتب از این مقدار تجاوز می کند. این بدان معناست که لوزالمعده قادر به مقابله با اوج بار نیست. لازم است با تزریق انسولین در دوزهای پایین از آن به دقت حمایت کنید تا عوارض دیابت ایجاد نشود.
بیشتر اوقات صبح هنگام شکم بر روی معده خالی مشکلاتی وجود دارد. برای اینکه این امر عادی شود ، باید:
- برای صرف شام در اوایل عصر ، تا 18:00 - 19:00
- در شب ، انسولین کمی طولانی تزریق کنید.
سطح گلوکز نیز 2-3 ساعت بعد از غذا اندازه گیری می شود. ممکن است بعد از صبحانه ، ناهار یا شام مرتباً مرتفع شود. در این حالت ، شما باید قبل از این وعده های غذایی انسولین سریع (کوتاه یا ultrashort) تزریق کنید. یا می توانید علاوه بر تزریق شبانه ، انسولین طولانی صبح را تزریق کنید.
قبول نکنید که با شکر 6.0-7.0 میلی مول در لیتر زندگی کنید ، و حتی بیشتر از این ، بالاتر! از آنجا که با این شاخص ها ، عوارض مزمن دیابت ، هر چند به کندی بروز می کند. با کمک تزریق ، شاخص های خود را به 3.9-5.5 میلی مول در لیتر برسید.
ابتدا باید به رژیم غذایی کم کربوهیدرات بروید. داروی متفورمین به آن متصل است. با مقادیر قند 8.0 میلی مول در لیتر و بالاتر ، بلافاصله انسولین تزریق می شود. بعداً آن را با قرص های متفورمین با افزایش تدریجی دوز روزانه به حداکثر مکمل کنید.

پس از شروع تزریق ، شما باید به دنبال رژیم غذایی و مصرف متفورمین باشید. سطح گلوکز باید به طور پایدار در محدوده 4/4 تا 5/5 میلی مول در لیتر نگهداری شود ، همانطور که در افراد سالم وجود دارد. پزشک ممکن است به شما بگوید شکر 6.0-8.0 میلی مول در لیتر بسیار عالی است. اما این صحیح نیست ، زیرا عوارض مزمن دیابت ، هر چند به آرامی بروز می کند.
آیا به جای تزریق می توان انسولین مصرف کرد؟
متأسفانه انسولین در دستگاه گوارش تحت تأثیر اسید هیدروکلریک و آنزیم های گوارشی از بین می رود. قرص های مؤثر حاوی این هورمون وجود ندارد. شرکت های داروسازی حتی تحقیقات در این راستا انجام نمی دهند.
آئروسل استنشاق شده ایجاد شد. با این حال ، این ابزار نمی تواند صحت دوز را تضمین کند. بنابراین نباید از آن استفاده کرد. مبتلایان به دیابت نوع 2 که کربوهیدرات زیادی مصرف می کنند ، مجبور به تزریق مقدار زیادی انسولین هستند. آنها 5-10 پوند واحد هوا نخواهند داشت. اما برای دیابتی هایی که رژیم کم کربوهیدرات را دنبال می کنند ، این خطا به طور غیرقابل قبول بسیار زیاد است. این می تواند 50-100 of از کل دوز مورد نیاز را تشکیل دهد.
تا به امروز ، هیچ روش واقعی دیگری برای تزریق انسولین به غیر از تزریق وجود ندارد. تکرار می کنیم که این تزریقات تقریباً بدون درد است. سعی کنید داروهای وارداتی با کیفیت بالا را در اختیار خود قرار دهید و همچنین یاد بگیرید که چگونه دوز را به درستی محاسبه کنید. با حل این مشکلات ، با تزریق مقابله خواهید کرد.




کدام انسولین بهتر است تزریق شود؟
تا به امروز ، ترشیبا بهترین نوع طولانی انسولین است. زیرا طولانی ترین و خیلی هموار عمل می کند. به عادی سازی قند در صبح به معده خالی کمک می کند. با این حال ، این دارو جدید و گران است. بعید است که بتوانید آن را به صورت رایگان دریافت کنید.
لومیر و لانتوس بیش از 10 سال است که مورد استفاده قرار می گیرد و همچنین به خوبی کار کرده است. مشروط بر اینکه رژیم غذایی کم کربوهیدرات را دنبال کنید و خود را با دوزهای کم و با دقت محاسبه شده تزریق کنید ، و نه غول های عظیمی که پزشکان از آن استفاده می کنند.
جابجایی به انسولین جدید ، شیک و گران قیمت Treshiba ، لزوم پیروی از یک رژیم کم کربوهیدرات را برطرف نمی کند.
همچنین مقاله "انواع انسولین و تأثیر آنها" را مطالعه کنید. بفهمید که آماده سازی کوتاه با ultrashort چقدر متفاوت است ، چرا استفاده از انسولین پروتئین متوسط توصیه نمی شود.




چگونه نوع انسولین را انتخاب کنیم و دوز را محاسبه کنیم؟
اگر غالباً صبح قند زیاد در معده خالی دارید ، باید شب تزریق انسولین طولانی را شروع کنید. با قرائت طبیعی گلوکز در صبح بر روی معده خالی ، می توانید با معرفی یک داروی سریع عمل قبل از غذا شروع کنید. رژیم انسولین درمانی لیستی از 1-3 نوع انسولین است ، و همچنین نشانه هایی از ساعت ها برای تزریق آنها و در چه دوزهایی است. این افراد به صورت جداگانه و با گذشت چند روز از اطلاعات مربوط به پویایی قند در طول روز جمع آوری می شوند. طول مدت بیماری ، وزن بدن بیمار و سایر عوامل مؤثر بر حساسیت به انسولین نیز در نظر گرفته می شود.
اکثر پزشکان رژیم انسولین درمانی یکسانی را برای هر فرد دیابتی توصیه می کنند ، بدون آنکه به خصوصیات فردی بیماری وی توجه کنند. این روش نمی تواند نتایج خوبی را ارائه دهد. معمولاً دوز شروع یک آماده سازی طولانی 10-20 واحد در روز تجویز می شود. برای بیمارانی که از رژیم کم کربوهیدرات پیروی می کنند ، این دوز ممکن است خیلی زیاد باشد و باعث هیپوگلیسمی (قند خون پایین) شود. فقط رویکرد فردی که دکتر برنشتاین و وب سایت Endocrin-Patient.Com تبلیغ می کنند واقعاً مؤثر است.
آیا تزریق فقط انسولین طولانی مدت و بدون کوتاه ممکن است؟
به طور معمول ، با دیابت نوع 2 ، باید تزریق انسولین طولانی را شروع کنید و امیدوار باشید که به داروهای سریع عمل نیازی نداشته باشند. این قابل درک است که بیمار در حال حاضر رژیم کم کربوهیدرات را دنبال کرده و متفورمین مصرف می کند.
در موارد شدید ، بدون تزریق انسولین کوتاه قبل از غذا ، علاوه بر تزریق انسولین طولانی در شب و صبح ، غیرممکن است. اگر متابولیسم گلوکز شما به شدت آسیب دیده است ، به طور همزمان از دو نوع انسولین استفاده کنید ، تنبل نشوید. می توانید تمرینات بدنی را دویدن و قدرت انجام دهید. این امر باعث می شود به میزان قابل توجهی دوز انسولین را کاهش داده و یا حتی تزریق را نیز لغو کنید. در زیر بیشتر بخوانید
چند بار در روز نیاز به تزریق انسولین دارید؟
پاسخ این سوال برای هر بیمار کاملاً فردی است. بسیاری از دیابتی ها برای عادی سازی قند خود در صبح بر روی معده خالی نیاز به انسولین طولانی مدت در شب دارند. با این حال ، برخی به این نیاز ندارند. در دیابت شدید ، ممکن است تجویز سریع انسولین قبل از هر وعده غذایی لازم باشد. در موارد خفیف ، لوزالمعده بدون تزریق ، عمل هضم غذا را به خوبی انجام می دهد.
اندازه گیری قند خون با گلوکومتر حداقل 5 بار در روز به مدت یک هفته ضروری است:
- صبح با معده خالی
- 2 یا 3 ساعت بعد از صبحانه ، ناهار و شام ،
- شب قبل از خواب.
شما هنوز هم می توانید بلافاصله قبل از غذا اندازه گیری کنید.
با جمع آوری این اطلاعات خواهید فهمید:
- چه مقدار تزریق انسولین در روز نیاز دارید.
- در مورد دوز چه باید باشد
- چه نوع انسولینی نیاز دارید - طولانی ، سریع یا هر دو به طور همزمان.
سپس با توجه به نتایج تزریقات قبلی میزان دوز را افزایش داده یا کاهش می دهید. بعد از گذشت چند روز مشخص خواهد شد که دوز و برنامه تزریقات بهینه است.
- در چه شاخص هایی از قند به انسولین نیاز دارید ، و در آن - نه ،
- حداکثر دوز مجاز در روز چیست ،
- چه مقدار انسولین برای هر XE کربوهیدرات مورد نیاز است ،
- چه مقدار 1 واحد قند خون را کاهش می دهد ،
- مقدار واحد انسولین برای کاهش قند 1 میلی مول در لیتر مورد نیاز است ،
- چه اتفاقی می افتد اگر یک دوز بزرگ (به عنوان مثال دو برابر) تزریق کنید ،
- قند پس از تزریق انسولین نمی افتد - دلایل احتمالی ،
- چه مقدار انسولین در ظاهر شدن استون در ادرار لازم است.
آیا یک بیمار مبتلا به دیابت نوع 2 با انسولین و قرص قابل درمان است؟
این معمولاً کاری است که شما باید انجام دهید. آماده سازی های حاوی متفورمین حساسیت بدن به انسولین را افزایش می دهد و به کاهش دوز و تزریق کمک می کند. به خاطر داشته باشید که فعالیت بدنی چندین برابر بهتر از متفورمین عمل می کند. و درمان اصلی برای اختلال در متابولیسم گلوکز ، رژیم کم کربوهیدرات است. بدون آن انسولین و قرص ها ضعیف عمل می کنند.
در اینجا مناسب خواهد بود که لینک لیست داروهای مضر برای دیابت نوع 2 را تکرار کنید. بلافاصله مصرف این داروها را متوقف کنید.
بعد از شروع دیابت نوع 2 با انسولین ، چه غذایی باید باشد؟
بعد از شروع دیابت نوع 2 با انسولین ، رژیم غذایی کم کربوهیدرات باید ادامه یابد. این تنها راه کنترل بیماری است. افراد دیابتی که به خود اجازه می دهند غذاهای ممنوعه مصرف کنند ، مجبور به تزریق مقادیر زیادی از هورمون هستند. این باعث افزایش قند خون می شود و دائماً احساس ناخوشایندی می كنیم. هرچه دوز بیشتر باشد ، خطر ابتلا به هیپوگلیسمی بیشتر است. همچنین انسولین باعث افزایش وزن بدن ، وازواسپاسم ، احتباس مایعات در بدن می شود. همه اینها باعث افزایش فشار خون می شود.
ویدئویی را مشاهده کنید که پروتئین ها ، چربی ها و کربوهیدرات های خوراکی چگونه بر قند خون تأثیر می گذارند.
کربوهیدرات ها را در رژیم غذایی خود محدود کنید تا دوزها کاهش یابد و از عوارض ذکر شده در بالا جلوگیری شود.




بعد از شروع تزریق انسولین از دیابت نوع 2 ، چه غذاهایی را باید مصرف کنم؟
لیست غذاهای ممنوعه را مرور کنید و استفاده از آنها را به طور کامل متوقف کنید. غذاهای مجاز بخورید. آنها نه تنها مفید هستند ، بلکه همچنین خوشمزه و رضایت بخش هستند. سعی کنید پرخوری نکنید. با این وجود ، نیازی نیست بیش از حد کالری مصرفی را محدود کرده و احساس گرسنگی مزمن را تجربه کنید. علاوه بر این ، مضر است.
طب رسمی می گوید شما می توانید از غذاهای غیرقانونی که بیش از حد کربوهیدرات هستند اضافه کنید و آنها را با تزریق مقادیر زیاد انسولین پوشانید. این یک توصیه بد است ، بدون نیاز به پیروی از آن. از آنجا که چنین تغذیه ای منجر به جهش قند خون ، ایجاد عوارض حاد و مزمن دیابت می شود.
لازم است تا 100٪ از استفاده از محصولات ممنوعه خودداری کنید و هیچگونه استثنائی برای تعطیلات ، آخر هفته ها ، سفرهای کاری ، سفرهای بازدید از آنها وجود ندارد. برای مبتلایان به دیابت ، رژیمهای غذایی کم کربوهیدرات ، به ویژه رژیم دوکان و تیم فریس ، مناسب نیستند.
اگر می خواهید ، می توانید سعی کنید به طور دوره ای به مدت 1-3 روز یا حتی طولانی تر از گرسنگی بکشید. با این حال ، این ضروری نیست. دیابت نوع 2 قابل کنترل است و قند می تواند از نظر هنجار بدون گرسنگی از نظر پایداری پایدار باشد. قبل از روزه گرفتن ، چگونگی تنظیم دوز انسولین در طول روزه را بفهمید.
بسیاری از بیماران مبتلا به دیابت نوع 2 به رژیم کتوژنیک LCHF علاقه مند هستند. جابجایی به این رژیم غذایی به کاهش دوز انسولین یا حتی ترک تزریق روزانه کمک می کند. یک فیلم دقیق درباره تغذیه کتوژنیک تماشا کنید. دریابید که مزایا و معایب آن چیست. در این ویدئو ، سرگئی کوشچنکو چگونگی تفاوت این رژیم از رژیم غذایی کم کربوهیدرات طبق روش دکتر برنشتاین را توضیح می دهد. درک وزن خود را با تغییر رژیم غذایی خود درک کنید که چقدر واقع بینانه است. در مورد استفاده از رژیم های کتو برای پیشگیری و درمان سرطان اطلاعات کسب کنید.
چه چیزی کمتر مضر است: تزریق انسولین یا مصرف قرص؟
انسولین و قرص ها در صورت استفاده عاقلانه به آنها آسیب نمی رسانند ، بلکه به دیابتی ها کمک می کنند. این داروهای درمانی بیماران را از عوارض ناشی از اختلال در متابولیسم گلوکز و طولانی شدن عمر محافظت می کنند. سودمندی آنها با تحقیقات علمی در مقیاس بزرگ و همچنین تمرین روزمره اثبات می شود.
اما ، استفاده از انسولین و قرص ها باید مناسب باشد. بیماران دیابتی که انگیزه زندگی طولانی دارند نیاز به درک دقیق درمان آنها دارند. به طور خاص ، لیست داروهای مضر برای دیابت نوع 2 را مطالعه کرده و بلافاصله مصرف آنها را متوقف کنید.در صورت وجود هرگونه نشانه ای از مصرف قرص ها به تزریق انسولین استفاده کنید.
چه اتفاقی می افتد اگر یک دیابتی که روی انسولین نشسته است ، قرص متفورمین بنوشد؟
متفورمین دارویی است که حساسیت به انسولین را افزایش می دهد ، دوز لازم را کاهش می دهد. هرچه میزان دوز مورد نیاز انسولین کمتر باشد ، تزریق پایدار تر و احتمال کاهش وزن بیشتر است. بنابراین ، مصرف متفورمین مزایای قابل توجهی دارد.
بیماران دیابتی نوع 2 که با انسولین تحت درمان قرار می گیرند ، معمولاً علاوه بر تزریق ، معنی دار مصرف متفورمین را دارند. با این حال بعید است که از یک قرص مست متوجه اثر شوید. از لحاظ تئوریکی ، فقط یک قرص متفورمین مصرف شده می تواند حساسیت به انسولین را به حدی افزایش دهد که هیپوگلیسمی رخ دهد (گلوکز پایین). با این حال ، در عمل این بسیار بعید است.
آیا می توان انسولین را با قرص های Diabeton MV ، Maninil یا Amaryl جایگزین کرد؟
Diabeton MV ، Maninil و Amaril ، و بسیاری از آنالوگ های آنها - این قرص های مضر هستند. آنها به طور موقت قند خون را پایین می آورند. با این حال ، بر خلاف تزریق انسولین ، عمر بیماران مبتلا به دیابت نوع 2 را طولانی نمی کند ، بلکه حتی مدت آن را کوتاه می کند.
بیمارانی که می خواهند زندگی طولانی کنند ، مجبورند از داروهای ذکر شده دوری کنند. ایروبیک اطمینان حاصل می کند که دشمنان شما با دیابت نوع 2 قرص های مضر مصرف می کنند و هنوز هم یک رژیم متعادل کم کالری را دنبال می کنید. مقالات ژورنال های پزشکی می توانند کمک کنند.
اگر نه قرص و نه انسولین کمک نکنند چه باید کرد؟
این قرص ها در هنگام تخلیه لوزالمعده در بیمار مبتلا به دیابت نوع 2 ، کمک می کنند. در چنین مواردی ، این بیماری در واقع به دیابت نوع 1 می رود. نیاز فوری برای شروع تزریق انسولین ، تا زمانی که اختلال آگاهی ایجاد شود.
انسولین همیشه قند خون را کاهش می دهد ، مگر اینکه خراب شود. متأسفانه ، این یک داروی بسیار شکننده است. از کمترین مقدار دمای ذخیره سازی فراتر از حد قابل قبول ، بالا و پایین می رود. همچنین انسولین موجود در قلم سرنگ یا کارتریج برای مستقیم نور خورشید مضر است.
در کشورهای CIS ، آسیب انسولین فاجعه بار است. این بیماری نه تنها در داروخانه ها بلکه در انبارهای عمده فروشی و همچنین در حمل و نقل و ترخیص کالا از گمرک رخ می دهد. بیماران شانس بسیار بالایی برای خرید یا دریافت انسولین فاسد شده دارند که به طور رایگان کار نمی کند. مقاله "قوانین ذخیره انسولین" را مطالعه کرده و آنچه را که می گوید انجام دهید.
چرا قند خون حتی بعد از جابجایی از قرص ها به انسولین بالا می رود؟
احتمالاً دیابتی به مصرف غذاهای غیرقانونی ادامه می دهد. یا دوزهای انسولین که دریافت می کند کافی نیست. به خاطر داشته باشید که بیماران چاق مبتلا به دیابت نوع 2 نسبت به انسولین حساسیت کمتری دارند. آنها برای دریافت اثر واقعی تزریق به دوزهای نسبتاً زیادی از این هورمون احتیاج دارند.
اگر جلوی تزریق انسولین را بگیرید ، چه اتفاقی می افتد؟
به دلیل کمبود انسولین در موارد شدید ، سطح گلوکز می تواند به 14-30 میلی مول در لیتر برسد. چنین دیابتی ها به مراقبت های پزشکی فوری نیاز دارند و اغلب می میرند. اختلال آگاهی ناشی از قند خون بالا در بیماران مبتلا به دیابت نوع 2 ، کما قند خون نامیده می شود. کشنده است اغلب در افراد مسن اتفاق می افتد که در کنترل بیماری خود سهل انگار هستند.
برای اکثر خوانندگان این صفحه ، کما قند خون یک تهدید واقعی نیست. مشکل آنها ممکن است عوارض مزمن دیابت باشد. به خاطر داشته باشید که آنها در هر مقدار قند خون بالاتر از 6.0 mmol / L ایجاد می شوند. این مربوط به یک سطح هموگلوبین گلیکوزی شده 5.8-6.0 است. البته هرچه قند بیشتر باشد ، عوارض سریعتر بروز می کنند. اما حتی با شاخص های 6.0-7.0 ، فرآیندهای منفی در حال حاضر در حال انجام است.
 انسولین دیابت نوع 2: از گفتگو با بیماران
انسولین دیابت نوع 2: از گفتگو با بیماران
آنها غالباً به دلیل سکته قلبی یا سکته مغزی منجر به مرگ می شوند.این دلایل مرگ معمولاً با دیابت در ارتباط نیست ، بنابراین باعث بدتر شدن آمار رسمی نمی شود. اما در واقع آنها به هم وصل هستند. در بعضی از بیماران دیابتی ، سیستم قلبی و عروقی به حدی سخت است که حمله قلبی یا سکته مغزی زود هنگام رخ نمی دهد. این بیماران وقت کافی برای آشنایی با عوارض کلیه ها ، پاها و بینایی دارند.
پزشکانی که ادعا می کنند قند خون 6.0-8.0 بی خطر است را باور نکنید. بله ، افراد سالم بعد از خوردن غذا چنین مقادیر گلوکز دارند. اما آنها بیشتر از 15-20 دقیقه و چند ساعت متوالی دوام ندارند.
آیا یک بیمار دیابت نوع 2 می تواند به طور موقت به انسولین تغییر کند؟
بیماران مبتلا به دیابت نوع 2 در صورت پیروی از رژیم کم کربوهیدرات و تزریق متفورمین به اندازه کافی کمکی به تزریق انسولین نخواهند کرد. میزان قند خون هدفمند 3/5 تا 5/5 میلیمول در لیتر بطور پایدار 24 ساعت در روز است. شما باید تزریق انسولین را با دوزهای پایین شروع کنید ، به تدریج آنها را افزایش دهید تا سطح گلوکز در حد مشخص باشد.
افزایش قابل توجه فعالیت بدنی می تواند به معکوس تزریق انسولین کمک کند. آهسته دویدن و همچنین تمرینات قدرتی در ورزشگاه یا خانه ، در رسیدن به این هدف کمک می کند. سؤال کنید که چیو دویدن چیست؟ متأسفانه ، تربیت بدنی به همه افراد دیابتی کمک نمی کند که از انسولین پرش کنند. بستگی به شدت اختلالات متابولیسم گلوکز شما دارد.
آیا می توانم از انسولین به قرص برگردم؟ چگونه آن را انجام دهیم؟
برای افزایش حساسیت بدن به انسولین سعی کنید از فعالیت بدنی استفاده کنید. اگر موفق شوید ، پس هورمون خود شما که پانکراس تولید می کند ، برای حفظ قند در حد طبیعی کافی است. این هنجار به شاخص های 3/5 تا 5/5 میلیمول در لیتر 24 ساعت در روز اشاره دارد.
سطح گلوکز باید طبیعی باشد:
- صبح با معده خالی
- شب قبل از خواب
- قبل از غذا
- 2-3 ساعت بعد از هر وعده غذایی.
توصیه می شود تمرینات قلبی را با تمرینات قدرتی ترکیب کنید. آهسته دویدن برای تقویت سیستم قلبی و عروقی بهترین است. از شنا ، دوچرخه سواری و اسکی در دسترس تر است. بدون اینکه به ورزشگاه بروید می توانید به طور موثر در خانه و در فضای باز مشغول تمرینات قدرت باشید. اگر دوست دارید آهن را در ورزشگاه بکشید ، این کار را انجام خواهد داد.

فعالیت بدنی منظم نه تنها حساسیت بدن به انسولین را افزایش می دهد ، بلکه مزایای دیگری نیز به همراه دارد. به ویژه ، در برابر مشکلات مفاصل و سایر بیماریهای وابسته به سن محافظت می کند.
فرض کنید شما موفق به افزایش حساسیت بدن به انسولین هستید. در روزهای معمولی انجام بدون تزریق امکان پذیر شد. با این وجود ، نباید قلم سرنگ انسولین را دور ریخت ، آن را در گوشه ای دور قرار دهید. زیرا ممکن است لازم باشد که به طور موقت از سرگیری تزریقات در هنگام سرماخوردگی یا سایر بیماریهای عفونی استفاده شود.
عفونت ها نیاز دیابتی به انسولین را 30-80٪ افزایش می دهد. زیرا پاسخ التهابی بدن باعث کاهش حساسیت به این هورمون می شود. در حالی که بیمار مبتلا به دیابت نوع 2 بهبود نیافته و التهاب نیز از بین نرفته است ، به ویژه لازم است که از لوزالمعده محافظت شود. در صورت لزوم ، آن را با انسولین پشتیبانی کنید. روی قند خون خود تمرکز کنید. مشخص کنید که آیا آنها نیاز به از سرگیری تزریق موقت دارند یا خیر. اگر این توصیه را نادیده بگیرید ، پس از سرماخوردگی ، دوره دیابت می تواند برای بقیه عمر شما بدتر شود.
آیا روزه گرفتن از تزریق انسولین کمک می کند؟
دیابت نوع 2 به دلیل این واقعیت ایجاد می شود که بدن شما کربوهیدرات های رژیم غذایی ، به ویژه داروهای تصفیه شده را تحمل نمی کند. برای کنترل بیماری ، باید سیستمی از پرهیز کامل از مصرف غذاهای ممنوعه برقرار کنید. پس از انجام این کار ، دیگر نیازی به گرسنگی نخواهید داشت. غذاهای مجاز ، سالم ، در عین حال دلچسب و خوشمزه هستند.وب سایت Endocrin-Patient.Com تمام وقت تأکید می کند که بیماران مبتلا به دیابت نوع 2 می توانند با قند خون طبیعی بدون ایجاد گرسنگی در پایدار نگه داشته شوند.
برخی از بیماران برای فکر کردن و ساختن یک سیستم بسیار تنبل هستند ، اما می خواهند از طریق روزه به نتایج فوری برسند. پس از خروج از گرسنگی ، آنها دوباره تمایل به کنترل بدون کربوهیدراتهای مضر دارند. دوره های متناوب روزه و گلوتونی با کربوهیدرات یک راه تضمینی برای افراد دیابتی است که به سرعت خود را به گور برسانند. در موارد شدید ممکن است روان درمانی برای شکستن چرخه شریر لازم باشد.
درمان گام به گام دیابت نوع 2 را بیاموزید و آنچه را که می گوید انجام دهید. به رژیم غذایی کم کربوهیدرات بروید. متفورمین ، انسولین و فعالیت بدنی را به آن اضافه کنید. پس از تثبیت رژیم جدید شما ، می توانید روزه دیگری امتحان کنید. اگرچه این امر به ویژه لازم نیست. فواید روزه گرفتن مشکوک است. شما برای ایجاد عادت برای او انرژی زیادی صرف خواهید کرد. در عوض ، بهتر است عادت به طور منظم ورزش کنید.

فهرست مطالب
- مقدمه
- قسمت اول آنچه شما باید درباره دیابت بدانید
- قسمت دوم تکنیک های سنتی
قطعه مقدماتی داده شده از کتاب دیابت نوع دوم. نحوه تغییر به انسولین (N.A. Danilova ، 2010) ارائه شده توسط شریک کتاب ما - شرکت لیتر.
قسمت اول آنچه شما باید درباره دیابت بدانید
آنچه را دوست دارید بگویید ، اما بدون گشت و گذار مختصر به آناتومی انسان ، نمی توانید مکانیسم های دیابت را توضیح دهید. و شما باید آنها را بشناسید ، زیرا فقط با تصور دقیقاً کجا و چگونه نارسایی رخ می دهد ، می توانید آن دسته از اقدامات را که به بازگرداندن متابولیسم مختل شده کمک می کند ، بفهمید و انجام دهید. لازم به یادآوری است که دیابت به خودی خود خطرناک نیست - خطر اصلی برای زندگی انسان عوارضی است که در صورت طولانی شدن مولکول های قند "آزاد" قند داخلی سیستم های داخلی ایجاد می کند. ما در مورد این صحبت خواهیم کرد
فصل 1. آنچه ما هستیم
بنابراین ، از دوره دانشکده زیست شناسی ، یادمان می رود که بدن ما از استخوان ها ، ماهیچه ها ، پوست و سایر بافت ها تشکیل شده است که سیستم های خارجی و داخلی از آنها تشکیل می شود. در مدرسه ، آشنایی با آناتومی انسان از اسکلت و بافت ماهیچه شروع می شود. ما این بخش را حذف خواهیم کرد ، زیرا در دیابت ، این سیستم ها بسیار نادر هستند. محور توجه ما باید روی سیستم های گوارشی ، گردش خون ، اعصاب و غدد درون ریز باشد. هضم کننده - به دلیل داشتن مواد غذایی و فقط از آن است که کربوهیدرات (یا قند) دریافت می کنیم ، که مشکلات بسیاری برای ما ایجاد می کند. سیستم گردش خون و سیستم عصبی اولین اهدافی است که قند بالا به آن شلیک می کند ، و سیستم غدد درون ریز دقیقاً سیستمی است که در آن نارسایی اولیه رخ می دهد.
اما اولین اصل برای همه چیز یک سلول است. در سلول ، مانند یک میکرومیرور ، تمام فرآیندهای رخ داده در بدن منعکس می شوند. آیا باید خسته شویم ، غذا نخوریم یا عصبی نشویم ، زیرا سلول ها شروع به کمبود مواد مغذی ، اکسیژن می کنند ، آهسته تر رشد می کنند ، بهبود می یابند ، بدتر می شوند ، تقسیم می شوند و تجدید می کنند. و برعکس - اینکه سلول چگونه احساس می کند بستگی به نوع احساس ما دارد.
یک سلول را می توان یک ارگانیسم مستقل نامید. مانند هر ارگانیسم دیگر ، سلول "می خورد" ، "می نوشد" ، "نفس می کشد" ، رشد می کند ، توسعه می یابد ، نوع تقسیم خود را ادامه می دهد ، مواد مضر را حذف می کند و سرانجام می میرد. بعضی از سلولها حتی می دانند که چگونه "فکر کنند" ، اما این استثناست و نه یک قاعده.
هر سلول یک برنامه خاص دارد - دنباله ای از اقدامات که باعث می شود هر از گاهی تکرار همان چرخه باشد. این برنامه در ژن های ما نوشته شده است ، و این مسئولیت تغییر ناپذیری در ظاهر و واکنش های داخلی ما را بر عهده دارد. بنابراین ، برای مثال ، این قاعده در سلول های غدد گوارشی در دیواره های داخلی معده نوشته شده است: به محض ورود غذا به معده ، آنها شروع به ترشح اسید سولفوریک می کنند.اگر این اتفاق نمی افتاد ، همه ما بدون شک از سوء هاضمه رنج خواهیم برد و بشریت به سرعت از بین می رود و جای خود را به یک نوع بیولوژیکی متفاوت می دهد.
اما گاهی اوقات برنامه خراب می شود و به نظر می رسد سلول دیوانه می شود. بارزترین نمونه جنون نهایی سلولها یک تومور سرطانی است که در آن سلولها عملکردهای دیگر خود را فراموش کرده و تنها به یک چیز مشغول هستند - تقسیم مداوم و بدون توقف.
تظاهرات مختلف آلرژی نمونه دیگری از چگونگی "دیوانه شدن سلولها" (این بار سیستم ایمنی بدن) است و به جای "تعقیب" متخلفین (ویروس ، باکتری یا قارچ) ، آنها شروع به حمله به همسایگان خود می کنند.
اما از آنجا که این کتاب به دیابت اختصاص داده شده است ، و نه به بیماری های دیگر ، ما به اسرار خودآگاهی سلول نمی پردازیم. ما فقط قبول داریم که بخاطر داشته باشیم که این یک نوع طبیعت برای "اشتباه" بودن سلول هاست و این که بعضی اوقات آنها از نظر تولد کاملاً متفاوت از هدف مورد نظر خود عمل می کنند.
ما در مورد چگونگی "اشتباه كردن" سلول ها در دیابت صحبت خواهیم كرد ، اما برای اینكه این امر واضح و آشكار باشد ، ما هنوز باید اطلاعات اساسی در مورد عملکرد برخی از سیستم های داخلی را به یاد بیاوریم. بیایید با گردش خون شروع کنیم.
خون در بدن چندین کارکرد اساسی دارد. این ماده مغذی و اکسیژن را به سلول ها منتقل می کند ، لکوسیت ها در آن گردش می کنند - مدافعان بدن ، خون نیز سلول ها را تمیز می کنند و از آنها مواد غیر ضروری یا حتی مضر برای زندگی خود استفاده می کنند.
برای اینکه خون در همه جا و بدون مانع جریان یابد ، جاده های بسیار خوبی - کشتی - برای آن در بدن گذاشته شده است. هیچ وقت در این جاده ها ترافیکی وجود ندارد - از این گذشته ، ترافیک بر روی آنها همیشه یک طرفه است و کسی بر کسی سبقت نمی گیرد.
مانند جاده ها ، کشتی ها به مسیرهای وسیع و پر سرعت تقسیم می شوند - شریان ها ، جاده های متوسط و پر سرعت - رگ ها و جاده های کوچک با خاک - مویرگ ها. شریان ها خون را از یک قسمت بدن به قسمت دیگر (مثلاً از قلب به پاها) منتقل می کنند ، رگ ها به داخل و از اندام های خاص منتهی می شوند و مویرگ ها به کوچکترین سلول ها می رسند و خون را به عقب باز می گردانند.
سیستم گردش خون را می توان با یک درخت معمولی مقایسه کرد: ابتدا دارای یک تنه ضخیم است (این شریان های ما هستند) ، سپس شروع به تقسیم شدن به شاخه های باریک و رقیق (رگه ها) و سپس به برگ هایی می کنند که در یک توده پر سر و صدا (مویرگها) ادغام می شوند. عروق ما نیز وجود دارد - دائماً به نازکتری تقسیم می شوند ، آنها با چنان شبکه ریز نفوذ می کنند که تقریباً در بافت بدن حل می شوند. در این شبکه هر ثانیه قطره خون به هر سلول منتقل می شود. و سپس روند معکوس صورت می گیرد - در امتداد همان شبکه دقیقاً (اما در امتداد عروق دیگر - تا خون جمع نشود!) دوباره خون در رگ ها جمع می شود ، سپس در شریان ها ، دوباره به قلب باز می گردند.
شروع اولیه جریان خون قلب را تنظیم می کند. مانند موتور پیستون کار می کند. در هر ثانیه ، قلب (در حقیقت ، یک ماهیچه معمولی است!) به شدت منقبض می شود و خون را از درون خود به درون رگ ها فشار می دهد. سپس شل می شود ، یک حفره داخلی در آن شکل می گیرد ، که از آن طرف (از طرف دیگر) بخش جدیدی از خون در بدن مکیده می شود و غیره تا بی نهایت.
آنچه دیگر باید درباره قلب و عروق خونی بدانید این است که آنها خون را در یک سیستم بسته هدایت می کنند. یعنی با رها کردن قلب ، خون از طریق عروق باعث ایجاد یک انقلاب کامل در تمام نقاط بدن می شود و برمی گردد. اگر قیاس "ماشین" را ادامه دهیم ، کشتی ها در یک مسیر پیچیده و پیچیده مانند آهنگ در یک زمین تمرین مسابقه بسته می شوند - مهم نیست که چقدر آنها به دور بدن حلقه می شوند ، باز هم به خط پایان باز می گردند ، که بلافاصله به یک شروع تبدیل می شود.
با این حال ، سیستم گردش خون یک مسیر درهم و برهم نیست ، بلکه یک بار چهار است. آنها به دو بخش تقسیم می شوند که نامیده می شوند کوچک و حلقه های بزرگ گردش خون یعنی دو دایره کوچک و دو حلقه بزرگ.حلقه های کوچک دو شریان هستند که از نیمه سمت راست قلب خارج می شوند ، با رگ های کوچک کننده به بافت ریه ها نفوذ می کنند و سپس ابتدا به رگ ها مجدداً جمع می شوند ، و سپس به دو شریان می شوند و اکنون وارد نیمه چپ قلب می شوند.
خون که از طریق ریه ها عبور می کند با اکسیژن غنی شده و به قلب باز می گردد. اکنون وظیفه بدن رساندن اکسیژن به تمام سلول های دیگر است. بنابراین ، از نیمه چپ قلب ، خون غنی از اکسیژن دوباره خاموش می شود - اکنون در دایره های بزرگی از گردش خون قرار دارد. یک شریان آن را به سمت بالا - در بازوها و سر ، و دیگری - به سمت پایین ، به اندام های داخلی که در معده و پاها قرار دارد ، هدایت می کند. در آنجا ، خون ، توزیع شده در سراسر رگهای رو به کاهش ، اکسیژن به سلول ها می دهد ، و سپس روند معکوس صورت می گیرد - از طریق شریان های دیگر جمع می شود و به قلب باز می گردد.
در سفر خود به بدن ، خون دستگاه گوارش را نیز ضبط می کند: کوچکترین رگ هایی که به دیواره های داخلی معده ، مری و روده ها نفوذ می کنند ، مواد مغذی را از غذا جذب می کنند ، سپس آنها را در سراسر بدن پخش کرده و به هر سلول تحویل می دهند. اما بعداً بعداً
دومین سیستم شاخه در بدن سیستم عصبی است. الیاف عصبی به عضلات نفوذ کرده و به سطح بدن می رسند ، به لایه های فوقانی پوست به شکل انتهای عصب. سیستم عصبی مسئول رفلکسهای شرطی و بدون قید و شرط ، افکار ، احساسات ، حافظه است. افرادی که با افزایش دینداری متمایز نمی شوند ، استدلال می کنند که این سیستم عصبی (همراه با مغز) مخزن روح انسان است ، زیرا این است که اطلاعات و برداشت ها را جمع می کند ، در این است که عقاید شکل می گیرد و به کمک سلول های عصبی است که واقعیت با ایده آل ها مقایسه می شود - پس که در زندگی روزمره وجدان نامیده می شود.
اما بیایید از فلسفه دور شویم و به ساختار سیستم عصبی بازگردیم. ما باید این موضوع را بدانیم ، زیرا سلولهای عصبی اولین و اصلی ترین هدف قند خون بالا هستند. واقعیت این است که سلولهای عصبی برخلاف سایر بافتهای بدن ، بدون کمک هورمون انسولین به طور مستقیم از گلوکز استفاده می کنند. و هنگامی که در دیابت ، دسترسی گلوکز به سلولهای طبیعی بسته می شود (به همین دلیل قند خون بالا می رود) سلول های بافت عصبی آن را در دوزهای بسیار زیادی دریافت می کنند که این امر بر عملکرد کل سیستم تأثیر منفی می گذارد.
بازگشت به سلولهای عصبی. نام علمی آنهاست سلولهای عصبی هر نورون دارای بدنی است که از آن بسیاری از پروسه های کوتاه و یک مرحله طولانی خارج می شوند. نورون با فرآیندهای کوتاه خود به هزاران سلول عصبی و معمولی دیگر متصل می شود. از طریق آنها به بدن دائماً اطلاعاتی راجع به آنچه اتفاق می افتد در بدن و اطراف آن است. سلول عصبی این اطلاعات را تجزیه و تحلیل کرده و نظر خود را به نزدیکترین و دورترین همسایگان خود طی یک فرایند طولانی گزارش می دهد. درست است به طور مداوم در حال تبادل اطلاعات ، درمورد بحث و گفتگو در مورد آن ، نورون ها با هم همه مشکلات حیاتی بدن را حل می کنند.
کار نورون ها همچنین با افکار ، احساسات ، تجربیات یک فرد ، حافظه او ، توانایی ها ، ویژگی های شخصیتی و موارد دیگر همراه است. نورونها چگونه می توانند در همه جا به کار خود ادامه دهند؟ این تعجب آور نیست ، با توجه به اینکه طبیعت به یک فرد دارای نه صد و نه هزار نورون هدیه داده است - بیش از 100 میلیارد از آنها در بدن انسان وجود دارد! درست است ، همه آنها از بدو تولد به ما داده شده اند ، و هیچ سلول عصبی جدیدی در طول زندگی رشد نمی کند. در مقابل ، آنها فقط فرو می ریزند و هلاک می شوند.
آیا این بدان معناست که با افزایش سن ، آدمک می شویم؟ واقعاً اینطوری نیست این درست است که در کودکی ما از همه نورون ها به دور استفاده می کنیم. آنها با انباشت اطلاعات و کسب مهارت های جدید بتدریج در ارتباط هستند. و این واقعیت که آنها در حال مرگ هستند ترسناک نیست. هر روز حدود 40 هزار سلول عصبی از دست می دهیم ، اما در مقایسه با 100 میلیارد سیستم عصبی که در آن قرار دارد ، این از دست دادن برای آن نیز نامرئی است ، همانطور که برای یک ساختمان مرتفع ، یک دانه شن افتاده.
برای مقابله موفقیت آمیز با بسیاری از وظایف ، نورون ها به طور ویژه گروه بندی می شوند. این سیستم عصبی است. در آن ، بدن نورون ها در خوشه هایی در مغز و نخاع قرار دارد و به اصطلاح ماده خاکستری مغز را تشکیل می دهند. این به این دلیل است که بدن نورون ها خاکستری است. در مقابل ، فرآیندهای سلولهای عصبی سفید هستند. درهم آمیختگی آنها در مغز در شکل گیری ماده سفید مغز نقش دارد. آنها همچنین اساس الیاف عصبی را که از مغز و نخاع بیرون می آید تشکیل می دهند و رنگ سفید نیز دارند.
در سیستم عصبی ماده خاکستری در خوشه های کوچک قرار دارد. بسته به اینکه هریک از آنها در کجا واقع شده است ، مسئولیتهای متفاوتی دارد. به عنوان مثال ، در نخاع ، ماده خاکستری ساده ترین واکنش بدن را هدایت می کند: انگشت را خراش می دهد - بازو به عقب کشیده می شود ، خورشید گرم می شود - پوست سرخ می شود. ماده خاکستری موجود در سطح زیرین مغز کار قلب ، رگ های خونی ، ریه ها ، معده را کنترل می کند. وی همچنین مسئول گرسنگی و تشنگی ، دمای بدن ، تعریق و خواب است. با فعالیت ماده خاکستری قسمتهای داخلی مغز ، احساس شادی ، ترس ، اضطراب و سایر تجربیات انسانی در ارتباط است.
با این اطلاعات ، اکنون می توانید به راحتی بفهمید که با وجود قند زیاد ، تمام عملکردهای فوق رنج می برد: فرد می تواند دوره هایی از اضطراب و تحریک پذیری را تجربه کند ، ذهن او ابری می شود ، حافظه وی بدتر می شود. سندرم پای دیابتی همچنین با آسیب به سیستم عصبی همراه است. اما ما در یک فصل جداگانه در مورد همه عواقب جبران ناکافی دیابت صحبت خواهیم کرد ، اما در حال حاضر همچنان ساختار بدن خودمان را به یاد می آوریم.
دستگاه گوارش شروع می شود ... در مغز. در آن در نزدیکی غده هیپوفیز است که مراکز اشتها و سیری واقع شده اند. هنگامی که گرسنه هستیم و بوی خوشمزه می دهیم ، مرکز اشتها تحریک می شود: از طریق سیستم عصبی سیگنال می دهد و بزاق شروع به تولید در دهان ما می کند و آب معده را در معده تولید می کند. در این حالت ، معده هنوز از لحاظ شخصیتی "رشد می کند" - این به این دلیل است که عضلات تشکیل دهنده آن در حال حرکت هستند و در حال آماده سازی برای تهیه و مخلوط کردن غذا هستند.
مغز آلفا و امگا دستگاه گوارش است ، زیرا وقتی هضم به اتمام رسید و مواد مغذی شروع به ورود به خون می کنند ، مرکز اشباع موجود در آن سیگنال انتهایی را منفجر کرده و تمام اجزای دستگاه گوارش به تدریج آرام می شوند.
اما قبل از آن اتفاقات جالبی رخ می دهد. روند هضم خودش از لحظه ای شروع می شود که چیزی خوراکی را در دهان می گذاریم. ما غذا را با دندان های خود خرد می کنیم و با استفاده از زبان خود آن را با بزاق مخلوط می کنیم. متوقفش کن این مهم است - خصوصاً برای مبتلایان به دیابت. واقعیت این است که کربوهیدراتهایی که پایه غذایی ما را تشکیل می دهند ، تحت تأثیر آنزیم های بزاقی شروع به تجزیه می کنند. برای تجزیه کربوهیدرات ها (بر خلاف پروتئین ها) ، یک محیط قلیایی لازم است ، و چنین محیطی است که در دهان ایجاد می شود. به همین دلیل است که جویدن غذا با دقت بسیار مهم است.
به هر حال ، به همین دلیل ، نوشیدن غذا توصیه نمی شود - آب غلظت بزاق را کاهش می دهد ، به این معنی که کربوهیدرات ها بدتر تجزیه می شوند.
وقتی بلع می خوریم ، غذا وارد مری می شود. این ماده در آن خنثی است ، بنابراین ، در حالی که غذا در امتداد مری به معده منتقل می شود ، آنزیم های بزاق عملکرد خود را ادامه می دهند - کربوهیدرات ها را تجزیه می کنند.
همانطور که قبلاً نیز اشاره کردیم ، کیسه ای است که از عضلات تشکیل شده است. در حین هضم ، ماهیچه ها منقبض و آرام می شوند ، دائماً مواد غذایی را مخلوط و خرد می کنند. چنین حرکتی مداوم نیز لازم است به طوری که اسید هیدروکلریک که توسط غددهای موجود در دیواره های داخلی معده ترشح می شود ، محتویات آن را به طور یکنواخت تر خیس می کند. اسید هیدروکلریک یک حلال جهانی است ، بیشتر مواد غذایی را در حالت همگن قرار می دهد و به این وسیله اجازه می دهد تا از طریق رگهایی که به دیواره معده وارد می شوند ، وارد خون شود.
فقط آن مواد مغذی مورد نیاز سلول ها وارد جریان خون می شوند.همه چیز دیگر از معده از طریق روده خارج می شود. درست است ، هضم به همین جا ختم نمی شود - بخشی از مواد غذایی همچنان تحت تأثیر آنزیم های روده ای در روده هضم می شوند. تا زمانی که غذا از تمام حلقه های روده عبور کند ، مواد مغذی (البته نه به این شکل غلیظ) همچنان به خون جذب می شوند و در بدن پخش می شوند.
فصل 2. دیابت - عدم تعادل هورمونی
قبلاً توافق کرده ایم که دیابت را به عنوان یک بیماری در خالص ترین شکل آن در نظر نگیریم. آنها نمی توانند دیابت را درمان کنند. بنابراین ، درک بهتر آن به عنوان یک ویژگی متابولیکی که سبک زندگی خاصی را نشان می دهد ، صحیح تر است. اما این خاصیت در محدوده تنظیم هورمونی نهفته است و شما می توانید مکانیسم آن را فقط با یادآوری (یا مطالعه مجدد) سیستم غدد درون ریز و به ویژه ساختار لوزالمعده درک کنید.
دستگاه غدد درون ریز و لوزالمعده
دستگاه غدد درون ریز شامل غدد درون ریز است که در قسمت های مختلف بدن قرار دارد (یعنی غده هایی که ترشح می کنند - مواد ویژه - به اندام های داخلی بدن): هیپوفیز ، تیروئید ، لوزالمعده ، غدد جنسی و برخی دیگر. همه این غدد هورمون تولید می کنند. هورمون ها به اندازه مواد مغذی و اکسیژن برای بدن ضروری هستند ، آنها بر کل فرایندهای زندگی تأثیر می گذارند - مانند متابولیسم و انرژی ، فرآیندهای رشد و بازسازی ، قند خون و کلسیم خون و غیره. کمبود یا بیش از حد هورمون منجر به نقص کل سیستم می شود.
دیابت نتیجه ناهنجاری در لوزالمعده است. در سمت چپ پشت معده ، در قسمت فوقانی شکم قرار دارد و به طحال می رسد ، اگر کف دست خود را از سمت چپ زیر دنده ها تا ناف نگه دارید ، می توان وضعیت آن را تصور کرد. از دو بخش مستقل تشکیل شده است: جرم اصلی آن ، که آب گوارشی (یا لوزالمعده) را آزاد می کند ، و به اصطلاح جزایر لانگرهان است که فقط 1-2 درصد از کل حجم اندام را تشکیل می دهد. این جزایر است که در قرن نوزدهم توسط فیزیولوژیست آلمانی Langerhans کشف شد که هورمونهایی از جمله انسولین تولید می کنند.
انسولین چیست و چرا مورد نیاز است ، می توانیم هر آنچه را که در بالا گفته شد به خاطر بیاوریم ، بفهمیم. ابتدا بدن از سلول ها تشکیل شده و سلول ها به تغذیه احتیاج دارند. دوم سلولهای تغذیه ای (از جمله گلوکز لازم برای پر کردن انرژی) سلولها از خون به دست می آیند. سوم ، گلوکز در نتیجه هضم ، از معده ، جایی که غذایی که می خوریم هضم می شود ، وارد جریان خون می شود. به طور خلاصه ، ما می خوریم ، و سلول ها اشباع می شوند.
اما در این طرح ساده و قابل فهم ، یک نکته ظریف وجود دارد: برای اینکه گلوکز وارد سلول شود و با آزاد شدن انرژی در آن شکسته شود ، به یک راهنما احتیاج دارد. این راهنما انسولین است.
این وضعیت را می توان از این طریق توصیف کرد. قفس را به عنوان اتاقی با درب بسته تصور کنید. برای ورود به اتاق ، مولکول گلوکز باید دارای کلید باشد که در را برای آن باز کند. انسولین هورمون فقط چنین کلیدی است ، بدون آن (ضربه زدن - دست کش نکنید) شما وارد اتاق نخواهید شد.
و درست در اینجا ، یکی از ده نفر برنامه را خراب می کند - او "کلیدها را گم می کند." به چه دلیل این اتفاق می افتد ، هنوز کاملاً مشخص نیست. کسی اصرار بر نسخه خطای ارثی ذاتی ژن ها را دارد (برای هیچ چیز این نیست که کودکان دیابتی شانس بسیار بهتری برای تکرار تجربه والدین خود نسبت به کسانی که اجدادشان با چنین تخلفی روبرو نشده اند) داشته باشند. خوب ، کسی فرآیندهای التهابی یا سایر بیماریهای لوزالمعده را مقصر می داند ، در نتیجه جزایر لانگرهان از بین می رود و تولید انسولین متوقف می شود.
به هر صورت ممکن است ، فقط یک نتیجه وجود داشته باشد - گلوکز از ورود سلول ها متوقف می شود ، اما در مقادیر زیادی شروع به تجمع در خون می کند. این به چه چیزی منجر می شود - بعداً خواهیم دید. در ضمن ، ما با دو مکانیسم کاملاً متفاوت از دو نوع دیابت سر و کار خواهیم داشت.
نزاع دیابت
نوع اول (که هر دیابتی می داند) به اصطلاح دیابت وابسته به انسولین است. آن را ISDM نیز می نامند. می توان از آن به عنوان دیابت کلاسیک نام برد ، زیرا دقیقاً طرح توصیف شده در بالا را تکرار می کند - لوزالمعده از تولید انسولین متوقف می شود و سلول ها در جلوی گلوکز "قفل" می شوند. این نوع اختلال "دیابت جوان" محسوب می شود ، زیرا در سنین پایین ، معمولاً تا 20 سالگی ، خود را نشان می دهد.
دیابت نوع 1 نسبتاً نادر است - فقط 2٪ از جمعیت جهان به آن مبتلا هستند. سلولهای لوزالمعده که انسولین تولید می کنند ، قابل ترمیم نیستند - آنها دوباره ترمیم نمی شوند ، نمی توانند دوباره پیوند یا رشد کنند. بنابراین ، تنها راه برای باز کردن سلول ها برای گلوکز ، تجویز مصنوعی انسولین است. این یک کار نسبتاً دشوار است ، زیرا انسولین باید بلافاصله قبل از غذا و با دوز کاملاً مشخص وارد مستقیم خون شود. در غیر این صورت ، به جای هیپرگلیسمی (قند اضافی در خون) ، فرد هیپوگلیسمی (کاهش شدید آن) دریافت می کند ، که مملو از اغما و حتی مرگ است. اما دانشمندان هنوز روشی متفاوت پیدا نکرده اند. بنابراین ، صحبت در مورد امتناع انسولین در افراد مبتلا به دیابت نوع اول ، حداقل بی اهمیت است.
ماده کاملاً متفاوت دیابت نوع 2 یا دیابت غیر وابسته به انسولین (NIDDM) است. این مکانیسم کاملاً متفاوت و روش های دیگر جبران خسارت را دارد. اکنون زمان آن رسیده است که آنچه را که در مورد سلولها صحبت کردیم و توانایی آنها برای "دیوانه شدن" یادآوری کنیم. در اینجا ما با چنین موردی سروکار داریم - با دیابت نوع دوم ، لوزالمعده کاملاً عادی کار می کند و به طور مرتب انسولین تولید می کند. اما سلول "آن را نمی بیند!" او متوجه می شود که در یک نقطه خالی نیست ، و این است! حافظه ژن از او خارج می شود و سلول همچنان بسته نگه داشتن "درها" را می کند ، مهم نیست که چه مقدار گلوکز در آنها توسط کلید انسولین زده می شود.
درست است ، در این حالت ، درها به سختی بسته نمی شوند و گلوکز به آرامی درون آنها فرو می رود. به همین دلیل است که داروی اصلی در این مورد ، یک رژیم غذایی مبتنی بر رد کربوهیدراتهای "ساده" و بویژه تصفیه شده (شکر ، شکلات و محصولات حاوی آنها) و استفاده از کربوهیدراتهای پیچیده و پیچیده است که به آرامی تجزیه می شوند و احتمال بیشتری به سلول وارد می شوند ، بدون ایجاد "ترافیک" در ورودی.
کمک دوم برای بیماران دیابتی نوع II داروهایی هستند که باعث افزایش مقاومت (یعنی حساسیت) سلول ها به انسولین می شوند. آنها حافظه خود را "برمی گردانند" ، قفل ها را "ترمیم" می کنند و باعث می شوند بدن به طور عادی کار کند. با این وجود ، با گذشت زمان و با این نوع دیابت ، افراد ممکن است به انسولین مصنوعی نیاز داشته باشند ، زیرا عادت کردن سلول ها به آن بسیار ساده تر است. به عنوان یک قاعده ، انتقال به انسولین در صورتی اتفاق می افتد که با وسایل معمولی دیگر قند خون کاهش یابد. معمولاً این یک نتیجه از نگرش بی پروا به خود ، عدم رعایت رژیم های غذایی یا نتیجه بیماریهای همزمان است.
بیمه در برابر دیابت غیرممکن است. همچنین امتناع از تزریق انسولین در مبتلایان به دیابت نوع 1 امكان پذیر نیست. اما دیابت نوع دوم (و این تشخیص در 80٪ موارد تشخیص دیابت قند خون ایجاد شده است) ممکن است با شیوه زندگی ، رژیم و داروهای خاص جبران شود. یعنی با استفاده از آن ، بدون انسولین امکان پذیر و ضروری است. شناختن و استفاده از قوانینی که در بخش دوم این کتاب بیان خواهیم کرد ، کافی است.
عواقب جبران ناكافی قند خون
اما قبل از رفتن به نکات خاص ، بیایید ببینیم اگر به میزان کافی قند خون توجه نکنید ، چه اتفاقی می افتد.
در این حالت ، خون ، مانند هر فرد سالم ، از گلوکز اشباع شده است ، که به دلیل عدم انسولین (دیابت نوع I) یا اثر ضعیف آن (دیابت نوع II) ، نمی تواند به طور کامل یا جزئی وارد سلول شود. در نتیجه ، سطح قند خون بالا است (قند خون) ، و سلول ها شروع به گرسنگی می کنند و سیگنال هایی راجع به پریشانی خود ارسال می کنند.بدن به این روش واکنش نشان می دهد: ذخیره های قند از کبد شروع به ترشح می کنند ، سطح قند خون حتی بیشتر می شود ، اما سلول ها هنوز هم بدون غذا باقی مانده اند. سپس تقسیم چربی های انباشته شده در بدن با تشکیل اجسام به اصطلاح کتون - استون ، بتا-هیدروکسی بوتیریک اسید و استالدهید آغاز می شود. بدن های کتون مانند گلوکز نیز قادر به تأمین انرژی سلول ها هستند ، اما وقتی وارد جریان خون می شوند ، تعادل اسید مختل می شود. پیامد آن کتواسیدوز (اسیدی شدن محیط داخلی بدن) ، اغما و مرگ است.
منظره غم انگیز که توسط من شرح داده شده است بیشتر برای دیابت نوع I (اینگونه است که دیابتی ها در گذشته از دنیا رفتند) ، اما حتی با دیابت غیر وابسته به انسولین - اگر مگر اینکه البته درمان شود ، شما هم دچار مشکل نمی شوید. در این حالت بخشی از انسولین خوب خود وجود دارد ، سلول ها تا حدی گلوکز را جذب می کنند و به حالت اغما نمی آیند ، اما علائم بیماری وجود دارد.
ابتدا سلول ها از تغذیه کافی برخوردار نیستند و این منجر به ضعف و خستگی می شود. ثانیا ، بدن خود را از پریشانی محافظت می کند ، ادرار بیش از حد را تحریک می کند و شروع به دفع قند در ادرار می کند (به این حالت گلوکوزوری گفته می شود) ، در نتیجه بافت دچار کمبود آب می شود ، رطوبت ، نمک های مفید و وزن به طور کلی از بین می رود ، عطش مداوم وجود دارد و نیاز به نوشیدن زیاد می شود. حداکثر 6-8 لیتر در روز ، و خروجی ادرار بیشتر 3-4 بار (پلی یوریا) می شود. ثالثاً ، با قند خون ، سلولهای مغزی ، لنزها و دیواره رگهای خونی (آنهایی که به انسولین احتیاج ندارند) گلوکز را به مقدار زیاد جذب می کنند ، در نتیجه احساس سنگینی در سر وجود دارد ، توانایی تمرکز مشکل است ، لنز از ابر قند ابری می شود ، حدت بینایی کاهش می یابد. ، اختلالات عروقی رخ می دهد. به این ترتیب ، قند خون - که نتیجه دیابت درمان نشده است - ما را به یک ضربه سه گانه تبدیل می کند.
از اثرات طولانی مدت دیابت درمان نشده ، با اطمینان می توان فشار خون بالا و حملات قلبی نامید. این بیماری های ثانویه است که باعث مرگ زودرس در میان دیابتی ها می شود که به سلامتی خود توجه کافی نمی کنند. دیواره رگهای خونی با قند خون مرتباً شکننده و ناپایدار می شوند. آنها وقت ندارند که به تغییرات جریان خون پاسخ دهند ، که مملو از خونریزی داخلی است.
در رتبه دوم از نظر فراوانی بروز آسیب کلیوی دیابتی است. همچنین خطرناک است زیرا برای مدت طولانی نامرئی می ماند ، زیرا باعث درد شدید یا سایر علائم بالینی نمی شود. به عنوان یک قاعده ، اولین علائم مسمومیت بدن با محصولات غیرمترقبه تجزیه سلول فقط در مواردی ظاهر می شود که دیگر امکان نجات کلیه وجود نداشته باشد. به همین دلیل است که حداقل یک بار در سال بررسی وضعیت دستگاه ادراری بسیار مهم است. یک شاخص از فرآیندهای پاتولوژیک می تواند افزایش فشار خون ، محتوای پروتئین در تجزیه و تحلیل ادرار و تیرگی در سونوگرافی کلیه ها باشد. با این حال ، کافی است بدانید که هایپرگلیسمی ثابت لزوماً منجر به نفروپاتی می شود و سطح قند خون را کنترل می کند.
مهمترین عارضه بعدی نابینایی دیابتی است. تغییرات پاتولوژیک در فوندوس در بیشتر موارد پس از 5-10 سال از شروع بیماری رخ می دهد. از بسیاری جهات ، کشتی های شکننده نیز مقصر هستند - آنها از خون کافی به اندازه کافی چشم خود را متوقف می کنند و بافت به آرامی می میرد. بدون جبران قند خون ، هیچ درمانی برای درمان نابینایی دیابتی وجود ندارد. بهتر است ابتدا این شاخص کنترل شود و عوارض جدی به همراه نیاورد.
افراد دیابتی نیز غالباً باید با بیماری مانند سندرم پای دیابتی مقابله کنند. این یک مجموعه پیچیده از اختلالات آناتوموفیزیولوژیک است که در موارد پیشرفته می تواند منجر به قطع عضو پاها شود.این بیماری شامل سه مشکل اصلی است - مرگ سلولهای عصبی در اندام تحتانی (شخص احساس پا بی حس می کند) ، نقض خونرسانی شریانی و همچنین عفونت زخم های کوچک. واقعیت این است که با کاهش عملکرد سیستم های عصبی و گردش خون ، پوست روی پاها به راحتی پاک و ترک می شود. یک عفونت به زخمها و ترکها وارد می شود که در این شرایط بلافاصله با رنگی باشکوه شکوفه می شود. زخمهای طولانی مدت غیر شفابخشی شکل گرفته است ، سموم از آن شروع به مسموم کردن کل بدن می کنند.
در صورتی که برای کاهش قند خون تلاش نکنید ، عمده ترین عوارض ناشی از دیابت را ذکر کرده ایم. اما اگر به توصیه های متخصصان گوش فرا دهید ، از این همه احساسات جلوگیری می شود.
فصل 3. هشدار - کلاهبرداران!
موضوع دیگری وجود دارد که در آن نمی توانیم توجه خواننده را جلب کنیم. علیرغم اینکه دیابت معمولاً به دو نوع تقسیم می شود ، در حقیقت ، تعداد زیادی از انواع آن وجود دارد. این فقط بسیار نادر است. تا همین اواخر اعتقاد بر این بود که دیابت نوع II به طور انحصاری در بزرگسالان بروز می کند. با این حال ، در سال های اخیر ، اوضاع - در درجه اول با بیماری کودکان - بسیار تغییر کرده است. پیش از این اعتقاد بر این بود که این بیماری در سنین جوانی در نود و نه از صد مورد ، دیابت نوع یک است ، اما ، همانطور که در نتیجه مطالعات دقیق تر مشخص شد ، این نظر نادرست است. بسته به ملیت ، 8-45٪ موارد دیابت در کودکان متعلق به اشکال دیگر است:
• به دیابت نوع دوم کودک ، که دیگر نادر نیست و ناشی از شیوه زندگی ناسالم نسل جوان ما - عدم فعالیت بدنی ، غذای فراوان و چاقی است. مشخص شده است که کودکان آمریکایی آفریقایی ، آمریکای لاتین و همچنین ساکنان قفقاز مستعد ابتلا به این شکل از بیماری هستند. کودکانی که مبتلا به دیابت نوع II هستند ، مانند بزرگسالان ، با رژیم و قرص درمان می شوند ،
• به نوع مدر دیابت - یک بیماری ارثی کاهنده دیابت که در دوران کودکی ، نوجوانی و جوانی رخ می دهد و مانند دیابت نوع دو درآمد دارد. مانند موارد قبلی با رژیمهای غذایی و داروهای خوراکی معالجه می شود ،
• دیابت نوزاد به دلیل نقایص ژنتیکی مادرزادی. اصطلاح نوزادی به سن بیمار مربوط می شود - معمولاً کودک شش هفته اول زندگی است. در ابتدا ، یک بیمار کوچک تمام علائم IDDM (کم آبی ، کاهش وزن سریع ، قند خون بسیار زیاد) را نشان می دهد و کودک به مدت سه تا چهار ماه با انسولین درمان می شود. سپس دوره ای از ترمیم فرا می رسد ، که می تواند 4-25 سال طول بکشد (یعنی به طرز شگفت آور طولانی باشد) ، و در این زمان کودک (یا یک فرد بالغ) نیازی به انسولین ، قرص و رژیم ندارد - وی مبتلا به دیابت است. نمی توانست اما دیابت به لحظات مهم زندگی ، با استرس شدید ، یک بیماری عفونی و بارداری باز می گردد - وقتی نیاز بدن به انسولین بسیار زیاد است. دیابت برمی گردد - و اغلب دوباره با یک وضعیت بحرانی از بین می روند ... یک نوع بسیار نادر از بیماری! هشت مورد در روسیه و نه مورد در ایالات متحده گزارش شده است.
ما به طور خاص روی این گونه های عجیب و غریب دیابت کودک صحبت می کنیم ، زیرا آنها به طور خاص به درمان کننده های کلاهبرداری علاقه دارند. ابتلا به دیابت اولیه یک بیماری غیرقابل تحمل است ، که کلاهبرداران زیادی را جذب می کند که ظاهرا صاحب روش بهبودی کامل از این بیماری هستند. این مخاطب نه تنها روانشناسی ، شمسان و یوگا را شامل می شود ، بلکه پزشکان معتبری نیز که والدین آنها هدف کودکان مریض است ، به ویژه در دوره اولیه بیماری وقتی پدر و مادر موقعیتی را مرور نمی کنند ، شوکه می شوند و آماده پرداخت هرگونه پول برای نجات هستند. فرزند شمابرای کلاهبرداران با تحصیلات پزشکی که ذات ماده را درک می کنند ، کودک مبتلا به دیابت نوع II خدادادی است: می توان چنین بیمار را به مقدار زیادی درمان کرد ، یعنی "او را از انسولین خارج کرد. ما از شما می خواهیم در چنین مواردی بسیار مراقب باشید - مشورت نکنید با چند متخصص ، مطالعه ادبیات ، به همه پیشنهادات انتقادی نزدیک شوید. فرقی نمی کند که با پول اضافی مشارکت کنید - این بدتر می شود اگر کودک به دلیل چنین "معالجه" بدتر شود.
چند کلمه دیگر درباره کلاهبرداران
با وجود این واقعیت که اولین چیزی که پزشکان افراد مبتلا به دیابت نوع 1 و نوع 2 نسبت به آن هشدار می دهند این است که غیرقابل تحمل است ، مردم همچنان به یک معجزه امیدوار هستند. این امر با شایعات مختلفی از شگفتی و شفابخشی کامل تسهیل می شود. برای اینکه به کلاهبرداران نپردازید ، باید درک کنید که چنین شایعات از کجا می آیند و چه موارد واقعی می توانند در اساس آنها نهفته باشند.
بیشتر اوقات ، چنین شایعات با تصور غلط در مورد دیابت به عنوان تنها بیماری منجر به قند خون همراه است. یک بیمار که این نوع مشکل را تجربه کرده است ، می تواند "دیابت ثانویه به دلیل بیماری تیروئید" را تشخیص دهد ، اما اصطلاح "ثانویه" از ذهن او خارج نمی شود - یا از بازگو کردن دوستان و نزدیکانش. تمام آنچه که باقی مانده است ، کلمه ای است که به یاد داشته باشید برای دیابت. سپس بیماری زمینه ای درمان می شود ، و دیابت به همراه آن می گذرد - دیابت ثانویه. و بیمار سابق ما شروع به استدلال می کند که اکنون ، آنها می گویند ، او مبتلا به دیابت بود ، اما بهبود یافت. شما می توانید داستانهای جالبتری از زنان بشنوید: در ماه هشتم بارداری ، من به دیابت مبتلا شدم و سه هفته بعد از زایمان همه چیز کاملاً ناپدید شد.
اما ما قبلاً با طبقه بندی بیماریهای دیابتی که در بالا توضیح داده شد آشنا هستیم ، به این معنی که تفاوت بین دیابت ثانویه و اولیه را درک می کنیم. دیابت نوع اول و نوع دوم غیرقابل تحمل است. این بدان معناست که در پزشکی ، مواردی از خلاص شدن از دیابت اولیه مشخص نشده است. اگر به یک بیماری دیگر و بسیار وحشتناک بپردازیم - سرطان ، یعنی اطلاعاتی در مورد معجزات معدود اما کاملاً مطمئن ، هنگامی که یک تومور غیرقابل اجرا به طور ناگهانی حل شود و فرد زنده بماند. این اتفاق تحت تأثیر شرایطی رخ داده است ، که می توانیم بطور مبهم مشخص کنیم: بسیج منابع داخلی و دفاع بدن در شرایط شدید. ما ارتدوکس نخواهیم شد و اعتراف خواهیم کرد که در بعضی موارد چنین بسیج تحت تأثیر روانشناسی صورت گرفته است. بله همینطور بود! شاید این اتفاق افتاده باشد - با تومورهای سرطانی و برخی بیماریهای دیگر. اما با دیابت اولیه ، چنین ترفندهایی مؤثر نیست. تحت هیچ شرایطی بدن ما قادر به تولید سلولهای بتا یا "رفع" مولکولهای معیوب انسولین نیست.
با این حال ، شایعاتی مبنی بر اینکه روانشناسان و متخصصان طب شرقی ، دیابت اولیه را درمان می کنند ، به طور مداوم در بین بیماران پخش می شود. شفابخش های مربوطه را می توان به دو دسته تقسیم کرد: متخصصان صادق و کلاهبردار. یک متخصص که میزان قدرت و توانایی های خود را می داند ، ماهیت بیماری را درک می کند ، هرگز قول بهبودی شما را از دیابت نخواهد داد. این بیماری با از بین بردن همان "منابع داخلی و دفاع" اسرارآمیز می تواند از بیماری جلوگیری کند ، سطح قند را تثبیت کند. این تأثیر به ویژه در مورد دیابت شدید قابل توجه است ، هنگامی که وضعیت بیمار بین قند خون و قند خون تغییر می کند. اما تسکین دیابت ، درمانی برای آن نیست ؛ این واقعیت را باید با شجاعت پذیرفت و کاملاً درک کرد.
در مورد فعالیت شفابخش های سرکش ، برای بیمار دیابتی کشنده است. بعضی اوقات این شفابخشها نیاز دارند که بیمار از مصرف داروهای کاهش دهنده قند یا انسولین خودداری کند ، زیرا این "مداخله" در درمان آنها است. در مورد دیابت قند وابسته به انسولین ، عواقب این مرحله غم انگیزترین است: کتواسیدوز توسعه می یابد و به دنبال آن کما دیابتی و مرگ رخ می دهد.چنین مواردی ثبت می شود و متاسفانه سالانه رخ می دهد.
کمتر خطرناک ، اما همچنین در بیشتر موارد بی اثر ، تحمیل مکمل های غذایی مختلف بر روی مبتلایان به دیابت است. BAA یک مکمل رژیم غذایی است. و تنها هدف آن افزودن ریز مغذی های کمیاب به رژیم غذایی روزانه است که با غذا دریافت می کنیم. در حقیقت ، ضرر مکمل های غذایی نباید باشد ، بلکه برای اهمیت دادن به آنها به عنوان یک دارو یا علاوه بر این ، معجزه آسایی ، ارزش آن را ندارد.
به یاد بیاورید که مکمل های غذایی ، مانند گیاه دارویی ، گواهینامه پزشکی را پشت سر نمی گذارند. اما این مکمل ها از همه دور هستند و همیشه بی ضرر نیستند و ما توصیه نمی کنیم که افراد دیابتی از آنها استفاده کنند. ممکن است به سلامتی شما آسیب نرساند ، اما کیف پول شما را تخلیه می کند. در عوض ، خودتان یک گلوکومتر بخرید ، به طور مرتب نوار تست بخرید و دیابت خود را تحت نظر بگیرید تا جبران شود. مزایای اینجا غیرقابل انکار است. در اینجا فقط یک مثال وجود دارد: بسیاری از افراد دیابتی عاشق شیرینی هستند ، حتی با مصرف قندهای زیاد نیز ناراحتی را تجربه نمی کنند و با اجازه دادن به خودشان برای خوردن یک تکه کیک ، رژیم غذایی خود را شکسته اند. چرا اگر صبح انسولین تزریق کردید ، نخورید؟ اما کنتور نشان می دهد که بعد از این تکه کیک ، قند شما به 18 میلی لیتر در لیتر رسیده است ، و دفعه بعد که قبل از خوردن این کیک ناگوار با دقت فکر خواهید کرد!
بنابراین ، ما به معجزه ، اعتماد به گیاهان دارویی ، جادوگران و روانها تکیه نخواهیم کرد و به موارد واقعی ، حمام و ماساژ ، طب سوزنی و طب سوزنی ، هومیوپاتی و داروهای گیاهی ، ویتامین ها و مواد معدنی اعتماد نخواهیم کرد. همه این ابزارها از زمان های بسیار قدیم شناخته شده بوده اند و فایده ای بی شک به بار می آورند. آنها می توانند به دو گروه تقسیم شوند: داروهایی که قند خون را کاهش می دهند (به عنوان مثال ، تنتور برگ زغال اخته) ، و داروهایی که گلوکز را تحت تأثیر قرار نمی دهد ، اما متابولیسم را تقویت می کنند و برای رگ های خونی و عملکرد اندام های مختلف مفید هستند.
جذب گلوکز
 فعالیت علمی مدرن به طور جامع مکانیسم های دیابت را مورد مطالعه قرار داده است. به نظر می رسد که این بیماری یک و یکسان است و فقط از نظر نوع متفاوت است. اما در واقعیت ، آنها به روشهای کاملاً متفاوتی در حال پیشرفت هستند.
فعالیت علمی مدرن به طور جامع مکانیسم های دیابت را مورد مطالعه قرار داده است. به نظر می رسد که این بیماری یک و یکسان است و فقط از نظر نوع متفاوت است. اما در واقعیت ، آنها به روشهای کاملاً متفاوتی در حال پیشرفت هستند.
همانطور که قبلاً نیز ذکر شد ، انواع اول و دوم دیابت اغلب دیده می شود که در مکانیسم توسعه ، علل ، پویایی دوره ، تصویر بالینی و تاکتیک های درمانی بین خود متفاوت است.
برای درک چگونگی تفاوت مکانیسم های توسعه بیماری ، باید اصل جذب قند در سطح سلولی را درک کنید:
- گلوکز انرژی ای است که به همراه غذا وارد بدن انسان می شود. پس از ظاهر شدن در سلول ، شکاف آن مشاهده می شود ، فرآیندهای اکسیداتیو انجام می شود و استفاده در بافت های نرم رخ می دهد.
- برای عبور از غشاهای سلولی ، گلوکز به هادی احتیاج دارد.
- و در این حالت ، آنها هورمون انسولین هستند که توسط لوزالمعده تولید می شوند. به طور خاص ، توسط سلولهای بتا لوزالمعده سنتز می شود.
بعد از ورود انسولین به جریان خون ، و محتوای آن در سطح معینی حفظ می شود. و هنگامی که غذا وارد می شود ، قند غلیظ می شود ، سپس وارد سیستم گردش خون می شود. وظیفه اصلی آن تأمین انرژی برای بدن برای عملکرد کامل کلیه ارگان ها و سیستم های داخلی است.
گلوکز به دلیل ویژگیهای ساختاری خود به خودی خود از درون دیواره سلولی نمی تواند نفوذ کند ، زیرا این مولکول سنگین است.
به نوبه خود ، انسولین است که باعث می شود غشاء قابل نفوذ باشد ، در نتیجه گلوکز به راحتی از طریق آن نفوذ می کند.
دیابت نوع 1
بر اساس اطلاعات فوق ، می توان نتیجه گیری منطقی گرفت که با کمبود هورمون ، سلول "گرسنه" باقی می ماند ، که به نوبه خود منجر به ایجاد یک بیماری شیرین می شود.
نوع اول دیابت وابسته به هورمون است و غلظت انسولین می تواند تحت تأثیر عوامل منفی به میزان چشمگیری کاهش یابد.
در وهله اول مستعد ژنتیکی است.دانشمندان به روشنی تأیید كرده اند كه زنجیره خاصی از ژن ها می توانند به فرد منتقل شوند كه تحت تأثیر شرایط مضر ، می تواند "بیدار شود" كه منجر به بروز بیماری می شود.
دیابت می تواند تحت تأثیر چنین عواملی ایجاد شود:
- نقض عملکرد لوزالمعده ، تشکیل تومور اندام داخلی ، آسیب آن.
- عفونت های ویروسی ، بیماری های خود ایمنی.
- اثرات سمی بر بدن.
در اکثریت قریب به اتفاق ، این یک عامل نیست که منجر به پیشرفت بیماری می شود ، اما همزمان در چندین مورد نیز وجود دارد. نوع اول آسیب شناسی مستقیماً به تولید هورمون وابسته است ، بنابراین به آن وابسته به انسولین گفته می شود.
بیشتر اوقات ، دیابت در کودکی یا جوانی تشخیص داده می شود. در صورت تشخیص بیماری ، بیمار بلافاصله انسولین تجویز می کند. دوز و دفعات استفاده به صورت جداگانه توصیه می شود.
معرفی انسولین باعث بهبود رفاه بیمار می شود و به بدن انسان اجازه می دهد تا تمام مراحل سوخت و ساز بدن را به طور کامل انجام دهد. با این حال ، تفاوت های ظریف خاصی وجود دارد:
- هر روز قند را در بدن کنترل کنید.
- محاسبه دقیق دوز هورمون.
- تجویز مکرر انسولین منجر به تغییر آتروفیک در بافت عضله در محل تزریق می شود.
- در مقابل زمینه دیابت ، سیستم ایمنی بدن در بیماران کاهش می یابد ، بنابراین احتمال آسیب شناسی های عفونی افزایش می یابد.
مشکل این نوع خاص از بیماری این است که بیشتر اوقات کودکان و نوجوانان از آن رنج می برند. درک بینایی آنها مختل است ، اختلالات هورمونی مشاهده می شود که به نوبه خود می تواند منجر به تاخیر در دوره بلوغ شود.
تجویز مداوم هورمون یک ضرورت اساسی است که بهزیستی را بهبود می بخشد ، اما از طرف دیگر آزادی عمل را به میزان قابل توجهی محدود می کند.
دیابت نوع 2
 نوع دوم دیابت یک مکانیسم توسعه کاملاً متفاوت دارد. اگر نوع اول آسیب شناسی مبتنی بر تأثیر خارجی و وضعیت جسمی کمبود دستگاه عایق باشد ، نوع دوم تفاوت چشمگیری دارد.
نوع دوم دیابت یک مکانیسم توسعه کاملاً متفاوت دارد. اگر نوع اول آسیب شناسی مبتنی بر تأثیر خارجی و وضعیت جسمی کمبود دستگاه عایق باشد ، نوع دوم تفاوت چشمگیری دارد.
به عنوان یک قاعده ، این نوع دیابت با پیشرفت آهسته مشخص می شود ، بنابراین بیشتر در افراد پس از 35 سال تشخیص داده می شود. عوامل پیش بینی کننده عبارتند از: چاقی ، استرس ، رژیم غذایی ناسالم ، یک سبک زندگی بی تحرک.
دیابت نوع 2 یک دیابت غیر وابسته به انسولین است که با یک بیماری قند خون مشخص می شود که نتیجه آن یک اختلال در تولید انسولین است. غلظت بالای گلوکز به دلیل ترکیبی از نقایص خاص در بدن انسان رخ می دهد.
- برخلاف نوع اول دیابت ، با این نوع آسیب شناسی ، مقدار کافی هورمون در بدن وجود دارد ، اما از حساسیت سلول ها به اثر آن کاسته می شود.
- در نتیجه این ، گلوکز نمی تواند وارد سلول شود ، که منجر به "گرسنگی" آنها می شود ، اما قند در هر جایی از بین نمی رود ، در خون تجمع می یابد ، و این منجر به حالت هیپوگلیسمی می شود.
- علاوه بر این ، عملکرد لوزالمعده مختل شده است ، به منظور جبران حساسیت سلولی کم ، شروع به تولید مقدار بیشتری هورمون می کند.
به عنوان یک قاعده ، در چنین مرحله ای ، پزشک توصیه می کند یک بررسی دقیق از رژیم غذایی خود انجام دهد ، یک رژیم درمانی ، یک رژیم خاص روزانه را تجویز کند. ورزشی تجویز می شود که به افزایش حساسیت سلول ها به هورمون کمک می کند.
اگر چنین درمانی بی اثر باشد ، قدم بعدی تجویز قرص برای کاهش قند خون است. ابتدا ، یک داروی درمانی تجویز می شود ، پس از آن می توانند ترکیبی از چندین دارو از گروه های مختلف را توصیه کنند.
با دوره طولانی دیابت و عملکرد بیش از حد لوزالمعده ، که با تولید مقادیر زیادی انسولین همراه است ، از بین رفتن اندام داخلی مستثنی نیست ، در نتیجه ، کمبود قابل توجهی از هورمون ها وجود دارد.
در این حالت ، تنها راه حل ، تزریق انسولین است. یعنی همانند نوع اول دیابت ، تاکتیک های درمانی انتخاب می شوند.
در کنار این ، بسیاری از بیماران فکر می کنند که یک نوع دیابت به دیگری تغییر کرده است. به طور خاص ، تبدیل نوع 2 به نوع 1 صورت گرفت. اما این طور نیست.
آیا دیابت نوع 2 می تواند به نوع 1 برود؟
بنابراین ، آیا همه یکسان هستند ، دیابت نوع 2 می تواند به نوع اول برود؟ عمل پزشکی نشان می دهد که این امکان پذیر نیست. متأسفانه ، این کار بیماران را آسان نمی کند.
اگر لوزالمعده به دلیل بار بیش از حد مداوم عملکرد خود را از دست بدهد ، نوع دوم بیماری بدون عارضه می شود. به عبارت دیگر ، نه تنها بافتهای نرم حساسیت خود را نسبت به هورمون از دست نمی دهند ، بلکه انسولین کافی نیز در بدن وجود ندارد.
از این نظر ، به نظر می رسد که تنها گزینه برای حفظ عملکردهای حیاتی بیمار ، تزریق با هورمون است. همانطور که نشان می دهد عمل ، فقط در موارد استثنایی می توانند به عنوان یک اقدام موقت عمل کنند.
در اکثریت قریب به اتفاق تصاویر بالینی ، اگر انسولین در طول نوع دوم بیماری تجویز شود ، بیمار باید در طول زندگی خود تزریق کند.
بیماری قند نوع یک با کمبود مطلق هورمون در بدن انسان مشخص می شود. یعنی سلولهای لوزالمعده به سادگی انسولین تولید نمی کنند. در این حالت ، تزریق انسولین به دلایل سلامتی ضروری است.
اما با نوع دوم بیماری ، کمبود نسبی انسولین مشاهده می شود ، یعنی انسولین کافی است ، اما سلول ها آن را درک نمی کنند. که به نوبه خود منجر به افزایش غلظت گلوکز در بدن می شود.
بنابراین ، می توان نتیجه گرفت که نوع دوم دیابت نمی تواند به نوع اول بیماری برود.
با وجود نام های مشابه ، آسیب شناسی در مکانیسم های توسعه ، پویایی دوره و تاکتیک های درمانی متفاوت است.
ویژگی های متمایز
 نوع اول دیابت به این دلیل رخ می دهد که سلول های لوزالمعده به سیستم ایمنی بدن خود حمله کرده و منجر به کاهش تولید انسولین می شود که به نوبه خود منجر به افزایش قند در بدن می شود.
نوع اول دیابت به این دلیل رخ می دهد که سلول های لوزالمعده به سیستم ایمنی بدن خود حمله کرده و منجر به کاهش تولید انسولین می شود که به نوبه خود منجر به افزایش قند در بدن می شود.
در مقایسه با دیابت نوع 1 ، نوع دوم بسیار کندتر رشد می کند. گیرنده های سلولی حساسیت قبلی خود به انسولین را به تدریج از دست می دهند و این واقعیت منجر به این واقعیت می شود که قند خون جمع می شود.
علیرغم این که هنوز علت دقیقی که منجر به بروز این بیماری ها می شود ، مشخص نشده است ، دانشمندان طیف وسیعی از عوامل منتهی به بروز این آسیب شناسی ها را کاهش داده اند.
ویژگی های متمایز بسته به علت بروز:
- اعتقاد بر این است که عوامل اصلی همراه با توسعه نوع دوم ، چاقی ، یک سبک زندگی بی تحرک و رژیم ناسالم است. و با نوع 1 ، آسیب شناسی ناشی از تخریب خود ایمنی سلولهای لوزالمعده است و این ممکن است نتیجه عفونت ویروسی (سرخچه) باشد.
- با نوع اول دیابت ، یک عامل ارثی امکان پذیر است. اعتقاد بر این است که در اکثریت قریب به اتفاق موارد ، کودکان از والدین هر دو عامل را به ارث می برند. به نوبه خود ، نوع 2 با داشتن سابقه خانوادگی رابطه علی و قویتری دارد.
با وجود برخی از ویژگی های متمایز ، این بیماری ها یک نتیجه مشترک دارند - این پیشرفت عوارض جدی است.
در حال حاضر ، هیچ راهی برای درمان کامل نوع اول دیابت وجود ندارد. با این حال ، دانشمندان در حال بررسی مزایای احتمالی ترکیبی از سرکوب کننده های سیستم ایمنی و داروهایی هستند که گاسترین را افزایش می دهد ، که به نوبه خود منجر به ترمیم عملکرد لوزالمعده می شود.
اگر این شیوه ابتکاری برای ترجمه به "زندگی" باشد ، به دیابتی ها اجازه می دهد انسولین را برای همیشه ترک کنند.
در مورد نوع دوم نیز راهی وجود ندارد که بتواند دائم بیمار را درمان کند.رعایت تمام توصیه های پزشک ، درمان کافی به جبران بیماری کمک می کند ، اما نه به درمان آن.
با توجه به مطالب فوق ، می توان نتیجه گرفت که یک نوع دیابت نمی تواند شکل دیگری به خود بگیرد. اما هیچ چیزی از این واقعیت تغییر نمی کند ، زیرا T1DM و T2DM مملو از عوارض هستند و این آسیب شناسی ها باید تا پایان عمر کنترل شوند. انواع مختلف دیابت در ویدیو در این مقاله چیست؟
ویژگیهای انسولین درمانی در مدت زمان
انسولین درمانی موقتی برای بیماران مبتلا به دیابت نوع 2 با آسیب شناسی همراه همزمان (ذات الریه شدید ، انفارکتوس میوکارد و غیره) تجویز می شود ، هنگامی که برای بهبودی سریع نیاز به نظارت دقیق گلوکز خون است. یا در شرایطی که بیمار به طور موقت قادر به گرفتن قرص (عفونت حاد روده ، در آستانه و بعد از عمل به ویژه در دستگاه گوارش و غیره) نیست.
یک بیماری جدی نیاز به انسولین در بدن هر فرد را افزایش می دهد. شما احتمالاً از قند خون شایع استرس هنگام شنیدن قند خون در فرد فاقد دیابت در هنگام آنفولانزا یا بیماری دیگری که با تب بالا و یا مسمومیت ایجاد می شود ، شنیده اید.
پزشکان در مورد پرکاری قند خون استرسزا با سطح قند خون بالاتر از 7.8 میلی مول در لیتر در بیمارانی که به دلیل بیماری های مختلف در بیمارستان هستند صحبت می کنند. طبق مطالعات انجام شده ، 31 درصد بیماران در بخش های درمانی و از 44 تا 80 درصد بیماران در بخش های بعد از عمل و بخش مراقبت های ویژه سطح گلوکز خون را بالا برده اند و 80 درصد از آنها قبلاً دیابت نداشتند. ممکن است چنین بیمارانی تجویز انسولین را به صورت داخل وریدی یا زیر جلدی تا زمانی که شرایط جبران شود ، شروع کنند. در عین حال ، پزشکان بلافاصله دیابت را تشخیص نمی دهند ، اما بیمار را تحت نظر دارند.
اگر او یک هموگلوبین فوق گلیکوزیله بالا زیاد (HbA1c بالای 6.5٪) داشته باشد ، که نشان دهنده افزایش قند خون در 3 ماه گذشته است و قند خون در طی بهبودی عادی نمی شود ، پس از آن او به دیابت تشخیص داده می شود و درمان بیشتر تجویز می شود. در این حالت ، اگر بیماری دیابت نوع 2 باشد ، ممکن است قرصهای کاهش دهنده قند تجویز شود یا انسولین ادامه یابد - همه اینها به بیماریهای همزمان بستگی دارد. اما این بدان معنا نیست که عمل یا اقدامات پزشکان باعث دیابت شده است ، زیرا بیماران ما اغلب آن را می گویند ("آنها گلوکز اضافه کردند ..." و غیره). این فقط نشان داد که مستعد بودن چیست. اما بعدا در مورد این صحبت خواهیم کرد
بنابراین ، اگر فرد مبتلا به دیابت نوع 2 دچار یک بیماری جدی شود ، ممکن است ذخایر انسولین وی برای رفع تقاضا در برابر استرس کافی نباشد و حتی اگر قبلاً نیازی به انسولین نداشته باشد ، بلافاصله به انسولین درمانی منتقل می شود. معمولاً پس از بهبودی ، بیمار دوباره شروع به مصرف قرص می کند. به عنوان مثال ، اگر او بر روی معده خود عمل جراحی انجام داده است ، پس به شما توصیه می شود كه انسولین را ادامه دهد ، حتی اگر ترشح انسولین نیز حفظ شود. دوز دارو کمی خواهد بود.
انسولین درمانی مداوم
لازم به یادآوری است که دیابت نوع 2 یک بیماری پیشرونده است ، هنگامی که توانایی سلولهای بتا پانکراس در تولید انسولین به تدریج کاهش می یابد. بنابراین ، دوز داروها به طور مداوم در حال تغییر است ، اغلب به سمت بالا ، به تدریج با رسیدن عوارض قرص بر اثر مثبت آنها (کاهش قند) ، به تدریج به حداکثر تحمل می رسد. سپس لازم است که به درمان انسولین بروید و از قبل ثابت باشد ، فقط دوز و رژیم انسولین درمانی می تواند تغییر کند. البته ، بیمارانی وجود دارند که مدت طولانی ، سالها می توانند در رژیم غذایی یا دوز کمی از داروها قرار بگیرند و جبران خوبی داشته باشند. این امر می تواند در صورت تشخیص زودرس دیابت نوع 2 و عملکرد سلولهای بتا به خوبی حفظ شود ، اگر بیمار موفق به از دست دادن وزن شد ، رژیم غذایی خود را زیر نظر گرفته و حرکت زیادی می کند ، که این امر به بهبود لوزالمعده کمک می کند - به عبارت دیگر ، اگر انسولین شما به طور دیگری هدر نرود. غذاهای مضر
یا شاید بیمار دیابت واضحی نداشته باشد ، اما پیش بینی دیابت یا هیپرگلیسمی استرس زا وجود دارد (به بالا مراجعه کنید) و پزشکان سریع تشخیص بیماری دیابت نوع 2 را انجام دادند. و از آنجا که دیابت واقعی درمان نمی شود ، حذف یک تشخیص از قبل مشخص شده دشوار است. در چنین فردی ، قند خون ممکن است سالانه دو بار بر علیه زمینه استرس یا بیماری بالا رود و در موارد دیگر قند طبیعی است. همچنین ، می توان در داروهای کاهش دهنده قند در بیماران بسیار سالخورده ای که کمی شروع به خوردن می کنند ، کاهش می یابد ، کاهش می یابد. اما در اکثر موارد ، معمولاً دوز داروها به تدریج افزایش می یابد.
شروع اینسولین تراپی
همانطور که قبلاً اشاره کردم ، انسولین درمانی برای دیابت نوع 2 معمولاً پس از 5-10 سال از زمان تشخیص تجویز می شود. پزشک باتجربه ، وقتی بیمار را حتی با تشخیص "تازه" می بیند ، می تواند به طور دقیق و دقیق تشخیص دهد که به چه زودی به انسولین درمانی نیاز خواهد داشت. بستگی به مرحله تشخیص دیابت دارد. اگر قند خون و HbA1c در هنگام تشخیص خیلی زیاد نباشند (گلوکز تا 8-10 میلی مول در لیتر ، HbA1c تا 7-7.5)) ، این بدان معنی است که ذخایر انسولین هنوز ذخیره شده و بیمار قادر خواهد بود قرص های طولانی را مصرف کند. و اگر قند خون بالاتر از 10 میلی مول در لیتر باشد ، اثری از استون در ادرار وجود دارد ، در 5 سال آینده ممکن است بیمار به انسولین احتیاج داشته باشد. توجه به این نکته مهم است که انسولین هیچ عارضه جانبی منفی بر عملکرد اندامهای داخلی ندارد. تنها ”عارضه جانبی” آن هیپوگلیسمی (پایین آمدن سطح گلوکز خون) است که در صورت تجویز دوز اضافی انسولین یا در صورت درست خوردن آن رخ می دهد. در بیماران آموزش دیده ، هیپوگلیسمی بسیار نادر است.!
این اتفاق می افتد که یک بیمار مبتلا به دیابت نوع 2 ، حتی بدون بیماری های همزمان ، بلافاصله مانند نوع اول ، انسولین درمانی را به طور کامل تجویز کند. متأسفانه ، این چندان نادر نیست. این در شرایطی است که دیابت نوع 2 به تدریج ایجاد می شود ، فرد ممکن است چندین سال متوجه خشکی دهان ، تکرر ادرار شود ، اما به دلایل مختلف با پزشک مشورت نکنید. ذخایر تولید انسولین فرد به طور کامل تخلیه می شود ، و می تواند به بیمارستان برود وقتی گلوکز خون از قبل از 20 میلی مول در لیتر تجاوز کند ، استون در ادرار تشخیص داده می شود (نشانه ای از وجود یک عارضه جدی - کتواسیدوز). یعنی همه چیز مطابق سناریوی دیابت نوع یک پیش می رود و تشخیص پزشک برای چه نوع بیماری دشوار است. در این شرایط ، برخی معاینات اضافی (آنتی بادی های سلولهای بتا) و تاریخچه کاملی برای کمک به شما انجام می شود. و بعد معلوم می شود که بیمار مدت طولانی است که دچار اضافه وزن می شود ، حدود 5-7 سال پیش به او برای اولین بار در کلینیک گفته شد که قند خون کمی بالا رفته است (شروع دیابت). اما او هیچ اهمیتی به این امر نداد ، او مانند گذشته دردی زندگی نکرد.
چند ماه پیش بدتر شد: ضعف مداوم ، کاهش وزن و غیره. این یک داستان معمولی است. به طور کلی ، اگر بیمار کاملاً مبتلا به دیابت نوع 2 بدون هیچ دلیل واضحی (پیروی از رژیم غذایی) شروع به کاهش وزن کند ، این نشانه کاهش عملکرد لوزالمعده است. همه ما از تجربه می دانیم که در مراحل اولیه دیابت ، هنگامی که هنوز هم ذخیره سلولهای بتا حفظ می شود ، کاهش وزن در مراحل اولیه دیابت دشوار است. اما اگر فردی که مبتلا به دیابت نوع 2 است از دست می دهد و قند هنوز در حال رشد است ، قطعاً زمان انسولین است! اگر یک بیمار مبتلا به دیابت نوع 2 بلافاصله انسولین تجویز کند ، از نظر تئوریک احتمال لغو آن در آینده وجود دارد ، در صورتی که حداقل برخی از ذخایر بدن برای ترشح انسولین خود حفظ شود. باید به یاد داشته باشیم که انسولین یک دارو نیست ، اعتیاد آور نیست.
در مقابل ، با نظارت دقیق قند خون در پس زمینه انسولین درمانی ، سلولهای بتا لوزالمعده اگر هنوز حفظ شوند ، می توانند "استراحت کنند" و دوباره شروع به کار کنند. از انسولین نترسید - باید دیابت را بر انسولین جبران کنید ، قندهای خوبی را برای چند ماه نگه دارید و بعد از صحبت با پزشک خود می توانید سعی کنید انسولین را لغو کنید.این تنها در شرایط نظارت مداوم گلوکز خون در خانه با گلوکزومتر است ، به طوری که در صورت افزایش قند خون ، بلافاصله به انسولین بازگردید. و اگر لوزالمعده شما هنوز کار می کند ، با قدرت تازه تولید انسولین را آغاز می کند. بررسی اینکه آیا قندهای خوبی بدون انسولین وجود دارد ، بسیار ساده است. اما ، متأسفانه ، در عمل این همیشه اتفاق نمی افتد. زیرا لغو انسولین به معنای از بین بردن خود تشخیص نیست. و بیماران ما با اعتقاد به اولین پیروزی جدی بر دیابت خود به کمک تزریق انسولین ، به هر شرایط جدی می روند ، همانطور که می گویند ، به سبک زندگی قبلی خود ، سبک غذا خوردن و غیره باز می گردند به همین دلیل می گوییم که دیابت نوع 2 باید تا حد امکان تشخیص داده شود. زودتر ، در حالی که درمان چندان پیچیده نیست. همه می فهمند که زندگی با انسولین دشوارتر می شود - باید بیشتر از اینها قند خون را کنترل کنید ، رژیم سختگیرانه تری را رعایت کنید و غیره. با این حال ، هنگامی که نوبت به جبران دیابت و جلوگیری از عوارض بسیار زیاد آن می رسد ، هنوز چیزی بهتر از انسولین اختراع نشده است. انسولین موجب نجات میلیون ها نفر از زندگی و بهبود کیفیت زندگی مبتلایان به دیابت می شود ما در شماره بعدی مجله در مورد انواع انسولین درمانی دیابت نوع 2 صحبت خواهیم کرد.