انواع پلاکهای آترواسکلروتیک و آترواسکلروز: طبقه بندی بیماری
طبقه بندی بالینی آترواسکلروز
سایر اختلالات وازوموتور
اختلالات قانون اساسی و ارثی متابولیسم چربی
بیماریهای غدد درون ریز (دیابت ، کم کاری تیروئید ، نارسایی دستگاه تناسلی)
آترواسکلروز شریان کرونر
آترواسکلروز آئورت و شاخه های آن
تصلب شرایین مغزی
آترواسکلروز شریان کلیوی
آترواسکلروز شریان های مزنتریک
آترواسکلروز شریانی محیطی
III. دوره های توسعه:
ب) تصلب شرایین با یک دوره نهفته
دوره تظاهرات بالینی
مرحله اول - ایسکمیک
مرحله دوم - نکروتیک (ترومبونکروز)
ІІІ مرحله - فیبری
ІV مراحل توسعه
مرحله پیشرفت (فعال)
مرحله تثبیت (غیرفعال)
مرحله رگرسیون (بهبود)
ویژگی های رایج ترین تغییرات آترواسکلروتیک
 توسعه تغییرات آترواسکلروتیک در عروق قلب با یک دوره نهان طولانی مشخص می شود. بیش از یک سال می تواند از ظهور اولین لکه های چربی در سطح دهانه عروقی تا تشکیل پلاک های کلسترول کامل بگذرد.
توسعه تغییرات آترواسکلروتیک در عروق قلب با یک دوره نهان طولانی مشخص می شود. بیش از یک سال می تواند از ظهور اولین لکه های چربی در سطح دهانه عروقی تا تشکیل پلاک های کلسترول کامل بگذرد.
بیشتر اوقات ، علائم مشخصه در لحظه ای رخ می دهد که تشکیل رسوب کلسترول به طور قابل توجهی جریان خون میوکارد را مختل می کند. در این دوره ، بروز چنین عارضه ای مانند ایسکمی قلبی مشاهده می شود.
این نوع بیماری با بروز حملات آنژین صدری و آریتمی همراه است ، علاوه بر این ، تورم اندام تحتانی نیز وجود دارد.
پیشرفت بیشتر این بیماری منجر به نارسایی عملکرد بطن چپ می شود ، افزایش وزن بدن مشاهده می شود. خطرناکترین عارضه این شکل از بیماری انفارکتوس میوکارد است.
شکل مغزی این بیماری با وجود سه مرحله در توسعه آن مشخص می شود:
- اولین مورد اولیه است که با ظهور اختلالات عملکردی مشخص می شود.
- مورد دوم با این واقعیت مشخص می شود که اختلالات مورفولوژیکی به موارد کاربردی اضافه می شود و مظاهر فرایند روند پایدارتر می شود.
- سوم - دومی با حضور حملات مکرر ایسکمیک ، که منجر به نکروز نواحی مغزی و از بین رفتن عملکردهای خاص توسط شخص می شود ، آشکار می شود.
علائم اصلی بی ثباتی عاطفی ، کاهش عملکرد حافظه و کاهش توانایی های فکری است. با پیشرفت بیشتر ، پاریس و فلج ایجاد می شود.
کاهش آترواسکلروز در اندام تحتانی با تشکیل رسوب کلسترول در سطح داخلی شریان ها که خون را به بافت اندام تحتانی تحریک می کنند مشخص می شود.
عامل اصلی تحریک دیابت و واریس است. در این نوع بیماری ، رسوبات LDL و VLDL در شریان لگن رخ می دهد.
پیشرفت بیماری باعث بروز علائمی مانند بی حسی و لرز در اندام ها و متعاقباً گرفتگی متناوب می شود.
آترواسکلروز obliterans منجر به تغییر در رنگ طبیعی پاها و قطع رشد مو روی اندام آسیب دیده می شود. مرحله آخر با ظاهر نکروز بافت مشخص می شود. که منجر به گانگرن می شود.
هنگامی که رسوبات کلسترول در آئورت تشکیل می شود ، ممکن است آنوریسم ایجاد شود ، که در صورت پارگی ، منجر به مرگ شود.
آترواسکلروز چند کانونی یک ضایعه عمومی عروق شریانی است. این بیماری به این دلیل است که تقریباً تمام رگهای منتقل شده از خون شریانی را در بدن اسیر می کند.
این تنوع علائم واضحی ندارد ، که باعث می شود یکی از خطرناکترین و دشوارترین تشخیص ها باشد.
با گذشت زمان ، در مراحل بعدی ، علائم آسیب به عروق کرونر ، مغز و سیستم عروقی پاها ظاهر می شود.
طبقه بندی با توجه به میزان توسعه پلاک
 متخصص اتحاد جماهیر شوروی در زمینه قلب و عروق A. L. Myasnikov بسته به فرایندهای رخ داده در عروق ، طبقه بندی آسیب شناسی را پیشنهاد کرد.
متخصص اتحاد جماهیر شوروی در زمینه قلب و عروق A. L. Myasnikov بسته به فرایندهای رخ داده در عروق ، طبقه بندی آسیب شناسی را پیشنهاد کرد.
طبقه بندی پلاک های آترواسکلروتیک زیربنایی تقسیم بیماری به انواع و مراحل ارائه شده توسط میاسنیکوف است.
چندین نوع پلاک آترواسکلروتیک وجود دارد که بر روی دیواره های سیستم عروقی بدن انسان شکل می گیرد.
سه مرحله در شکل گیری پلاک ها متمایز است.
در مرحله اول ، تشکیل مهر و موم های کلسترول در عروق. این مرحله با پیشرفت آهسته مشخص می شود. در این مرحله از بیماری هیچ علائم مشخصی وجود ندارد و تشخیص بیماری بسیار دشوار است.
در مرحله دوم ، کندی در ناحیه و حجم تراکم چربی مشاهده می شود. تراکم در حال گسترش منجر به همپوشانی جزئی لومن می شود که باعث ظهور علائم مشخصه می شود. این مرحله از تشکیل رسوبات کلسترول با انجام آزمایشات سخت افزاری تشخیص داده می شود.
در مرحله سوم شکل گیری ، رسوبات کلسترول ابعاد حجمی به دست می آورند و یک ساختار نرم را حفظ می کنند. در این مرحله ، خطر پارگی پلاک از اندوتلیوم یا گرفتگی رگ افزایش می یابد. چه چیزی باعث ایجاد حمله قلبی می شود. سکته مغزی و سایر اختلالات در سیستم قلبی عروقی.
آخرین مرحله از تشکیل پلاک با ظهور کل طیف علائم مشخصه بیماری مشخص می شود.
3 نوع پلاک به دلیل ساختار و تراکم آنها مشخص می شود.
پلاکهای آترواسکلروتیک از پایداری کم. تجمع کلسترول یک ساختار همگن را تشکیل می دهد که هیچ تفاوتی با جریان خون ندارد. این شکل از پلاک نامطلوب ترین است. این بیماری با رشد سریع مشخص می شود و رشد آن با علائم نارسایی عروق کرونر همراه است. بیشتر اوقات ، چنین پلاکهایی فقط در اواخر مراحل بیماری تشخیص داده می شوند.
پلاکهای با ثبات متوسط. این سازندها ساختار سستی دارند و با غشای فیبری پوشانده شده اند که تمایل زیادی به پارگی دارند. با رشد این سازند ، لخته خون تشکیل می شود که احتمال جداسازی و حمل و نقل از طریق سیستم گردش خون بسیار زیاد است. پلاک هایی از این نوع به راحتی قابل تشخیص و درمان هستند.
پلاکهای با پایداری بالا از الیاف کلاژن تشکیل شده و دارای خاصیت ارتجاعی بالایی هستند. این تشکیل با رشد آهسته با محاسبه همزمان مشخص می شود. این ساختار در فرآیند تشخیصی ارزیابی تنگی لومن را دشوار می کند.
علاوه بر این ، سپرده ها به همگن و ناهمگن تقسیم می شوند. بسته به نوع پلاک ، انتخاب روش درمانی بستگی دارد.
در این مقاله اطلاعات مختصری در مورد آترواسکلروز ارائه شده است.
آنژیولوژی بالینی
- بیماری های شریان ها و رگ های دارای التهاب و غیر التهاب ، علت و پاتوژنز ، ویژگی های بالینی و تشخیص ، درمان و پیشگیری از بیماری های عروقی.
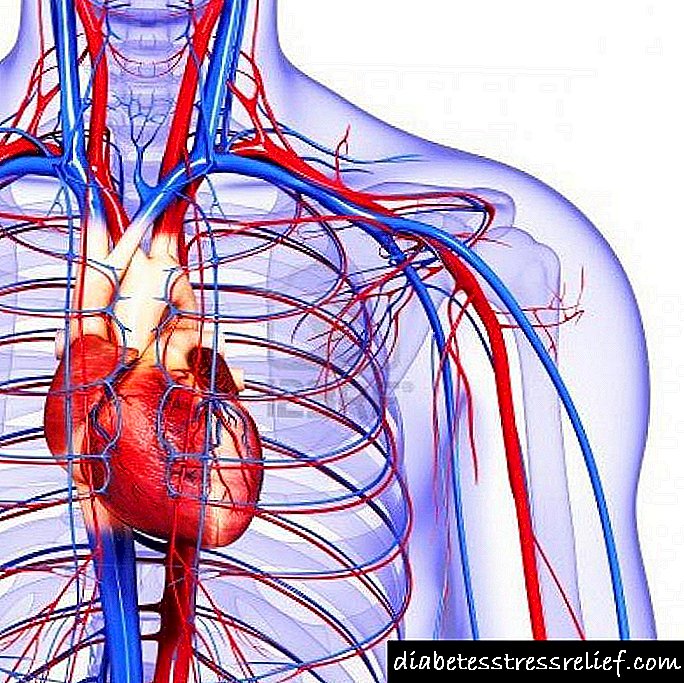
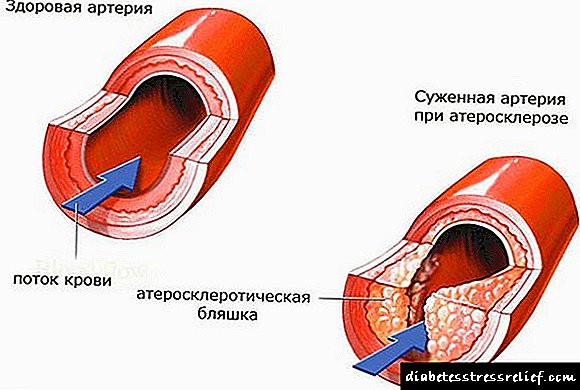
آترواسکلروز - یک بیماری شایع که با ضایعه خاصی از عروق انواع الاستیک و عضلانی - الاستیک به صورت رشد کانونی در دیواره بافت همبند آنها در ترکیب با نفوذ چربی غشای داخلی مشخص می شود. در ارتباط با ضخیم شدن در نتیجه ، دیواره شریان ها متراکم تر می شوند ، لومن آنها باریک می شود و لخته های خون اغلب تشکیل می شوند. که به نوبه خود منجر به اختلالات گردش خون در اندام یا (و) عمومی می شود. بیشتر افراد سالخورده بیمار هستند ، البته این دوره معمولاً شدید است ، اغلب موارد ناتوانی و مرگ بیماران مشاهده می شود. بسته به میزان آترواسکلروز و بومی سازی آن در سیستم عروقی ، تظاهرات بالینی خاصی مشاهده می شود که برخی از آنها به سندرم های جداگانه و حتی اشکال بینی (بیماری عروق کرونر قلب ، آترواسکلروز آئورت ، عروق مغزی ، شریان های مزانتر و غیره) متمایز می شوند.
علل و پاتوژنز آترواسکلروز پیچیده است و هنوز هم ضعیف درک نشده است.
بیش از 30 عامل خطر برای تصلب شرایین شرح داده شده است. خصوصاً نامطلوب ترکیب عوامل خطرزا مانند وراثت سنگین ، فشار سیستم عصبی ، فشار خون شریانی ، فشار خون بالا ، کلسترول خون ، تغذیه نامناسب ، هیپوکینزی است. با این حال ، هیچ مدرک قانع کننده ای وجود ندارد که هرکدام از این عوامل "علت" به صورت جداگانه منجر به ایجاد آترواسکلروز شوند. در عوض ، اینها عوامل خطرزا هستند که در پیشرفت یا تظاهرات بالینی آترواسکلروز نقش دارند. از جمله مفاهیم منشأ آترواسکلروز ، تئوری نفوذ کلسترول ، که اخیراً به رسمیت شناخته شده است ، براساس داده های مطالعات تجربی توسط N. N. Anichkov و S. S. Khalatov (1912) ، بر روی آثار بعدی آنها و همچنین آثار A. L. Myasnikov است. مطابق نظریه نفوذ جی پیج (1954) ، آترواسکلروز نفوذ لیپوپروتئین ها را از طریق دیواره عروقی مختل می کند ، آنها با انتشار بعدی چربی ها ، بطور عمده کلسترول ، در غشای داخلی حفظ می شوند. دلیل این امر عبارتند از: 1) تغییر در ترکیب خون (هایپر کلسترول خون). افزایش تعداد لیپوپروتئین های خاص ، 2) نقض نفوذپذیری دیواره شریان به خودی خود. داده های ادبیات (D. S. Fredrickson و همکاران 1967) نشان می دهد که متابولیسم لیپیدها نقش اصلی در منشاء آترواسکلروز دارند. نویسندگان یک طبقه بندی از هایپرلیپوپروتئینمی را پیشنهاد کردند و اهمیت انواع فردی آنها در پیشرفت آترواسکلروز را نشان دادند. طبقه بندی هایپرلیپوپروتئینمی مبتنی بر تغییر در پنج شاخص ترکیب لیپیدهای پلاسما و سرم خون است: محتوای کیلو میکرون ها ، کلسترول ، تری گلیسیریدها ، بتا لیپوپروتئین ها (لیپوپروتئین های با چگالی کم - LDL) ، لیپوپروتئین های قبل از بتا (لیپوپروتئین های با چگالی بسیار کم - VLDL). در این مورد ، پنج نوع ازپرلیپوپروتئینمی - HFL مشخص شد (A. N. Klimov ، 1978 ، D. S. Fredrick-son، 1969). در بروز آترواسکلروز ، وجود انواع HFL در درجه اول II و IV از اهمیت اولیه ، بسیار کمتر - نوع III و حتی کمتر از موارد-V برخوردار است.
آتروژنیک ترین LDL و VLDL هستند. در پاتوژنز آترواسکلروز به نسبت لیپوپروتئین های آتروژنیک (LDL و VLDL) و لیپوپروتئین های آلفا ضد اتوژنیک یا لیپوپروتئین های با چگالی بالا (HDL) اهمیت می بخشید. بنابراین ، ما در مورد اهمیت در پاتوژنز آترواسکلروز و نه آنقدر هایپرلیپوپروتئینمی به عنوان دیس لیپوپروتئینینمی ، یعنی عدم تعادل بین لیپیدهای آتروژنیک و ضد اتروژنیک صحبت می کنیم. علاوه بر تغییرات کمی و کیفی در لیپیدهای پلاسما ، توسط یک پلی مورفیسم پیشگامانه از خواص سلولهای اندوتلیال و انتیمای دیواره رگ نقش مهمی در پیشرفت آترواسکلروز بازی می کند (E.I. Chazov، 1982).
در سالهای اخیر ، تئوری ترومبوژنیک منشأ آترواسکلروز دوباره فعالانه مورد بحث قرار گرفته است. در آن ، جایگاه ویژه ای به رابطه پلاکت ها و دیواره عروقی داده می شود ، یعنی: عدم تعادل بین تشکیل پلاکت ترومبوکسان ، که باعث تجمع صفحات می شود ، و تحویل پروستاسیکلین - پروستوگلاندین از دیواره عروق با اثر عروقی و ضد پلاکت.
انواع ذیل تغییرات آترواسکلروتیک از لحاظ ماکروسکوپی متمایز می شوند: 1) نوارها و لکه های چربی ، مناطقی از رنگ زرد کمرنگ که از سطح آن بالا نمی روند و حاوی چربی ها هستند ، 2) پلاک های فیبری - سفید ، گاهی به نظر می رسد مانند ظاهر مروارید یا کمی ژله ای ، که از سطح intima بالا می رود ، غالباً با هم ادغام می شوند در بین خود ، 3) پلاک فیبری با زخم ، خونریزی و استفاده از توده های ترومبوتیک ، 4) کلسیفیکاسیون یا آترووکلسینوز - گاهی رسوب مقدار زیادی نمک کلسیم در پلاک های فیبری. این تغییرات می توانند همزمان وجود داشته باشند ، و به تصویر ضایعه و تنوع بیشتر می پردازند. آترواسکلروز به طور انتخابی عروق فردی را تا حد زیادی تحت تأثیر قرار می دهد ، که منجر به تشکیل سندرم ها و بیماری های بالینی خاصی می شود. بنابراین ، آئورت (به ویژه قسمت شکمی آن) ، شریان های کرونر ، عروق مغزی و شریان های کلیوی در درجه اول تحت تأثیر قرار می گیرند. در کشور ما ، طبقه بندی آترواسکلروز پیشنهاد شده توسط A. L. Myasnikov (1955 ، 1960) به طور کلی پذیرفته می شود. مطابق این طبقه بندی ، دو دوره از دوره آترواسکلروز مشخص می شود. در دوره اول بیماری (بالینی) هیچ تغییری در اندام ها مشاهده نشده است ، با این حال ، اختلالات متابولیسم لیپیدها ، افزایش نفوذپذیری عروق و همچنین تغییر در روند فرآیندهای عصبی عروقی که با اسپاسم های شریانی عمومی و منطقه ای بروز می کند ، از قبل ذکر شده است. دوره دوم دوره تظاهرات بالینی است که به سه مرحله تقسیم می شود: I - ایسکمی ، که با ایسکمی دوره ای تعدادی از ارگان های حیاتی ، II - ترومبونکروتیکی مشخص می شود ، که در آن تغییرات دژنراتیو-نکروتیکی در اندام ها در نتیجه ترومبوز رگ های خونی ایجاد می شود ، III - فیبر یا. سیروز ، با پیشرفت در رگ ها و اندام های بافت همبند و متعاقب آن نقض ناخالص عملکرد بدن. طبقه بندی فوق با توالی توصیف دوره ها و مراحل مشخص می شود ، اما در عمل چنین توالی همیشه مشاهده نمی شود. بنابراین ، با بیماری قلبی عروق کرونر ، فاز ترومبونکروز اغلب بعد از فیبروتیک (انفارکتوس میوکارد در پس زمینه آترواسکلروز و فیبروز آئورت ، عروق کرونر قلب ، قلب و عروق کرونر) ایجاد می شود. بدیهی است ، مراحل توصیف شده میزان آسیب اندام های مرتبط با آترواسکلروز را مشخص می کند تا مرحله رشد آترواسکلروز به عنوان یک بیماری کلی ، همانطور که خود A. L. Myasnikov خاطرنشان کرد. A. M. Wiechert و همکاران (1975) معتقدند که دوره های دوره بیماری باید به منظور امکان و قابلیت اطمینان در تشخیص آترواسکلروز در نظر گرفته شود. نویسندگان دوره های زیر را مشخص کردند:
2. دوره بالینی نهفته که تغییرات در خصوصیات بدنی شریانها یا عملکرد همودینامیک آنها تنها با استفاده از روشهای ابزار تشخیص داده می شود - تعیین سرعت انتشار یک موج پالس ، رئوازوگرافی ، آنژیوگرافی و غیره علائم بالینی دیگری وجود ندارد. قابلیت اطمینان ارتباط بین ضایعه عروقی شناسایی شده و آترواسکلروز با تشخیص همزمان اختلالات متابولیسم چربی افزایش می یابد.
3. دوره تظاهرات بالینی غیر اختصاصی ، که با علائم اختلالات ایسکمیک گذرا در اندام ها مشخص می شود (مرحله ایسکمیک آترواسکلروز طبق گفته A. L. Myasnikov) ، همانند فشار خون بالا یا آنژیونئوز (این در تشخیص افتراقی در نظر گرفته می شود). این علائم با روشهای ابزاری قابل تشخیص علائم ضایعات عروقی آترواسکلروتیک یا با تغییرات مداوم در متابولیسم لیپیدها ترکیب می شوند. در حال حاضر در این دوره ، حملات قلبی در اندام ها و اسکلروز کانونی (مرحله فیبروز طبق گفته A.L. Myasnikov) امکان پذیر است ، که برای آترواسکلروز نیز مخصوصاً مشخص نیستند (در صورت فشار خون شریانی بدخیم ، اریترمی ، واسکولیت) مشاهده می شوند ، با این وجود اغلب آنها در آترواسکلروز مشاهده می شوند. 4- دوره انسداد شریانی مزمن ، همراه با اختلالات ایسکمیک در نواحی آسیب عروقی با بار جسمی کلی ارگان های مربوطه: آنژین صدری (یا معادل آن) با آترواسکلروز کرونر ، متناوب با لنگش با انسداد عروقی اندام ها ، وزغ شکمی با آسیب به عروق مزانتر و غیره. در این دوره ، تغییرات فیبروتیکی در اندام ها اغلب تشخیص داده می شوند ، و تشخیص آترواسکلروز به خصوص دشوار نیست ، زیرا یک دیفرانسیل وجود دارد آترواسکلروز مالیات بر ارزش افزوده و واسکولیت است بسیار کمتر بود.
بسته به موقعیت آترواسکلروز (در شریان های قلب ، آئورت ، شریان های مزانتر و محیطی ، شریان کلیه ها ، مغز ، ریه ها) ، هر یک از دوره های فوق با تظاهرات بالینی مختلف مشخص می شود.
چگونه می توان آترواسکلروز عروقی را طبق مراحل و اشکال توسعه طبقه بندی کرد؟
آترواسکلروز یک بیماری شایع است که در آن رسوبات در شریان ها جمع می شوند و پلاک های کلسترول ایجاد می شوند. طبقه بندی آترواسکلروز به شما امکان می دهد ویژگی های تظاهرات بیماری ، درجه و محل ضایعه را مشاهده کنید.
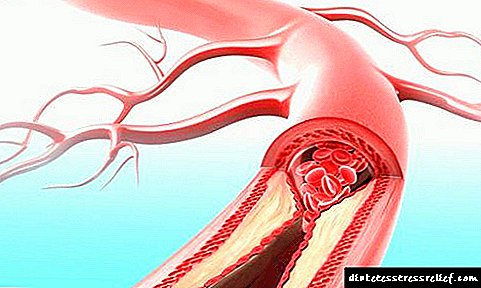
این یکی از شایع ترین بیماری هایی است که نه تنها افراد سالخورده بلکه نسل جوان را نیز درگیر می کند. گسترش بافت همبند و تشکیل پلاک های کلسترول منجر به همپوشانی لومن رگ های خونی و قطع شدن در گردش خون می شود. بنابراین ، آترواسکلروز یکی از دلایل اصلی مرگ و میر است ، پیش از پیامدهای بیماریهای عفونی و انکولوژیکی.
علل بیماری
دلیل اصلی رشد آترواسکلروز ارثی است که به دلیل عوامل خطر ارثی خود را بروز می دهد. این موارد شامل استفاده از داروهای هورمونی ، عادات بد و غیره نمی شود.
 عواملی که می توانند باعث ایجاد بیماری عروقی درجه 4 شوند:
عواملی که می توانند باعث ایجاد بیماری عروقی درجه 4 شوند:
- دیابت قندی
- اختلالات هورمونی
- فشار خون بالا یا افت فشار خون ،
- بیماری قلبی عروقی ، وجود سكته مغزی در بستگان ،
- تغییرات مربوط به سن
با این وجود دلایلی از این بیماری وجود دارد که به سبک زندگی فرد بستگی دارد. این ممکن است وجود عادت های بد ، تمایل به پرخوری و خوردن غذاهای چرب و آشامیدنی باشد که در نتیجه منجر به بروز وزن اضافی ، چاقی ، مصرف داروهای ضد بارداری خوراکی یا عدم فعالیت بدنی ، سبک زندگی بی تحرک می شود.
درجه شکست
بسته به مرحله توسعه بیماری ، درجه های آترواسکلروز زیر مشخص می شود:
 با تصلب شرایین ، فرآیندهای پاتولوژیک فقط بر دیواره شریان ها تأثیر می گذارد ، که با تخریب تدریجی آن پایان می یابد.
با تصلب شرایین ، فرآیندهای پاتولوژیک فقط بر دیواره شریان ها تأثیر می گذارد ، که با تخریب تدریجی آن پایان می یابد.مرحله اولیه آترواسکلروز عروقی تشکیل لکه های چربی است. این امر در نتیجه اشباع دیواره شریانها با مولکولهای چربی رخ می دهد ، در حالی که آنها فقط در مناطق محدود مستقر می شوند. در این مکان های بومی سازی ، نوارهای زرد رنگ ظاهر می شوند ، که در طول کل شریان بیمار قرار دارند.
خصوصیات فرم 1 عدم وجود علائم آشکار ، تظاهرات هرگونه اختلال خاص است که می تواند به تعیین وجود یک مشکل و به موقع برای جلوگیری از نقص در گردش خون از طریق شریان ها کمک کند.
تشکیل لکه های چربی به دلیل عواملی مانند مشکلات اضافه وزن ، فشار خون بالا و دیابت می تواند تسریع شود.
 مرحله دوم ، که به عنوان مرحله لیپوسکلروز تعریف می شود ، با ایجاد التهاب لکه های چربی مشخص می شود. این فرایندها منجر به این واقعیت می شوند که غشاهای سلول های سیستم ایمنی بدن از آسیب دیدن شروع می شوند.
مرحله دوم ، که به عنوان مرحله لیپوسکلروز تعریف می شود ، با ایجاد التهاب لکه های چربی مشخص می شود. این فرایندها منجر به این واقعیت می شوند که غشاهای سلول های سیستم ایمنی بدن از آسیب دیدن شروع می شوند.
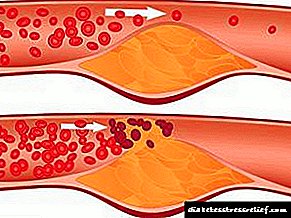
فرآیندهای التهابی طولانی مدت باعث تجزیه همزمان چربیهای ذخیره شده در دیواره شریانی و گسترش بافت همبند در آن می شوند. این با ظهور پلاک فیبر به پایان می رسد که یک لحظه بارز این دوره است.
باریک شدن لومن رگ و نقض گردش خون به دلیل بالا رفتن موقعیت پلاک نسبت به سطح شریان آسیب دیده رخ می دهد.
مرحله آخر در توسعه بیماری عروقی بروز عوارضی است که ارتباط مستقیمی با تشکیل پلاکهای فیبری دارد.
در حال حاضر از درجه 3 علائم بیماری شروع به ظاهر می شود. این مرحله از آترواسکلروز با تصلب شرایین مشخص می شود. فرآیندهای تغییر شکل پلاک در حال پیشرفت است که منجر به تراکم و رسوب نمک های کلسیم در آنها می شود.
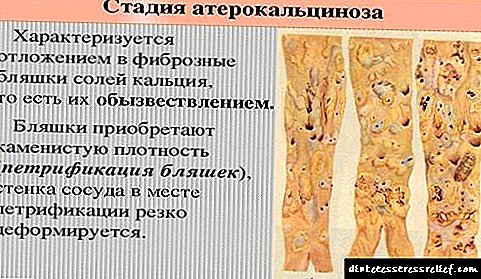
پلاک های آترواسکلروتیک می توانند خود را به روش های مختلفی بروز دهند: یا در جای خود ایستاده و یا به تدریج رشد کنند ، به همین دلیل فرآیند تغییر شکل لومن رگ آسیب دیده و باریک شدن آن ادامه خواهد یافت. به نوبه خود ، این امر به این واقعیت منجر می شود که تغییرات در خونرسانی به اندام که مواد مغذی را از شریان آسیب دیده دریافت می کند ، شروع به دستیابی به یک شکل مزمن مترقی می کند.
احتمال انسداد ، یعنی انسداد ، که به دلیل لخته شدن خون یا در فرآیند پوسیدگی پلاک ، به طور کامل لومن رگ را مسدود می کند ، افزایش می یابد. این فرایندها با شکست خونرسانی به اندام یا اندام پایان می یابد که منجر به حمله قلبی یا گانگرن می شود.
مشکلات پا
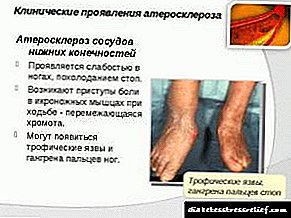 چنین آترواسکلروز اندام تحتانی وجود دارد:
چنین آترواسکلروز اندام تحتانی وجود دارد:
- این بیماری تنها پس از فشارهای شدید جسمی بروز می یابد. اولین علائم احساس بی حسی ، سوزن سوزن شدن ، سردی در پاها و خستگی است. مواردی از هیپرهیدروز وجود دارد.
- این شکل از بیماری علائم نوع 1 را تحت تأثیر قرار می دهد ، که به آن لبه متناوب متصل می شود ، که نشان دهنده خون کافی به اندام تحتانی در هنگام بارهای عملکردی نیست.
- برای درجه 3 ، ویژگی بارز ظاهر دردهایی است که دائمی می شوند. حتی در حالت آرام ، هنگام خواب ، بیمار در پاهای خود احساس ناراحتی می کند.
- نقایص زخم ، علائم گانگرن وجود دارد. درد آنقدر قابل توجه است که بیمار مجبور است از مسکن های قوی استفاده کند.
مشکلات طبقه بندی عروقی را می توان با طبقه بندی آترواسکلروز اندام تحتانی A. Pokrovsky تشخیص داد بنابراین ، مرحله اولیه با این واقعیت مشخص می شود که فرد به راحتی و بدون درد می تواند مسافت 1 کیلومتری را طی کند.
در 2 درجه ، گرفتگی متناوب بعد از 0.2 کیلومتر یا کمتر از آن شروع می شود. در مرحله 3 ، فاصله تا 25 متر کاهش می یابد و در مرحله آخر ، درد به طور مداوم نگران کننده است.
انواع پلاکهای آترواسکلروتیک و آترواسکلروز: طبقه بندی بیماری
آترواسکلروز نوعی بیماری پاتولوژیک است که همراه با تشکیل رسوب کلسترول در سطح داخلی دیواره رگهای شریانی سیستم گردش خون است. در روند پیشرفت ، تکثیر بافت همبند و تشکیل پلاکهای آترواسکلروتیک اتفاق می افتد.
در نتیجه روند پاتولوژیک ، لومن رگها با هم همپوشانی دارند که منجر به اختلال در خونرسانی به بافت ها و اندام ها می شود. نتیجه چنین تخلف ظاهر گرسنگی سلول ها ، هم اکسیژن و هم گرسنگی به دلیل کمبود مواد مغذی است.
این بیماری مطابق با آمارهای پزشکی موجود ، یکی از شایع ترین بیماری ها است. از نظر مرگ و میر و پیشرفت ناتوانی ، این بیماری در بین سایر بیماری ها پیشرو است.
در دنیای مدرن ، یک بیماری از ابتلا به بدن افراد مسن متوقف شده است ، این بیماری حتی بر ارگانیسم های افراد جوان و میانسال نیز تأثیر گذاشته است.
انواع اصلی آترواسکلروز
آترواسکلروز یک بیماری عروقی است که با تجمع رسوبات لیپیدی در دیواره ها ، تکثیر بافت همبند و تشکیل پلاک های کلسترول همراه است. در نتیجه ، روده عروق مسدود شده است ، خون نمی تواند به طور عادی گردش کند.
این بیماری یکی از شایع ترین است ، بیشتر جمعیت کشورهای توسعه یافته در معرض آن قرار دارند. از نظر مرگ و میر و ناتوانی ، آترواسکلروز از سایر بیماریها از جمله سرطان و بیماریهای عفونی جلوتر است.
یک ویژگی همچنین این است که آترواسکلروز بیماری منحصراً در افراد مسن نیست. امروزه تمایل پایدار به "جوان سازی" آسیب شناسی وجود دارد.
- تمام اطلاعات موجود در سایت فقط برای راهنمایی است و راهنمای عمل نیست!
- می توانید DIAGNOSIS EXACT را تحویل بگیرید فقط یک دکتر!
- ما از شما می خواهیم که خود درمانی نکنید ، اما ثبت نام در یک متخصص!
- سلامتی برای شما و عزیزانتان!
آترواسکلروز به بیماریهایی اطلاق می شود که مطالعه علل و روشهای مؤثر درمان آن بخصوص با شدت بالا انجام می شود. با این حال ، هنوز هم نمی توان علت بیماری آن را به طور کامل مشخص کرد.
بیش از 30 عامل خطر می تواند باعث ایجاد آسیب شناسی شود. علاوه بر این ، عوامل می توانند مستعد ابتلا به بیماری و به طور مستقیم باعث آن شوند.
عوامل پیش بینی کننده شامل موارد زیر است:
- تمایل ژنتیکی ، و همچنین قانون اساسی ،
- عادت های بد ، به خصوص سیگار کشیدن ،
- اضافه وزن
- طیف گسترده ای از بیماری ها (دیابت ، نقرس ، بیماری های عفونی ، کم کاری تیروئید ، بیماری کیسه صفرا ، نفروز و سایر بیماری های مرتبط با کلسترول بالا).
حضور این عوامل برای ایجاد آترواسکلروز کافی نیست ، اگرچه آنها می توانند تظاهرات آن را به میزان قابل توجهی تقویت کنند.
طبق نظریه عصبی-متابولیک میاسنیکوف ، عوامل ایجاد کننده این بیماری به این موارد تقسیم می شوند:
طبقه بندی دیگری وجود دارد که عوامل را به این موارد تقسیم می کند:
تأثیر تغذیه در پیشرفت آترواسکلروز با انجام آزمایشاتی بر روی خرگوش و سگ مورد بررسی قرار گرفت. در شرایط طبیعی ، این حیوانات بیماری ایجاد نمی کنند.
در طی مطالعه ، به حیوانات غذای کلسترول بالایی داده شد. در نتیجه ، داده هایی حاکی از وجود مقدار قابل توجهی از هنجار کلسترول در خون بود (پس از چند ماه ، شاخص های اولیه 400٪ تجاوز کردند).
کالبد شکافی علائم لیپوئیدوز (3-4 ماه پس از شروع آزمایش) و سپس وجود پلاکهای آترواسکلروز را نشان داد. بنابراین ، از نظر تجربی ، رابطه بین رژیم و ایجاد آترواسکلروز تأیید شد.

با این حال ، حتی با این داده ها ، نکات برجسته ای وجود دارد. به عنوان مثال ، در شرایط مساوی در حیوانات (یک سن ، وزن ، دوز کلسترول دریافت شده) ، واکنش های مختلف بدن بوجود آمد.
برای برخی ، تثبیت روند و قطع افزایش سطح کلسترول مشاهده شده است ، برای برخی از این شاخص حتی کاهش یافته است. حدود 10٪ از حیوانات به کلسترول تزریق شده پاسخ ندادند: سطح ماده در خون افزایش نیافته ، علائمی از آترواسکلروز مشاهده نشده است.
می توان نتیجه گرفت که با یک متابولیسم متابولیک کافی ، تأثیر مواد غذایی سرشار از کلسترول چندان مهم نیست و چنین تغذیه ای نمی تواند یک عامل اساسی مستعد توسعه آترواسکلروز باشد.
وراثت
محققان استدلال می كنند كه یك پیش بینی ژنتیك بدون تردید برای پیشرفت آترواسكلروز مهم است ، اما در هسته آن نهفته است. اعتقاد بر این است که اختلالات ارثی مرتبط با متابولیسم متابولیک و تنظیم عملکردهای عروقی قابل انتقال است.
بنابراین ، عوامل ژنتیکی به عنوان یک پس زمینه در نظر گرفته می شود ، ترکیبی از آن با سایر علل خارجی ، می تواند منجر به پیشرفت بیماری شود. برخی دانشمندان بر این باورند که واکنش بدن در برابر تأثیرات محیطی از نظر ژنتیکی ارثی است.
رابطه مستقیمی بین وراثت و پیشرفت آترواسکلروز تأیید نشده است. به عنوان منبع تحریک توسعه این بیماری ، ترکیبی از اختلالات متابولیسم چربی موجود ، سیستم انعقادی خون ، سایر عوامل منتقل شده با تأثیرات محیطی خارجی در نظر گرفته شده است.
تأثیر عوامل دیگر
- چاقی یکی از دلایلی است که می تواند منجر به تصلب شرایین شود.
- با این حال ، همه چیز در اینجا ساده نیست. هیچ ارتباط مستقیمی بین میزان چربی بدن و ایجاد آترواسکلروز مشاهده نشد.
- اعتقاد بر این است که به طور کلی وابستگی خاصی به توسعه این بیماری به سبک زندگی یک فرد مبتلا به چاقی وجود دارد: عدم تحرک جسمی ، پرخوری نقش دارد. افراد دارای اضافه وزن دارای کلسترول بالا و همچنین فشار خون هستند.
- رابطه بین وجود دیابت و ایجاد آترواسکلروز تأیید شده است.
- با این واقعیت توضیح داده شده است که کربوهیدرات و متابولیسم لیپیدها نیز مرتبط هستند.
- بنابراین ، نقض متابولیسم کربوهیدرات مشاهده شده در دیابت همچنین باعث نقض متابولیسم چربی می شود.
- همچنین رابطه ای بین سن و تعداد بیماران مبتلا به آترواسکلروز مشاهده شد. اگر در سنین 30 تا 39 سال درصد افراد مبتلا به آترواسکلروز 81.5٪ باشد ، در سن 40-49 سالگی این رقم تقریباً 86٪ است.
- اما این یک عامل اساسی نیست ، زیرا در برخی موارد هیچ علامتی از ضایعات آترواسکلروتیک حتی در افراد در سنین بسیار بالا مشاهده نمی شود.
محققان می گویند در افرادی که شیوه زندگی فعال دارند ، سطح بالایی از لیپوپروتئینهای با چگالی بالا در خون یافت می شود تا از پیشرفت فرآیندهای آترواسکلروتیک جلوگیری کند.
انواع آترواسکلروز بستگی به این دارد که کدام قسمت از آسیب شناسی شریان سیستم عروقی بوجود آمده است.
طبقه بندی خاصی از دوره های توسعه آترواسکلروز بسته به میزان بروز علائم وجود دارد. بر اساس این طبقه بندی ، تشخیص زودرس می تواند انجام شود:
اطلاعات بیشتر در مورد جراحی شریان کاروتید برای آترواسکلروز را بخوانید.
براساس مکان
بسته به منطقه آسیب ، انواع آترواسکلروز وجود دارد:
- اینها آسیب پذیرترین مکان ها هستند.
- از طریق این شریان ها ، قلب خون دریافت می کند ، بنابراین نقض گردش خون در آنها منجر به ایجاد انفارکتوس میوکارد و آنژین صدری می شود.
- اغلب ، تشکیل پلاک ها با تشکیل لخته های خون همراه است.
- خون از طریق آئورت عبور می کند و تقریباً در تمام اندام ها و سیستم ها تروفیسم ایجاد می کند.
- بنابراین ، تشکیل پلاکهای آترواسکلروتیک در آئورت بر وضعیت بدن به طور کلی تأثیر می گذارد.
- با نقض خونرسانی به شریان های کاروتید ، تغذیه مغز بدتر می شود ، که با سردرد ، سرگیجه ، بدتر شدن عملکردهای بینایی و شنوایی و وزوز گوش بروز می کند.
فشار خون بالا باعث آترواسکلروز شریان های کلیوی می شود. تغییر شکل دیواره های این عروق می تواند منجر به نارسایی کلیوی شود. با صدمه به شریان های مزانتر ، دردهای فوق حاد شکمی در قسمت فوقانی شکم مشاهده می شود ، که با نقض دستگاه گوارش همراه است.
- یکی از اولین علائم خراب شدن حافظه کوتاه مدت است.
- در آینده ، ناتوانی عاطفی و کاهش عملکرد فکری وجود دارد.
- سر و صدا و احساس پالس در سر مشخصه است ، ایجاد لرزش اندام ها امکان پذیر است.
- خطرناکترین نتیجه سکته مغزی ایسکمیک است.
- اولین علائم شامل بروز درد در عضله گوساله است که هنگام راه رفتن ظاهر می شود.
- در آینده ، درد به تمام اندام گسترش می یابد ، بی حسی و سیانوز مشاهده می شود.
- آتروفی ماهیچه های پا و پا ایجاد می شود ، زخم هایی روی انگشتان و بین آنها ایجاد می شود که درمان آن دشوار است.
هر یک از تظاهرات آترواسکلروز در حال حاضر یک عارضه است و در مراحل اولیه تشخیص بیماری بسیار دشوار است.
توسعه آرام اما مداوم
 این بیماری می تواند در طی ماهها یا حتی سالها بروز کند و پیشرفت کند ، بدون اینکه شکای خاصی به بیمار وارد شود. در حالی که شخص به طور دوره ای از فشار خون بالا ، سردرد ، آنژین صدری و سنگینی در پاها مختل می شود ، رگ های خونی در سراسر بدن دستخوش تغییرات جدی می شوند. آسیب به دیواره رگها و شریان ها ، رسوب لیپوپروتئین های مضر و تشکیل بعدی پلاک آترواسکلروتیک - همه این اتفاقات به طرز غیرقابل انکاری برای بیمار رخ می دهد.
این بیماری می تواند در طی ماهها یا حتی سالها بروز کند و پیشرفت کند ، بدون اینکه شکای خاصی به بیمار وارد شود. در حالی که شخص به طور دوره ای از فشار خون بالا ، سردرد ، آنژین صدری و سنگینی در پاها مختل می شود ، رگ های خونی در سراسر بدن دستخوش تغییرات جدی می شوند. آسیب به دیواره رگها و شریان ها ، رسوب لیپوپروتئین های مضر و تشکیل بعدی پلاک آترواسکلروتیک - همه این اتفاقات به طرز غیرقابل انکاری برای بیمار رخ می دهد.
موذی بودن آترواسکلروز در این واقعیت نهفته است که تشخیص و بومی سازی آن بسیار دشوار است ، به خصوص در مرحله اولیه توسعه.
امروزه پزشکان 4 مرحله از تصلب شرایین را تعیین می کنند که هر یک از آنها با تغییر خاصی در بدن مشخص می شود.شما می توانید علائم اصلی را ردیابی کرده و درمان را فقط پس از معاینات کامل شروع کنید ، یعنی اهدا خون برای کلسترول تام ، نسبت لیپوپروتئین های مفید و مضر ، تحت سونوگرافی یا MRI انجام شود. اگر مراحل آترواسکلروز را ذکر کنید ، باید موارد زیر ذکر شود:
- بالینی می توان آن را دوره قبل از آترواسکلروتیک نامید. معمولاً به بیمارانی که در معرض خطر هستند - با اختلال در خوردن غذا ، عادات بد ، عدم فعالیت بدنی - داده می شود. جلوگیری از بروز یک بیماری درجه دو هنگام اصلاح سبک زندگی بیمار کاملاً ممکن است.
- آترواسکلروز مرحله دوم. در این مرحله ، در شاخص های کلسترول ، نقض یکپارچگی دیواره های رگ های خونی ، انحرافاتی وجود دارد. بیماران همچنین شروع به ایجاد علائم مشخصه این بیماری می کنند - لکه های زرد رنگ روی پوست و اسکلرا ، درد در قلب و آنژین صدری ، سنگینی در پاها.
- مرحله سوم با افزایش علائم و همچنین افزودن اختلالات ایسکمیک مشخص می شود. تمام علائم این بیماری با چشم غیر مسلح قابل رویت است.
- آخرین شکل آترواسکلروز با بروز یک لنگه عجیب در بیمار ، آسیب به عروق کرونر ، آنژین صدری ، سردرد و غیره مشخص می شود.
علیرغم اینکه طبقه بندی آترواسکلروز و علائم اصلی آن مدتهاست که برای پزشکان شناخته شده است ، تعیین بیماری به موقع بسیار نادر است. این نه به دلیل داروی توسعه نیافته بلکه به دلیل توسعه نهان و آهسته بیماری است.
انواع بیماری
متأسفانه ، در همه بیماران ، این بیماری به روش های مختلفی بروز می کند. به همین دلیل است که پزشکان با توجه به بومی سازی پاتولوژی در رگ های خونی ، طبقه بندی آترواسکلروز را انجام دادند. شایع ترین آنها ضایعات پلاک آترواسکلروتیک قلب و عروق آن است. در این حالت ، بیماران به احتمال زیاد به بیماری عروق کرونر ، خطر حمله قلبی و آنژین صدری مبتلا می شوند. مراحل اولیه و بعدی پیشرفت بیماری با تنگی نفس ، خستگی بیش از حد سریع ، سرگیجه ، تورم بافت های نرم (خصوصاً در اندام) مشخص می شود.
اگر پلاک های کلسترول در شریان های منتهی به مغز شکل بگیرند ، بیمار از علائم دیگری رنج می برد. در مرحله اول ، بیمار متوجه اختلال در حافظه و توجه پریشانی ، سردرد ، سرگیجه و وزوز گوش می شود و همراهان مداوم خواهند بود. ثانیا ، بینایی و شنوایی شروع به کاهش می کند. در نتیجه تغییرات پاتولوژیک آترواسکلروتیک در بدن منجر به گرسنگی طولانی مدت اکسیژن مغز می شود ، خطر سکته مغزی را افزایش می دهد.
به این شکل از بیماری در محافل پزشکی مغزی گفته می شود. ماهیت عصبی آسیب شناسی گاهی منجر به عواقب جبران ناپذیری می شود.
متخصص قلب و عروق غالباً از اصطلاح آترواسکلروز چند کانونی استفاده می کنند. بلکه نه نوع بیماری بلکه ویژگی توسعه آن را تعریف می کند. بیمارانی که از این تشخیص وحشتناک ابراز شده اند باید برای بدترین نتیجه آماده شوند - قطع عضو اندام به دلیل ضایعات گسترده رگ های خونی در تعدادی از اندام های داخلی.
نکته اصلی پیشگیری است
علاوه بر داروهایی که برای درمان آترواسکلروز تجویز می شوند ، بیماران باید به اقدامات پیشگیرانه توجه کنند. صرف نظر از این که کدام ارگان که روند پاتولوژیک در آن بومی سازی شده است ، بیماران باید رژیم غذایی خود را تنظیم کنند ، به ورزش عادت اضافه کنند و توصیه های پزشک معالج را کاملاً رعایت کنند. امتناع از عادت های بد نیز می تواند بر سلامت بیمار تأثیر مثبت بگذارد. چنین اقداماتی مربوط به پیشگیری اولیه بیماری است.

پیشگیری ثانویه از تصلب شرایین حاکی از استفاده از داروهای ضد پلاکت است. آنها نه تنها به نازک شدن خون کمک می کنند ، بلکه باعث کاهش خطر آسیب عروق ، باریک شدن لومن آنها می شوند. به بیماران توصیه می شود که دوره ای از آسپیرین یا کلوپیدوگرل (بسته به موارد منع مصرف) مصرف کنند.
لازم به ذکر است که اقدامات پیشگیرانه ثانویه فقط با نظارت دقیق پزشک معالج انجام می شود. در غیر این صورت ، احتمال بروز عوارض گوناگون زیاد است.