علل ، علائم و درمان استئاتوز لوزالمعده
استئاتوز لوزالمعده یک بیماری پاتولوژیک است ، در نتیجه سلولهای لوزالمعده طبیعی (لوزالمعده) توسط لیپوسیتها (سلولهای چربی) جایگزین می شوند. آسیب شناسی یک بیماری مستقل نیست ، بلکه انعکاس فرآیندهای مختل شده در بافت های غده است. در ارتباط با تغییر در متابولیسم لیپیدها و گلوکز در بدن رخ می دهد.
آسیب شناسی به آهستگی توسعه می یابد ، و در مراحل اولیه تظاهرات بالینی وجود ندارد. این تشخیص را در مراحل اولیه پیچیده می کند و از این نظر یک خطر است: اگر تغییراتی پیدا نشود روند پیشرفت می کند ، اندام می میرد. اگر بیشتر بافت ها توسط سلول های چربی نشان داده شوند ، شکل آن باقی می ماند ، اما عملکرد ترمیم نمی شود.
استئاتوز کبد و لوزالمعده چیست؟
استئاتوز (لیپوماتیک) آتروفی سلولهای خود اندام و جایگزینی آنها با بافت چربی است. این روند غیرقابل برگشت است ، سالها طول می کشد ، ارگان به تدریج به علت مرگ سلولهای عادی عملکرد خود را از دست می دهند. اگر تغییرات پراکنده در نوع استئاتوز توسط سونوگرافی تشخیص داده شود ، پس از مشورت با متخصص گوارش ، لازم است بلافاصله برای جلوگیری از آسیب بیشتر بافت ، اقدامات درمانی معین را انجام دهید. درمان بی موقع می تواند توسعه رسوبهای فیبروب و چربی تلفظ شده و از بین رفتن کامل فعالیت اندامهای تغییر یافته را تهدید کند.

در ارتباط با شیوع این مشکل ، اصطلاحات مختلفی برای نشان دادن تغییرات پاتولوژیک استفاده می شود: لیپوماتیک ، دژنراسیون چربی پانکراس.
با چاقی لوزالمعده ، استاتوز کبد اغلب یافت می شود ، یا این فرایندها بطور متوالی توسعه می یابند. این شرایط نیاز به درمان دارد ، زیرا می تواند عواقب جدی را به همراه داشته باشد. در مردان ، استاتوز الکلی بیشتر در زنان - بیماری کبد چرب غیر الکلی (NAFLD) رخ می دهد. از آنجا که تمام اندامهای گوارشی با عملکردهای مشترک به هم پیوسته اند ، این آسیب شناسی در لوزالمعده و کبد عمدتاً همزمان انجام می شود. طبقه بندی بین المللی بیماری های ICD - 10 کدگذاری:
- کبد چرب - K.70 - K.77 ،
- استئاتوز (لیپوماتیک) - K. 86.
علل استئاتوز
دلایل دقیق ظهور استئاتوز توسط دارو مشخص نشده است ، اما ارتباط بین تشکیلات چربی موجود در درم (لیپوم) و اندامهای مجاور ثابت شده است. آنها اغلب در ناحیه کیسه صفرا ظاهر می شوند. بین ایجاد لیپوم و استئاتوز در لوزالمعده و کبد رابطه وجود دارد.
استئاتوز را می توان به عنوان یک واکنش محافظ بدن در برابر تأثیرات نامطلوب بیرونی و داخلی ، در هنگام خستگی دفاعی بدن ، در نظر گرفت و با مبارزه با فرآیندهای پاتولوژیک در لوزالمعده ، پاسخ داد و با استئاتوز به آنها پاسخ داد.
یکی از عوامل اصلی در بروز لوزالمعده چربی ، نفوذ زیر است:
- اختلالات خوردن
- عادات بد (سیگار کشیدن ، نوشیدن).
الکل برای همه یکسان نیست: ثابت شده است که ایجاد استئاتهپاتوز یا استاتونکروز پانکراس وابسته به دوز الکل نیست. این بیماری در افرادی مشاهده می شود که مرتباً مقدار زیادی نوشیدنی حاوی الکل مصرف می کنند ، اما برخی از آنها برای شروع روند پاتولوژیک تخریب بافت لوزالمعده فقط به چند جرعه احتیاج دارند.
غذاهای آشامیدنی همچنین یک عامل خطرناک قدرتمند است: نه تنها مصرف منظم مقادیر زیادی غذاهای چرب و چاقی متعاقب آن باعث ایجاد پانکراس و لیپوماتوز کبد می شود. انگیزه ها را می توان سرخ کرد ، دودی ، غذاهای خیلی شور ، چاشنی های تند.
برخی از بیماری ها می تواند منجر به استاتوز شود:
التهاب در هر اندام هضم کننده و به ویژه در لوزالمعده باعث تغییر دیستروفی سلول ها و مرگ آنها می شود. در جای آنها ، بافت چربی رشد می کند.
اثر مخرب توسط برخی از داروها انجام می شود. بعضی اوقات یک قرص می تواند باعث تغییراتی برگشت ناپذیر شود. شایع ترین علل استئاتوز داروهای ضد باکتریایی ، گلوکوکورتیکواستروئیدها (GCS) ، سیتوستاتیک ، مسکن ها هستند ، اگرچه علاوه بر آنها ، هنوز گروه های زیادی از داروها وجود دارند که ماشه نکروز لوزالمعده را تحریک می کنند.
بافت لوزالمعده در نتیجه مداخلات جراحی می تواند دژنراسیون شود: حتی در مواردی که عمل نه بر روی لوزالمعده انجام می شود ، بلکه روی اندام های مجاور نیز ممکن است باعث تغییر بافت غده شود.
احتمال ارث بردن لیپوماتیک پانکراس وجود دارد. اما درصد بیماران مبتلا به فاکتور ژنتیکی برای انتقال استاتوز بسیار کم است. با احتمال بالاتر می توان ادعا کرد که توسعه آسیب شناسی به فرد بستگی دارد: سبک زندگی ، عادات ، تغذیه ، فعالیت.
علائم آسیب شناسی
خطر اصلی استئاتوز عدم وجود علائم اولیه بروز آن در مراحل اولیه پاتولوژی است. در طی مدت زمان طولانی (چند ماه یا سال) ، هیچ شکایتی یا علائم بالینی ممکن است رخ ندهد. ناراحتی اندک ظاهر می شود وقتی که پارانشیم لوزالمعده در حال حاضر 25-30 composed از سلول های چربی تشکیل شده است. و حتی در این مرحله سلولهای سالم حفظ شده بخشی از گمشده عضو را جبران می کنند و عملکرد لوزالمعده مختل نمی شود. این اولین درجه آسیب شناسی است.
با پیشرفت دیستروفی سلولهای عضو ، ممکن است وضعیت بدتر شود. درجه دوم آسیب به پارانشیم مطابق با میزان انتشار بافت چربی در لوزالمعده از 30 تا 60 درصد است. هنگامی که سطح سلولهای تغییر یافته به 60٪ نزدیک شود ، عملکردها تا حدی مختل می شوند.

اما تصویر کلینیکی کامل با شکایات و تظاهرات مشخصه در درجه سوم آسیب شناسی اتفاق می افتد ، هنگامی که تقریباً تمام بافت کبد و پارانشیم لوزالمعده به طور دیجیتال توسط لیپوسیت ها جایگزین می شوند (بیش از 60٪).
اولین تظاهرات پاتولوژیک عبارتند از:
- اسهال
- درد شکم - با محلی سازی و شدت متفاوت ،
- نفخ شکم ، هوا در هوا ،
- حالت تهوع
- حساسیت به غذاهای قبلاً عادی حساس ،
- ضعف ، انگیزه ، خستگی ،
- کاهش ایمنی ، که با سرماخوردگی مکرر آشکار می شود ،
- عدم اشتها.
نه تنها عملکردهای اگزوکرونیک با اختلالات گوارشی تحت تأثیر قرار می گیرند ، بلکه تشنج کننده هستند: سنتز انسولین جزیره Langerhans توسط سلولهای بتا ، هورمون مسئول متابولیسم کربوهیدرات ، به شدت کاهش می یابد. در عین حال ، تشکیل سایر مواد هورمونی مختل می شود ، از جمله سوماتوستاتین ، گلوکاگون (لوزالمعده آنها را به مقدار 11 تولید می کند).
استاتیوز برای انسان چه خطراتی دارد؟
توسعه استئاتوز توسط ساختار آناتومیکی و ارزش عملکردی لوزالمعده تعیین می شود. این عضو اصلی دستگاه گوارش است ، آنزیم هایی را تولید می کند که در هضم چربی ها ، پروتئین ها ، کربوهیدرات ها به عنوان بخشی از آب گوارشی نقش دارند. این اتفاق در مناطق ویژه بافت غده لوزالمعده - آکینی رخ می دهد. هر یک از آنها شامل موارد زیر است:
- از سلولهای سنتز آب لوزالمعده ،
- از کشتی ها
- از مجرایی که ترشح آن به مجاری بزرگتر و سپس به مجرای مشترک (wirsungs) تخلیه می شود.
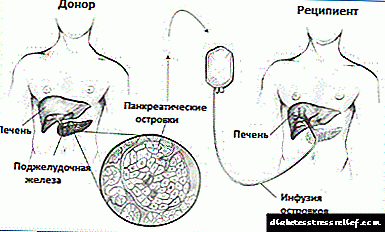
مجرای ویرسونگ از طریق کل غده عبور می کند و به مجرای کیسه صفرا متصل می شود و یک آمپول تشکیل می دهد که به لطف اسفنکتر اودی به لومن روده کوچک باز می شود.

بنابراین ، لوزالمعده با مثانه ، کبد ، روده کوچک ، به صورت غیرمستقیم - همراه معده است. هرگونه تخلف در غده منجر به تغییر در متابولیسم در اندام های مجاور شده و باعث می شود:
- کبد چرب در بافت کبد ،
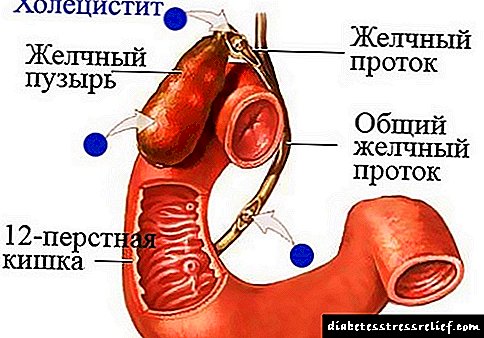
- آسیب به کیسه صفرا ، که در آن التهاب ایجاد می شود (کوله سیستیت مزمن) ، و به دلیل رکود سنگ های صفراوی تشکیل می شود (کللیتیاسیس) ،
- ضخیم شدن دیواره ها و باریک شدن لومن مجرای مشترک منجر به افزایش فشار در ترشح لوزالمعده ، بازگشت آنزیم ها و نکروز حاد لوزالمعده ،
- مرگ جزایر لانگرهانس به دلیل ایجاد نکروز منجر به کاهش شدید انسولین ، افزایش قند خون و ایجاد دیابت نوع 1 می شود.
پانکراتیت لوزالمعده در دیابت قندی آتروفی متناوب و هیالینوز جزایر را با هیپرتروفی جبرانی آنها توصیف می کند.
در مراحل 2 و 3 استئاتوز رشد قابل توجهی سلولهای چربی رخ می دهد و عملکرد پانکراس را مختل می کند. اما حتی با ضایعات متوسط قسمتهای خاصی از غده ، ممکن است کامل بودن تصویر بالینی پانکراتیت به دلیل ایجاد اتوالیز (خود هضم) با نکروز بعدی و تشکیل نواحی تثبیت - فیبروز ، همراه با لیپوماتوز ظاهر شود. تغییر شکل بافت به صورت تغییرات آتروفیک با فیبرولیپوماتوز پیش رونده غیر قابل برگشت است ، اغلب در پانکراتیت مزمن رخ می دهد. با این آسیب شناسی رخ می دهد:
- تکثیر نفوذ از بافت همبند ، که می تواند مجاری ، رگ های خونی ، بافت باقی مانده عملکرد را فشار دهد ،
- تراکم اندام به دلیل ضایعه منتشر.
روشهای تشخیص آسیب شناسی
کامل بودن از بین رفتن عملکرد توسط مطالعات تشخیصی ، که از روشهای آزمایشگاهی و ابزاری تشکیل شده است ، تعیین می شود. از همه روشهای تشخیصی لازم برای شناسایی میزان آسیب به بافتهای اندام ، برای حل مسئله روشهای درمانی بعدی استفاده می شود.

پزشکی مدرن هنوز روشهایی برای ترمیم سلول ها و عملکردهای از دست رفته ایجاد نکرده است. سلولهای مرده ترمیم نمی شوند. اما می توان برای اصلاح و بهبود شرایط ، یک روش جایگزین درمانی مناسب تجویز کرد.
تشخیص آزمایشگاهی
آزمایشات آزمایشگاهی بخش مهمی از تشخیص است. برای تعیین عملکرد اختلال در لوزالمعده و تجزیه و تحلیل کبد:
- آمیلاز خون و ادرار ،
- قند خون
- بیلی روبین - کل ، مستقیم ، غیرمستقیم ، ترانس آمینازها ، پروتئین کل و کسری از آن.
علاوه بر این ، شما نیاز به مطالعه مدفوع دارید - یک کپوگرام تهیه کنید که پانکراس را تشخیص دهد.
تشخیص ابزار
برای روشن شدن فرآیندهای پاتولوژیک در لوزالمعده ، موارد زیر را اعمال کنید:
- سونوگرافی لوزالمعده و سایر دستگاه های گوارش ،
- CT - توموگرافی کامپیوتری ،
- MRI - تصویربرداری با رزونانس مغناطیسی.
سونوگرافی ساده ترین و مقرون به صرفه ترین روش است. از نظر ایمنی متمایز است ، هرگونه تغییر در پارانشیم اندام ها را آشکار می کند.

با استئاتوز ، ابعاد لوزالمعده یکسان باقی می ماند ، وضوح مرزها تغییر نمی کند ، اکوژنیسم ساختارهای خاص افزایش می یابد ، که این آسیب شناسی توسعه یافته در پارانشیم اندام را تأیید می کند.
به دلیل تشکیل بافت پیوندی اسکار ، فیبرولیپوماتوز با چگالی بالای ساختار اندام مشخص می شود.
در مراحل اولیه توسعه ، وقتی شکایتی وجود ندارد و علائم بالینی وجود ندارد ، به عنوان یک قاعده ، هیچ کس سونوگرافی انجام نمی دهد. تغییرات چربی در لوزالمعده در مراحل اولیه به عنوان یک یافته در طول معاینه به دلایلی دیگر تشخیص داده می شود. نتیجه توسط بیوپسی تایید می شود ، پس از آن درمان تجویز می شود - این امر باعث می شود از پیشرفت بیشتر جلوگیری شود.
یک روند التهابی حاد در بافت ها منجر به نکروز می شود که همراه با ورم ، افزایش اندازه و کاهش تراکم در سونوگرافی است.
MRI در موارد نامشخص تجویز می شود ، هنگامی كه اسكن سونوگرافی به تشخیص دقیق كمك نمی كند و شك و تردید وجود دارد. روش به طور دقیق و با جزئیات توصیف ساختار و تشکل های موجود در هر مرحله از تغییر را نشان می دهد. با وجود استئاتوز ، MRI اندام را تعیین می کند:
- با خطوط واضح ،
- با کاهش چگالی
- با ابعاد کاهش یافته ،
- با یک ساختار بافت تغییر یافته (تغییرات پراکنده ، گره ای ، تغییرات انتشار گره ای مشخص می شود).
بیوپسی سوراخ با درگیری در روند کبد انجام می شود.
روش های درمان آسیب شناسی
هنگام تشخیص لیپوماتیک ، مصرف الکل ، سیگار کشیدن و محدود کردن محصولات مضر ضروری است. این پیش شرطی است که بر اساس آن می توان جلوی پیشرفت استئاتوز را گرفت. در چاقی ، باید تمام تلاش خود را برای کاهش وزن انجام داد: کاهش 10٪ از وزن بدن به طور قابل توجهی شرایط را بهبود می بخشد. در صورت تشخیص اختلالات متابولیکی ، رژیم غذایی با هدف کاهش چربی و کاهش کربوهیدرات ها انجام می شود. با ایجاد دیابت ، جدول شماره 9 مشخص می شود که باید کاملاً رعایت شود.
اگر تغییرات در پارانشیم به حدی رسیده باشد که روند هضم مختل شود ، باید یک درمان جامع از جمله رژیم و داروها تجویز شود. اصلاح سبک زندگی ضروری است: بیمار باید عادتهای بد را رها کند ، از استرس خودداری کند ، فعالیت حرکتی را افزایش دهد.

غذای رژیمی با جدول شماره 5 مطابقت دارد: غذا با بخارپز پخته می شود ، در فر یا پخته می شود ، باید خرد شود ، اغلب در بخش های کوچک تهیه می شود. این نباید آزار دهنده باشد: دمای غذاها به راحتی گرم می شود ، غذاهای چرب ، تند ، دودی ، سرخ شده از آن مستثنی هستند. کل منو با استفاده از جداول ویژه که محصولات ممنوع و مجاز و همچنین میزان انرژی آنها را مشخص می کند ، گردآوری شده است.
درمان دارای اهداف زیر است:
- روند تعویض سلول های غده طبیعی با لیپوسیت ها را کند کنید ،
- پارانشیم بدون تغییر باقی مانده را حفظ کنید ،
- نقض صحیح متابولیسم کربوهیدرات و کمبود آنزیم ناشی از آن.
دارو درمانی شامل استفاده از داروهای خاص است. استفاده شده توسط:
- ضد اسپاسم
- آنزیمی
- محافظ کبد
- یعنی ترشح اسید هیدروکلریک اسید مخاط معده (مهارکننده پمپ پروتون) ،
- مواد ضد کف که باعث تشکیل گاز در روده ها می شوند ،
- داروهایی که سطح قند را عادی می کنند.
دوز داروهای تجویز شده و مدت زمان درمان بسته به تغییر در غده و علائم غالب توسط پزشک تعیین می شود.
روش درمانی جایگزین برای استئاتوز بی اثر است: فرآیندهای پاتولوژیک در لوزالمعده غیر قابل برگشت هستند ، بنابراین ، درمان اختلالات با استفاده از روشهای طب سنتی غیرممکن است. علاوه بر این ، ممکن است واکنش های آلرژیک شدید در استفاده از گیاهان دارویی ایجاد شود. بنابراین ، خوددرمانی توصیه نمی شود.
پیشگیری از بروز "بیماری پانکراس چرب غیر الکلی"
بیماری چربی غیر الکلی با تجمع ساختارهای اضافی چربی در بافتهای لوزالمعده و کبد مشخص می شود. این تغییرات در پس زمینه اضافه وزن و اختلالات متابولیکی ظاهر می شوند.
برای پیشگیری از بیماری های چرب غیر الکلی (NLBF) ، لازم است که قوانین مهم را رعایت کنید:
- شما نمی توانید بیش از حد پرخوری کنید ، به طور جزئی و اغلب غذا بخورید ، غذاهای مضر را حذف کنید ،
- الکل و سیگار کشیدن را کنار بگذارید ،
- مطابق با رژیم حرکتی ، درگیر تمرین های درمانی شوید.
با وجود استاتوز توسعه یافته ، کمک به موقع متخصص مورد نیاز است. برای هرگونه بیماری ، توصیه می شود با پزشک مشورت کنید ، و خود درمانی نکنید. فقط از این طریق می توان به بهبودی پایدار و پیش آگهی مطلوب دست یافت.