چه روشهایی در درمان دیابت موثرتر است
* ضریب تأثیر برای سال 2017 طبق RSCI
این ژورنال در لیست نشریات علمی بررسی شده از طرف کمیسیون سنجش عالی درج شده است.


در شماره جدید بخوانید
به گفته کارشناسان سازمان بهداشت جهانی: "دیابت یک مشکل در همه سنین و همه کشورها است." در حال حاضر ، دیابت قندی (DM) در بین علل مستقیم مرگ پس از بیماری های قلبی عروقی و انکولوژیکی مقام سوم را به خود اختصاص می دهد ، بنابراین ، بسیاری از موضوعات مرتبط با این بیماری در بسیاری از کشورهای جهان در سطح ایالتی و فدرال مورد بررسی قرار گرفته است.
به گفته کارشناسان سازمان بهداشت جهانی: "دیابت یک مشکل در همه سنین و همه کشورها است." در حال حاضر ، دیابت قندی (DM) در بین علل مستقیم مرگ پس از بیماری های قلبی عروقی و انکولوژیکی مقام سوم را به خود اختصاص می دهد ، بنابراین ، بسیاری از موضوعات مرتبط با این بیماری در بسیاری از کشورهای جهان در سطح ایالتی و فدرال مورد بررسی قرار گرفته است.
به نظر من ، کمیته بین المللی متخصص در زمینه تشخیص و طبقه بندی دیابت (1997) ، دیابت گروهی از اختلالات متابولیکی است که با قند خون مشخص می شود و نتیجه نقص در ترشح انسولین ، عمل انسولین یا ترکیبی از هر دو عامل است.
مدیریتدیابت نوع 2
اکنون شواهد و مدارکی در سراسر دنیا جمع آوری شده است که کنترل موثر دیابت می تواند بسیاری از عوارض ناشی از آن را به حداقل برساند یا از آن جلوگیری کند.
در مورد مدیریت موثر دیابت ، شواهد قانع کننده ای وجود دارد که بهبود کنترل قند خون می تواند خطر ابتلا به میکرو و ماکروآنژیوپاتی را به میزان قابل توجهی کاهش دهد.
تجزیه و تحلیل از مطالعه 10 ساله DCCT (کنترل دیابت و عوارض آن) نشان داد که به ازای هر درصد کاهش هموگلوبین گلیکوزی شده ، خطر بروز عوارض میکرو عروقی (رتینوپاتی ، نفروپاتی) 35 درصد کاهش یافته است. علاوه بر این ، نتایج این مطالعه به روشنی نشان داد که کنترل قند خون تهاجمی ، به همراه عادی سازی فشار خون ، خطر ابتلا به بیماری عروق کرونر قلب ، بیماری عروق مغزی و آنژیوپاتی محیطی را در بیماران مبتلا به دیابت نوع 2 کاهش می دهد. بر این اساس ، هدف اصلی از درمان این بیماری کامل ترین جبران خسارت های مربوط به متابولیسم سوخت و ساز کربوهیدرات است. تنها استفاده از درمان پیچیده و بیماری زا اثبات شده ، با در نظر گرفتن سیر مزمن بیماری ، ناهمگونی اختلالات متابولیک ، کاهش تدریجی توده سلولهای β ، سن بیماران و خطر ابتلا به هیپوگلیسمی ، و همچنین نیاز به ترمیم انسداد انسولین و دستیابی به کنترل طولانی مدت گلیسمی موثر.
امروزه ، درمان دیابت نوع 2 غیرممکن است ، اما می توان به خوبی مدیریت کرد و یک زندگی کامل را پشت سر گذاشت.
برنامه مدیریت دیابت نوع 2 شامل راه های زیر برای حل مشکلات اصلی است:
• تغییر سبک زندگی (رژیم درمانی ، فعالیت بدنی ، کاهش استرس) ،
• دارو (داروهای هیپوگلیسمی خوراکی ، incretinomimetics ، انسولین درمانی).
با وجود انتشارات اخیر در مورد مدیریت دیابت نوع 2 ، که اخیراً منتشر شده است ، همه پزشکان الگوریتمی برای درمان این بیماری جدی ندارند. آیین نامه اصلاح شده هماهنگ شده انجمن دیابت آمریكا (ADA) و اتحادیه اروپا برای مطالعه دیابت (EASD) در مورد مدیریت قند خون در دیابت نوع 2 در حال حاضر تهیه و منتشر می شود.
جدول 1 انواع مختلف مداخلات ضد دیابتی مدرن را با در نظر گرفتن اثربخشی ، مزایا و مضرات آنها ارائه می دهد.
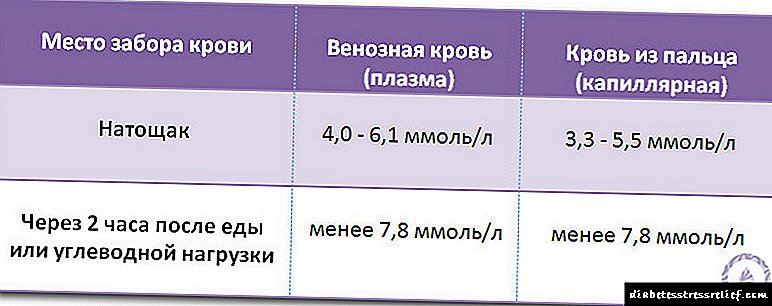
نکته اساسی اساساً معیارهای دیجیتالی عینی برای جبران دیابت نوع 2 است. در سال 1999 ، دستورالعملهای مربوط به مراقبت از بیماران دیابت نوع 2 منتشر شد که معیارهای جبران این بیماری را ارائه می داد. توجه ویژه به نیاز به کنترل دقیق تر نه تنها متابولیسم کربوهیدرات بلکه متابولیسم لیپیدها و همچنین نشانگرهای فشار خون از طریق منشور رگ عروقی یا خطر ابتلا به عوارض مهلک عروقی دیابت نوع 2 (جدول 2-4) بسیار مهم است.
انتخاب روش درمانی و نقش آن در درمان دیابت نوع 2
مطالعات بیشماری در سراسر جهان بر یافتن روشهای درمانی مؤثر برای دیابت متمرکز شده است. با این حال ، فراموش نکنید که علاوه بر دارو درمانی ، توصیه هایی در مورد تغییر سبک زندگی اهمیت کمتری نیز ندارد.
اصول اساسی رژیم درمانی
• تغذیه متعادل کسری 6 بار در روز ، در بخش های کوچک ، در همان زمان ، که به حفظ وزن در حد طبیعی کمک می کند و از تغییرات شدید پس از مصرف در سطح گلیسمی جلوگیری می کند.
• برای اضافه وزن ، رژیم کم کالری نشان داده شده است (1800 کیلو کالری)
• محدود کردن کربوهیدراتهای ساده و به راحتی قابل هضم (شکر و فرآورده های آن ، عسل ، آب میوه)
• افزایش مصرف غذاهای سرشار از فیبر (از 20 تا 40 گرم در روز)
• محدودیت مصرف چربی اشباع 7.5 ‹، گلیسمی ناشتا> 8.0 میلی مول در لیتر با ادبیات BMI
ویژگی های درمان دیابت
دیابت نوعی بیماری متابولیک است که برای درمان آن نیاز به یک رویکرد یکپارچه دارد. درمان دیابت در درجه اول با تزریق انسولین روزانه همراه است.
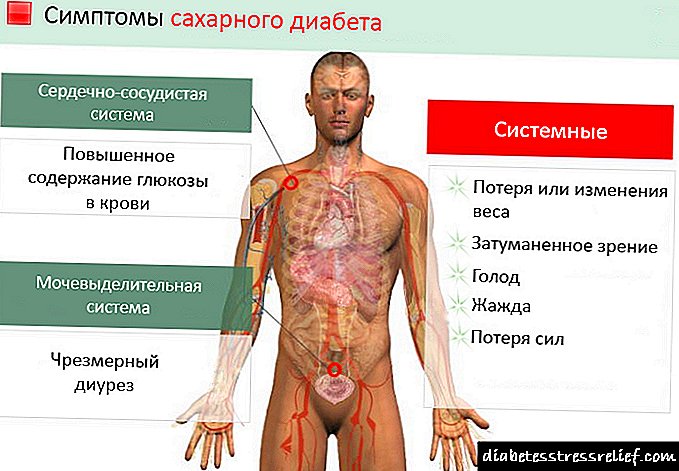
علائم دیابت.
این اصلی ترین و تنها راه مقابله با بروز از ابتدای ابتلا به دیابت نوع 1 است. و با دیابت نوع 2 ، علاوه بر عوامل غیر دارویی ، درمان اصلی ، علاوه بر اینها. رژیم غذایی ، کاهش وزن و ورزش منظم ، استفاده از داروهای ضد دیابتی خوراکی است.
درمان انسولین در گروه بیماران مبتلا به دیابت نوع 2 نیز مورد استفاده قرار می گیرد ، با این حال ، نیاز به استفاده از آن ، به طور معمول ، در اواخر مراحل درمانی ایجاد می شود.
به درمان دیابت همچنین باید شامل موارد زیر باشد:
- درمان رژیم غذایی
- فعالیت بدنی
- درمان جراحی
- آموزش درمانی.
باید تأکید کرد که درمان غیر دارویی به اندازه درمان دارویی دارای اهمیت است. گاهی اوقات در مرحله اولیه دیابت نوع 2 ، رژیم غذایی و ورزش برای کنترل قند خون (سطح گلوکز خون) بدون استفاده از دارو و انسولین کافی است.
تنها پس از گذشت چند سال ، هنگامی که منابع درون زا (تولید شده از لوزالمعده) از بین بروند ، مجبور خواهید شد که به دارو درمانی متوسل شوید.
یک عنصر مهم در درمان هر نوع دیابت ، تغییر عادات غذایی است. هدف از این تغییرات:
- متابولیسم کربوهیدرات ها و چربی ها بهبود یافته است ،
- جلوگیری از ایجاد عوارض مانند مثلاً رتینوپاتی دیابتی ،
- کاهش خطر ابتلا به آترواسکلروز (هیپرینسولینمی توسعه آترواسکلروز را تسریع می کند).
برای تعیین توصیه ها ، رویکرد فردی به هر بیمار و ارزیابی توانایی های واقعی وی ضروری است.
درمان دیابت نوع 1
این نوع دیابت به طور عمده در کودکان و افراد جوان تأثیر می گذارد. علت آن تخریب جزایر پانکراس است که توسط سیستم ایمنی بدن خود انسولین تولید می کنند. علائم دیابت فقط هنگامی ظاهر می شود که 80-90٪ سلول های بتا (هورمون آزاد کننده) آسیب ببینند.
تنها درمان موثر ، پر کردن کمبود هورمون با تزریق انسولین برای بقیه عمر است. عملکرد بسیار مهمی نیز توسط یک رژیم غذایی و فعالیتهای بدنی مناسب انجام می شود.
انسولین درمانی دیابت نوع 1
این بیماری باعث کاهش ذخایر لوزالمعده می شود ، تجویز انسولین باید از همان ابتدا مستقر شود و تا پایان عمر ادامه یابد. همچنین بسته به نیاز بیمار ، تغییر دوز دارو ضروری است (در ابتدا ترشح باقی مانده انسولین وجود دارد ، بنابراین ممکن است میزان تجویز دارو کمتر باشد). علاوه بر این ، برخی شرایط (عفونت ، تب ، ورزش) نیاز بدن به انسولین را تغییر می دهد.
در حال حاضر چندین مورد وجود دارد انواع انسولین. که در زمان کارکرد و دستیابی به بالاترین سطح غلظت سرم خون متفاوت است. انسولین پر سرعت بعد از تجویز کمتر از 15 دقیقه شروع به کار می کند و بعد از 1-2 ساعت به حداکثر می رسد و اثر حدود 4 ساعت ادامه می یابد.
انسولین با مدت زمان متوسط عمل ، که تقریباً 2-4 ساعت بعد شروع به عمل می کند ، در 4-6 ساعت پس از تجویز به اوج می رسد ، ویژگی های مشابهی را نشان می دهد. در مورد انسولین طولانی مدت اثرات قابل توجه است تنها پس از 4-5 ساعت ، حداکثر غلظت بعد از 10 ساعت می رسد و بعد از 16-20 ساعت از عمل متوقف می شود.
به تازگی ، به اصطلاح بدون اوج آنالوگ انسولینکه تقریباً 2 ساعت پس از تجویز شروع به فعالیت می کنند و سطح غلظت آن حدود ساعت باقی می ماند.
وجود بسیاری از انواع انسولین باعث می شود که نوع درمان را متناسب با نیازها و شیوه زندگی بیمار انتخاب کنید. چندین مدل ممکن از انسولین درمانی وجود دارد. با این حال ، بهتر است از الگوی فیزیولوژیکی ترشح هورمون تقلید کنید.
این شامل استفاده از دوزهای كوچك انسولین طولانی مدت یا آنالوگهای بدون اوج است كه سطح گلوكز را در طول ساعت حفظ می كنند. و قبل از هر وعده غذایی ، داروهای سریعالعمل باید به مقدار کافی و به مقدار غذا تجویز شوند.
بزرگ پیشرفت در درمان دیابت این ایجاد پمپ های انسولین بود ، که اجازه می دهد تجویز مکرر هورمون در طول روز بدون نیاز به تزریق انجام شود. به همین دلیل ، بیماران در زمینه تغذیه و ورزش آزادی قابل توجهی کسب کردند.
رژیم دیابت نوع 1
رژیم دیابتی مبتنی بر همان قوانینی است که هر رژیم غذایی متعادل یک فرد سالم دارد. وعده های غذایی باید منظم باشد و محتوای کالری آنها به طور مساوی توزیع شود. به نسبت های مناسب مواد مغذی توجه کنید.
در طول انسولین درمانی با یک برنامه تزریق مداوم ، بیماران باید حداقل 5 بار در روز غذایی با کالری از پیش تعیین شده و نسبت مناسب پروتئین ، قند و چربی مصرف کنند.
بیشتر نیاز روزانه (60-50٪) باید کربوهیدرات باشد زیرا منبع اصلی انرژی برای انسان است. اما شما باید قبل از هر چیز کربوهیدراتهای پیچیده ای را بخورید که در غلات ، سبزیجات و میوه ها وجود دارند. و تقریباً ساکارز را که یک کربوهیدرات سریع هضم شده است به طور کامل از بین می برد و پس از خوردن غذا ، مدیریت هیپرگلیسمی را مشکل می کند.
حداقل 15٪ از انرژی باید از پروتئین حاصل شود. در رژیم غذایی برای بیماران دیابتی لازم است قبل از هر چیز پروتئینهای کامل (با منشأ حیوانی) شامل همه اسیدهای آمینه لازم ، بر خلاف اکثر پروتئین های گیاهی ، شامل شود.
مصرف چربی باید تا 30٪ از نیاز روزانه انرژی کاهش یابد. مهم است که چربی های اشباع شده (حیوانات) از 10٪ انرژی تأمین شده تجاوز نکنند. اسیدهای چرب اشباع نشده موجود در غذاهای گیاهی بسیار مفید هستند.
ورزش و دیابت نوع 1
فعالیت بدنی نقش مهمی در درمان دیابت دارد ، اما همچنین می تواند باعث ایجاد شرایط خطرناک گلیسمی شود. بنابراین ، درک تأثیر ورزش بر سوخت و ساز کربوهیدرات بسیار مهم است. بار باعث می شود سلولها نسبت به عمل انسولین حساس تر شوند - در نتیجه ، بیشتر مولکول های گلوکز در سلول ها نفوذ می کنند و به تبع آن ، غلظت آن در خون کاهش می یابد.
اگر درمان را تغییر ندهید ، سطح گلوکز ، که در واقع تنها منبع انرژی مغز است ، می تواند به طرز خطرناکی کاهش یابد ، که منجر به اغما خواهد شد. بنابراین ، ورزش باید برنامه ریزی شود.
قبل از شروع تمرین باید مقدار اضافی کربوهیدرات مصرف کنید و همچنین میزان انسولین را کاهش دهید. اگر تمرین ها طولانی است ، باید در طول تمرین به یک وعده غذایی اضافی فکر کنید.
اطلاعات در مورد دیابت بخشی جدایی ناپذیر از درمان است. شناخت ماهیت این بیماری توسط بیمار ، شانس درمان مناسب را به شدت افزایش می دهد. بیمار باید بسته به سبک زندگی و رژیم غذایی ، بتواند دوز داروها را تغییر دهد. این تأثیر زیادی در تأخیر در بروز عوارضی دارد که کیفیت زندگی را به میزان قابل توجهی تخریب می کند.
پیوند لوزالمعده یا جزایر
این یک جایگزین است درمان مدرن دیابت. کل لوزالمعده اغلب در کلیه در افرادی که این بیماری به نارسایی کلیه منجر شده است ، انجام می شود.
این امر استقلال را از درمان سنگین دیالیز و انسولین تضمین می کند. مضرات آن نیاز به جلوگیری از رد ارگان های عضو پیوند یافته است که عوارض جانبی بسیاری دارد.
فقط پیوند جزایر با خطر کمتری همراه است. با این حال ، پس از مدتی ، این سلولها ضعیف می شوند و نیاز به پیوند مجدد دارند.
دیابت نوع 2
این شایع ترین نوع دیابت است. به 5٪ جامعه کشور ما اشاره دارد. در این حالت ، مسئله هم به عمل انسولین و هم از ترشح آن مربوط می شود. تحت تأثیر یک عامل (عمدتاً چاقی) ، سلولهای بدن در برابر عمل انسولین مقاوم می شوند و این باعث افزایش ترشح آن می شود.

درمان دیابت بسیار سنگین است و نیاز به یک رویکرد یکپارچه دارد.
لوزالمعده تا زمانی که ظرفیت آن کاهش یابد ، هورمون بیشتری تولید می کند و جزایر تحت تخریب قرار می گیرند. یک مشکل جدید بوجود می آید - کمبود انسولین با مقاومت مداوم به انسولین. متابولیسم کربوهیدرات مختل شده و چربی خون ایجاد می شود.
با دیابت نوع 2 ، عوامل محیطی نقش بسیار زیادی دارند - این شیوه زندگی ، رژیم ، وزن بدن و حجم شکم است. درمان با تغییر در این عناصر شروع می شود. با اصلاح مناسب آنها می توانید از این بیماری وحشتناک بهبود یابید.
اگر این امکان پذیر نباشد ، از داروهای ضد دیابتی خوراکی استفاده می شود. تنها هنگامی که پانکراس توانایی تولید هورمون را از دست می دهد ، انسولین درمانی شروع می شود.
رژیم دیابت نوع 2
درمان رژیم غذایی در مبارزه با دیابت نوع 2 بسیار مهم است. چاقی ، به ویژه چاقی شکمی ، مهمترین عامل خطر است که منجر به دیابت نوع 2 می شود. تخمین زده می شود که بیش از 75٪ افرادی که به دیابت نوع 2 مبتلا هستند چاق یا دارای اضافه وزن هستند.
در این راستا ، یک گام مهم در درمان دیابت یک رژیم غذایی با کالری متوسط است که منجر به کاهش وزن می شود.رژیم غذایی به شما در کنترل دیابت کمک می کند و همچنین از تأثیرات منفی چاقی مانند فشار خون بالا ، آسیب مفاصل و مهمتر از همه آترواسکلروز محافظت می کند.
کاهش وزن بدن تنها 5-10٪ منجر به بهبود متابولیسم کربوهیدرات ها و چربی ها می شود. ایده درمان رژیم غذایی در درمان دیابت بسیار مهم و اجباری است. با این وجود ، معرفی همه عناصر رژیم غذایی در زندگی روزمره بیمار بسیار دشوار و بعضا غیرممکن است. این مشکل عمدتا مبتلایان به دیابت نوع 2 را که در سنین بالاتر یا میانسالی تشخیص داده می شوند ، تحت تأثیر قرار می دهد.
اصول کلی رژیم "دیابتی" شامل موارد زیر است:
- نیاز به مصرف منظم غذا ،
- مقدار کالری یکنواخت در هر وعده غذایی ،
- محدودیت کالری غذا (در مورد افراد چاق) ،
- ترکیب صحیح رژیم غذایی ، که در برابر ایجاد عوارض دیابت ، به عنوان مثال ، آترواسکلروز محافظت می کند.
همانطور که مشاهده می کنید ، زیر شعار رژیم دیابتی ارزش زندگی سالم با مصرف مناسب کالری با کالری محدود را دارد. قبل از معرفی رژیم غذایی ، تعیین اینکه آیا بیمار می تواند وزن مناسب بدن را داشته باشد ، مهم است. در افراد دارای اضافه وزن ، باید تعداد کالری مصرفی را کاهش دهید ، در افراد دارای اضافه وزن ، افزایش می یابد.
مشکل اصلی در افرادی که به دیابت نوع 2 مبتلا هستند ، اضافه وزن است. مهم است که وزن نهایی بدن را که باید برای آن تلاش کنید محاسبه کنید (حداکثر 2 کیلوگرم در هفته).
این به اصطلاح بهینه وزن بدن است:
- قانون بروک: (قد در سانتی متر - 100). به عنوان مثال ، برای بیماران با قد 170 سانتی متر ، وزن مطلوب 70 کیلوگرم است ،
- قانون لورنتس: (ارتفاع در سانتی متر - 100 - 0.25 * (ارتفاع در سانتی متر - 150)) به عنوان مثال ، با قد 170 سانتی متر - 65 کیلوگرم.
بسته به وزن بدن و نوع کار انجام شده ، کالری روزانه زیر تعیین می شود:
- برای افرادی که سبک زندگی کم تحرک دارند: 20-25 کیلو کالری بر کیلوگرم وزن بدن ،
- برای افرادی که با بارهای متوسط کار می کنند: 25-30 کیلو کالری بر کیلوگرم ،
- برای افرادی که بار سنگین 30-40 کیلو کالری بر کیلوگرم دارند.
مبتلایان به دیابت و اضافه وزن باید میزان کالری روزانه 250-500 کیلو کالری در روز را کاهش دهند. در حالت ایده آل ، رژیم غذایی باید با ورزش متوسط و منظم تکمیل شود.
در حال حاضر ، رژیم های غذایی با کاهش بسیار زیاد در کالری ، به عنوان مثال 700 کیلو کالری یا حتی 1000 کیلو کالری در روز توصیه نمی شود. چنین رژیم هایی به دلیل محدودیت های بیش از حد که بیمار را از احساس امید محروم می کند ، محکوم به شکست هستند و منجر به از دست دادن اعتماد به نفس در متخصص تغذیه می شود.
مبتلایان به دیابت نوع 2 ، که با رژیم یا رژیم یا داروهای خوراکی درمان می شوند ، می توانند در روز حدود 3-4 وعده غذایی مصرف کنند. افرادی که تحت درمان انسولین قرار می گیرند باید حداقل 5 بار در روز میل کنند. این نیاز همراه است انسولین درمانی فشرده.
تزریق انسولین متعدد نیاز به محافظت مناسب در قالب مصرف مواد غذایی دارد. با تشکر از این ، می توان از هیپوگلیسمی حاد تهدید کننده زندگی جلوگیری کرد.
نسبت صحیح مؤلفه های اصلی رژیم غذایی برای دیابت:
پروتئین های غذایی از جمله گیاهان ، ماهی و مرغ مطلوب است.
چربی ها نباید بیش از 30٪ از دوز روزانه کالری باشد. این امر به ویژه برای افرادی که چاق هستند و همچنین عوارض دیابت در قالب آترواسکلروز دارند بسیار مهم است. در حال حاضر اعتقاد بر این است که چربی های اشباع (مضر) موجود در گوشت و لبنیات نباید از 10 درصد از رژیم غذایی روزانه تجاوز کند. استفاده از چربی های روغن زیتون ، دانه انگور ، اما در مقادیر محدود توصیه می شود.
کربوهیدرات باید 50-60 of از دوز کل انرژی باشد. بیشتر ، کربوهیدراتهای پیچیده موجود در غلات و سایر محصولات گیاهی توصیه می شود.
مصرف مقدار زیادی کربوهیدرات بدون خوردن فیبر به طور همزمان می تواند باعث تشدید قند خون (افزایش قند خون) شود. قندهایی مانند ساکارز (بخشی از قند سفید) ، فروکتوز (قند موجود در میوه ها) فقط در مقادیر کمی قابل مصرف هستند یا کاملاً از رژیم خارج می شوند.
تأثیر الکل در دوره و درمان دیابت می تواند مثبت یا منفی باشد. فواید مصرف مقدار متوسط الکل در اثرات مفید آن بر سیستم قلبی عروقی نهفته است.
اثر مثبت با افزایش تعداد کسری HDL کلسترول ، کاهش انعقاد خون ، کاهش سطح انسولین خون و افزایش حساسیت به انسولین بیان می شود.
اثر منفی مصرف الکل با کالری بالاتر آن (7 کیلو کالری در گرم الکل) و همچنین خطر قابل توجهی از هیپوگلیسمی بعد از نوشیدن آن مرتبط است. آنچه مهم است ، هیپوگلیسمی می تواند بعد از نوشیدن مقدار کمی الکل ، حتی حتی در طی چند ساعت پس از مصرف ، رخ دهد و علائم مسمومیت بسیار شبیه به علائم هیپوگلیسمی است و هر دو حالت به راحتی اشتباه می گیرند. یک مشکل مهم در مصرف الکل ، خطر اعتیاد است.
در حال حاضر ، حداکثر مصرف مجاز است:
- 20-30 گرم الکل (2-3 واحد) در روز برای مردان ،
- 10-20 گرم الکل (1-2 واحد) در روز از نظر اتانول خالص برای زنان.
یک واحد (10 گرم) الکل خالص در 250 میلی لیتر آبجو ، 100 میلی لیتر شراب و 25 گرم ودکا وجود دارد.
عدم حرکت یکی از عوامل مستعد کننده در ایجاد دیابت است. و فعالیت بدنی منظم خطر ابتلا به این بیماری را تا 60٪ کاهش می دهد. ورزش تأثیر مفیدی بر متابولیسم کربوهیدرات ها دارد ، باعث افزایش حساسیت بافت به انسولین می شود. علاوه بر این ، هنگام ورزش ، مصرف گلوکز افزایش می یابد و به تبع آن ، غلظت آن در خون کاهش می یابد.
انواع دیابت
دو نوع اصلی بیماری وجود دارد - دیابت نوع 1 و نوع 2.
انواع دیگر شامل:
LADA - دیابت خود ایمنی در بزرگسالان ،
انواع نادر و ژنتیکی تعیین شده دیابت - MODY ،
دیابت حاملگی - فقط در دوران بارداری بروز می کند.
علل و عوامل خطر دیابت
دیابت نوع 1
دیابت نوع 1 با کمبود مطلق انسولین خاص خود مشخص می شود. دلیل آن تخریب خود ایمنی سلولهای بتا پانکراس است که انسولین تولید می کنند. بیشتر اوقات ، این بیماری در دوران کودکی (در 4-6 سال و 10-14 سال) رخ می دهد ، اما می تواند در هر دوره زندگی رخ دهد.
در حال حاضر دلایل ابتلا به دیابت در هر فرد به طور کامل مشخص نیست. در عین حال ، واکسیناسیون ها ، استرس ، بیماری های ویروسی و باکتریایی هرگز عامل دیابت نوع 1 نیستند ، بلکه فقط بعضی مواقع به موقع با لحظه تشخیص دیابت همزمان می شوند. مستعد ابتلا به فرآیندهای خود ایمنی ممکن است با ژنتیک همراه باشد ، اما 100٪ تعریف نشده است.
دیابت نوع 2
دیابت نوع 2 یک نمونه بارز از اختلالات متابولیکی است ، یعنی نقض جذب کربوهیدرات ها (گلوکز). در دیابت نوع 2 ، تولید انسولین برای مدت طولانی نرمال است ، اما توانایی بافت ها در انتقال انسولین و گلوکز به داخل سلولها مختل می شود ، که باعث قند خون - افزایش غلظت گلوکز خون می شود.
بر خلاف دیابت نوع 1 ، جایی که کمبود تولید انسولین در اولی است ، در نوع دوم دیابت انسولین کافی در خون وجود دارد. بعضی اوقات انسولین می تواند بیش از حد سنتز شود ، به دلیل تلاش بدن برای حل مشکل خراب شدن "مکانیسم حمل و نقل" ، باعث افزایش تولید رسانای گلوکز می شود.
اضافه وزن با یک میل ژنتیکی ترکیب می شود. به عنوان یک قاعده ، ترکیبی از این دو شرط ضروری است. در این حالت ، وزن اضافی می تواند بسیار کم باشد ، اما عمدتاً در اطراف کمر قرار دارد. پیش بینی ژنتیکی برای هر فرد ، بر اساس انواع خود ژن ها و وجود نزدیکان مبتلا به دیابت ، به صورت جداگانه محاسبه می شود.
در سال 2017 ، مفهوم بهبودی و بهبودی از دیابت نوع 2 برای اولین بار در ایالات متحده ، اروپا و روسیه معرفی شد. پیش از این اعتقاد بر این بود که این غیرممکن است. اکنون محققان پزشکی در سراسر جهان تشخیص داده اند که در بعضی موارد درمان کامل دیابت نوع 2 امکان پذیر است. راه این کار عادی سازی وزن بدن است.
کلینیک EMC رویکرد فردی برای بیماران مبتلا به دیابت و چاقی ایجاد کرده است. در پس زمینه عادی سازی مواد مخدر قند خون ، کلاس هایی با هدف اصلاح عادات غذایی در رابطه با متخصصان تغذیه و روانشناس برگزار می شود.

در نتیجه یک رویکرد یکپارچه ، ما می توانیم به یک نتیجه پایدار برسیم - برای عادی سازی وزن و قند بیمار.
در مرکز پزشکی ژنومی EMC ، یک مطالعه ژنتیکی در مورد مستعد ابتلا به دیابت نوع 2 انجام می شود. اغلب این بیماری به دلیل عدم برنامه ریزی ژنتیکی انسولین در پاسخ به استفاده از غذاهای پر کربوهیدرات ، از نظر ژنتیکی برنامه ریزی می شود. دانستن خطر خود به شما امکان می دهد تا پیش از بروز اولین انحرافات در آزمایش خون ، از پیشگیری شروع کنید.
برای بیماران چاق ، مهم است که مکانیسمهای بیولوژیکی خود را بدانید که می تواند بر رفتار خوردن تأثیر بگذارد. در بیشتر موارد ، یک مطالعه ژنتیکی پاسخی برای علت عدم موفقیت بسیاری از رژیم ها و روش ها ارائه می دهد ، که به ما امکان می دهد رویکرد هرکدام از بیماران خود را شخصی سازی کنیم.
LADA - دیابت خود ایمنی
این نوع دیابت با تصویر بالینی ترکیبی از دیابت نوع 1 و نوع 2 مشخص می شود. این بیماری به شکلی کندتر پیش می رود و در مراحل اولیه می تواند با علائم دیابت نوع 2 ظاهر شود. بیماران مشکوک به LADA نیاز به تشخیص دقیق تر و درمان فردی دارند که این امر با درمان دیابت نوع 2 متفاوت است.
حالت -دیابت "جوان"
این یک شکل موروثی و ارثی دیابت است که معمولاً در بزرگسالی یا در سنین 20 تا 40 سالگی رخ می دهد. بیماران مبتلا به MODY معمولاً تقریباً در هر نسل سابقه خانوادگی دیابت دارند ، یعنی اینگونه خانواده ها در سنین جوانی به همراه پدر بزرگ ، مادر و برادران و خواهران خود به دیابت مبتلا می شوند.
تشخیص دیابت
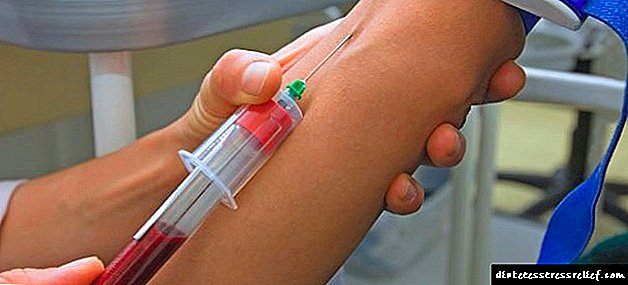
روش اصلی برای تشخیص دیابت تست های آزمایشگاهی است. بیشتر اوقات ، گلوکز موجود در خون وریدی مشخص می شود. در بعضی موارد ، پزشک ممکن است آزمایشات اضافی را برای روشن شدن تشخیص بیماری انجام دهد ، به عنوان مثال ، یک آزمایش تحمل گلوکز خوراکی ، نظارت مداوم روزانه گلوکز (سنسور CGMS).
اگر به یک وراثت دیابت مشکوک باشد ، مرکز پزشکی ژنومی EMC تشخیص ژنتیکی مولکولی را انجام می دهد ، که به شما امکان می دهد یک تشخیص دقیق ایجاد کنید و پیش آگهی کودکان متولد نشده را در رابطه با این بیماری ارزیابی کنید. همچنین ، بیماران همیشه می توانند تحت آزمایش ژنتیکی غربالگری جامعی قرار بگیرند تا تمایل ژنتیکی خود را به خود دیابت و عوارض آن (مثلاً آب مروارید دیابتی) درک کنند.
برای مبتلایان به دیابت تشخیص داده شده ، به ویژه مهم است که بدانید چه خطرات ژنتیکی برای سایر بیماری ها ، به عنوان مثال بیماری های کلیوی یا قلب وجود دارد ، زیرا دیابت می تواند باعث ایجاد بسیاری از خطرات افزایش یافته شود. با تشکر از تشخیص ژنتیک ، می توان حجم معاینات منظم را به موقع برنامه ریزی کرد و توصیه های فردی را در مورد شیوه زندگی و تغذیه دریافت کرد.
تشخیص دیابت در کلینیک های EMC طبق پروتکل های بین المللی و تحت نظارت متخصص غدد در اسرع وقت در اسرع وقت انجام می شود.
درمان دیابت در EMC
EMC درمان جامع دیابت را ارائه می دهد ، جایی که بیماران با تخصص های مختلف همیشه در مدیریت بیماران شرکت می کنند. پس از تشخیص ، ممکن است به بیمار مشاوره ای از متخصصان ذیل داده شود: غدد درون ریز ، چشم پزشکی ، قلب و عروق. این امر به دلیل سرعت متفاوت بیماری و عوارض آن ضروری است. اول از همه ، عوارض عروقی در کلیه ها و چشم ها. علاوه بر این ، مشاوره های اضافی توسط متخصصان مربوطه یک استاندارد بین المللی در زمینه ارائه خدمات پزشکی برای دیابت تشخیص داده شده است.
درمان مدرن دیابت هرگز بدون تصحیح شیوه زندگی ، که اغلب برای بیماران دارای اضافه وزن دشوار است. لازم است نوع غذا را تنظیم کنید ، تمرین ورزشی را که توسط متخصص توصیه می شود شروع کنید. حمایت پزشکان در این مرحله نقش مهمی ایفا می کند: متخصص غدد و یک پزشک عمومی و در صورت لزوم متخصص تغذیه ، قلب و عروق ، روان درمانی و سایر متخصصان. بدون تصحیح شیوه زندگی ، می توان از اثر بخشی درمان کاسته شد.
 درمان همیشه شامل انسولین درمانی و نظارت مداوم بر میزان گلوکز خون است. طبق شهادت ، پزشک ممکن است کنترل را با استفاده از گلوکومتر یا نظارت روزانه مداوم بر میزان گلوکز به مدت چند روز تجویز کند. در حالت دوم ، می توان علل انحراف سطح گلوکز را برای عوامل مختلف کشف و تحلیل کرد. این امر به ویژه برای بیمارانی که سطح گلوکز ناپایدار یا هیپوگلیسمی مکرر دارند ، برای زنان باردار مبتلا به دیابت بسیار مهم است. یک وسیله قابل حمل (کوچک) هر 5 دقیقه به مدت 7 روز گلوکز را اندازه گیری می کند ؛ پوشیدن آن بر زندگی عادی بیمار تاثیری ندارد (می توانید با او شنا کنید و ورزش کنید). اطلاعات دقیق به پزشک اجازه می دهد تا نتیجه واکنش به درمان را بدست آورد و در صورت لزوم درمان را تنظیم کند.
درمان همیشه شامل انسولین درمانی و نظارت مداوم بر میزان گلوکز خون است. طبق شهادت ، پزشک ممکن است کنترل را با استفاده از گلوکومتر یا نظارت روزانه مداوم بر میزان گلوکز به مدت چند روز تجویز کند. در حالت دوم ، می توان علل انحراف سطح گلوکز را برای عوامل مختلف کشف و تحلیل کرد. این امر به ویژه برای بیمارانی که سطح گلوکز ناپایدار یا هیپوگلیسمی مکرر دارند ، برای زنان باردار مبتلا به دیابت بسیار مهم است. یک وسیله قابل حمل (کوچک) هر 5 دقیقه به مدت 7 روز گلوکز را اندازه گیری می کند ؛ پوشیدن آن بر زندگی عادی بیمار تاثیری ندارد (می توانید با او شنا کنید و ورزش کنید). اطلاعات دقیق به پزشک اجازه می دهد تا نتیجه واکنش به درمان را بدست آورد و در صورت لزوم درمان را تنظیم کند.
درمان دارویی
درمان همچنین شامل دارو درمانی با داروهای کاهنده قند است که همیشه باید تحت نظر پزشک باشد.
انسولین برای دیابت نوع 2 برای کاهش منابع بتا سلول پانکراس تجویز می شود. این یک اقدام ضروری برای جلوگیری از عوارض مختلف است. در بعضی موارد ، انسولین درمانی به طور موقت ، برای دوره های کوتاه مدت تجویز می شود. به عنوان مثال ، قبل از عمل جراحی یا در دوره های جبران خسارت ، هنگامی که سطح گلوکز به دلایلی زیاد می شود. پس از عبور از "اوج" ، فرد دوباره به درمان دارویی معمولی قبلی برمی گردد.
درمان دیابت حاملگی عمدتاً شامل اصلاح رژیم و شیوه زندگی مادر انتظار و همچنین کنترل دقیق سطح گلوکز است. فقط در بعضی موارد انسولین درمانی قابل تجویز است. پزشکان و پرستاران EMC آموزش و شبانه روزی را برای بیماران تحت درمان با انسولین ارائه می دهند.
پمپ ها و روش های مدرن برای اندازه گیری قند خون
پمپ های انسولین کنترل بیشتری بر دیابت شما می دهد. درمان با کمک پمپ ها به شما امکان می دهد انسولین را در دوزهایی وارد کنید و تا حد ممکن به کارهای طبیعی یک پانکراس سالم مجدداً رژیم دهید. کنترل گلوکز هنوز لازم است ، اما فرکانس آن در حال کاهش است.
پمپ ها می توانند دوز انسولین ، تعداد تزریقها را کاهش داده و مرحله دوز را کاهش دهند ، که برای کودکان و بیماران با حساسیت بالا به انسولین بسیار مهم است. پمپ های انسولین به اندازه یك مخزن پر از انسولین كه به بدن بیمار متصل است ، اندازه كوچكی دارند. داروی پمپ ها بدون درد تجویز می شوند: انسولین از طریق میکرو کاتتر مخصوصی تهیه می شود. پیش نیاز این است که به بیمار یا والدین دستورالعمل شمارش دوز انسولین ، نظارت بر سطح قند خون را آموزش دهید. تمایل بیمار برای یادگیری نحوه کنترل پمپ و تجزیه و تحلیل نتایج بسیار مهم است.
درمان دیابت در کلینیک EMC در مسکو طبق پروتکل های بین المللی تحت نظارت پزشکان باتجربه از روسیه ، آلمان و ایالات متحده انجام می شود.
آنتی بیوتیک های خوراکی
اگر رژیم غذایی برای بیماران دیابتی و فعالیت بدنی ناکارآمد هستند ، و یا به طور معمول ، اجرای آن دشوار است و به داروسازی متوسل می شوند.
2 گروه اصلی داروهای دیابت خوراکی وجود دارد: تحریک تولید انسولین در لوزالمعده و پایین آمدن سطح گلوکز در خون. آنها بسته به آنچه در بدن غالب است انتخاب می شوند: مقاومت به انسولین یا کمبود هورمون.
برای حفظ کنترل گلیسمی ، داروهای گروههای مختلف می توانند با یکدیگر ترکیب شوند. وقتی آنها موثر واقع نشوند ، انسولین تجویز می شود. در ابتدا می توان از دوزهای کوچک هنگام مصرف قرص استفاده کرد. با این حال ، در پایان آنها به انسولین درمانی کامل می روند.