علائم و درمان کف پای دیابتی ، مراقبت از پا در دیابت
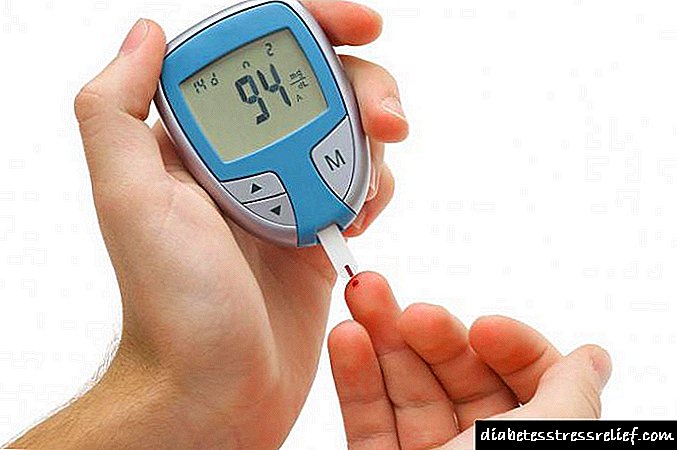
دیابت قندی به عنوان یک بیماری بزرگ سیستم غدد درون ریز شناخته می شود که با قند زیاد خون و اختلالات متابولیکی مشخص می شود. آسیب شناسی نوع 1 غدد درون ریز به دلیل عدم سنتز انسولین انسولین ایجاد می شود. این شکل از بیماری در دوره جوانی مشخص است و ارثی است. در دیابت نوع 2 ، میزان انسولین در حد طبیعی است ، اما کاهش حساسیت سلولها به هورمون به دلیل سوء تغذیه یا اضافه وزن بدن بیمار ایجاد می شود.
افراد دیابتی باید بدانند! قند برای همه طبیعی است کافی است هر روز قبل از غذا دو کپسول مصرف کنید ... جزئیات بیشتر >>
دوره طولانی این بیماری با ایجاد عوارض مزمن همراه است. یک نمونه آسیب به اندام تحتانی است. درمان پا برای دیابت روشی پیچیده است که به منظور جبران بیماری زمینه ای و از بین بردن اختلالات موضعی انجام می شود. در این مقاله بحث شده است که با توسعه آسیب شناسی چه باید کرد و آیا مقابله با این مشکل در خانه امکان پذیر است یا خیر.
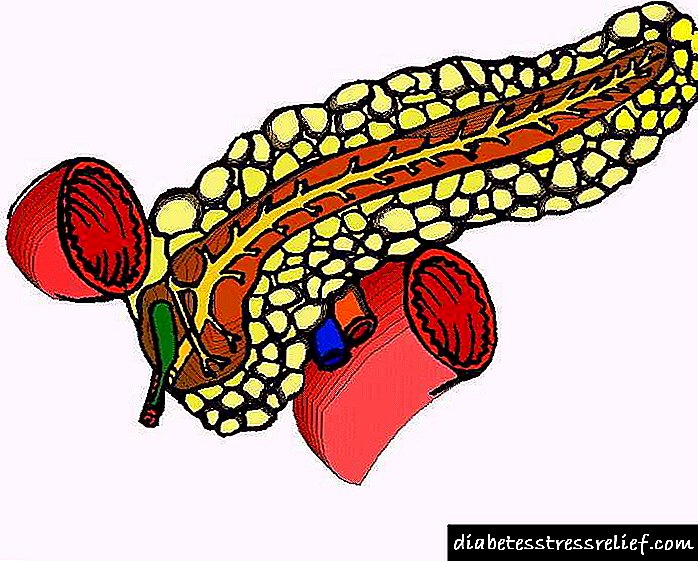
ویژگی های آسیب دیدگی پا
دو مکانیسم اصلی برای ایجاد مشکلات پا در دیابت وجود دارد:
- هایپرگلیسمی مزمن بر الیاف عصبی تأثیر می گذارد. آنها به نوبه خود توانایی انجام تکانه های عصبی را از دست می دهند ، در نتیجه یک نوروپاتی دیابتی ایجاد می شود. چنین آسیب شناسی با بی حسی همراه است ، تغییر حساسیت.
- گرفتگی لومن رگهای خونی با پلاکهای آترواسکلروتیک وجود دارد که منجر به هیپوکسی بافت و نکروز بیشتر می شود.
آسیب به سیستم عصبی محیطی با درد پا در دیابت قند ، احساس فشار ، کاهش حساسیت ، تغییر در واکنش به گرما یا سرما همراه است. در برابر این زمینه ، ضایعات استوفی اندام تحتانی و پا می تواند ایجاد شود ، که مدت طولانی بهبود می یابد.
علائم آسیب به شریان های اندام تحتانی:
- پوست خشک و پوسته پوسته می شود
- ناراحتی
- ظاهر پف کردن ،
- ظهور لکه های سنی یا برعکس ، مناطق دفع شده ،
- ریزش مو
- رنگ پریدگی پوست ،
- فقدان یا نبض ضعیف در عروق محیطی.
کنترل ادم
قبل از انتخاب درمانی برای ورم پا با دیابت ، باید تنوع آنها و علت بروز آن را تعیین کنید. ادم می تواند در مقابل آسیب عروق ، سیستم عصبی محیطی ، مفاصل اندام تحتانی یا کلیه ظاهر شود.
بیمار باید بتواند کفش های مناسب را انتخاب کند ، زیرا هنگام پوشیدن مدل های ناراحت کننده در مکان های خاص ، مایعات می توانند جمع شوند و رشد ورم را تقویت می کنند. شما می توانید با دستیابی به جبران دیابت ، این علائم را از بین ببرید. این قند خون بالا است که باعث ایجاد تعدادی از عوارض می شود.
مهم است که توصیه های یک متخصص تغذیه ، اصلاح رژیم را دنبال کنید. حتماً مقدار مایعات و نمک را کم کنید. همچنین باید استفاده از ساکاریدها و چربیهای قابل هضم به راحتی هضم شده را محدود کنید.
از بین بردن ادم در پاها با دیابت طبق برنامه زیر اتفاق می افتد. این متخصص استفاده از داروهای گشادکننده عروق و ضد فشار خون را تجویز می کند:
- مهار کننده های فسفودی استراز - پاپاورین ،
- پروستاگلاندین ها و لکوترین ها - Alprostadil ،
- مسدود کننده های توبول کلسیم - نیفدیپین ،
- مهارکننده های ACE - لیسینوپریل ، آنالاپریل.
مدیریت درد
اگر بیمار شکایت کند که پاهایش به دیابت صدمه دیده است ، این نشانگر انسداد در لومن شریان ها یا ایجاد یکی از اشکال نوروپاتی است. برای از بین بردن این مظاهر ، علاوه بر اصلاح درمان بیماری زمینه ای ، از داروهای زیر استفاده می شود:
- مشتقات اسید تیوکتیک. این داروها کلسترول "بد" را از بین می برند و اثرات سمی عوامل خارجی و داخلی را بر روی رگ های خونی کاهش می دهند. نمایندگان مؤثر گروه - Berlition ، Oktolipen ، Tiogamma.
- داروهای ضد افسردگی - در مواردی که پاها به دیابت آسیب می رسانند (آمیتریپتیلین) تجویز می شود. خصوصیت درمان این است که پزشک کمترین دوز ممکن دارو را انتخاب می کند ، به تدریج آن را افزایش می دهد تا به اثر درمانی مطلوب برسد.
- ویتامین های سری B - در ترمیم سیستم عصبی نقش دارند و انتقال تکانه های عصبی را از سر می گیرند.
- بی حسی موضعی - درمان درد در پاها با دیابت با استفاده از برنامه های کاربردی انجام می شود. اثر در طی یک ربع ساعت اتفاق می افتد.
- داروهایی که خاصیت ضد تشنجی دارند (کاربامازپین) - سندرم درد را متوقف کرده ، گرفتگی شبانه در دیابت را از بین می برد.
مهم! خوددرمانی مجاز نیست ، زیرا خطر عوارض جانبی وجود دارد. رژیم تجویز شده و دوز داروها باید کاملاً رعایت شود.
از بین بردن زخم ها و نقایص استوایی
درمان زخم روی پاها شامل درمان موضعی ، استفاده از داروهای ضد باکتری و ضد عفونی کننده ، تخلیه اندام مبتلا است. درمان موضعی مبتنی بر برانگیختن مناطق نکروتیک و گوشه های اطراف زخم ، درمان نقایص استوایی با داروها و استفاده از پانسمان است.
درمان موضعی و شستشوی مناطق آسیب دیده با محلول پراکسید 3٪ ، کلرهگزیدین ، نمکی و میرامیستین انجام می شود. استفاده از محلول های الکل ، پرمنگنات پتاسیم ، ماده رنگ آمیزی (ید ، سبز درخشان) ممنوع است. پانسمان باید از یک محیط مرطوب برخوردار باشد ، که برای تسریع در بهبود اندامهای آسیب دیده و همچنین برای جلوگیری از نفوذ باکتریها در زخم لازم است.
شما می توانید با استفاده از داروهای ضد میکروبی (بتادین) ، محرک های درمانی (کوریوسین) ، آنزیم های پروتئولیتیک (کیموتریپسین) نقایص تروفیک را درمان کنید. این متخصص ممکن است استفاده از Levomekol یا Solcoseryl را توصیه کند.
روشهای جراحی
برای مبارزه با پف و درد ، که در نتیجه ضایعات عروقی آترواسکلروتیک بوجود آمده است ، از مداخلات جراحی برای بازگرداندن گردش خون استفاده می شود. روشهای مؤثر:
- جراحی بای پس جراح پروتز مصنوعی را می سازد و یک ناحیه خون در ناحیه شریان گرفتگی ایجاد می کند. در حین عملیات از کشتی های مخصوص خود نیز می توان استفاده کرد.
- آنژیوپلاستی بالون. یک بالون مخصوص وارد شریان آسیب دیده شده و متورم می شود. انبساط لومن رگ وجود دارد. به منظور ماندگاری نتیجه مداخله ، استنت در محل بادکنک نصب می شود. این وسیله مانع از "گرفتگی" شریان ترمیم شده می شود.
روش های عامیانه
درمان دیابت با داروهای قومی غیرممکن است ، با این وجود می توان با جبران بیماری ، از کاهش دردهای تظاهرات بالینی استفاده کرد.
چند برگ آلوئه برش داده شده و در جای سرد قرار می گیرد. در مرحله بعد ، آب آنها را از روی آنها فشرده می کند و برای درمان نواحی آسیب دیده روی پاها در نوع اول و دوم بیماری استفاده می شود.
تزریق درمانی از ریشه calamus. مواد اولیه را با آب جوش (1 قاشق غذاخوری از ریشه زمین در هر لیوان آب) ریخته و در یک حمام آب می گذارند. بعد از ربع ساعت ، تزریق برداشته می شود و به مدت 2 ساعت کنار می گذارد. علاوه بر این ، این محصول فیلتر شده است ، که برای کاربردهای درمانی مورد استفاده قرار می گیرد.
لوسیون اسانس میخک. این عامل بر روی نقایص استوایی اعمال می شود و در بالای آن با دستمال ها ثابت می شود. همچنین ، این دارو به صورت خوراکی با معده خالی (4-5 قطره) مصرف می شود. روغن میخک را می توان در طی مراحل درمانی برای بیماران دیابتی (به عنوان مثال ، هیدروماژ پا) به آب اضافه کرد.
یادآوری این نکته حائز اهمیت است که هر درمانی باید تحت نظارت یک متخصص واجد شرایط انجام شود. فقط در این حالت می توان نتیجه مطلوب را بدست آورد.
علل اصلی سندرم پای دیابتی
در دیابت ، تولید ناکافی هورمون - انسولین وجود دارد ، که کارکرد آن کمک به گلوکز (قند) از طریق جریان خون به سلول های بدن است ، بنابراین هنگام کمبود ، گلوکز در خون افزایش می یابد ، در نهایت مختل جریان خون در عروق ، بر الیاف عصبی تأثیر می گذارد. ایسکمی (عدم گردش خون) منجر به اختلال در بهبود زخم می شود و آسیب عصبی منجر به کاهش حساسیت می شود.
این اختلالات در ایجاد زخم های استوایی نقش دارند ، که به نوبه خود به گانگرن تبدیل می شوند. هر گونه ترک ، سایش به زخم باز تبدیل می شود ، همچنین زخم های پنهان در زیر کالوس ها و لایه های کراتینیزه شکل می گیرد.
دلیل تاخیر در شروع درمان و قطع عضو اندام ها این است که بیمار برای مدت طولانی متوجه تغییراتی نمی شود که اتفاق می افتد ، زیرا بیشتر اوقات به پاهای خود توجه نمی کند. به دلیل ضعف خون رسانی به پاها در اثر کاهش حساسیت ، درد ناشی از بریدگی و جوش ها توسط بیمار احساس نمی شود و حتی یک زخم نیز می تواند برای مدت طولانی بدون توجه باشد.
معمولاً پا در جاهایی که تمام بار در هنگام راه رفتن ضروری باشد ، متأثر می شود ؛ ترک هایی در زیر لایه پوست ایجاد می شوند که عفونت در آن به وجود می آید و شرایط مطلوبی برای ظاهر زخم چرکی ایجاد می کند. چنین زخم هایی روی پاها تا استخوان ها ، تاندون ها تأثیر می گذارد. بنابراین ، در نهایت ، نیاز به قطع عضو ایجاد می شود.
در جهان ، 70٪ از کل قطع عضو با دیابت همراه است و با درمان به موقع و مداوم ، تقریباً 85٪ قابل پیشگیری است. امروز که دفاتر دیابتی پا فعالیت دارند ، تعداد قطع عضو به نصف رسیده است ، تعداد کشته ها کاهش یافته است ، و درمان محافظه کارانه 65 درصد است. با این وجود ، تعداد واقعی بیماران دیابتی 3-4 برابر بیشتر از داده های آماری است ، زیرا بسیاری گمان نمی کنند که بیمار باشند.
بنابراین ، دلایل ایجاد سندرم پای دیابتی عبارتند از:
- کاهش حساسیت اندام (نوروپاتی دیابتی)
- اختلالات گردش خون در شریان ها و مویرگ های کوچک (میکرو و دیابت دیابتی)
- ناهنجاری پا (به دلیل نوروپاتی حرکتی)
- پوست خشک
کاهش حساسیت - نوروپاتی دیستالی دیستال
علت اصلی آسیب عصبی ، تأثیر مداوم سطح بالای گلوکز بر روی سلولهای عصبی است. چنین آسیب شناسی به خودی خود باعث نکروز بافت نمی شود. زخمها به دلایل غیرمستقیم دیگری رخ می دهد:
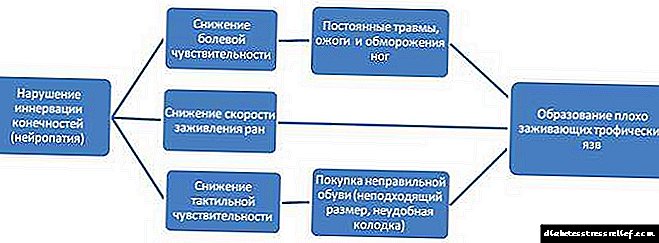
زخم های ایجاد شده پس از میکروسادین ، بریدگی ها و ساییدگی ها ، بسیار ضعیف می شوند و یک دوره مزمن را تجربه می کنند. پوشیدن کفش های ناراحت کننده و تنگ باعث آسیب پوست می شود. زخم های استوایی ، در حال رشد و عمیق شدن ، به بافت عضله و استخوان منتقل می شوند. طبق مطالعات انجام شده ، ایجاد زخمهای نوروپاتی در 13٪ موارد منجر به ضخیم شدن بیش از حد لایه لایه ای اپیدرم (هایپرکراتوز) می شود ، در 33٪ - استفاده از کفش های ناکافی ، در 16٪ - درمان پا با اشیاء تیز.
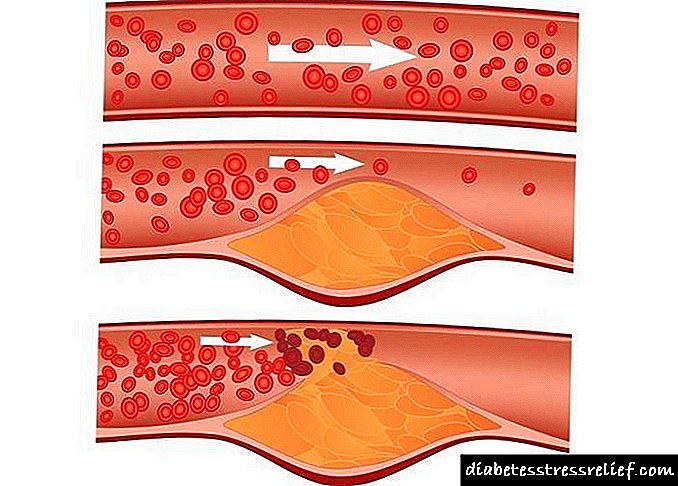
اختلال در جریان خون - ماکروآنژیوپاتی دیابتی
بدتر شدن جریان خون در شریان های پاها با پلاک های آترواسکلروتیک همراه است (ببینید که چگونه کلسترول را بدون دارو کاهش دهید). آترواسکلروز که باعث آسیب به رگ های بزرگ می شود ، با دیابت دشوار است و دارای چندین ویژگی است.
- قسمت های تحتانی پا (شریان های پایینی پا)
- آسیب به شریان های هر دو پا و در چندین ناحیه به طور همزمان
- در سنین بالاتر از بیماران فاقد دیابت شروع می شود
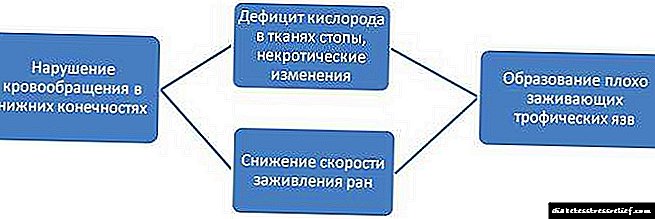
آترواسکلروز در بیمار مبتلا به دیابت می تواند باعث مرگ بافتی و تشکیل زخم های تروفیک به تنهایی ، بدون استرس مکانیکی و صدمات شود. مقدار کافی اکسیژن وارد پوست و قسمت های دیگر پا (به دلیل نقض شدید جریان خون) می شود ، در نتیجه ، پوست می میرد. اگر بیمار نکات ایمنی را رعایت نکند و علاوه بر این به پوست صدمه وارد کند ، منطقه آسیب دیده گسترش می یابد.
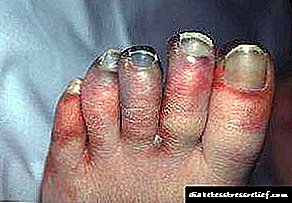
علائم بالینی معمولی درد در ناحیه پا یا زخم معده ، خشکی و نازک شدن پوست است که از نظر میکروتراوما به خصوص در انگشتان دست بسیار حساس است. طبق مطالعات انجام شده ، مکانیسم تحریک ضایعات عصبی در 39٪ موارد ضایعات قارچی پا ، در 14٪ درمان پاها با اشیاء تیز ، در 14٪ موارد - برداشتن بی احتیاط ناخن های ناخوشایند توسط جراح است.
چشمگیرترین پیامد SDS قطع عضو در اندام (کوچک - در داخل پا و بالا - در سطح پای و پا) و همچنین مرگ بیمار از عوارض فرآیند چرکی و نکروتیک (به عنوان مثال ، از سپسیس) است. بنابراین ، همه افراد مبتلا به دیابت باید اولین علائم پای دیابتی را بدانند.
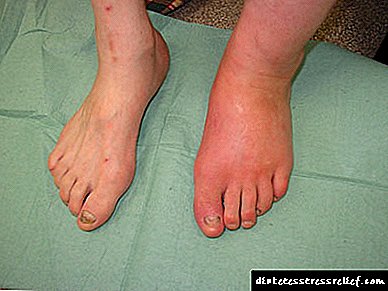
علائم آسیب پا دیابتی
- اولین نشانه عوارض کاهش حساسیت است:
- اول ارتعاش
- سپس دما
- پس از آن دردناک است
- و لمسی
- همچنین ، ظاهر تورم ساق پا باید هوشیار باشد (علل)
- کاهش یا افزایش دمای پا ، یعنی یک پای خیلی سرد یا گرم ، نشانه اختلال گردش خون یا عفونت است
- هنگام راه رفتن خستگی پا را افزایش می دهد
- درد ساق پا - در حالت استراحت ، شب و یا هنگام راه رفتن در مسافت های مشخص
- سوزن سوزن شدن ، لرز ، سوزش در پا و سایر احساسات غیرمعمول
- تغییر رنگ پوست پاها - رنگ های کمرنگ ، قرمز مایل به قرمز یا سیانوتیک
- کاهش موهای پا
- تغییر شکل و رنگ ناخن ها ، کبودی های زیر ناخن - علائم عفونت قارچی یا آسیب ناخن که می تواند نکروز ایجاد کند
- بهبود طولانی مدت خراش ها ، زخم ها ، ذرت - به جای 1-2 هفته 1-2 ماه ، پس از بهبود زخم ها آثار تاریک ناپدید می شوند
- زخم روی پاها - برای مدت طولانی بهبود نمی یابد ، احاطه شده با پوست نازک و خشک و غالباً عمیق است
هفتگی ، باید پاها را بازرسی کنید ، روی صندلی در یک آینه که از زیر آن قرار دارد ، نشسته اید - انگشتان دست و قسمت بالای پا به سادگی قابل بازرسی هستند ، به فضای بینابینی توجه کنید ، به پاشنه ها و تنها با یک آینه احساس و بازرسی کنید. در صورت بروز هرگونه تغییر ، ترک ، بریدگی ، آسیب شناسی بدون زخم ، باید با پزشک متخصص پا (متخصص پا) تماس بگیرید.
بیماران مبتلا به دیابت باید حداقل سالی یک بار به پزشک متخصص مراجعه کرده و وضعیت اندام تحتانی آنها را بررسی کنند. اگر تغییراتی پیدا شود ، پزشک معالجه پزشک برای درمان پاها داروها را تجویز می کند ، آنژیولوژیست روی عروق پاها عملیات انجام می دهد ، در صورت نیاز به کفی مخصوص ، پس از آن نیاز به یک جراحی آنژیوژروژنی ، و کفش های مخصوص - ارتوپد است.
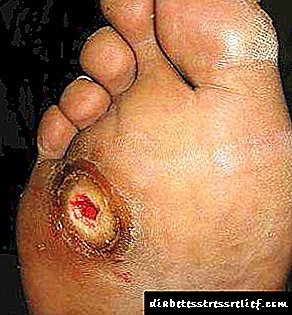 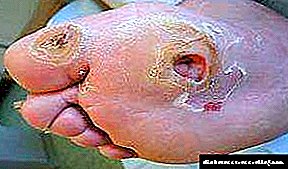 | 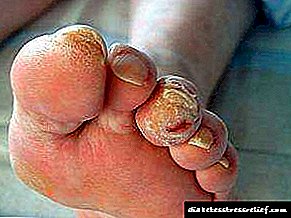  |
بسته به شیوع یک دلیل یا دلیل دیگر ، این سندرم به اشکال نوروپاتیک و نوروایسمی تقسیم می شود.
| ثبت نام کنید | فرم نوروپاتیک | فرم عصبی |
| ظاهر پاها |
|
|
| محلی سازی زخم | منطقه استرس مکانیکی بالا | مناطق بدتر از خون رسانی (پاشنه پا ، مچ پا) |
| مقدار مایع در پایین زخم | زخم مرطوب | زخم تقریباً خشک است |
| درد | بسیار نادر است | معمولاً تلفظ می شود |
| پوست اطراف زخم | اغلب هایپرکراتوز | نازک ، آتروفیک |
| عوامل خطر |
|
|
گروه های خطر برای توسعه SDS
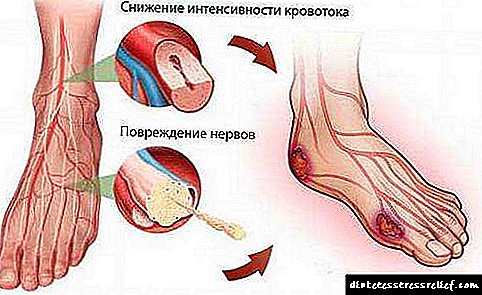 بیماران مبتلا به دیابت بیش از 10 سال است
بیماران مبتلا به دیابت بیش از 10 سال است- بیماران با جبران ناپایدار یا جبران فشار متابولیسم کربوهیدرات (نوسانات مداوم در سطح گلوکز)
- افراد سیگاری
- افرادی که مشروبات الکلی دارند
- بیماران سکته مغزی
- حمله قلبی
- سابقه ترومبوز
- بیماران بسیار چاق
تشخیص سندرم پای دیابتی
در اولین علائم بیماری ، بیمار مبتلا به دیابت باید با یک متخصص مشورت کند و علائم مرتبط با پای دیابتی را با جزئیات شرح دهد. در حالت ایده آل ، اگر این شهر دارای یک دفتر دیابتی پا با یک متخصص روانپزشکی صالح باشد. در صورت عدم وجود چنین مواردی ، می توانید با یک درمانگر ، جراح یا غدد درون ریز تماس بگیرید. معاینه برای تشخیص انجام خواهد شد.
مطالعات بالینی عمومی:
مطالعه سیستم عصبی:
| ارزیابی جریان خون اندام تحتانی:
مطالعه زخم های کف پا:
اشعه ایکس پا و مچ پا |
درمان سندرم پای دیابتی
تمام عوارض دیابت به طور بالقوه خطرناک است و نیاز به درمان اجباری دارد. درمان پای دیابتی باید جامع باشد.
درمان زخم های استوایی با جریان خون خوب در اندام:
- درمان زخم کامل
- تخلیه اندام
- درمان ضد باکتریایی برای سرکوب عفونت
- جبران دیابت
- امتناع از عادتهای بد
- درمان بیماریهای همزمان که در بهبود زخم دخالت دارند.
درمان زخم های استوایی در صورت اختلال در جریان خون (فرم نوروایزمی پای دیابتی):
- همه موارد فوق
- ترمیم جریان خون
درمان زخم های عمیق trophic با نکروز بافت:
- درمان جراحی
- در صورت عدم وجود اثر - قطع عضو
درمان زخم گرمسیری
پزشک پس از معاینه و معاینه ، بافتی را که از بین رفته است از بین می برد. در نتیجه ، گسترش عفونت متوقف می شود. پس از تمیز کردن مکانیکی ، لازم است کل سطح زخم را بشویید. در هیچ حالتی مجاز نیست با "محلول سبز" ، ید و سایر محلول های الکلی که حتی بیشتر به پوست آسیب می رسانند ، درمان شود. برای شستشو از ضد عفونی کننده های شور یا ملایم استفاده کنید. اگر در حین درمان زخم ، پزشک علائم فشار بیش از حد را مشخص کند ، می تواند ترشحات اندام بیمار را تجویز کند.
تخلیه اندام
نکته اصلی در درمان موفقیت آمیز زخم ها ، برداشتن کامل بار روی سطح زخم است. این شرایط مهم اغلب برآورده نمی شود ، زیرا حساسیت درد پا کاهش می یابد ، و بیمار قادر به تکیه دادن به ساق پا است. در نتیجه ، تمام درمانها بی اثر است.
- با زخم پا لازم است که زمان صرف شده را در حالت ایستاده کاهش دهید
- با زخم های پشت پا ، کفش های خیابانی اغلب باید کمتر پوشیده شود. پوشیدن دمپایی نرم مجاز است.
- با زخم هایی که روی سطح پشتی یک پا قرار دارند ، از دستگاههای بارگیری استفاده می شود (پانسمان تخلیه بارگیری روی ساق و پا). موارد منع مصرف پوشیدن چنین وسیله ای عفونت بافت های عمیق و ایسکمی شدید اندام است. ما نباید فراموش کنیم که کفش های ارتوپدی مناسب برای پیشگیری برای بارگیری کف پا کاربرد ندارند.
سرکوب عفونت
التیام زخم های استوایی و سایر نقص ها تنها پس از فروکش شدن عفونت امکان پذیر است. شستن زخم با ضد عفونی کننده کافی نیست ، درمان طولانی مدت آنتی بیوتیک سیستمیک برای بهبودی لازم است. با فرم نوروپاتیک SDS از داروهای ضد میکروبی در نیمی از بیماران استفاده می شود و با فرم ایسکمیک ، چنین آماده سازی هایی برای همه ضروری است.
جبران گلوکز
افزایش قابل توجه قند خون باعث بروز زخم های جدید استوایی می شود و بهبود موارد موجود در ارتباط با آسیب عصبی را پیچیده می کند. استفاده از داروهای مناسب برای کاهش قند ، پمپ های انسولین یا دوزهای انسولین می تواند دیابت را کنترل کند و خطر ابتلا به پای دیابتی را به حداقل ممکن کاهش دهد.
امتناع از عادتهای بد
استعمال دخانیات خطر آترواسکلروز رگهای تحتانی پا را افزایش می دهد و احتمال حفظ اندام را کاهش می دهد. سوء مصرف الکل باعث نوروپاتی الکلی می شود که همراه با آسیب اعصاب دیابتی منجر به زخم های استوایی می شود. علاوه بر این ، نوشیدن الکل جبران پایدار متابولیسم کربوهیدرات را از بین می برد ، در نتیجه ، سطح گلوکز در بیماران نوشیدن به طور مداوم افزایش می یابد.
درمان بیماریهای همزمان
بسیاری از بیماری ها و شرایط ، به خودی خود ناخوشایند ، و مبتلا به دیابت خطرناک می شوند. آنها باعث بهبودی زخم های استوایی می شوند و خطر ابتلا به گانگرن و قطع عضو پا را افزایش می دهند. نامطلوب ترین همراهان دیابت عبارتند از:
- کم خونی
- عدم تعادل و سوء تغذیه
- نارسایی مزمن کلیه
- بیماری کبد
- نئوپلاسم های بدخیم
- هورمون درمانی و سیتوستاتیک
- حالت افسرده
در شرایط فوق ، درمان سندرم پای دیابتی باید بطور کامل انجام شود.
ترمیم جریان خون در اندام تحتانی
با شکل عصبی سندرم پای دیابتی ، جریان خون آنقدر مختل می شود که بهبود حتی کوچکترین زخم ها غیرممکن می شود. نتیجه این روند دیر یا زود قطع عضو است. بنابراین ، تنها راه برای حفظ اندام ، ترمیم انسداد عروقی است. ترمیم پزشکی جریان خون در پاها اغلب بی اثر است ، بنابراین ، با نارسایی شریانی ، معمولاً از روشهای جراحی استفاده می شود: جراحی بای پس و جراحی داخل عروقی.
درمان جراحی فرآیندهای نکروز چرکی
- پاکسازی و تخلیه زخمهای عمیق. با زخم عمیق ، زهکشی در انتهای آن قرار می گیرد که در امتداد آن یک جریان تخلیه رخ می دهد. بهبود را بهبود می بخشد.
- از بین بردن استخوانهای غیر زنده (برای مثال پوکی استخوان)
- جراحی پلاستیک برای نقص گسترده زخم. از تعویض اشیاء آسیب دیده با پوست مصنوعی استفاده گسترده ای می شود.
- قطع عضو (بسته به میزان آسیب ، می توانند کوچک و زیاد باشند)
قطع عضو اندام یک اندازه گیری شدید است که در صورت وجود یک وضعیت کلی عمومی بیمار یا عدم موفقیت در سایر روش های درمانی مورد استفاده قرار می گیرد. پس از قطع عضو ، درمان توانبخشی و جبران دیابت قندی برای بهبودی بهتر زخم لازم است.
قوانین اساسی برای مراقبت از پا
جلوگیری از ایجاد سندرم پای دیابتی بسیار آسانتر از درمان آن است. دیابت یک بیماری مزمن است ، بنابراین مراقبت دقیق از پا باید یک عادت روزانه باشد. چندین قانون ساده وجود دارد ، که رعایت آنها باعث کاهش چشمگیر زخم های استوایی می شود.
مشکل اصلی برای بیمار مبتلا به دیابت انتخاب کفش است. به دلیل کاهش حساسیت لمسی ، بیماران سالها کفش های تنگ و ناراحت کننده می پوشند و باعث آسیب دائمی در پوست می شوند. معیارهای واضحی وجود دارد که یک فرد دیابتی باید کفش انتخاب کند.
| کفش های صحیح | کفش های WRONG |
| چرم اصل ، نرم ، نباید درزهای خشن درون آن وجود داشته باشد (با دست چک کنید) | کفش پارچه ای - یکنواخت نیست |
| رایگان ، مناسب برای پر بودن ، اندازه و ارتفاع | اندازه تنگ ، نامناسب (حتی اگر کفش احساس محکم نکند) |
| کفش هایی با انگشتان بسته گسترده برای جلوگیری از لکه دار شدن انگشتان دست. دمپایی خانگی با پاشنه و بینی بسته ، پاشنه بلند پشت زمینه. | کفش هایی با انگشتان پا باز یا صندل هایی با انگشت باریک ، دمپایی ، دمپایی که در آنها به راحتی می توان پا را آزار داد. بین انگشتان نباید بینی باز وجود داشته باشد ، زیرا این به انگشتان آسیب می رساند. |
| پوشیدن کفش پا پنبه ای | پوشیدن کفش روی یک پا برهنه یا انگشت پا مصنوعی |
| پاشنه از 1 تا 4 سانتی متر | کفش هایی با پاشنه بلند یا کف صاف - اعصاب ، رگ های خونی آسیب دیده ، پا دچار تغییر شکل می شود. |
| انتخاب کفش برای مقوا (کانتور پا بر روی کاغذ چرخیده) | انتخاب کفش فقط با توجه به احساسات شماست. شما نمی توانید امیدوار باشید که کفش گسترش یابد ، کفش باید از لحظه خرید راحت باشد |
| به طور منظم کفش تغییر می کند | پوشیدن کفش بیش از 2 سال است |
| کفش های فردی | استفاده از کفش های شخص دیگر |
| خرید کفش در بعد از ظهر توصیه می شود. بهتر است کفش را برای یک پا متورم و خسته انتخاب کنید ، سپس در هر زمان مناسب شما خواهد بود. | اوایل صبح کفش را اندازه گیری یا خرید نکنید. |
چند قانون مهم دیگر برای مراقبت از پا در دیابت وجود دارد:
- هرگونه بریدگی ، ساییدگی ، سوختگی و جزئی ترین آسیب به پوست پاها - این فرصتی برای تماس با یک متخصص است.
- معاینه روزانه پاها ، از جمله نواحی قابل دسترسی ، امکان تشخیص به موقع زخم تازه را فراهم می آورد.
- شستشوی دقیق و خشک کردن پاها یک روش اجباری روزانه است.
- در صورت نقض حساسیت در پاها ، لازم است هنگام استحمام دمای آب را به دقت کنترل کنید. از مصرف حمام های گرم ، استفاده از لنت های گرمایش برای جلوگیری از سوختگی خودداری کنید.
- subcooling همچنین به وضعیت پوست پاها مضر است. در ماه های زمستان ، هیپوترمی مجاز نیست.
- هر روز باید با بازرسی کفش شروع شود. سنگریزه ها ، کاغذها و سایر اشیاء خارجی در صورت قرار گرفتن طولانی مدت در معرض زخم های گرمسیری جدی هستند. قبل از پوشیدن کفش ، باید مطمئن شوید که هیچ دانه شن ، سنگریزه و غیره وجود ندارد.
- جوراب و جوراب ساق بلند باید دو بار در روز عوض شود. بهتر است جوراب های ساخته شده از مواد طبیعی خریداری کنید ، بدون الاستیک محکم ، نمی توانید از جوراب بعد از لکه دار استفاده کنید.
- به دلیل کاهش حساسیت کف پا ، به مبتلایان به دیابت توصیه نمی شود که در ساحل ، در جنگل و حتی در خانه پابرهنه راه بروند ، زیرا ممکن است متوجه زخم هایی نشوید که روی پا قرار دارند.
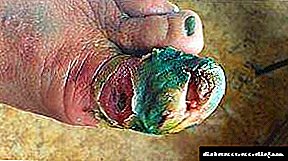
با دیابت ، زخم ها با رنگ سبز قابل درمان نیستند
هایپرکراتوز (کراتینه شدن پوست) در مکانهایی که فشار مکانیکی بالایی دارند ، یک عامل خطرناک برای ایجاد زخم است. بنابراین ، جلوگیری از پیشرفت آنها شامل درمان نواحی مشکل دار پا ، از بین بردن هایپرکراتوز ، استفاده از کرم های تغذیه کننده و مرطوب کننده برای پا است. نواحی کراتینیزه شده توسط مکانیکی یا اسکالپال بدون آسیب رساندن به لایه پوست فقط توسط پزشک به صورت مکانیکی برداشته می شوند.
- کرم هایی که برای دیابت قابل استفاده هستند حاوی اوره در غلظت های مختلف هستند - Balzamed (230-250 روبل) ، Alpresan (1400-1500 روبل). آنها بهبودی پوست را تسریع می کنند ، از لایه برداری ، از بین بردن پوست خشک ، کاهش درد و جلوگیری از بروز ترک های پاشنه و ذرت در دیابت قند جلوگیری می کنند. به غیر از اوره ، بالسامید حاوی ویتامین ها و روغن های گیاهی نیز هست.
- شواهدی وجود دارد که برای جلوگیری از روند پیری ، آب مروارید ، بیماری اعصاب محیطی ، قلب و پای دیابتی می توانید از اسید α-لیپوئیک (تیوکتیک) و ویتامین های گروه B (Turboslim ، Solgar Alpha-lipoic acid و غیره) استفاده کنید. .
حتی 10-15 سال پیش ، هر زخم در پای بیمار مبتلا به دیابت دیر یا زود منجر به قطع عضو می شود. كاهش فعاليت در نتيجه جراحي فلج ، باعث بروز عوارض مختلفي شد ، اميد به زندگي كاهش معني داري نشان داد. در حال حاضر پزشکان تمام تلاش خود را برای نجات پا و بازگشت بیمار به روش معمول زندگی خود انجام می دهند. با مشارکت فعال در معالجه خود بیمار ، این عارضه قابل پیش بینی دارای پیش آگهی بسیار مطلوبی است.
من از قطع عضو می ترسم ، بنابراین در مورد چندین زخم روی پاهایم به پزشک مراجعه نمی کنم ، با روش های جایگزین درمان می شوم. چند بار پاها در VDS قطع می شوند؟
درصد قطع عضو اخیراً کاهش یافته است. درمان قدرتمند آنتی بیوتیکی ، پاکسازی زخم و بهداشت می تواند در بیشتر موارد به حفظ اندام کمک کند. آنها اقدامات اساسی را فقط در صورت تهدید زندگی بیمار انجام می دهند. تماس به موقع با متخصص شانس نتیجه مطلوب را افزایش می دهد.
روشهای اصلی
به منظور جلوگیری از پیشرفت بیماری ، علاوه بر دارو درمانی ، درمان با داروهای مردمی نتایج خوبی را به همراه می آورد:
- رژیم سخت
- ترک سیگار
- کفش مناسب و یک سبک زندگی سالم ،
- استفاده از گیاهان
- روغن میخک
- ماست
- عزیزم
- خرده نان
یادآوری این نکته ضروری است که استفاده از هر داروی حتی سنتی برای دیابت نیاز به مشاوره اجباری با پزشک دارد. درمان بدون فکر با داروهای مردمی می تواند صدمات جبران ناپذیری به سلامتی بیمار وارد کند.
گیاهان شفابخش

در همان ابتدای بیماری ، با تزریق گیاهان دارویی که دارای خاصیت ضد باکتری ، ضد التهابی و درمانی هستند ، اثر درمانی خوبی نشان داده شده است.
پا درمانی با چنین گیاهانی بسیار محبوب است.
- میوه های گیلاس پرنده. انواع توت ها به نسبت زیر دم می شوند: 1 قاشق غذاخوری گیلاس پرنده در هر لیوان آب جوش. براث حاصل خنک می شود ، آنها زخم ها را روی پاها شسته و کمپرس می کنند.
- بومادران یک اثر ضد التهابی قوی ، بهبود زخم ، همراه با خواص هموستاتیک و باکتری کش ، باعث شده است تا این گیاه در مبارزه با پای دیابتی بسیار محبوب شود.
- زخم های دشوار را به خوبی با تزریق سنتور بشویید.
- آب تازه یا جوشانده چوب کرم برای درمان زخم های غیر شفابخش استفاده می شود.
- آب برگ گزنه دارای خواص هموستاتیک است ، باعث بهبود در بازسازی بافت می شود.
- استفاده از آب آلوئه بسیار گسترده است. تامپونهای آغشته به آب گیاه بر روی زخم اعمال شده و مدتی باقی می مانند.
- بابونه ، خردل و رزماری. مخلوطی از دانه خردل زمینی با گیاهان در آب سرد خیسیده و حدود یک روز تزریق می شود. عصاره حاصل برای تمیز کردن تکه های بافتی که اطراف آن پیچیده می شود ، اعمال می شود. برای استفاده در افراد مبتلا به واریس و بیماری کلیوی توصیه نمی شود.
روغن میخک

روغن میخک در درمان پاهای دیابتی در منزل بسیار گسترده است. این کار هم توسط خودتان قابل انجام است و هم می توانید آن را در داروخانه خریداری کنید. علاوه بر ضد عفونی کننده و ضد التهاب ، زخم ها را بی حس می کند. دستمال مرطوب شده توسط روغن به مدت 10-15 دقیقه روی ضایعات پوستی اعمال می شود. تجویز خوراکی دارو نیز ممکن است. معمولاً قبل از غذا آن را 3-5 قطره می نوشند.
ماست
درمان پا با این محصول به دلیل ارزان بودن و قیمت مناسب ، بسیار محبوب است. تامپون یا دستمال آغشته به فرآورده های شیر تخمیر شده روی زخم قرار می گیرند. برای افزایش اثربخشی درمان ، هر چه سریع تر پانسمان تغییر کند.
محصولی مبهم. در برخی موارد ، درمان پا برای دیابت به دلیل افزایش جریان خون در بافت ها ، اثر خوبی دارد. و گاهی کاملاً بی فایده است. این گیاه به طور گسترده برای تصفیه مخلوط عسل با سایر اجزا مورد استفاده قرار گرفته است.
- عسل ، آسپیرین ، بادامک. داروی مؤثر برای ورم. اندام بیمار شده با عسل چربی زده می شود ، با آسپیرین خرد شده در بالای آن پاشیده می شود و به صورت باتلاقی (قسمت پایین پوست) پیچیده می شود.
- اکالیپتوس با عسل. برای حمام و لوسیون استفاده کنید.
- با محلول بابونه به همراه عسل ، ضایعات پوستی در پا شسته می شوند.
- همراه با زخم های استوایی ، مخلوط خوبی از روغن ماهی ، عسل ، زیراسفرم است.
خرده نان
فقط نان چاودار تازه برای درمان پاها مناسب است. یک تکه خرده خرد باید به خوبی شور شود و کاملاً جویده شود ، و به وفور با بزاق مرطوب شود. دوغاب حاصل در مناطق آسیب دیده پا اعمال شده و بمدت چند ساعت باند می شود.
با وجود این واقعیت که درمان با داروهای مردمی برای دیابت اغلب نتیجه خوبی دارد ، اما بیمار نیاز به نظارت مداوم توسط پزشک معالج و پیروی از تمام دستورالعمل های خود دارد.

 بیماران مبتلا به دیابت بیش از 10 سال است
بیماران مبتلا به دیابت بیش از 10 سال است